Скрининг 1 триместра беременности
Содержание:
Биохимический скрининг (двойной и тройной тест)
Двойной тест биохимии крови матери — это определение количественного содержания эмбриональных белков-маркеров: свободного b-ХГЧ (гормона гонадотропина) и PAPP-A (особого белка плазмы, появляющегося во время вынашивания) в крови женщины. Срок исследования четко ограничен — 11-13 неделя гестации.
Тройной тест — это определение b-ХГЧ, АФП — гликопротеина плода и Е3 — свободного эстриола. Сроки проведения — 16-18 недель.
Все перечисленные субстанции типичны для беременности — вне ее их нет в крови женщины или их количество ничтожно. По количественному показателю и динамике его изменений в сочетании с другими диагностическими обследованиями, можно сделать выводы о том, что у плода, возможно, имеются отклонения в развитии.
Гормон, вырабатываемый хорионом b-ХГЧ появляется в организме с момента зачатия. В промежутке между 2 и 5 неделей каждые двое суток его концентрация повышается в 1,5 — 2 раза. В 10-11 недель определяется его максимум, а далее его содержание стабилизируется и к концу беременности снижается. Чрезмерное его количество может говорить о риске синдрома Дауна, снижение — синдрома Эдвардса.
У РАРР-А большая роль в поддержании работы плаценты, иммунитета. Его показатели растут по мере развития беременности. Если показатель этого белка низок, то вероятность хромосомных нарушений велика. Особенно важен он как маркер синдрома Дауна.
АФП — белок плазмы, вырабатывается организмом плода. С 10 по 30 неделю его количество в крови матери нарастает, а потом постепенно опускается. Высокий уровень этого белка может, служить маркером аномалий плода, в том числе связанных с дефектами нервной системы. Низкие его цифры могут быть при синдромах Дауна и Эдвардса.
Свободный эстриол вырабатывается плацентой и обеспечивает нормальную работу беременной матки. С начала плацентарного периода его уровень растет. Поэтому быстрое снижение возможно указывает на нарушения развития эмбриона и плода, его тяжелые заболеваний, в том числе геномные.
Для этих анализов кровь берется из вены, утром натощак. Данные переводятся в особый коэффициент — МоМ. Это среднее (медианное) значение с учетом множества индивидуальных факторов женщины (возраст, наличие вредных привычек, хронических заболеваний, особенно сахарного диабета, какая по счету беременность и количество плодов в ней и т. п.). Медиана заносится в специальную программу, где рассчитывается МоМ профиль женщины. Полученный расчет сравнивается с типичными профилями при тех или иных патологиях плода. По степени сходства профилей можно говорить о риске патологии. Если риск есть, то женщина направляется на дополнительные обследования к генетику, на процедуры забора материала от плода — кордоцентез, амниоцентез и биопсию хориона.
Нормы скрининга
Результаты УЗИ врач выдаст сразу после процедуры и даст подробные объяснения. Анализ крови на гормоны показывает риски развития патологий. Для обозначения показателей берется такая единица измерения как МоМ. Это коэффициент, который рассчитывается с помощью деления цифры, показывающей уровень того или иного гормона (например, ХГЧ) на среднее значение (медиану), соответствующее сроку беременности. В первом триместре при расчете медианы также учитывается возраст будущей мамы. Во всех триместрах норма МоМ – от 0,5 до 2,5. При многоплодной беременности показатель МоМ может достигать 3,5.
Клинический скрининг рака молочной железы
Клиническое обследование проводится врачом в клинике. Эту процедуру рекомендуется регулярно проходить всем женщинам, чей возраст превышает 40 лет. Кроме визуального осмотра и пальпации молочных желез врач может выдать направление на различные диагностические процедуры, при помощи которых можно получить более объективную информацию о состоянии здоровья женщины. К ним относятся маммография, УЗИ молочной железы, биопсия, МРТ и др.
Отдельно стоит сказать об анализах на онкомаркеры рака молочной железы. Применять их в качестве скрининга не совсем показательно и оправдано. Такой анализ имеет смысл при уже выявленном опухолевом процессе. Онкомаркеры помогут отследить ответ на лечение, оценить динамику течения заболевания, но для раннего выявления рака молочной железы они не применяются.
Неинвазивный пренатальный скриннинг
Неинвазивный пренатальный скрининг – комплекс диагностических исследований, направленный на выявление генетических пороков развития плода. Пренатальный скрининг в центре пренатальной диагностики проводится в два этапа. Первый этап исследований предполагается на сроке 10-13 недель, а второй делается в 16-20 недель. Оба этапа включают в себя ультразвуковое исследование и биохимический анализ крови.
Пренатальный скрининг показан абсолютно всем беременным женщинам. Этот вид обследования позволяет оценить состояние плода и наличие врожденных болезней. Пренатальный скрининг поможет выявить также признаки наиболее распространенных генетических заболеваний и хромосомных аномалий.
Пренатальный скрининг позволяет выявить такие виды врожденных пороков, как дефекты нервной трубки, синдром Дауна, синдром Эдвардса, триплоидию материнского происхождения, риск трисомии по 13 хромосоме и ряд других отклонений в развитии плода.
Нормы и расшифровка результатов
Скрининг 2 триместра что это такое? Лабораторные результаты второго скрининга при беременности отражают процесс развития плода. Исследуемые гормоны продуцируются плацентой, соответственно, их уменьшение или увеличение говорит о нарушении внутриутробного развития.
Во сколько недель делают?
Лабораторные нормы показателей на каком сроке 2 скрининг при беременности расшифровка
| Неделя беременности | ХГЧ, мЕД/мл | АФП, Ед/мл | E3, нг/мл |
| 16 недель | 10000-58000 | 15-95 | 1,55-6,05 |
| 17 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 18 недель | 8000-57000 | 15-95 | 1,9-7,2 |
| 19 недель | 7000-49000 | 15-95 | 2,16-8,06 |
| 20 недель | 1600-49000 | 27-125 | 2,16-8,06 |
Расшифровка второй скрининг во время беременности производится с помощью перевода результатов в среднее значение (МоМ), которое учитывает возраст, конституцию беременной женщины, место ее проживания. Идеальным показателем считается МоМ = 1, что означает минимальные шансы возникновения патологий у плода. Нижняя граница средних значений анализа на гормоны равна 0,5, верхняя – 2. Если показатель МоМ выходит за пределы допустимых значений, будущей матери необходима консультация генетика.
Повышение ХГЧ или МоМ может говорить о синдроме Дауна и Клайнфельтра, понижение – о синдроме Эдвардса. Если АФП или МоМ больше нормы, есть риск наличия дефектов нервной трубки. При сниженных показателях данного гормона у плода может обнаружиться синдром Дауна и Эдвардса. Повышенные эстриол и МоМ являются показателями заболеваний печени, а уменьшенные – фетоплацентарной недостаточности, угрозы выкидыша и отсутствия головного мозга у плода.
УЗИ скрининг 2 триместра фото:
При ультразвуковом исследовании врач оценивает размеры частей плода. Скрининг 2 триместра нормы и нормы фетометрии будущего ребенка:
| Неделя беременности | Бипариетальный размер головы | Лобно-затылочный размер | Длина костей голени | Длина плечевой кости |
| 16 недель | 26-37 мм | 32-49 мм | 11-21 мм | 13-23 мм |
| 17 недель | 29-43 мм | 38-58 мм | 14-25 мм | 16-27 мм |
| 18 недель | 32-47 мм | 43-64 мм | 16-28 мм | 19-31 мм |
| 19 недель | 36-52 мм | 48-70 мм | 19-31 мм | 21-34 мм |
| 20 недель | 39-56 мм | 53-75 мм | 21-34 мм | 24-36 мм |
| Неделя беременности | Длина костей предплечья | Длина бедренной кости | Окружность головы | Окружность живота |
| 16 недель | 12-18 мм | 13-23 мм | 112-136 мм | 88-116 мм |
| 17 недель | 15-21 мм | 16-28 мм | 121-149 мм | 93-131 мм |
| 18 недель | 17-23 мм | 18-32 мм | 131-161 мм | 104-144 мм |
| 19 недель | 20-26 мм | 21-35 мм | 142-186 мм | 114-154 мм |
| 20 недель | 22-29 мм | 23-38 мм | 154-186 мм | 124-164 мм |
При УЗИ также исследуются кости лицевого скелета, структура сердца, органы пищеварительной, мочевыводящей и дыхательной системы. При отсутствии их видимой патологии считается, что плод здоров. Кроме того, производится оценка структуры плаценты, пуповины, в которой должно быть 3 сосуда. Также при ультразвуковом исследовании вычисляется объем околоплодных вод (по индексу амниотической жидкости
| Неделя беременности | ИАЖ, мм |
| 16 недель | 73-201 |
| 17 недель | 77-211 |
| 18 недель | 80-220 |
| 19 недель | 83-225 |
| 20 недель | 86-230 |
Последним этапом УЗИ при втором скрининге является оценка матки и ее шейки. Длина шейки матки равна в норме 3,5-4,5 см. При меньших значениях ставится диагноз ИЦН.
Скрининг 2 триместра сроки необходимого проведения: При нормальных значениях фетометрии и ИАЖ и отсутствии видимых патологий органов плод считается здоровым. Если в ходе УЗИ обнаруживаются какие-либо отклонения, требуется углубленная диагностика с помощью инвазивных и неинвазивных методов.
Результаты пренатального скрининга
Важно понимать, что на результаты скрининга влияют такие факторы, как употребление лекарств и медикаментов в предшествующий анализам период, перенесённые стрессы, повышенный тонус матки, вес мамы и плода, самочувствие женщины, поэтому расшифровку результатов проводит исключительно генетик. Окончательно результаты пренатальных скринингов оцениваются с помощью специальной компьютерной программы
В группу риска попадают женщины с показателем 1:300 — это высокий риск рождения малыша с аномалией. В 2% случаях анализы являются ложноположительными, поэтому прежде, чем сделать вывод, генетик проведет генетическое обследование методами инвазивной диагностики, когда биоматериал берётся у самого плода. Эта процедура окончательно даст ответ на вопрос, есть ли у ребенка патологии
Окончательно результаты пренатальных скринингов оцениваются с помощью специальной компьютерной программы. В группу риска попадают женщины с показателем 1:300 — это высокий риск рождения малыша с аномалией. В 2% случаях анализы являются ложноположительными, поэтому прежде, чем сделать вывод, генетик проведет генетическое обследование методами инвазивной диагностики, когда биоматериал берётся у самого плода. Эта процедура окончательно даст ответ на вопрос, есть ли у ребенка патологии.
I этап перинатального скрининга (11-13 недель)
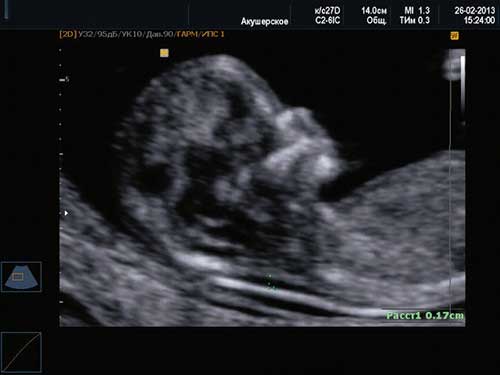
Обследование будущей мамы в этот период позволяет получить огромный объем информации относительно состояния малыша и общего течения беременности. Ультразвуковое исследование на сроке 11-13 недель беременности в современных клиниках проводят методом трехмерной эхографии — УЗИ 3Д (3D), получая тем самым следующие данные относительно беременности:
- Количество жизнеспособных эмбрионов, имплантированных в матке.
- Определение точного срока беременности.
- Наличие или отсутствие грубых пороков развития.
- Толщина воротникового пространства ТВП (используется в качестве индикатора некоторых хромосомных синдромов).
- Визуализация носовой кости – важна для исключения вероятности синдрома Дауна.
После прохождения классического УЗИ, беременная женщина сдает биохимический анализ крови, который на данном этапе носит название «двойной тест», в связи с тем, что измеряются количественные уровни двух белковых компонентов: РАРРА и ХГЧ (свободная β субъединица).
ХГЧ (хорионический гонадотропин человека) — один из главных гормонов беременности, содержащийся в сыворотке крови матери. Его пониженный уровень указывает на плацентарные патологии, а повышенное содержание может говорить об имеющихся у плода хромосомных отклонениях.
РАРР-А – называют еще белком А. Его концентрация в материнской крови, может указывать на наличие таких хромосомных заболеваний как синдромы Дауна и Эдвардса.
Задачи УЗИ второго триместра
Ультразвуковое исследование второго триместра необходимо для изучения показателей здоровья пациентки и фетометрии. Фетометрия — это обследование плода с целью определения его размеров, массы и пропорций. Эти параметры четко указывают на качество развития ребенка.
Осмотр органов беременной ставит перед собой такие цели:
- Исследовать плаценту.
- Оценить количество и качество околоплодных вод.
- Зафиксировать количество обвитий плода пуповиной.
- Изучить состояние матки.
Фетометрические данные плода
- Размеры головки и кости бедра, плеча, масса тела и общая длина плода — по этим показателям подтверждают срок беременности и соответствие развития плода нормам.
- Кости лица исследуются для исключения синдрома Дауна и других врожденных патологий.
- Измеряется диаметр грудной клетки и длина позвоночника.
- Окружность живота говорит о возможной гипотрофии или крупном плоде.
- Все внутренние органы.
- Количество ударов сердца в минуту.
- Локация и подвижность плода.
- Половая принадлежность плода. Определить пол ребенка во втором триместре беременности можно в большинстве случаев. Помешать могут большой вес мамы (ожирение) и неудобное расположение плода.
Пренатальный скрининг 1 триместра
По правилам пренатальный скрининг 1 триместра делается на сроке 10-13 недель. К 10-й неделе эмбрион становится плодом, вокруг которого образуется плацента. У малыша уже заложены все внутренние органы, и можно услышать биение его сердечка. Пренатальный скрининг 1 триместра заключается в 2 процедурах: изучение показателей крови и УЗИ плода.
Пренатальный биохимический скрининг: анализ крови
Это важнейшая и очень информативная процедура, пройти которую нужно каждой беременной женщине.
- Биохимический анализ венозной крови.Генетические исследования проводятся по маркёрам, последовательности ДНК-цепочки. Скрининг трисомий 13, 18 и 21 выявляет неправильное сочетание генов, полученное в момент деления половой клетки и превращения оплодотворённой яйцеклетки в эмбрион. Больной ребёнок наследует не две хромосомы, а три, что мешает его физическому и умственному развитию в дальнейшем. При лишней 13-й хромосоме развивается синдром Патау, при 18-й и 21-й хромосомах — синдромы Эдвардса и Дауна. Если скрининг трисомий подтверждает наличие аномалий, женщине проводят биопсию хориона — исследование ворсинок, покрывающих оболочку плода. Это исследование дает точный ответ на вопрос, есть ли у ребенка генетическая патология.
- Определение уровня гормонов беременности.Когда плод имплантируется в матку, резко возрастает уровень гормона хронического гидротропина человека. Если у мамы не выявлен сахарный диабет или многоплодная беременность, значительное повышение ХГЧ свидетельствует о наличие патологий у плода.
- Определение уровня плацентарного лактогена.Это гормон, вырабатываемый плацентой, защищает плод: понижает уровень глюкозы, продуцирует аминокислоты, а также подавляет иммунитет, если организм матери не воспринимает будущего малыша как «родного» — т.е. организм женщины отторгает плод. Понижение и повышение уровня плацентарного лактогена свидетельствует об аномалии развития беременности.
- Определение уровня свободного эстриола.Его концентрация — точный маркер наличия патологий у малыша, например, если родители являются близкими родственниками. Понижение эстриола указывает на гидроцефалию, анэнцефалию (отсутствие головного мозга) у ребёнка, синдромы Дауна, Патау и Эдвардса, другие нарушения
- Определение уровня белка РАРР-А.Этот плазменный белок вырабатывается в большом количестве только во время беременности. По уровню белка РАРР-А судят о возможном самопроизвольном прерывании беременности, хромосомных нарушениях у плода и пр.
- Уровень ингибина А.Показатель повышается в 2 раза при наличии синдрома Дауна у малыша. Это тоже плацентарный гормон (гидропротеин), по которому судят о развитии беременности.
Все анализы проводятся натощак. Перед процедурой женщине нужно выспаться, избегать стрессов и настроиться на позитив.
УЗИ-диагностика плода при пренатальном скрининге в 1 триместре
УЗИ на ранних сроках проводят методом двухмерной илитрехмерной эхографии. Несмотря на то, что размеры плода составляют ещё всего несколько сантиметров, УЗ — диагностика очень информативна
Например, только в этот период можно выполнить важное исследование — УЗИ воротниковой зоны плода. Избыток лимфатической жидкости в воротниковой зоне указывает на возможное развитие аномалий — это сигнал, что маму необходимо обследовать более тщательно
После 13-й недели беременности лимфатическая система полностью формируется, и лимфа поступает в кровь, растекаясь по всему организму.
УЗИ показывает количество эмбрионов, точный срок беременности, размеры плода, его размещение в матке, приблизительное очертание скелета, выявляет правильное положение органов, симметричность развития головного мозга, пропорциональность развития костей. Также доктор изучает строение носовой кости — признак, исключающий синдром Дауна.
Что могут означать отклонения от нормы в биохимическом анализе крови?
- слишком высокий уровень свободного ХГЧ: сильный токсикоз, многоплодная беременность, риск синдрома Дауна;
- слишком низкий уровень свободного ХГЧ: синдром Эдвардса, риск прерывания беременности; нарушения развития у плода; замершая беременность;
- завышенное содержание РАРР-А: практически не имеет значения;
- заниженное содержание РАРР-А: риски синдромов: Дауна, Корнелии де Ланге, Эдвардса, Смита-Опица; замершая беременность; риск выкидыша или преждевременных родов; проблема формирования нервной трубки у плода; резус-конфликт у плода и беременной.
Если одна из вышеназванных патологий была обнаружена на УЗИ во время первого скрининга при беременности и результаты биохимического анализа крови ее подтвердили, статистика утверждает, что достоверность такого вывода будет верна на 90%.
Что касается только биохимического анализа крови, то после получения негативных результатов не стоит впадать в панику, поскольку на показатели крови могут влиять:
- неверно определенный срок беременности;
- сахарный диабет беременной;
- активное лечение препаратами прогестерона;
- состояние депрессии у беременной;
- многоплодная беременность;
- беременность в результате ЭКО;
- превышение массы тела, ожирение у беременной.
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Сроки проведения
В гестационный период беременная проходит всего три обязательных обследования. Сроки первого обследования – I триместр. Точную дату при естественном зачатии определить затруднительно, сроки могут колебаться в пределах 3-5 дней. Поэтому при акушерском подсчете сроков беременности отталкиваются от даты последних месячных, начало беременности – это первый день последней менструации.
При назначении первого скрининга при беременности руководствуются акушерскими сроками хотя возможны правки в дате, если менструальный цикл длительный. Минимальный гестационный срок, когда можно обнаружить признаки неправильного развития плода, а также оценить реакцию материнского организма на беременность – 11 недель. Крайний срок первого скрининга – 14 недель, точнее, 13 недель плюс 6 суток от начала последней перед беременностью менструации.
если менструальный цикл длительный. Минимальный гестационный срок, когда можно обнаружить признаки неправильного развития плода, а также оценить реакцию материнского организма на беременность – 11 недель. Крайний срок первого скрининга – 14 недель, точнее, 13 недель плюс 6 суток от начала последней перед беременностью менструации.
Данный срок скрининга при беременности не случаен. В 12 недель (акушерских) эмбрион становится плодом, то есть переходит на другую стадию развития. Если на этом сроке у эмбриона сформировались определенные структуры, то он приобретает новый статус в перинатальном развитии (фетальный или плодный)
Беременная женщина должна понимать, что важно соблюдать сроки скрининга при беременности, поскольку от этого зависят результаты диагностики
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.
Норма при первом скрининге при беременности
Норма при первом скрининге при беременности позволяет самостоятельно расшифровать результаты полученных анализов. Зная нормы результатов исследований, будущая мама может определить наличие рисков на развитие заболеваний и патологий у малыша. Давайте рассмотрим основные нормы анализов при первом скрининге при беременности.
Нормы ХГЧ, мЕд/мл:
|
Срок |
Значение |
|
2 |
25- 300 |
|
3 |
1500- 5000 |
|
4 |
10000- 30000 |
|
5 |
20000- 100000 |
|
6 |
50000- 200000 |
|
7 |
50000- 200000 |
|
8 |
20000- 200000 |
|
9 |
20000- 100000 |
|
10 |
20000- 95000 |
|
12 |
20000- 90000 |
|
13-14 |
15000- 60000 |
|
15-25 |
10000- 35000 |
Нормы РАРР-А мЕД/мл (белок, который отвечает на нормальную работу плаценты):
|
Срок |
Значение |
|
8-9 |
0,17- 1,54 |
|
9-10 |
0,32- 2,42 |
|
10-11 |
0,46- 3,73 |
|
11-12 |
0,7- 4,76 |
|
12-13 |
1,03- 6,01 |
|
13-14 |
1,47- 8,54 |
Этапы 1 скрининга беременных
Первый скрининг плода делится на два этапа:
- УЗИ скрининг. Ультразвуковое исследование позволяет измерить толщину воротникового пространства плода – расстояние между кожей и мягкими тканями вокруг шейного отдела позвоночника. Также на УЗИ исследуется наличие носовой кости – на десятой неделе происходит окостенение плода, у детей с синдромом Дауна этот процесс начинается гораздо позже, поэтому носовая кость отсутствует;
- Биохимическое исследование крови. Для этого беременная сдает кровь – анализ позволяет выявить концентрацию белков РАРР-А и бета-ХГЧ в плаценте плода. На данном сроке разница в количестве белков у детей здоровых и имеющих патологии особенно велика.
- Каждое из указанных исследований направлено на выявление риска болезни Дауна. Совмещение двух процедур позволяет обнаружить хромосомные патологии с вероятностью 85%.
Второй скрининг
Его проводят, даже если проблем и жалоб при вынашивании ребенка нет. На этом этапе определяют, в какие группы риска попадает плод, есть ли осложнения, отклонения в хромосомах, врожденные патологии. Проводить исследование желательно начиная с 16 недели, а при оценке результата учитываются данные первой диагностики.
На основании информации, полученной при скрининге и данных из анкеты, которую заполняет будущая мама, врач с помощью аналитических компьютерных программ уточняет сроки беременности, делает выводы о рисках. При необходимости беременную направляют на дополнительную консультацию у генетика.
Второе исследование может быть ультразвуковым, лабораторным (биохимия) или комбинированным, в зависимости от показаний.
УЗИ-исследование
Проведение обязательно для беременных из группы риска и желательно для всех, в особенности работающих на «тяжелых» производствах или принимавших препараты, не рекомендованные при беременности. На этом сроке плод уже заметно больше, что позволяет исследовать:
- лицо плода — как развиваются глаза и уши, какой размер у костей носовой части, нет ли расщелин в ротовой полости и других отклонений;
- расстояние от ребенка до маточных стенок — измеряя его, определяют индекс амниотической жидкости (значение зависит от срока);
- вес плода — на 16 неделе он при нормальном развитии составляет примерно 100 г, а на 20 уже 300 гр;
- размер тела (исследование называется фетометрией) — на сроке исследования он стандартно составляет 11-17 см;
- строение органов, степень сформированности легких, количество пальцев на руках и ногах;
- пуповину — наличие двух артерий и вены, однородность структуры, место прикрепления к матке;
- пол ребенка — но степень точности может отличаться.
Также во время УЗИ-скрининга оценивается состояние, толщина, зрелость плаценты, ее местонахождение — нормальным считают закрепление сзади матки, у маточного дна. Положение по передней стенке создает риски растяжения, отслойки, предлежания.
Также проверяют уровень околоплодных вод. Их объема при нормальном течении беременности достаточно для проведения качественного абдоминального исследования. После того как врач снимет данные с помощью датчика, он обрабатывает результаты, сопоставляет информацию с таблицами стандартных значений. Точность диагностики определяется характеристиками аппарата УЗИ, положением плода и т.д.
Анализ крови
Результаты ультразвукового исследования подкрепляют скрининговым анализом крови, если были выявлены отклонения, но даже при показателях на уровне нормы желательно его провести. На этом сроке появляются три важные новые характеристики — концентрация свободного эстриола, b-ХГЧ и белок АФП — поэтому тест называют тройным. Иногда рекомендуют и четверной, добавляя исследование уровня ингибина А.
При подготовке к скринингу стоит за несколько дней исключить из рациона морепродукты, цитрусовые, жирные и копченые блюда, ограничить фрукты и сладкое. Кровь сдают натощак, последний прием пищи — за 10-12 часов до исследования. Если на этом этапе беременности не сделать анализ, чтобы сопоставить данные с предыдущими исследованиями, позже его проведение малоинформативно. В таком случае проводят допплерометрию и КТ, оценивая, как снабжается кровью плод, пуповина и плацента.
О чем говорят результаты
Второй ультразвуковой скрининг в сочетании с данными первого дает информацию о наличии/отсутствии генных патологий, опасности которых определяется по МоМ. Норма — 0,5-2,0, со степенью риска 1:380 и выше по второму числу. Если оно ниже значения, велика опасность патологий.
Скрининговый анализ крови дает информацию о вероятности:
- формирования синдромов Дауна, Клайнфельтера или Эдвардса — при самом неблагоприятном развитии событий на этом этапе, как правило, идет речь не об аборте, а об искусственных родах;
- пороков нервной трубки, ЦНС;
- гипоксии и других отклонениях от нормального течения беременности.
Результаты могут косвенно свидетельствовать об обострении в протекании беременности — изменении структуры плаценты и т.д. При высоких рисках пациентку направляют на дополнительные исследования.