Скрининг при беременности
Содержание:
Противопоказания
Роль 3D УЗИ при перинатальном скрининге: 3Д или 2Д?
На сегодняшний день уже ни у кого не вызывает сомнений, что методики ультразвуковой диагностики — важнейший аспект контроля внутриутробного развития, возраста и положения плода. При этом техническая база медицины не стоит на месте и в дополнение к классическому, двухмерному УЗИ пришла такая, во всех отношениях полезная диагностическая практика, как 3D УЗИ или трехмерная эхография. Преимущества этого способа исследования заключаются в возможности получения объемного изображения, которое во всех красках демонстрирует специалисту и будущим родителям, все аспекты внешних проявлений и органов малыша.
Отличия 3D УЗИ от классического ультразвукового исследования
Все ультразвуковые способы исследования имеют общий принцип, который основан на использовании ультразвукового излучения, частота волн которого не превышает 20 кГц. Подача такой волновой нагрузки в импульсном режиме позволяет оценить функциональную нормальность и морфологическое строение тканей, органов и систем плода. При этом традиционный двухмерный способ выдает на монитор приборной панели плоское изображение, которое понятно врачам, но не обладает информативностью для непрофессионалов, а именно для родителей ребенка, которые с нетерпением ждут первого знакомства с крохой
При этом следует отметить, что такой способ диагностического контроля важен для медицинских специалистов, ведущих беременность, так как он дает возможность полноценно оценить строение внутренних органов плода, что невероятно важно при организации комплексного контроля
Трехмерная эхография выдает полноценное объемное изображение, которое не требует расшифровки и отчетливо отражает внешние особенности и положение малыша в утробе матери.
Преимущества 3Д УЗИ при перинатальном скрининге
3D УЗИ предоставляет медикам ряд очевидных преимуществ:
- Более четкое изображение дает возможность установить ряд пороков, которые невозможно выявить при проведении классического ультразвукового скрининга: аномалии кистей, расщелины лица, пороки развития скелета, нарушения формирования передней брюшной стенки, аномалии последа, особенности строение наружных половых органов, незаращивание спинного мозга и т.д. Выявление всех перечисленных отклонений требует изменения стратегии ведения подобной беременности.
- 3D УЗИ позволяет определить пол малыша более точно на ранних сроках беременности, что может быть необходимо не только для удовлетворения любопытства будущих родителей, но и с точки зрения исключения вероятности наследственных патологий, связанных с половым признаком.
- Психологическая готовность матери и отца к рождению долгожданного чада, безусловно, возрастает после первичного знакомства с малышом, пусть даже посредством монитора и фотографии, которая по желанию родителей может быть предоставлена после прохождения данной манипуляции.
Особенности трехмерной эхографии
Согласно результатам многочисленных медицинских исследований, 3D УЗИ абсолютно безопасный способ диагностики, который применяется по медицинским показаниям. К особенностям проведения УЗИ 3Д при скринингах во время беременности можно отнести следующие факторы:
- Наиболее информативна трехмерная эхография на сроке 22-33 недели беременности, так как в этот период внешние признаки плода уже достаточно сформированы, а его размеры не препятствуют визуальному обзору.
- Продолжительность трехмерного УЗИ составляет около 40 минут, что гораздо дольше, чем временной показатель, необходимый для проведения классического двухмерного скрининга.
- Мочевой пузырь перед проведением 3D УЗИ не обязательно должен быть наполнен.
- Диагностические возможности методики существенно падают при наличии таких особенностей пациентки или течения беременности, как выраженное ожирение будущей матери, маловодие, наличие рубцов на брюшной стенке женщины, неудобное положение плода.
Трехмерная эхография – диагностическая практика, которая заслужила доверие врачей и пациентов всего мира, подтвердив свою исключительную эффективность и безопасность, как для женщины, так и для малыша. При этом, на сегодняшний день, именно 3D УЗИ остается «золотым стандартом» внутриутробного изучения строения лицевых структур, конечностей, половых признаков и объемных образований у плода, а также резервным способом выявления таких хромосомных аномалий как синдром Дауна, Патау и т.д.
Носовая кость плода
Сроки проведения первого ультразвукового скрининга – 11–14 недель, именно в это время можно визуализировать состояние носа плода. Она обнаруживается в ходе процедуры в виде трех линий:
- Кожа – самая верхняя и наименее эхогенная.
- Кость – толстая и самая заметная.
- Кончик носа – располагается впереди от первой линии и несколько выше её.
Эти линии сравниваются между собой. В норме костная часть должна быть более эхогенна, чем кожа и иметь определенные размеры, соответствующие сроку гестации.
Патологией считается:
- Аплазия – полное отсутствие костной ткани, вторая линия носа вообще не определяется.
- Гипоплазия – недоразвитие участка лицевого черепа, длина не соответствует сроку беременности.
- Изменение эхогенности – при этом вторая линия менее четкая и яркая, чем первая.
Если были обнаружены патологические отклонения, следует подозревать наличие хромосомных патологий, в частности, трисомии 13, 18 и 21 хромосомы. Однако в 3 процентах случаев в этом сроке беременности отклонение в развитии костной ткани наблюдаются у здоровых детей.
Патологии плода
В течение беременности у ребенка могут развиться и легкие патологии, и тяжелые. Все чаще стали встречаться аномалии, которые ранние считались редкими. Причины этого неизвестны. Любопытно, что в 1987 году была зафиксирована вспышка рождения детей с синдромом Дауна.
Помимо данной хромосомной аномалии нередко встречается синдром Эдвардса – трисомия 18. Помимо показателей крови и УЗИ врач может догадаться о данной патологии по слабой активности ребенка, многоводии, небольшой плаценте. При рождении такие дети весят не более двух килограмм и часто умирают, не дожив до пяти месяцев.
За состоянием развития плода врач неотступно следит на протяжении всей беременности женщины. Во втором триместре будущая мать проходит второй скрининг, который заключается в проведении УЗИ и тройного теста с изучением по крови количества ХГЧ, свободного эстриола и АФП. На сроке 30-34 недели беременную ожидает третий скрининг. В данном случае врач уже не смотрит на аномалии, а проверяет зрелость плаценты и предлежание ребенка.
У будущих мам может возникнуть закономерный вопрос относительно того, что является причиной появления такой патологии, и как она связана с определением генетических аномалий и пороков.
В результате многочисленных исследований в этой области выяснилось, что такая гипоплазия была обнаружена у 80% детей, рожденных с синдромом Дауна. Это дало основание для заключения о том, что подобная патология, обнаруженная на УЗИ, является признаком врожденных отклонений у ребенка. Факторы, способные вызвать такое отклонение, достаточно разнообразны. Ученые генетики выделяют следующие из них:
- прием сильнодействующих медикаментозных средств на ранних сроках беременности, в том числе антибактериальных лекарственных препаратов;
- чрезмерное употребление алкоголя и табачных изделий;
- длительное перегревание беременной;
- наследственная предрасположенность;
- тяжелые заболевания на ранней стадии беременности;
- инфекционные заболевания, такие как краснуха, токсоплазмоз, грипп и др.;
- травмы и ушибы беременной;
- отравление опасными химическими веществами;
- гамма-излучение женщины во время беременности;
- факторы окружающей среды, вредно воздействующие на организм беременной женщины.
Во время беременности курение или даже вдыхание чужого табачного дыма может стать одной из основных причин развития врожденных дефектов плода
Самые первые признаки беременности2
Отсутствие менструации
Длительность цикла у женщины в среднем 21-35 дней. Отслеживание изменений календарным методом самый популярный способ узнать о наступившей беременности. Благодаря менструации вы знаете, что не беременны. Ее отсутствие самый типичный и нередко самый первый признак беременности, который замечает женщина. Однако при нерегулярном цикле, при приеме контрацептивов
и перед менопаузой этот метод не является достоверным и надежным. Но изменения в организме начинаются раньше и их можно почувствовать еще до задержки.
После овуляции
и наступления беременности организм уже начинает перестраиваться и вас может насторожить целый ряд сигналов. Начальные признаки наступления беременности можно отследить не раньше, чем через восемь дней после внедрения плода в матку.
Увеличение базальной температуры до 37.3-37.5 °С
Базальную температуру нужно измерять утром в одно и то же время в прямой кишке после пробуждения, не вставая с кровати. Ее повышение обычно продолжается первые несколько недель после зачатия, до начала функционирования плаценты. Если беременность не наступила, температура снижается.
Чувствительность и увеличение груди, выпирающие вены на ней
Грудь становится болезненной, даже малейшее прикосновение может вызвать дискомфорт. Грудь наливается и увеличивается в размерах, даже если женщина на фоне плохого аппетита худеет. Появляется венозный рисунок, позднее могут потемнеть ореолы сосков.
Сонливость и утомляемость
Гормоны начинают перестраивать систему кровообращения, снижается давление, самочувствие может напоминать начало ОРВИ. В первом триместре снижается иммунитет и могут обостриться хронические заболевания, что и вызывает общий дискомфорт. Женщина быстро устает, и все время хочет спать, при этом сон не приносит чувство отдыха. В течение дня бывают головокружение, мешает невозможность ни на чем сосредоточиться. По ночам могут возникать судороги в ногах, что мешает полноценному сну.
Частое мочеиспускание
Может проявиться уже со 2 дня зачатия. Прилив крови к тазовым органам и усиленная работа почек провоцируют данное состояние. Если у женщины были проблемы с мочеполовой системой до беременности, например цистит, то они могут обостриться. Так как на ранних сроках беременности начинает снижаться иммунитет, чтобы не произошло отторжения плода.
Изменение вкусовых пристрастий
Может сопровождаться повышенным или пониженным аппетитом. Тягой к нелюбимым ранее продуктам и странным сочетаниям. Любимые продукты могут вызвать отторжение, а новые наоборот непреодолимую тягу. Главное это поддерживать сбалансированное питание, со всеми необходимыми витаминами и микроэлементами.
Тошнота и утреннее недомогание
Часто наблюдается вздутие, изжога, запоры или поносы. Обычно тошнота бывает в утреннее время или при мыслях об определенном продукте. Но бывают исключения, женщину тошнит все время, не зависимо от времени суток и принятия пищи. Прогестерон активно вырабатывающейся во время беременности замедляет работу ЖКТ и от этого возникают недомогания. Движение плода на более поздних сроках (начиная с 3 месяца) могут напоминать повышенную перистальтику, колики и их можно спутать с симптомами отравления. При возникновении запора может обостриться геморрой. Наблюдается повышенное слюноотделение.
Перепады настроения
Эмоциональная нестабильность и частая смена настроения, которые вызывают плаксивость и нервозность. Постарайтесь оградить себя от негативных переживаний, стремитесь к положительным эмоциям.
Обострение обоняния
Резкая смена обоняния, чувствительность к ранее любимым запахам.
Может казаться, что пища изменила запах и пахнет чем-то химическим. Возникает отвращение к любимым духам и привычным ароматам. Многие запахи вызывают тошноту, и даже симптомы аллергии. Данное состояние может сопровождаться головной болью.
Дискомфорт в пояснице и боли внизу живота
Приток крови к матке возрастает и возникает ощущение тяжести и распирания в животе. Может возникнуть чувство покалывания в матке. Быстро устает поясница.
Снижение либидо
Сексуальное влечение может меняться то в одну, то в другую сторону на протяжении всей беременности. Но в первом триместре оно идет на спад.
Набор веса
Увеличение живота и набор веса проявляются на более поздних сроках. А вот отечность из-за гормональной задержки жидкости можно заметить в первые недели.
Все эти признаки являются неспецифичными для беременности и могут указывать на ряд заболеваний. Поэтому обращение к врачу и сдача анализов поможет точно определить причину.
Разновидности остеом
В зависимости от происхождения остеомы бывают:
- Гетеропластические – формируются из соединительной ткани. Сюда относятся остеофиты. Обнаруживаются не только на костях, но в мягких тканях и органах – в диафрагме, местах крепления сухожилий, оболочках сердца и др.
- Гиперпластические – формируются из костной ткани. В эту группу входят остеоидные остеомы и остеомы.
Рассмотрим подвиды, которые относятся к двум основным группам.
1) Внутренние и наружные остеофиты.
- Внутренние называются «эностозы», они вырастают в канал костного мозга. Обычно одиночные, кроме остеопойкилоза. Не дают симптомов и обычно случайно обнаруживаются, когда человеку делают рентгенографию.
- Наружные называются «экзостозы». Они вырастают на поверхности костей, могут появляться без причины или из-за определенных патологических процессов. Беспричинные экзостозы обычно появляются на костях черепа, лицевых и тазовых костях. Могут не давать симптоматики и быть только эстетическим дефектом либо давить на соседние органы. В некоторых случаях случается перелом ножки экзостоза и происходит деформация костей.
2) Остеома – не отличается по структуре от костной ткани, обнаруживается обычно на лицевых и черепных костях, включая придаточные пазухи носа. Костная остеома в два раза чаще диагностируется у мужчин, в зоне лицевых костей – в три раза чаще. Почти всегда это одиночные опухоли, однако при болезни Гарднера могут вырастать множественные образования на длинных трубчатых костях. Безболезненны, не дают симптомов, но при сдавливании соседних структур появляется различная симптоматика. Отдельно выделяют множественные врожденные остеомы черепных костей, которые сочетаются с другими пороками развития.
3) Остеоидная остеома – высокодифференцированная костная опухоль. Однако имеет другую структуру – состоит из богатых сосудами элементов остеогенной ткани, зон разрушения костной ткани, костных балочек. Обычно бывает не боли 1 см в диаметре. Это частое заболевание, составляющее примерно 12% от всех доброкачественных костных опухолей.
Гипоплазия носовой кости у плода
В последние годы медицина бурно развивается, как один из видов естественных наук. И если раньше беременная женщина за весь период вынашивания ребенка сдавала незначительное число анализов и дважды в год проходила ультразвуковое обследование, то сегодня развитие ребенка в утробе матери прослеживается врачами гораздо тщательнее и о его здоровье беспокоятся различные группы специалистов.
Не стоит считать многочисленные обследования прихотью врачей. Современная медицина с их помощью позволяет выявить у будущего ребенка на ранней стадии различные патологии, которые впоследствии могут сказаться на общем состоянии здоровья малыша, да и взрослого человека.
Говоря о гипоплазии носовой кости у плода необходимо отметить, что при формировании организма ребенка длина носовой кости является существенным показателем его будущего развития.
Определить размеры носовой кости у плода можно уже с 10-12 недель его развития с помощью ультразвукового обследования.
Что такое гипоплазия костей носа у плода
Любое диагностирование беременной женщины при помощи современного и безвредного ультразвукового обследования обязательно подразумевает определение длины носовой кости у будущего ребенка. Если показатель ее длины для данного срока беременности отличается от стандартного норматива в сторону уменьшения, то говорят о том, что имеется гипоплазия носовой кости у плода.
Иногда при обследовании выявляется полное отсутствие носовых костей. В этих случаях говорят об аплазии, то есть отсутствии органа.
Для чего необходимы сведения о длине носовой кости?
Начиная с 10-11 недели от развития беременности, на УЗИ у плода отражаются четырехугольные косточки – носовые кости.
В случае их несоответствия требуемым параметрам – гипоплазии, возникает вполне обоснованное и серьезное опасение формирования у ребенка тяжелых хромосомных аномалий.
Дополнительные методы диагностики
После того, как на мониторе прибора для ультразвукового исследования будет обнаружена гипоплазия костей носа у плода, врач направит пациентку на дальнейшее обследование.
- В первую очередь врач проводит повторное УЗИ, при помощи которого осуществляется измерение не только косточки носа, но и других органов. Если развитие эмбриона, за исключением длины носовой кости, соответствует его возрасту, риск генетической аномалии минимален. В ряде случаев повторно проведенное УЗИ показывает, что первый результат был ложным.
- Самый точный метод выявления генетических отклонений плода – амниоцентез.
Необходимость измерения носовой кости плода
Парная, четырехугольной формы носовая кость определяется при визуализации во время процедуры УЗИ в 12 недель вынашивания плода. Ее отсутствие на этом сроке или отклонение от общепринятых стандартов позже свидетельствует о неправильном внутриутробном развитии ребенка, более того, может сигнализировать о наличии у малыша синдрома Дауна. В таких ситуациях рекомендовано обязательное проведение дополнительного обследования.
Некоторые специалисты, зная нормы первого скрининга, используют сравнительные табличные величины, сопоставляя их значения с результатами УЗИ. И опять-таки, не надо забывать, что первоочередное значение в период 10-12 недель беременности имеет сам факт присутствия носовой кости плода, а измерения не столь показательны, ведь хромосомные аномалии окостенения происходят позднее.
Профилактика патологий носовой кости плода
Анализы на инфекции рекомендуется делать до беременности
Чтобы минимизировать риск укорочения или удлинения носовой кости, необходимо ответственно подходить к планированию ребёнка. Единственный фактор, с которым невозможно бороться – наследственность. Однако остальные причины аномального развития можно устранить:
- полноценно и разнообразно питаться;
- постоянно укреплять иммунную систему, занимаясь спортом и закаливанием, совершая длительные пешие прогулки;
- прибегать к лекарственным средствам только в крайних случаях и под контролем лечащего врача;
- отказаться от вредных привычек;
- постараться избегать серьёзных волнений и стрессов.
Когда необходимо проводить УЗИ плода
Если беременность не сопровождается патологиями, то проводится 3 плановых УЗИ или перинатальных скринингов. При наличии подозрений на неправильное развитие плода врач назначает дополнительные обследования. В группу риска входят женщины:
- старше 35 лет;
- имеющие родственников с наследственными аномалиями;
- пережившие замершую беременность, родившие мертвого ребёнка, столкнувшиеся самопроизвольным абортом (выкидышем);
- переболевшими в первом триместре вынашивания вирусным или инфекционным заболеванием;
- ведущие нездоровый образ жизни (систематически употребляющие наркотики и алкоголь);
- вынужденные принимать медикаментозные средства на постоянной основе (гормоны, противосудорожные лекарства).
Длину носовой кости можно оценить уже при первом обследовании. Если полученные данные соответствуют таблице норм кости носа в 13-14 недель, риск грубых нарушений развития плода оценивают как минимальный.
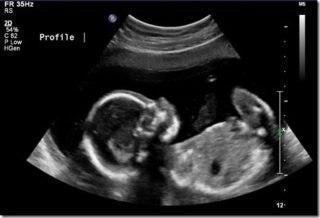 На 20 неделе все основные кости и хрящи уже сформированы
На 20 неделе все основные кости и хрящи уже сформированы
Второе УЗИ выполняют на 20-24 неделе. Количество исследуемых патологий здесь намного больше, так как обнаруживаются аномалии, не выявленные при первом обследовании. Врач может выявить обвитие пуповины вокруг шеи, однако это не является тревожным сигналом, так как малыш постоянно двигается, а значит, пуповина может вернуться в нормальное положение. Обязательно оценивается состояние шейки матки и внутреннего зева. Если шейка укорочена, а зев открыт, женщине проводят наложение швов на шейку матки либо вводят разгружающий пессарий.
Третий скрининг либо УЗИ осуществляют на 32-34 неделе, он носит завершающий характер. Специалист изучает размеры и степень зрелости плаценты, оценивает предлежание плода и тазовое расположение, определяет предполагаемый вес младенца при рождении, исключает или подтверждает обвитие пуповины. Также он даёт рекомендации по ведению тактики родов, особенно если обнаружены пороки развития у ребёнка, включая подозрения на хромосомные дефекты.
Дополнительные методы диагностики
После того, как на мониторе прибора для ультразвукового исследования будет обнаружена гипоплазия костей носа у плода, врач направит пациентку на дальнейшее обследование.
- В первую очередь врач проводит повторное УЗИ, при помощи которого осуществляется измерение не только косточки носа, но и других органов. Если развитие эмбриона, за исключением длины носовой кости, соответствует его возрасту, риск генетической аномалии минимален. В ряде случаев повторно проведенное УЗИ показывает, что первый результат был ложным.
- Самый точный метод выявления генетических отклонений плода – амниоцентез.
Задать вопрос/оставить комментарий!
Аномалии развития плода: классификация
К данной категории принадлежат следующие заболевания:
Аномалии развития нервной трубки. Самой распространенной патологией ЦНС плода является анэнцефалия – врожденное отсутствие свода черепа и больших полушарий головного мозга. На УЗИ диагностируется на сроке 11-12 недель. Гидроцефалия обнаруживается на 18-й неделе беременности – по расширению передних и задних рогов боковых желудочков. Патологическое уменьшение головки плода (микроцефалия) возникает, как правило, на фоне других смежных заболеваний, и очень редко – в чистом виде. В таких случаях врач проводит УЗИ с разницей в несколько недель (для получения максимально достоверной картины). Округлое выпячивание в области костей свода черепа (энцефаломенингоцеле) диагностируют чаще всего на затылке, и подобная патология также требует повторного УЗИ.
Отклонения в развитии позвоночника наблюдаются в основном в поясничном и шейном отделе. Увидеть позвоночник на УЗИ можно с 15-й недели беременности, примерно с 18-й недели диагностируются (при наличии) пороки его строения. Самым страшным является кистозная гигрома, поражающая лимфатическую систему. На УЗИ при таком диагнозе видно кисту в шейном отделе позвоночника. Если данное заболевание сопряжено с другими патологиями лимфатической системы, плод гибнет. Сложно выявить миеломенингоцеле (образование состоит из жидкости и элементов спинного мозга) и расщепление позвоночника – эти патологии требуют применения аппаратуры экспертного класса.
Среди патологий развития органов ЖКТ чаще всего выявляют атрезию двенадцатиперстной кишки. Нередко данному заболеванию сопутствуют многоводие, поражение почек, сердца, нервной системы. Выявить атрезию тонкой кишки с помощью УЗИ очень сложно, чаще всего она обнаруживается в середине беременности или на поздних сроках. Атрезия толстой кишки УЗ-диагностике не поддается. Из нарушений строения передней брюшной стенки в большинстве случаев выявляют омфалоцеле.
Некоторые из аномалий мочевыделительной системы приводят к очень страшным последствиям, поэтому если патология выявлена на ранних сроках, врач может посоветовать прерывание беременности. Если заболевание обнаружено поздно, меняют тактику ведения беременности. С помощью УЗИ можно обнаружить патологическую двустороннюю обструкцию, мультикистозную почку; диагностирование агенезии (отсутствия) органа бывает затруднено. Определение гидронефроза потребует повторного проведения УЗИ.
Асцит – свободная жидкость – на УЗИ видится как анэхогенная зона, которая окружает органы плода. Только после тщательного изучения результатов обследования ставится окончательный диагноз. На водянку указывают утолщение кожи либо наличие жидкости минимум в двух естественных полостях. К этому заболеванию приводят:
- врожденные сердечные пороки;
- резус-конфликт;
- обструкции лимфатических и кровеносных сосудов;
- аритмии.
Для точного диагностирования водянки пациентке назначают дополнительное экспертное УЗИ.
Многоводие также можно обнаружить с помощью УЗИ. Развитию данной аномалии способствуют:
- водянка плода;
- сахарный диабет (у матери);
- нарушения в формировании органов ЖКТ;
- патологии нервной трубки;
- многоплодная беременность;
- скелетные дисплазии грудной клетки;
- пороки строения передней стенки живота.
Маловодие провоцируют:
- двусторонняя аномалия почек;
- задержка внутриутробного развития;
- перенашивание беременности;
- повреждение амниотических оболочек;
- внутриутробная гибель плода.
Процедура УЗИ абсолютно безопасна для жизни и здоровья матери и ребенка, не имеет ограничений по количеству сеансов, поэтому не пренебрегайте рекомендациями доктора и своевременно проходите назначенное обследование.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.
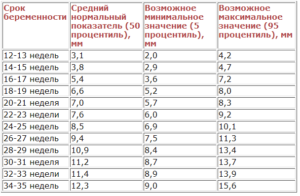
Нормативы размеров носовой кости по неделям
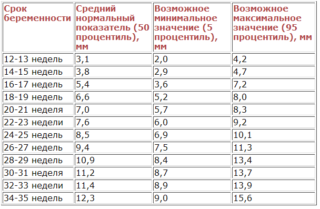 Средние показатели нормы размера носовой кости плода
Средние показатели нормы размера носовой кости плода
Показатель длины носовой кости, который определяют по неделям, сверяясь с таблицей, может немного отличаться вследствие некоторых индивидуальных особенностей (например, размер эмбриона, точный срок зачатия). Кроме максимальных и минимальных значений в таблице указывают средние цифры:
- 12-13 недель средний показатель соответствует 3,1 мм;
- 14-15 – 3,8;
- 16-17 – 5,4;
- 18-19 – 6,6;
- 20-21 – 7,0;
- 22-23 – 7,6;
- 24-25 – 8,5;
- 26-27 – 9,4;
- 28-29 – 10,9;
- 30-31 – 11,2;
- 32-33 – 11,4;
- 34-35 – 12,3
В 12 недель нормальными являются параметры от 2 до 4,2 мм. Норма носовой кости в 20-21 недель варьируется от 5,7 до 8,3 мм. К концу периода вынашивания на 34-35 неделе они вырастают до 9-15,6 мм.
Точность обследования зависит от квалификации лаборанта, качества калибровки оборудования, правильного положения тела ребёнка. Риск получения некорректных данных всегда имеется во время проведения медицинских обследований, поэтому при выявлении отклонений нужно пройти диагностику повторно.
Полученная информация позволяет отслеживать дальнейшее развитие малыша. Если в ходе обследования не удаётся выявить носовую кость, при этом наблюдается утолщение воротниковой зоны, специалист даёт заключение о высоком риске рождения ребёнка с синдромом Дауна или другими врождёнными пороками.
Гипоплазия носовой кости у плода
В последние годы медицина бурно развивается, как один из видов естественных наук. И если раньше беременная женщина за весь период вынашивания ребенка сдавала незначительное число анализов и дважды в год проходила ультразвуковое обследование, то сегодня развитие ребенка в утробе матери прослеживается врачами гораздо тщательнее и о его здоровье беспокоятся различные группы специалистов.
Не стоит считать многочисленные обследования прихотью врачей. Современная медицина с их помощью позволяет выявить у будущего ребенка на ранней стадии различные патологии, которые впоследствии могут сказаться на общем состоянии здоровья малыша, да и взрослого человека.
Говоря о гипоплазии носовой кости у плода необходимо отметить, что при формировании организма ребенка длина носовой кости является существенным показателем его будущего развития.
Определить размеры носовой кости у плода можно уже с 10-12 недель его развития с помощью ультразвукового обследования.
Что такое гипоплазия костей носа у плода
Любое диагностирование беременной женщины при помощи современного и безвредного ультразвукового обследования обязательно подразумевает определение длины носовой кости у будущего ребенка. Если показатель ее длины для данного срока беременности отличается от стандартного норматива в сторону уменьшения, то говорят о том, что имеется гипоплазия носовой кости у плода.
Иногда при обследовании выявляется полное отсутствие носовых костей. В этих случаях говорят об аплазии, то есть отсутствии органа.
Для чего необходимы сведения о длине носовой кости?
Начиная с 10-11 недели от развития беременности, на УЗИ у плода отражаются четырехугольные косточки – носовые кости.
В случае их несоответствия требуемым параметрам – гипоплазии, возникает вполне обоснованное и серьезное опасение формирования у ребенка тяжелых хромосомных аномалий.
Точность современной диагностики
Убедившись из результатов ультразвуковой диагностики в том, что показатели носовой кости будущего ребенка меньше нормальных, родители поддаются бесконечному отчаянию. Не стоит так реагировать, ведь одного этого параметра недостаточно, чтобы диагностировать синдром Дауна или другое тяжелое патологическое состояние. И хотя нормы первого скрининга в определенной степени показательны, нужно спокойно дождаться повторных результатов более глубокого обследования.
Еще надо понимать, что каждый ребенок в период внутриутробного развития индивидуален, потому размеры отдельных частей тела будут отличаться, в том числе носовая кость в 12 недель. Но если исследование плода демонстрирует явные дефекты внутренних органов и укорочение конечностей, то в этих случаях можно с уверенностью говорить о врожденных пороках.
Зачем нужно знать длину носовой кости у плода
Гипоплазия костей носа у плода или их аплазия считается одним из важнейших признаков (маркером) некоторых хромосомных аномалий, например, болезни Дауна, синдромов Эдвардса, Тернера, Патау и некоторых других.
Правда, на самом раннем сроке гораздо большее значение имеет само наличие у плода носовых костей, чем их размеры. А определять размеры можно не ранее 12 недели беременности.
В качестве примера приведем несколько примеров:
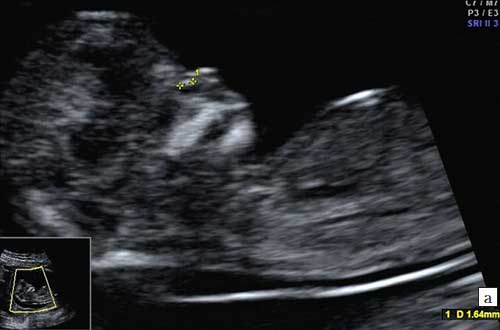
1. Ниже на УЗИ мы видим нормальную носовую кость. Можно различить 3 четкие линии.
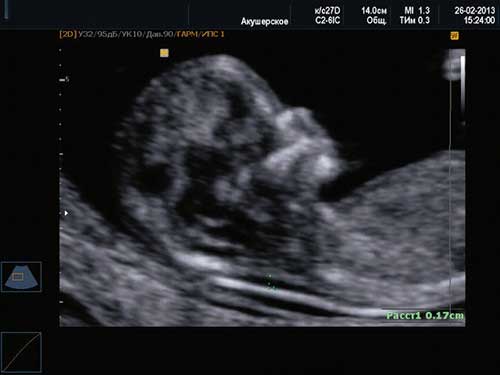
2. Гипоплазия носовой кости. УЗИ сделано на 12 неделе беременности. Длина — 1,4 мм (ниже границы нормы).