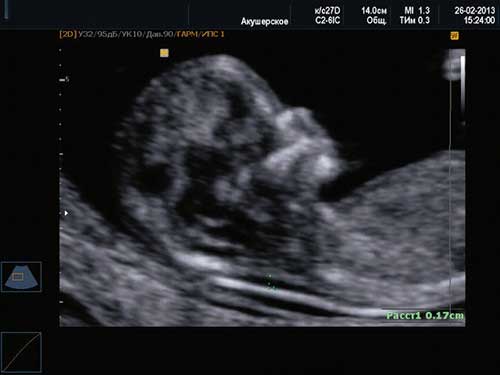
Первый скрининг при беременности
Содержание:
Расшифровка данных скрининга
При расшифровке данных, полученных на ультразвуковом обследовании и при исследовании крови, врач проводит сравнение результатов со стандартными нормальными значениями и вычисляет вероятность возможных отклонений. Для этого специалист определяет коэффициенты, которые показывают несоответствие полученных данных некоторым стандартным величинам. Обычно полученный коэффициент обозначается аббревиатурой МоМ:
- Нормальное значение МоМ для первых 12 – 14 недель колеблется в пределах 0,5 – 2,5. Самым лучшим считается МоМ равный 1.
- Величина МоМ, рассчитанная для показателя ХГЧ, ниже 0,5, говорит о высоком риске синдрома Эдвардса. МоМ выше значения 2,5 считается признаком развития синдрома Дауна.
По результатам обследований вычисляют общий коэффициент вероятности существования серьезных генетических патологий. В случае, если величина обобщенного коэффициента на 13 неделе колеблется в пределах от 1:251 до 1:399, такой результат обследования считается плохим, а по содержанию гормонов негативными показателями считаются значения коэффициента ниже 0,5 и больше 2,5.
Развитие двух зародышей, избыточный вес женщины, сахарный диабет, либо другие заболевания эндокринной системы могут влиять на результаты скрининга, тут допускается отклонение многих характеристик от нормативных значений. Иногда даже психологическое состояние влияет на достоверность данных, полученных во время исследований.
Нежелательные результаты скрининга не должны стать поводом для серьезных огорчений. Насколько бы высока ни была степень риска развития патологии, есть такая же высокая вероятность рождения здорового ребенка.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
I этап перинатального скрининга (11-13 недель)
Обследование будущей мамы в этот период позволяет получить огромный объем информации относительно состояния малыша и общего течения беременности. Ультразвуковое исследование на сроке 11-13 недель беременности в современных клиниках проводят методом трехмерной эхографии — УЗИ 3Д (3D), получая тем самым следующие данные относительно беременности:
- Количество жизнеспособных эмбрионов, имплантированных в матке.
- Определение точного срока беременности.
- Наличие или отсутствие грубых пороков развития.
- Толщина воротникового пространства ТВП (используется в качестве индикатора некоторых хромосомных синдромов).
- Визуализация носовой кости – важна для исключения вероятности синдрома Дауна.
После прохождения классического УЗИ, беременная женщина сдает биохимический анализ крови, который на данном этапе носит название «двойной тест», в связи с тем, что измеряются количественные уровни двух белковых компонентов: РАРРА и ХГЧ (свободная β субъединица).
ХГЧ (хорионический гонадотропин человека) — один из главных гормонов беременности, содержащийся в сыворотке крови матери. Его пониженный уровень указывает на плацентарные патологии, а повышенное содержание может говорить об имеющихся у плода хромосомных отклонениях.
РАРР-А – называют еще белком А. Его концентрация в материнской крови, может указывать на наличие таких хромосомных заболеваний как синдромы Дауна и Эдвардса.
Как проводится и зачем нужен биохимический скрининг
На этом этапе нужно сдать анализы крови – общий (для выявления воспалительных процессов, некоторых заболеваний), биохимический (определения уровня глюкозы и белка в крови) и на уровень определенных гормонов.
За несколько дней рекомендуем придерживаться диеты – отказаться от острой, жареной, копченой пищи, снизить употребление шоколада, морепродуктов, орехов. Воздержитесь от половых контактов.
Забор крови для биохимического скрининга проводится из вены, непременно натощак. После этого рекомендуем 20-30 минут отдохнуть в клинике, не выходя на улицу.
Исследуются уровень гормонов:
-
b-ХГЧ (хорионический гонадотропин человека). Нужен для подтверждения/определения многоплодной, замершей, внематочной беременности, определения риска пороков/генетических патологий плода, сахарного диабета у женщины.
-
PAPP-A (протеин А-плазмы). Результаты исследования могут дать информацию о наличии синдромов Дауна, Эдварда; гипотрофии или гибели плода.
Также показатели подтверждают многоплодную беременность, могут говорить о низком расположении плаценты.
Записывайтесь на приём к врачу. Запись возможна через колл-центр, мобильное приложение или Личный кабинет пациента.
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Что может повлиять на результаты скрининга
Что, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Распечатать
(2 оценок, среднее 5 из 5)
Анализ на ХГЧ β – единица при перинатальной диагностике
ХГЧ (хорионический гонадотропин) — гормон, концентрация которого резко возрастает во время беременности
Его увеличение свидетельствует о произошедшем зачатии, что крайне важно при беременности, наступившей в результате лечения бесплодия. ХГЧ — не строго «женский» гормон
Это вещество специально вводят мужчинам с целью улучшения показателей спермограммы при подозрении на мужское бесплодие.
Что такое ХГЧ и β – ХГЧ
Это вещество состоит из двух компонентов:
- α- единица, похожая на другие гормоны;
- β – единица – уникальная для ХГЧ, отличающая его от других гормональных веществ.
Именно поэтому анализируется именно β – единица, а сам анализ часто называют β – ХГЧ.
Гормон вырабатывается клетками зародышевой оболочки для стимуляции гормонов, поддерживающих беременность – прогестерона и эстрогенов. Это предотвращает наступление менструации и позволяет эмбриону «прижиться». Именно поэтому при бесплодии врачи анализируют уровень ХГЧ в организме пациентки. Если его содержание падает или отстаёт от нормы женщине назначают гормональные препараты, поддерживающие беременность. Следить за уровнем гормона необходимо женщинам, склонным к привычному невынашиванию и имевшим замершие беременности.
Концентрация ХГЧ быстро увеличивается, пока не образовалась плацента, которая позже принимает на себя гормональную функцию. Стремительный рост уровня гормона свидетельствует о том, что беременность сохранилась и эмбрион развивается. В дальнейшем содержание гормона снижается, оставаясь повышенным до родов и некоторое после них.
Нормальное содержание ХГЧ у разных женщин сильно различается. Врач определяет, все ли нормально, по динамике изменения показателя у конкретной пациентки.
Примерные показатели концентрации гормона при беременности приведены в таблице
| Срок, нед. | Концентрация, мЕД/мл |
| 1 | 20-155 |
| 2 | 100-4850 |
| 3-4 | До 82 000 |
| 5-6 | До 151 000 |
| 7-8 | До 230 000 |
| 9-10 | До 290 000 |
| 11-16 | Снижается с 290 000 до 245 000 и менее |
| 17-25 | Снижается до 50 000-80 000 |
| 25-37 | постепенно понижается до 40 000 и меньше |
Несоответствие уровня ХГЧ сроку наблюдается при патологиях беременности и неправильном развитии плода
| повышение | понижение |
| пузырный занос | замершая беременность, гибель эмбриона |
| многоплодная беременность | угроза выкидыша |
| токсикоз | недоразвитие плода |
| врожденные наследственные болезни и пороки развития плода | внематочная имплантация эмбриона |
| гормональные патологии у матери | на поздних сроках указывает на перенашивание |
В отличие от беременности, при болезнях, вызывающих повышение уровня ХГЧ, (раке яичников, желудка и молочных желез), уровень гормона повышается постепенно и не снижается. Поэтому женщине несколько раз во время беременности насколько раз назначают такой анализ
Как проводится скрининговый анализ β – ХГЧ
Для этого исследования сдается кровь из вены или моча, но в урине гормон определяется позже, а результат не так точен. Поэтому лучше положиться на анализ крови, показывающего наличие гормона и его концентрацию.
Забор материала проводят утром натощак, если требуется сдать анализы срочно, нужно поголодать 4-6 часов. Желательно в это время не принимать лекарственных средств. Если уровень ХГЧ на ранних сроках стал стремительно снижаться или повышаться, нужно обратиться к врачу и выявить причину.
Дополнительные УЗИ
Иногда врач может направить беременную на ультразвуковую диагностику не три, а более раз за весь срок вынашивания ребенка. Такая необходимость возникает в случаях, когда по результатам анализов или других методик мониторинга состояния беременной были выявлены отклонения или у женщины появились тревожащие симптомы.
Дополнительное УЗИ — внеплановый скрининг — назначают независимо от срока беременности в следующих случаях:
- если у беременной появились боли внизу живота, обильные влагалищные выделения невыясненного происхождения, особенно с неприятным запахом, беспокоит слабость или головокружения;
- когда женщина не отмечает шевелений плода даже после 20 недели;
- если беременная перенесла бактериальные или вирусные инфекции на любом сроке вынашивания ребенка;
- в случае, когда родовая активность началась ранее 36 недели; исследование могут проводить даже во время схваток;
- накануне предполагаемой даты родов, если третье УЗИ определило опасное предлежание плода;
- перед родами для определения окончательного расположения плода и выбора тактики родоразрешения.
Скрининг последнего триместра — третий триместр требует особого внимания
УЗ-диагностика проводится на сроке 30 – 34 недель и главной ее функцией является оценка локализации плаценты, ее функции, изучение состояния плода, его внутренних органов, а также степень готовности к родам материнских органов. Последний скрининг покажет, какой путь родоразрешения наиболее безопасен для ребенка и женщины, как скоро произойдут роды и нужна ли дополнительная предродовая подготовка.
Оценке подлежат следующие показатели:
- предлежание плода: поперечное или тазовое требует кесарева сечения;
- срок беременности, которому соответствуют размеры плода;
- толщина плаценты, ее строение, локализация, степень зрелости – отклонение от нормы одного из показателей может стать причиной кислородного голодания развивающегося плода;
- состояние пуповины: УЗИ позволяет определить обвитие и выбрать подходящую тактику родоразрешения в конкретном случае;
- длина шейки матки, степень ее открытия: при наличии открытия или малой длины шейки матки женщине показана корректирующая терапия;
- чистота и количество околоплодных вод;
- при многоплодной беременности оценивают разницу размеров плодов.
На третьем УЗИ также проводится развернутая фетометрия плода: определяют длину конечностей, объем живота, грудной клетки, головы, определяют ЧСС и другие показатели. Согласно полученным данным определяют срок беременности, который обычно на 1 – 2 недели отличается от акушерского срока. Это связано со скачкообразным внутриутробным развитием плода и не может быть основанием для подозрения ЗВУР.
На третьем УЗИ определяют вес ребенка, исходя из которого можно определить его приблизительную массу при рождении. С большой достоверностью определяется пол плода, если он во время исследования не скрестил ножки.
Оценке подлежит правильность строения внутренних органов плода: мозга, легких, сердца, органов брюшной полости и т. д., а также оценивается его двигательная активность. На третьем УЗИ можно выявить:
- аномалии развития, которые совместимы с жизнью, но могут потребовать оказания срочной коррекции – медикаментозной или хирургической – сразу же после появления на свет;
- кислородное голодание плода, что хорошо определяется его двигательной активностью и расслабленностью мышц; за время проведения УЗИ ребенок должен пошевелиться минимум 2 раза;
- предлежание плода: если оно тазовое, делают наружный поворот через брюшную стенку.
Скрининг при беременности: УЗИ на ранних сроках
Беременным не рекомендуют делать плановое УЗИ раньше, чем на 10 неделе гестационного периода. Однако в некоторых случаях ранний визит к специалисту ультразвуковой диагностики оправдан, но это должен подтвердить акушер-гинеколог и выписать соответствующее направление с описанием причины раннего УЗ-исследования.
Раннее УЗИ делают в следующих случаях:
- если у женщины предыдущие беременности заканчивались самопроизвольным выкидышем;
- после проведения процедуры ЭКО, когда требуется ранний мониторинг развития эмбриона;
- при наличии болей внизу живота;
- если женщину беспокоят частые головные боли, головокружения и сильная слабость;
- при подозрении на пузырный занос;
- когда появляются кровянистые выделения из половых органов – алые или коричневатые;
- если у женщины не наступила очередная менструация, но домашний тест на беременность показал отрицательный результат.
При наличии беспокоящих симптомов пациентке проведут УЗ-исследование вагинальным путем даже в первый день задержки месячных. Подобная методика позволяет определить внематочную беременность уже на 12 день после оплодотворяющего полового акта.
Определить наличие эмбриона в полости матки можно уже на 5 день задержки менструации. Однако при отсутствии особых показаний к раннему УЗ-исследованию лучше отложить первый визит к ультразвуковому диагносту на 10-13 недели беременности.
Анализ крови на уровень мочевой кислоты
Мочевая кислота – это окончательный продукт распада пуринов. Ежедневно человек получает пурины вместе с продуктами питания, преимущественно с мясными продуктами. Затем с помощью определенных ферментов, пурины перерабатываются с образованием мочевой кислоты.
В нормальных физиологических количествах мочевая кислота нужна организму, она связывает свободные радикалы и защищает здоровые клетки от окисления. Кроме того, она так же, как и кофеин, стимулирует клетки головного мозга. Однако повышенное содержание мочевой кислоты имеет вредные последствия, в частности может приводить к подагре и некоторым другим заболеваниям.
Исследование уровня мочевой кислоты дает возможность диагностировать нарушение обмена мочевой кислоты и связанные с этим заболевания.
1
Ревматологическое обследование
2
Ревматологическое обследование
3
Ревматологическое обследование
Когда нужно провести обследование:
- при впервые возникшей атаке острого артрита в суставах нижних конечностей, возникшей без очевидных причин;
- при рецидивирующих атаках острого артрита в суставах нижних конечностей;
- если у вас в роду есть родственники страдающие подагрой;
- при сахарном диабете, метаболическом синдроме;
- при мочекаменной болезни;
- после проведения химиотерапии и/или лучевой терапии злокачественных опухолей (и особенно лейкозов);
- при почечной недостаточности (почки выводят мочевую кислоту);
- в рамках общего ревматологического обследования, необходимого для выяснения причины воспаления сустава;
- при продолжительном голодании, посте;
- при склонности к чрезмерному употреблению спиртных напитков.
Уровень мочевой кислоты
Уровень мочевой кислоты определяют в крови и в моче.
Мочевая кислота в крови называется урекемия, в моче – урикозурия. Повышенное содержание мочевой кислоты – гиперурикемия, пониженный уровень мочевой кислоты – гипоурикемия. Патологическое значение имеет только гиперурикемия и гиперурикозурия.
Концентрация мочевой кислоты в крови зависит от следующих факторов:
- количества пуринов, поступающих в организм с едой;
- синтеза пуринов клетками организма;
- образования пуринов вследствие распада клеток организма из-за болезни;
- функции почек, выводящих мочевую кислоту вместе с мочой.
В обычном состоянии наш организм поддерживает уровень мочевой кислоты в норме. Увеличение ее концентрации так или иначе связано с обменными нарушениями.
Нормы содержания мочевой кислоты в крови
У мужчин и женщин может наблюдаться различная концентрация мочевой кислоты в крови. Норма может зависеть не только от пола, но и возраста человека:
- у новорожденных и детей до 15 лет – 140-340 мкмоль/л;
- у мужчин до 65 лет – 220-420 мкмоль/л;
- у женщин до 65 лет – 40- 340 мкмоль/л;
- у женщин старше 65 лет – до 500 мкмоль/л.
Если превышение нормы происходит в течение длительного времени, то кристаллы соли мочевой кислоты (ураты) откладываются в суставах и тканях, вызывая различные болезни.
Гиперурикемия имеет свои признаки, но может протекать и бессимптомно.
Причины повышения содержания мочевой кислоты:
- прием некоторых лекарственных препаратов, например мочегонных;
- беременность;
- интенсивные нагрузки у спортсменов и людей, занимающихся тяжелым физическим трудом;
- длительное голодание или употребление продуктов, содержащих большое количество пуринов;
- некоторые болезни (например, эндокринные), последствия химиотерапии и облучения;
- нарушенный обмен мочевой кислоты в организме из-за дефицита некоторых ферментов;
- недостаточное выделение мочевой кислоты почками.
Как снизить концентрацию мочевой кислоты
Те, кто болен подагрой, знают, сколько неприятностей может доставить повышенная концентрация мочевой кислоты. Лечение этого недуга должно быть комплексным и обязательно включать прием препаратов, снижающих концентрацию мочевой кислоты в крови (ингибиторы ксантиноксидазы). Рекомендуется употребление большего количества жидкости и снижение потребления продуктов богатых пуринами.
Важно также постепенно избавиться от лишнего веса, поскольку ожирение обычно ассоциируется с повышением мочевой кислоты. Диета должна быть составлена так, чтобы количество продуктов, богатых пуринами было ограничено (красное мясо, печень, морепродукты, бобовые)
Очень важно отказаться от алкоголя. Необходимо ограничить употребление винограда, томатов, репы, редьки, баклажанов, щавеля – они повышают уровень мочевой кислоты в крови. Зато арбуз, наоборот, выводит мочевую кислоту из организма. Полезно употреблять продукты, ощелачивающие мочу (лимон, щелочные минеральные воды).