Мышцы головы. жевательные мышцы
Содержание:
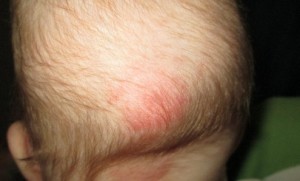
Как удалить свищ на десне?
Если вы обнаружили у своего ребенка образование, которое по симптоматике и внешнему виду походит на свищ – следует безотлагательно обратиться к стоматологу. До этого необходимо исключить из рациона ребенка твердую пищу (что бы не травмировать слизистую) и прополоскать рот травяными отварами. Это поможет не допустить распространения инфекции и может даже частично снять отечность и воспаление. Но эти манипуляции не могут заменить квалифицированное лечение, назначить которое может только врач.
Существует несколько методов лечения свища у детей:
- Медикаментозный. Этот метод применяется на начальном этапе заболевания и подразумевает применение антибактериальных препаратов, полосканий и пр. процедур, которые помогают приостановить воспалительный процесс и не допустить распространение инфекции.
- Терапевтический. Проводится при более сложной форме заболевания и включает в себя чистку зубных каналов, удаление налета и гнойных масс. Врач-стоматолог проведет санацию ротовой полости, профессиональную чистку и пломбирование больного зуба.
- Хирургический. Свищ на десне у ребенка, лечение которого затруднено или невозможно по каким-то причинам, удаляют оперативным путем. В этом случае удаляется разрушенный зуб, а лечение воспаленных тканей проводится медикаментозно.
Для того, чтобы избежать появления стоматологических заболеваний, в том числе и зубного свища, следует с самого раннего возраста приучать ребенка к соблюдению гигиены полости рта. Родители должны контролировать насколько тщательно и правильно малыш чистит зубы и регулярно проходить осмотр у врача.
В клинике «Евродент» работают лучшие детские стоматологи Алматы, профессионализм которых позволяет справиться даже с самой сложной клинической ситуацией. Доброжелательная атмосфера клиники и заботливый персонал вызывают у детей только положительные эмоции, а инновационные методики лечения сделают процедуру лечения зубов у детей быстрой и безболезненной.
Анатомия
Собственно жевательная мышца (m. masseter) лежит на наружной поверхности ветви нижней челюсти; состоит из трех частей: поверхностной, промежуточной и глубокой. Поверхностная часть (pars superficialis) начинается сухожилием от нижнего края и внутренней поверхности скуловой дуги, идет вниз и прикрепляется к жевательной бугристости нижней челюсти. Промежуточная часть (pars intermedia) начинается от внутренней поверхности скуловой дуги и от переднего ската суставного бугорка височной кости, идет вниз и назад, прикрепляясь к наружной поверхности ветви нижней челюсти. Глубокая часть (pars profunda) начинается от внутренней поверхности скуловой дуги и кости, прикрепляясь к сухожилию височной мышцы. Функция жевательной мышцы: поверхностная часть выдвигает нижнюю челюсть вперед, промежуточная и глубокая — поднимают ее.
Височная мышца (m. temporalis) лежит в височной ямке, веерообразно начинаясь от площадки кости, от височной поверхности большого крыла и подвисочного гребня клиновидной кости, от теменной, чешуи лобной и височной поверхности скуловой костей и прикрепляется мощным сухожилием к венечному отростку и ветви нижней челюсти в области нижнечелюстной вырезки и косой линии. Функция височной мышцы: передние и средние пучки поднимают нижнюю челюсть, задние — тянут ее назад.
Латеральная крыловидная мышца (m. pterygoideus lat.) треугольной формы лежит в подвисочной ямке. Начинается двумя головками: верхней и нижней. Верхняя головка начинается от подвисочной поверхности и подвисочного гребня большого крыла клиновидной кости, идет назад, прикрепляясь к суставной сумке и суставному диску височно-нижнечелюстного сустава. Нижняя головка начинается от наружной поверхности крыловидного отростка клиновидной кости, идет назад и вверх, соединяется с верхней головкой и прикрепляется к крыловидной ямке на шейке нижней челюсти. Ее функция: при двустороннем сокращении выдвигает нижнюю челюсть вперед, при одностороннем — смещает ее в противоположную сторону.
Медиальная крыловидная мышца (m. pterygoideus med.) четырехугольной формы лежит на внутренней поверхности ветви нижней челюсти. Начинается сухожильными и мышечными волокнами от крыловидной ямки крыловидного отростка клиновидной кости, идет назад и вниз, прикрепляясь к крыловидной бугристости нижней челюсти. Функция: при двустороннем сокращении поднимает нижнюю челюсть, при одностороннем — смещает ее в противоположную сторону.
Челюстно-подъязычная мышца (m. mylohyoideus) плоская, трапециевидной формы. Начинается на внутренней поверхности нижней челюсти по челюстно-подъязычной линии. Волокна мышцы направляются сверху вниз, снаружи внутрь и спереди назад к средней линии, где образуют сухожильный шов. Прикрепляется к телу подъязычной кости.
Подбородочно-подъязычная мышца (m. geniohyoideus) треугольной формы; начинается от подбородочной ости нижней челюсти, идет вниз и кзади, прикрепляясь к телу подъязычной кости.
Двубрюшная мышца (m. digastricus) имеет два брюшка: заднее (venter post.) начинается от сосцевидной вырезки височной кости и переднее (venter ant.) — от двубрюшной ямки нижней челюсти; они соединяются в одно промежуточное сухожилие, прикрепляющееся к большому рогу подъязычной кости. Функция челюстно-подъязычной, подбородочно-подъязычной и переднего брюшка двубрюшной мышцы состоит в том, что при фиксированной подъязычной кости они опускают нижнюю челюсть.
В зависимости от функции Ж. м., обеспечивающие жевание (см.), можно подразделить на три группы: подниматели, выдвигатели и опускатели. К поднимателям относятся собственно жевательные, височные и крыловидные мышцы, к выдвигателям — латеральные крыловидные, к опускателям — челюстно-подъязычные, подбородочно-подъязычные и двубрюшные мышцы. Кровоснабжение — от ветвей подвисочной части верхнечелюстной артерии, ветвей лицевой и язычной артерий.
Иннервация жевательных мышц происходит за счет третьей ветви тройничного нерва (n. mandibularis) и лицевого нерва (п. facialis)
Общая информация
Перелом нижней челюсти – это происходящее по тем или иным причинам частичное или полное (в зависимости от разновидности перелома) нарушение целостности кости нижней челюсти.
В подавляющем большинстве случаев перелом нижней челюсти возникает в результате какого-либо рода механической травмы (авария, драка, падение, занятия спортом, огнестрельное ранение и т.д.).
В некоторых случаях перелом нижней челюсти может самопроизвольно возникнуть под влиянием общих заболеваний (например, таких, как опухоль кости, остеомиелит и т.д.).
Интересный факт Перелом нижней челюсти могут располагаться в разных местах челюсти, гораздо чаще встречаются у мужчин, чем у женщин.
Классификация болезни
Изучение проблемы до сих пор вызывает споры в среде практикующих стоматологов – существует несколько подходов, которые могут противоречить друг другу. Одним специалистам важна стадия искривления самих зубов, другие следят только за пропорциями лица. Сходятся теории в степени прогнатии – смещения нижней относительно верхней половины.
Интересный факт
Долгое время термины прогнатия и дистальный прикусиспользовались в качестве синонимов, а аномалия называлась – прогнатический прикус. Сегодня в медицинских справочниках и словарях понятия разводятся, и можно встретить описание прогнатии при, когда нижняя челюсть выступает вперед, а не скрывается за верхними резцами.
По классификации Бетельмана дистальные нарушения делятся на четыре вида:
- Нижняя микрогнатия – верхняя челюсть имеет нормальные пропорции относительно черепа, но при этом нижняя половина недоразвита врожденно.
- Верхняя макрогнатия – наоборот, нижняя челюсть выглядит абсолютно здоровой, но верх гипертрофирован и образует так называемый «птичий профиль».
- Сочетание верхней макрогнатии и нижней микрогнатии – проблемы такого рода особенно опасны и заметно деформируют овал лица.
- Верхнечелюстная прогнатия с боковым сжатием зубного ряда – патология, когда жевательные зубы деформируются и меняют свое положение по вертикальной оси.
Существует также классификация дистального прикуса по Энглю, в ней ученый рассматривает типы и стадии заболевания по нескольким классам:
- I класс – нижняя челюсть никуда не смещена, деформация наблюдается только в положении верхних резцов, они слегка наклонены в сторону губ.
- II класс, 1 подкласс – смещение заметно невооруженным глазом, верхние резцы расположены «веером». Угол наклона каждого зуба может достигать 30 градусов.
- II класс, 2 подкласс – веерного положения нет, зубы могут быть идеально ровными, но режущая кромка верхних резцов при смыкании накрывает низ более чем на треть.
- III класс – обратное смещение, мезиальный прикус.
Характеристика по Малыгину основана на морфологии роста зубов в динамике – проводятся точные замеры и фиксируются малейшие нарушения. Согласно такой классификации, дистальные искривления бывают девяти типов:
- Зубные дуги не деформированы, присутствует легкое смещение челюстей.
- Нижний ряд отличается боковым искривлением.
- Обе дуги сужаются, появляется скученность резцов.
- На месте смещенного зуба появляются большие щели – тремы и диастемы.
- Верхняя челюсть существенно смещена вперед, резцы остаются ровными.
- Появляются веерные искривления резцов, клыков и премоляров.
- Наблюдается односторонняя боковая асимметрия.
- Верхние режущие кромки перекрывают альвеолы более чем на 30%.
- Нижних резцов при смыкании практически не видно, деформируется подбородок.
Поставить точный диагноз сможет только компетентный специалист после длительного этапа диагностики. Именно поэтому следует со всей ответственностью подойти к – для компетентной оценки часто требуется современное и дорогостоящее оборудование, которое есть далеко не везде.
Анатомия височно-нижнечелюстного сустава
Рис. 1. Височно-нижнечелюстной сустав: 1 — processus condylaris; 2 — capsula articularis; 3 — fossa mandibularis; 4 — discus articularis; 5 — tuberculum articulare.
Нижнечелюстная ямка височной кости эллипсоидной формы, ее передне-задний диаметр составляет 11—25 мм, фронтальный — 17—30 мм, глубина — 5 —13 мм. У брахицефалов ямка широкая, короткая и неглубокая, у долихоцефалов — узкая, длинная и глубокая. Спереди она ограничена задней поверхностью суставного бугорка, сзади — участком височной кости, отделяющим ее от наружного слухового прохода. Головка нижней челюсти овоидной или валикообразной формы. Фронтальный ее размер достигает 15 — 25 мм, передне-задний — 6 —13 мм. Она имеет выраженную шейку, к-рая бывает наиболее частым местом перелома при травмах. У детей и стариков нижнечелюстная ямка и головка нижней челюсти уплощены, у молодых людей чаще головка нижней челюсти остроконечная, а ямка глубокая. Сочленяющиеся поверхности сустава разделены хрящевым суставным диском, который разделяет полость сустава на верхний и нижний отделы (рис. 1). Суставной диск контактирует только с передней частью ямки кпереди от каменисто-барабанной щели. Капсула сустава состоит из фиброзной и синовиальной мембран, прикрепляется к шейке суставного отростка и окружает все элементы сустава; в ней располагаются сосуды и нервы. Передний отдел капсулы более тонок и податлив, в связи с чем чаще возникают передние вывихи сустава. Сбоку и сзади капсула сустава укрепляется латеральной связкой, идущей от скулового отростка височной кости назад к шейке суставного отростка. Эта связка удерживает суставную головку от смещения ее кзади.
Оба B.-н. с. функционируют одновременно, происходит опускание, поднимание нижней челюсти, смещение ее вперед и назад или в сторону. При опускании и поднятии нижней челюсти происходит движение в нижнем отделе сустава между суставным диском и головкой; при максимальном опускании челюсти диск, кроме того, смещается вперед на суставной бугорок. При смещении челюсти вперед или назад движение совершается в верхнем отделе сустава. При боковых движениях нижней челюсти в одном из суставов суставная головка смещается вместе с диском вперед к суставному бугорку, а в другом суставе в это время суставная головка вращается вокруг вертикальной оси. Механизм движения нижней челюсти обусловлен согласованным сокращением мышц, прикрепляющихся к челюсти, а также возможностью изменять соотношение компонентов, образующих сустав. Давление, развивающееся при сокращении жевательных мышц, распространяется на зубы и пародонт, благодаря чему сустав не подвергается чрезмерной нагрузке. Аномалии прикуса (см.) или нарушения функции жевательных мышц приводят к изменению нормального соотношения элементов сустава (одного или обоих), в результате чего могут развиваться патологические процессы.
Иннервируется Височно-нижнечелюстной сустав ветвями ушно-височного, жевательного, заднего глубокого височного, лицевого нервов. Кровоснабжение — поверхностная височная и верхнечелюстная артерии. Венозный отток происходит через вены капсулы сустава (вокруг сустава образуется венозное сплетение) в занижнечелюстную вену. Лимф, сосуды отводят лимфу в заушные лимф, узлы, а также в околоушные лимф. узлы.
Расположение зубов
Функции нижней челюсти без преувеличения имеют большое значение — они не ограничиваются пережевыванием пищи и участием в речи, челюсть также служит основой для зубов. Это касается не только нижней, но и верхней челюсти. Схема расположения зубов на них обеих следующая — 16 на нижней челюсти и столько же на верхней.
Зубы располагаются не в самих деснах, а в альвеолах и выполняют такие функции:
- жевания,
- принимают участие разговоре,
- эстетическая привлекательность.
У каждого зуба без исключения имеется своя альвеола, для чего присутствует альвеолярная часть, принадлежащая нижней челюсти. В ней зуб крепится максимально надежно, располагаясь даже в подвешенном состоянии. Благодаря особенностям альвеол, а также самих зубов и прочным костям челюсти, они могут выдерживать невероятно большую нагрузку во момент жевания пищи.
Премоляры
У человека существует по два малых коренных зуба с левой и правой стороны. У первого премоляра центральная часть жевательной поверхности имеет длинную форму, в то время как дальняя короче и крупнее.
Второй премоляр сохраняет все особенности первого, но он массивнее. Верхний премоляр имеет несколько меньшие размеры, нежели его нижний аналог.
Моляры
В зависимости от индивидуальных анатомических особенностей, количество моляров у человека может варьироваться от восьми до двенадцати. В силу же особенностей строения челюсти, коренные зубы постепенно уменьшаются от центра к краям.
Коронки у моляров большие, с ярко выраженной квадратной или даже треугольной поверхностью смыкания. Сверху расположено от трех до пяти жевательных бугорков, позволяющих молярам в полной мере выполнять свои функциональные обязанности – первичную обработку пищи.
Виды шинирования челюсти
Травмы костной ткани челюсти бывают со смещением и без смещения. Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Шинирование челюсти
Одностороннее шинирование
Данный тип шинирования применяют, если сломана только одна половинка верхней или нижней челюсти. В этом случае в качестве шины используют медную проволоку, которая крепится на челюсти методом назубного шинирования. Если в месте перелома удалось сохранить зубы, то шину размещают на шейке зубов, объединив с назубной в одну систему.
Двухстороннее шинирование
Шина в этом случае фиксируется на челюсти с двух сторон. Проволока при двухстороннем шинировании используется более жесткая, а чтобы сделать фиксацию еще более надежной на моляры надевают крючки и кольца.
Двухчелюстное шинирование
Такой вид шинирования необходим, если у пациента диагностирован двухсторонний перелом со смещением обломков. Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Если у пациента остались неподвижные зубы, то на них ставят медную проволоку. Если же остались только шатающиеся зубы, то шина ставится в альвеолярную кость, для чего в ней специально сверлятся отверстия. Шины ставятся на обе челюсти, после чего их соединяют между собой резиновыми кольцами, крепящимися на крючки.
Если челюсти жестко скрепить между собой, то человек не сможет сам открыть рот, так что процесс заживления трещин и переломов значительно ускориться, а правильный прикус восстановиться быстрее. Иногда для дополнительной фиксации нижней челюсти пациенту ставят специальную подбородочную пращу, надежно прижимающую подбородок вверх.
Лечение
Лечение патол, состояний Ж. м. заключается в лечении основного заболевания (инфекционной болезни нервной системы, ранения, опухоли); при истинной гипертрофии т. masseter — ортодонтическое лечение (см. Ортодонтические методы лечения) с целью устранения аномалий прикуса; при резко выраженной гипертрофии, влекущей асимметрию лица, возможно частичное хирургическое иссечение гипертрофированной мышцы; при обнаружении опухоли, локализующейся в области Ж. м.,— соответствующее лечение.
Библиография: Воробьев В. и Ясвоин Г. Анатомия, гистология и эмбриология полости рта и зубов, с. 119, М., 1936; Горенштейн Я. И. О гипертрофии жевательных мышц, Стоматология, № 4, с. 87, 1965; Иваницкий М. Ф. Анатомия человека, т. 1, с. 379, М., 1965; Л e р н e р И. О. Гипертрофия жевательных мышц, Стоматология, № 2, с. 40, 1960, библиогр.; ЛимбергА. А. Сосудистая опухоль с множественными камнями в толще жевательной мышцы, там же, № 4, с. 90, 1965; Morphology of the maxillo-mandibular apparatus, Proc. symp. 9-th. Int. congr. Anat., Lpz., 1972; S i с h e r H. Oral anatomy, St Louis, 1965.
Воспаление нерва
Причиной боли и воспаления нерва бывает кариес, когда из полости инфекция попадает в пульпарную камеру. Механическая травма тоже может спровоцировать воспаление зубного нерва. Воспаление нерва вызывает острую пульсирующую боль, которая усиливается от механического и температурного воздействия. Как правило, острая боль постепенно проходит, и воспаление приобретает хронический характер. Если воспалительный процесс не запущен, нерв, в большинстве случаев, не удаляют. При невозможности сохранить нерв, каналы вычищают от нервных окончаний, обрабатывают и пломбируют. Если вовремя не предпринять меры по лечению, можно в скором времени лишиться зуба.
Патология жевательных мышц
Патология жевательных мышц может проявляться в виде нарушения функции — парезов, параличей; напр., при поражении тройничного нерва или его ядра наблюдается атрофический паралич Ж. м. При одностороннем поражении тройничного нерва жевание хотя и затруднено, но возможно за счет здоровой стороны. При двустороннем атрофическом параличе Ж. м. жевание невозможно, нижняя челюсть отвисает. Такая картина может наблюдаться при боковом амиотрофическом склерозе, когда поражаются пирамидные пути и ядра двигательных черепных нервов. Поражение Ж. м. может быть и при клещевом энцефалите. Функция Ж. м. резко нарушается и при тризме (см.) — тоническом спазме Ж. м., который может быть вызван воспалительным процессом в нижней челюсти или в мягких тканях, прилежащих к области расположения или прикрепления Ж. м. Спазм Ж. м.— характерный симптом при столбняке, может наблюдаться при менингите, в отдельных случаях — как истерическая реакция.
Рис. 2. Истинная двусторонняя гипертрофия собственно жевательных мышц.
Гипертрофия Ж. м. наблюдается редко, при этом чаще бывает односторонняя гипертрофия m. masseter. Различают так наз. истинную и ложную гипертрофию m. masseter. Ложная гипертрофия — это развитие в области жевательной мышцы лимфоидной ткани или сосудистой опухоли. Истинная гипертрофия Ж. м. недостаточно изучена. Изредка она наблюдается при нарушении прикуса. Клинически гипертрофияпроявляется лишь нарушением конфигурации лица (рис. 2), на стороне гипертрофии может быть также изменена форма угла нижней челюсти. Дифференцировать истинную гипертрофию необходимо с доброкачественными новообразованиями в области Ж. м. (лимфомой, липомой).
Ж. м. вовлекаются в патол, процесс при травмах челюстей, ранениях лица, специфических воспалительных процессах (актиномикоз), а также при злокачественных опухолях на лице.
Лечение перелома
В больнице или другом медицинском учреждении проводится рентген, с помощью которого уточняются диагноз, локализация, характер повреждения и направление смещения костных отломков.
Затем врач вправляет обломки костей (производит репозицию). Это делается только после обезболивания. Если перелом виден недостаточно, на коже пациента может быть проведен разрез. Место повреждения закрепляется с помощью гипса или другого медицинского устройства.
При тяжелых повреждениях проводится оперативное лечение перелома, обломки кости закрепляют с помощью пластинок, гвоздей и винтов. Затем место перелома фиксируют (иммобилизуют) с целью правильного сращения костей.
В некоторых случаях требуется вытяжение костей. В этом случае к кости ниже места повреждения прикрепляется стальная спица, к двум концам которой присоединяется груз.
Следует отметить, что скорость заживления костей зависит от возраста пациента, вида перелома, степени минерализации костей и наличия сопутствующих заболеваний.
В настоящее время для лечения переломов применяют такие современные приспособления, как аппарат Илизарова и ортез.
1
Лечение переломов
2
Лечение переломов
3
Лечение переломов
Лечение переломов с помощью аппарата Илизарова
Аппарат Илизарова применяется для надежного соединения обломков кости в открытых и многооскольчатых сложных переломах. Спицы, проходящие сквозь кости поврежденных конечностей, присоединены к кольцам, которые закрепляются специальными переходными элементами. При необходимости это позволяет сдавливать или растягивать определенные участки кости.
С помощью такой конструкции можно не только фиксировать перелом, но и влиять на скорость сращивания костей. Кроме того, аппарат Илизарова позволяет передвигаться со сломанной ногой.
Процесс установки и снятия аппарата Илизарова
Установка аппарата проводится под местной или общей анестезией. Над переломом через части костей проводят две спицы перпендикулярно друг другу. А концы спиц укрепляются на кости с помощью фиксаторов. Все время, пока надета конструкция, необходимо правильно за ней ухаживать и протирать спицы дезинфицирующим раствором.
Снятие аппарата Илизарова, как правило, осуществляется в той же клинике, где происходила установка, или любом другом медучреждении, в котором работает соответствующий специалист-травматолог. Снятие аппарата Илизарова проводится с применением анестезии.
Лечение заболеваний суставов и костей с помощью ортеза
Ортез включает в себя несколько видов ортопедических устройств, которые применяются для лечения суставов. Это могут быть корсеты, бандажи, ортопедическая обувь, а также ортопедические стельки.
Ортезы могут применяться в следующих случаях:
- фиксация и разгрузка позвоночника и суставов;
- восстановление опорно-двигательной функции после различных травм (применяется для лечения переломов, вывихов, растяжений и ушибов);
- корректировка деформаций опорно-двигательного аппарата (кифоз, сколиоз);
- снятие болевого синдрома при артрите, артрозе, остеохондрозе и т.д.;
- защита позвоночника и суставов при повышенных физических нагрузках.
Но чаще всего ортез выручает в случаях, когда необходимо зафиксировать поврежденный сустав.
Виды ортезов
По своему назначению ортезы можно выделить в 3 большие группы:
- ортезы для суставов нижних конечностей (ортез на голеностопный сустав, ортез на коленный сустав, приспособление для тазобедренного сустава, ортопедическая обувь и стельки);
- ортезы для суставов верхних конечностей (плечевой бандаж (косыночная повязка или ортез), ортез на лучезапястный сустав, фиксаторы пальцев и налокотники);
- ортез для позвоночника (послеродовые и дородовые бандажи, шины-воротники, корсеты).
Ортезы бывают мягкие, жесткие, полужесткие и тутор. Чаще всего степень жесткости определяет его назначение. Например, мягкий голеностопный ортез (или коленный ортез) напоминает бинт, который применяется для профилактики заболеваний суставов.
Жесткий прибор несколько похож на гипс, это довольно сложная конструкция из пластмассовых и металлических вставок. Назначается при травмах, переломах, после оперативного вмешательства, при вывихах, когда нужно обездвижить сустав.
Тутор применяют для восстановления руки или ноги после операции или травмы. От ортеза тутор отличается тем, что имеет другую конструкцию, в которой отсутствуют шарниры.
1
Лечение переломов
2
Лечение переломов
3
Лечение переломов
Интересные подробности
Казалось бы, мы знаем о своей ротовой полости все. Но интересные факты всегда найдутся:
- У двойняшек и близняшек зубной ряд идентичный.
- У правши чаще задействована правая сторона челюсти, а у левши – все с точностью наоборот.
- Работа челюсти рассчитана на нагрузку массой до 390 килограммов. К примеру, щелканье орешков создает нагрузку до 100 килограммов.
- Зубную эмаль полностью создает человеческий организм по индивидуальной программе.
- Одонтопагусы хранятся долгое время, рассчитаны на хранение при температуре до 1000 градусов.
- Более 90% всего кальция приходится на зубной ряд.
- Говорят, что у Будды было сорок зубов, а у Адама – тридцать.
- Неандертальцы питались здоровой пищей, поэтому им неизвестно о том, что такое кариес.
- Некоторые рожденные дети уже имеют один зубик. Такие случаи встречаются один на тысячу.
- Любой зубной ряд по своей уникальности схож с отпечатком пальцев.
Количество зубов у здорового человека может варьироваться от 28 до 32. Этот диапазон является нормальным. Названия зубного ряда у ребенка и взрослого – одинаковое, разница лишь по количеству. При возникновении каких-либо аномалий развития современная стоматология готова прийти на помощь, исправив все погрешности. К какому специалисту обратиться – помогут рекомендации, описанные выше. Для того, чтобы сохранить все свои 28 или 32 зуба на продолжительное время необходимо придерживаться некоторых рекомендаций. В первую очередь это касается соблюдения гигиены зубного ряда, принятия профилактических мер. При выполнении простых правил, улыбка будет белоснежной, а проблемы не будут беспокоить.
Остеомиелит верхней челюсти
Верхнечелюстной остеомиелит – частый недуг, характеризующийся несколькими путями инфицирования:
- Лимфогенный путь – попадание инфекции через лимфатическую систему;
- Гематогенный путь – попадание инфекции через плазму. Возможно инфицирование во время укола, при переливании крови;
- Риногенный (контактный) путь – попадание инфекции из ротовой полости. Возможно при воспалении с охватом слизистой оболочки пазух верхней челюсти при рините, при попадании инфекции через надкостницу по железистым протокам;
- Возможность заражения новорожденного в процессе родов при наложении щипцов или через инфицированные половые органы матери. Возможно инфицирования ребенка при кормлении, если у матери имеется мастит. При несоблюдении гигиены ребенка возможно инфицирование через соски и игрушки, особенно в период прорезывания зубов.
Особую опасность несет данный недуг для грудничков. Верхнечелюстной остеомиелит у детей проявляется вторично, в виде гнойника на фоне сепсиса. Реже сепсис появляется на фоне острой респираторно-вирусной инфекции.
Нижняя макрогнатия
Макрогнатия нижняя характерна аномально большим размером нижней челюсти. Это наиболее тяжелая патология челюстей относительно клинической и морфологической картины и трудно поддается лечению. Внешние признаки аномалии видны в нарушении пропорций антропологических размеров лицевого скелета. Осмотр лица в профиль выявляет ярко выраженное выступание нижней губы и подбородка вперед, увеличение нижней трети лица, западание среднего сектора лица с верхней губой. В общем и целом нарушена эстетика лица, обусловливающая некоторые психические расстройства.
Макрогнатия
Состояние зубов при нижней макрогнатии четко обозначает данную патологию. Нижняя челюсть резко выдвинута вперед, относительно верхней. Между клыками, резцами и малыми коренными зубами есть щели, зубная дуга нижней челюсти шире и преобладает над верхней зубной дугой и в поперечном и в продольном отношении, что и обусловливает тип смыкания передних и боковых зубов.
Слабая функциональность наблюдается, в первую очередь в жевательных мышцах, что параллельно сказывается на изменении работы височно-нижнечелюстного сустава. Все эти нарушения отражаются на артикулярных дефектах речевой деятельности.
Нижнюю макрогнатию диагностируют на основании генетического анамнеза, визуального осмотра лица, исследования окклюзии в полости рта и рентгеновских снимков.
Удаление зубного нерва
Остановить острую боль можно, удалив больной нерв и тщательно обработав каналы зуба.
Депульпирование проводят двумя способами:
- Мышьяком. Этот метод практиковали издавна, но с развитием новых технологий удаление нерва мышьяком производится гораздо реже. Суть этого способа заключается в следующем: корневой канал расширяют бормашиной, обнажают пульпу, на нее кладут пасту с мышьяком и пломбируют зуб временной пломбой на 2 дня. В течение этого времени нерв погибает. Далее временную пломбу снимают, удаляют погибший нерв, чистят каналы, обрабатывают специальными составами и накладывают постоянную пломбу. Процесс, почти всегда был очень болезненным и не всегда гарантировал полное омертвение нерва, из–за чего приходилось прибегать к побочным манипуляциям или выдерживать определенный промежуток времени без мышьяка, но с временной пломбой
- С помощью современных способов сильной анестезии. Процедуру проводят под локальной анестезией, чтоб доступ к каналам и пульпарной камере не был затруднен. Остаточную чувствительность блокируют анестезией. Для удаления нерва и обработки каналов применяется специализированный стоматологический инструментарий. Успешность всего процесса контролируется специальной аппаратурой, а в случае сомнения врач накладывает временную пломбу, чтоб убедиться, что депульпирование прошло удачно
В некоторых случаях, канал специально расширяют, чтоб гарантированно удалить нерв, обработать канал по всей длине и тщательно наложить пломбирующий материал, во избежание возможных негативных последствий. Для наглядности делают рентгеновский снимок зуба.
После обработки и пломбировки канала переходят к реставрации коронки зуба с применением специальных средств и материалов.
Иногда бывает так, что корневая структура зуба значительно затрудняет обработку канала по всей длине. В частности, такая ситуация бывает с молочными зубами. Тогда для пломбирования применяют материал с резорцином, обладающим мумифицирующим и бактерицидным эффектом, предотвращающим вторичное воспаление.