Сухость кожи головы у ребенка: симптомы и лечение
Содержание:
Кожные заболевания похожие на стрептодермию
Диагноз стрептодермии устанавливается не только по внешним проявлениям болезни, а на основе анализов. Есть другие кожные патологии, по внешним признакам очень схожие. Схема лечения для них совершенно иная:
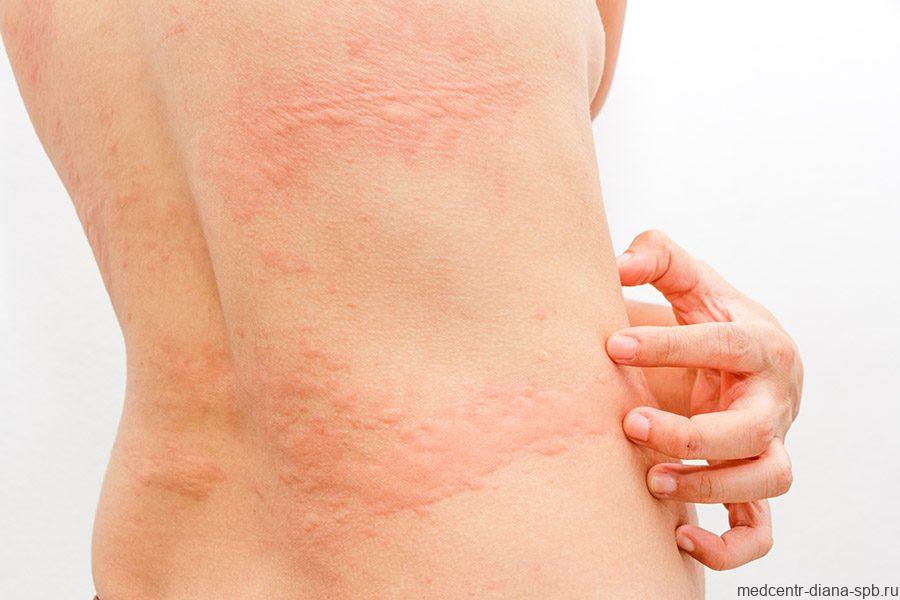
- Атопический (аллергический) дерматит. Высыпания похожи на стрептодермию. Однако кожа зудит не только в области высыпаний. Признаки интоксикации отсутствуют. В анамнезе будет выявлена аллергия. Появляется болезнь при контакте с аллергеном.
- Экзема. Также появляются участки кожи с покраснением или посинением. Место поражения зудит. Больной ощущает постоянный сильный зуд. Появляется при контакте с аллергеном или является осложнением при хронической стрептодермии.
- Опоясывающий лишай или герпес. Это вирусное заболевание, вызываемое вирусом герпеса. Высыпания в области живота, пояса, далее распространяется по всему телу. Начинается с высокой температуры, головной боли, слабости. Гнойнички имеют внутри прозрачную жидкость, они группируются, создавая островки. Опоясывающий лишай вызывает очень болезненное состояния, даже иногда требуется обезболивание сильнодействующими препаратами.
- Ветрянка. Это вирусное заболевание. Начало быстрое, высыпания возникают на разных участках тела и быстро распространяются повсюду. Гнойнички содержат внутри прозрачное содержимое. Болезнь протекает с общей интоксикацией организма, лихорадкой и повышенной температурой тела. Если появляется гной и желтая корочка, значит, присоединилась бактериальная инфекция.
- Стафилококковая пиодермия. Она разрушает сальные железы и может перерасти в фурункулез. Наиболее подвержены лобок, волосистая часть головы, конечности, подбородок.
- Отрубевидный лишай. Он характеризуется наличием розовых, красных или коричневых пятен. Иногда они бывают белого цвета. Кожа в месте поражения шелушится. Если капнуть йод на пятно, то оно окрасится в более интенсивный цвет. Обычно таким образом распознают именно этот вид лишая.
Если и другие кожные заболевания, которых насчитывается десятки. Требуется тщательное исследование, чтобы установить вирусную, грибковую, бактериальную сущность болезни.
Полезная информация по теме:
- Диагностика кожных заболеваний
- Лечение кожных заболеваний
- Дерматология — наука о кожных болезнях
- Как проводится консультация дерматолога
- Профилактика кожных заболеваний
- Прием дерматолога
- Осмотр дерматолога
- Детский дерматолог
- Кожный врач
- Платный дерматолог
Причины кровотечений из уха
Можно выделить 2 основные группы источников крови из уха: механические причины и заболевания уха.
Механические причины:
Повреждение кожи на ушной раковине или в наружном слуховом проходе (царапина, ссадина). Это единственный не серьезный вид кровотечения, который не несет угрозы для здоровья ребенка и не требует срочной врачебной помощи. Незначительные кровотечения останавливаются сами
Обратите внимание, что в данном случае место повреждения должно быть видно, или говорить о травме именно кожи уже нельзя. Также иногда грудные дети расчесывают уши
Дело может быть в прорезывании зубов, что вызывает сильный зуд. В таком случае лучше проконсультироваться у врача, чтобы убедиться в том, что причиной расчесывания стали режущиеся зубки.
Повреждения барабанной перепонки. Возникают из-за неаккуратного использования ватных палочек, предметов, которые ребенок может сам засунуть себе в наружный слуховой проход, а также травмирования во время игр. Например, сильный удар мячом в голову может привести к разрыву барабанной перепонки. Помимо крови в таких случаях симптомами являются боль в ухе и снижение слуха.
Инородное тело в ухе
Самое важное – не пытаться самостоятельно удалить предмет, даже если это кажется простым. Это грозит проталкиванием предмета глубже и более серьезными повреждениями
Только отоларинголог может безопасно удалить инородное тело и оценить масштаб повреждений, которые оно вызвало.
Черепно-мозговые травмы. При переломе основания черепа в области височной кости часто появляется кровь из ушей.
Болезни уха:
- Отит. Воспалительный процесс в ухе также вызывает повышение температуры тела, сильную боль в ухе, слабость и головокружение. Чаще всего при отите кровь отходит вместе с гноем при вскрытии абсцесса. Контролировать течение болезни должен врач.
- Фурункулы. Кровь выходит вместе с гноем при вскрытии фурункула. Также повышается температура, в области уха появляются покраснения и отечность.
- Мирингит (инфекционное заболевание барабанной перепонки). Отличается сильной болью в ухе и подъемом температуры.
- Кандидоз уха. Часто возникает после приема курса антибиотиков, потому что ослабленный иммунитет и отсутствие микрофлоры формируют благотворную среду для размножения грибков. Это вызывает хрупкость сосудов и как следствие появление кровотечений из уха.
- Новообразования (доброкачественные или злокачественные). Опухоли уха, помимо появления крови, проявляют себя болью и шумом в ушах, головокружением, головной болью, снижением слуха.
Причины себорейных корочек у малыша
Основных причин для образования у малыша себорейных корочек несколько:
- одной из ведущих причин является заражение жировых клеток грибком Malassezia furfur, в результате которого кожные железы начинают выделять избыток секрета, а продукты жизнедеятельности грибка раздражают нежную кожу;
- усиленная потливость головки малыша при постоянном ношении чепчиков и шапочек;
- повышение активности сальных желез, особенно, если волосы достаточно длинные, а голову ребенку моют нечасто;
- проявления пищевой или контактной аллергии;
- неправильные методы удаления корочек (грубое вычесывание, соскабливание корочек ногтями, применение растительного масла и неподходящей косметики).
В результате нарушений ухода малыш испытывает дискомфорт, на коже головы образуются желтые или серо-желтые корочки в области большого родничка, на висках, в зоне бровей. Эти корочки жирные на ощупь, плотной консистенции, могут иметь специфический запах. В местах образования корочек происходит раздражение кожи, ее шелушение и краснота, малыш трет головку о подушки. Интенсивность образования корочек различна, у некоторых детей это единичные очаги размерами не более 3-5 мм, у других корочки могут иметь практически сплошной характер.
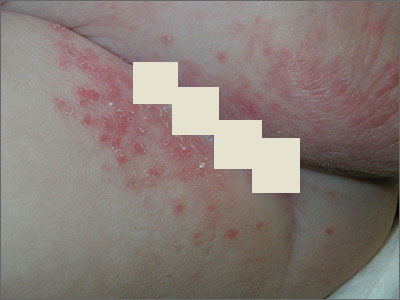
Стрептодермия у взрослых
У взрослых людей стрептодермия выражается чаще в виде таких заболеваниях кожи:
- рожистое воспаление;
- поверхностная панариция;
- целлюлит;
- заед;
- эктима.
Рожистое воспаление может располагаться на ноге или на лице, реже на туловище. Чаще всего провоцируют болезнь сахарный диабет, тромбофлебит, грибковые заболевания.
Целлюлитная стрептодермия – это вовсе не косметологическая проблема, которую называют тем же словом «целлюлит». Это тяжелое поражение в глубоком кожном покрове и подкожно-жировой клетчатке. Чаще бывает на лице или на ногах.
Подвержены люди с иммунодефицитом, циррозом печени, онкологией, сахарных диабетом и почечной недостаточностью. Целлюлит может осложниться общим заражением крови, абсцессом, тромбофлебитом, лимфангиитом, остеомиелитом и т.д.
При панариции сначала идет покраснение ногтевого валика. Далее, когда болезнь прогрессирует, то появляется нагноение с серозным содержимым. Ноготь окружен болезненным воспалением по типу подковы.
Эктима или язвенная стрептодермия чаще поражает людей с ослабленным иммунитетом – хронически больных людей, страдающих иммунодефицитом, алкоголизмом и т.д. Как правило очаги поражения возникают на ногах. Появляются гнойные язвы, которые через несколько дней покрываются коркой. Если задеть язву, то она может кровоточить. Язва долго не проходит. Лечить приходится примерно месяц. После исчезновения язвы на ее месте образуется грубый рубец.
Диагностика
Прежде чем начинать самостоятельное лечение себорейного дерматита волосистой части головы у ребенка, стоит записаться на осмотр к врачам. Подтвердить неутешительный диагноз способны дерматолог и трихолог. Дополнительно может потребоваться консультация невролога, гастроэнтеролога, эндокринолога.
Специалисты узкой направленности дадут правильную оценку явлению в ходе визуального осмотра. Врачи выполнят анализ, сделав кожную пробу на проблемном участке волосистой части головы. Метод позволит выявить споры болезнетворного грибка. Только после проведения качественной диагностики целесообразно приступать непосредственно к терапии.
Использование неподходящего шампуня
Другая причина корочек на голове у ребенка – использование косметических средств, которые содержат агрессивные синтетические компоненты
Родителям важно внимательно изучать состав детского шампуня перед покупкой. В нем не должны присутствовать поверхностно-активные вещества
Подобные субстанции слишком активно воздействуют на нежный эпидермис. Всевозможные ароматические вещества и красители сушат кожу. В результате могут возникнуть не только себорейные корочки на голове у ребенка, но также отмечаться признаки аллергических реакций.
Ответственным родителям следует применять исключительно безопасные, экологически чистые, одобренные педиатрами шампуни. Средства для купания должны отличаться гипоаллергенными свойствами. В ситуации, когда дорогая продукция недоступна ввиду ограниченного семейного бюджета, используйте самое обыкновенное детское мыло, которое не имеет насыщенного аромата и обладает нейтральным оттенком.
Определение болезни. Причины заболевания
Перхоть — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. Каждый человек в своей жизни так или иначе сталкивается с этой проблемой. Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями .
- Поражения нервной системы — парез мимических мышц, параличи туловища, болезнь Паркинсона.
- Приём антипсихотических препаратов, таких как галоперидол, тиоридазин, тиопроперазин, сульпирид, хлорпротиксен, рисперидон. Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника.
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга, сахарный диабет и др. .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (лаурил- и лаурет сульфатами), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита .
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор «неподходящего» шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Лечение стрептодермии
Лечение при отсутствии осложнений терапевтическое, комплексное. Оно включает в себя:
- использование антисептических средств – бриллиантовая зелень, перманганат калия, перекись водорода, фукорцин, митиленовый синий, салициловый спирт;
- антибиотики, которые подбирают в зависимости от типа возбудителей и их чувствительности к препаратам;
- мази и кремы.
Могут быть также назначены таблетированные медикаменты, а также инъекции.
Для снятия зуда может использоваться супрастин, телфаст. Одномоментно используют и иммуностимулирующие препараты для повышения сил организма, его сопротивляемости инфекциям. Назначают витамины А, С и группы В.
При высокой температуре необходимы жаропонижающие средства.
По согласованию с врачом допускается применение и некоторых народных средств.
Иногда необходимо вскрытие гнойников. Если их вскрывают, то это делается в условиях стерильной операционной, в некоторых случаях – на дому у пациента, если нет возможности приехать в медицинское учреждение.
После вскрытия гнойников, раны обрабатывают анилиновыми красителями – бриллиантовый зеленый, метиленовый синий. Обработка делается дважды в день, чтобы препятствовать попаданию инфекции и образованию язв.
Чтобы высыпания не распространялись далее по всему телу, здоровую кожу обрабатывают борным или салициловым спиртом. А мокнущие ранки покрывают нитратом серебро. Для обработки язв на лице используют азотнокислое серебро.
Общие советы для эффективности лечения таковы:
- до полного выздоровления находиться дома и не посещать людные места;
- исключить контактирование с домочадцами – выделить собственную посуду, гигиенические принадлежности;
- отказаться от ванны и душа;
- раз в 2-3 дня менять пастельное белье, стирать его при высокой температуре и проглаживать, когда оно высохнет;
- каждый день менять нательное белье, стирать при высокой температуре;
- белье должно быть из натуральных тканей, исключить синтетические вещи.
Эффективность лечения зависит от возраста и состояния здоровья пациента. А также от соблюдения им всех предписаний врача. И, в первую очередь, эффект терапии зависит от правильно поставленного диагноза и адекватной схемы медикаментозного воздействия. Необходимо серьезно подходить к выбору клиники и врача.
Симптомы и лечение себорейного дерматита у ребенка
Грибки выделяют соединения, которые раздражают кожу головы, вызывают ощущения зуда, жжения. Стоит знать, что такие «корочки» могут образовываться не только под волосами, но и на гладкой коже. Самая частая локализация у малышей — за ушами, там обычно более влажно.
Диагноз себорейного дерматита ребенку ставит врач после осмотра кожи под увеличением. Что увидит доктор при такой болезни?
- На первом этапе заболевание проявляется ярко-красным пятном.
- Дальше на нем начинают появляться крупные желтоватые чешуйки, достаточно липкие и с трудом отделяющиеся от кожи.
При диагнозе себорейный дерматит лечение, препараты и уходовые средства подбираются в зависимости от возраста ребенка.
- Если это «молочные корочки» у малыша, рекомендуется проверить гипоаллергенность уходовых средств, не перегревать ребенка, чаще мыть голову и ждать. И не стараться вычесывать или отколупывать корочки: так повреждается кожа! В норме все проходит самостоятельно, но если ситуация ухудшается, то нужно обратиться к врачу.
- Если ребенок уже старше, то начинают с выяснения причин, отслеживания гигиены тела, соблюдении диеты. Эксперты доказали, что обилие кисломолочных продуктов, овощей и фруктов снижает количество обострений себорейного дерматита, а вот кофе, фастфуд, газировки, жирная, жареная пища, консервы и полуфабрикаты увеличивают.
Если ситуация не улучшается, для лечения себорейного дерматита врач может назначить препараты для наружного применения с цинком, противовоспалительным действием, противогрибковый шампунь, топические глюкокортикостероиды и т. д.
Выраженный зуд — показание для терапии антигистаминными средствами. Присоединение вторичной инфекции из-за расчесываний требует назначения антисептиков и антибактериальных составов.
В этой статье мы рассказываем, как отличить внешне похожие проявления псориаза и дерматита на голове у ребенка.
Использованы фотоматериалы Shutterstock
Как убрать корочки на голове у ребенка — самый простой способ
Если хочется избавить от корочек на головке новорожденного как можно быстрее, надо воспользоваться одним проверенным эффективным способом — перед купанием (минут за 15-20) смазать кожу ребенка косметическим препаратом, обладающим смягчающими и противовоспалительными качествами. Например, нежным детским кремом «Ушастый нянь» с альфа-бисабололом, аллантоином, персиковым и оливковым маслами, а также экстрактом цветков календулы. Это средство производства ТМ «Невская Косметика», которое:
- быстро и эффективно снимает любые раздражения с детской кожицы;
- питает, очень хорошо смягчает, увлажняет и успокаивает чувствительный эпидермис;
- распределяется по кожным покровам легко и быстро;
- не содержит спирта, красителей, иных запрещенных ингредиентов;
- восстанавливает естественный гидролипидный кожный барьер.
 После использования крема на голову ребенка нужно надеть шапочку. Тогда гнейс размягчится, и его легко можно устранить во время мытья. За 2-3 процедуры (рекомендованная частота подобных очищающих мероприятий для младенцев — 1 раз в неделю) можно будет полностью избавиться от проявлений себорейного дерматита.
После использования крема на голову ребенка нужно надеть шапочку. Тогда гнейс размягчится, и его легко можно устранить во время мытья. За 2-3 процедуры (рекомендованная частота подобных очищающих мероприятий для младенцев — 1 раз в неделю) можно будет полностью избавиться от проявлений себорейного дерматита.
Если под рукой не оказалось высокоэффективного средства профессиональной косметики, можно использовать для намазывания слегка подогретое предварительно прокипячённое растительное масло — оливковое, репейное или даже вазелиновое. Это средство также должно помочь, хотя может быть и не так быстро.
Важно: Если через непродолжительное время после исчезновения гнейс возвращается вновь, речь, скорее всего, идет о экссудативно-катаральном диатезе или аллергической реакции детского организма на какой-то сильный раздражитель. Потребуются консультации дерматолога и аллерголога, которые наверняка назначат клинический и биохимический анализы крови, а также общий анализ мочи.
Детская и неопасная?
Ветряную оспу относят к детским заболеваниям. Это не значит, что ей болеют только дети, просто если вероятность заболеть очень высока, то, скорее всего, ждать, когда ты заболеешь, недолго — детство ещё не успеет закончиться. До 6-ти месяцев ребёнка защищает врождённый иммунитет, а вот дальше риск заболеть возрастает. Пока ребёнок воспитывается дома, у него не так много мест, где он может встретиться с вирусом, а вот когда он начнёт социализироваться – пойдёт в детский сад или школу, встреча становится практически неизбежной.
Детских болезней достаточно много, и, как правило, заболевание стараются предотвратить, для чего проводится иммунопрофилактика – ребенку делают соответствующие прививки. Прививок от ветряной оспы в Национальном календаре профилактических прививок – нет. Вернее, всё же есть, но эту прививку рекомендуется делать лишь тем, кто находится в группе риска (в первую очередь тем, у кого проблемы с иммунитетом – ВИЧ-инфицированным, онкобольным, тем, кто страдает тяжелыми хроническими заболеваниями). Почему так?
Считается, что ветрянкой болеют один раз: формируется устойчивый специфический иммунитет, который сохраняется всю жизнь. То есть достаточно переболеть в детстве, и больше ты с этой болезнью не встретишься. Во всяком случае, данное утверждение справедливо для подавляющего большинства. В детстве же ветрянка переносится легко. А вот если детство позади, а встречи с ветрянкой не было, то лучше её избегать и впредь. Взрослые переносят это заболевание гораздо хуже. Так что, если вы – не болевший ветрянкой взрослый, то лучше подстраховаться и сделать прививку.
Способы регенерации кожи после ожогов
Ожоги первой степени обычно лечат в домашних условиях. Такие симптомы как покраснение кожи, небольшой отёк и неприятные болевые ощущения можно снять дома, применяя местное лечение в виде спреев.
При ожогах второй степени обязательно использование антисептических средств, так как пузыри, образующиеся при них, склонны к нагноению и присоединению вторичной инфекции. Для того, чтобы избежать появления шрама или рубца, пациентам выписывают антисептические или антибактериальные мази. Кроме того, необходимо регулярно накладывать на место ожога асептическую повязку и ежедневно её менять. Если необходимо, можно пить обезболивающие таблетки.
Ожоги третьей степени несут угрозу не только здоровью, но и жизни человека. На месте ожога образуется чёрный или коричневый струп, а кожа полностью уничтожена. Необходима срочная госпитализация пациента с целью устранения болевого шока и инфекции раны. Госпитализация в стационар нужна и при ожогах четвёртой степени, когда в патологический процесс вовлечены мышечная и костная ткани. Противошоковая терапия в данном случае должна стоять на первом месте.
Что касается лекарственных препаратов, применяемых при лечении ожогов, их выпускают в форме:
- спреев;
- аэрозолей;
- кремов;
- мазей;
- гелей;
- лечебных и антисептических повязок.
Спреи применяют обычно при ожогах первой степени, при сильных болях, вызываемых контактом с раневой поверхностью. Распыление спрея происходит безболезненно и легко. Для лечения ожогов второй степени используют более широкий спектр препаратов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Причины появления сухой себореи головы
По сути, недуг дает о себе знать, когда сальные железы перестают выделять кожное сало в необходимых для здоровья кожи количествах, а вот причин их дисфункции – много. Самые распространенные среди них:
Грибковые поражения сальных протоков
Именно микроскопический грибок типа Malassezia (чаще всего, M.furfur, M.globosa и M.restricta) являются самой распространенной причиной развития заболевания. Однако,в корне неправильно считать себорею инфекционным заболеванием, передающимся от одного человека к другому.
Грибки этого типа присутствуют на коже головы подавляющего большинства здоровых людей, и даже в той же концентрации. Их наличие в том же количестве, что и у пациентов с диагнозом сухая себорея, не нарушает естественной микрофлоры и не выливается в патологию.
Так почему же у одних при наличии грибка не происходит никаких изменений кожных покровов, а другие начинают мучиться, испытывая все симптомы болезни? Специалисты считают, что причиной тому служит повышенная чувствительность кожи головы и всей иммунной системы человека к грибкам данного типа и вырабатываемым ими продуктам жизнедеятельности.Именно высокая чувствительность приводит к появлению местных воспалений при контакте с микроорганизмами.
Вот почему при возникновении перхоти не лишним будет обратиться для начала за помощью к дерматологу. Врач поможет выяснить, является ли активность микробов причиной заболевания в конкретном случае, и при необходимости назначит лечение, способствующее нормализации естественной микрофлоры головы.
Следует отметить, что у большинства пациентов, сталкивающихся с этой проблемой, никаких отклонений уровня тех или иных гормонов не наблюдается.
Тем не менее, у некоторых женщин появление сухой себореи головы действительно бывает спровоцировано повышенной чувствительностью кожных тканей к андрогенам – мужским половым гормонам.
Выявить эту причину недуга поможет эндокринолог. Но не стоит подозревать нарушения в эндокринной системе, если отсутствуют другие указывающие на них симптомы. Помимо сухой себореи кожи головы, о чувствительности к андрогенам свидетельствуют: появление прыщей, чрезмерный рост волос на лице и теле, нерегулярность менструального цикла, проблемы с зачатием, поликистозные образования на яичниках.
Только при наличии нескольких из перечисленных симптомов можно говорить о том, что себорея у женщины вызвана изменениями гормонального фона.
Люди, страдающие хроническими заболеваниями, а также те, у кого иммунная система по объективным причинам становится слабой (перенесенные тяжелые заболевания, недостаток витаминов и микроэлементов и т.д.) или наблюдаются расстройства нервной системы, сталкиваются с этим недугом весьма часто. Но в то же время, подавляющее большинство пациентов, лечащихся от себореи, не испытывают никаких других проблем со здоровьем.
У тех, кто имеет серьезные нарушения в деятельности внутренних органов, появление перхоти будет, скорее всего, связано с основным заболеванием. Но если никаких проблем со здоровьем нет, то себорея не является основанием для беспокойства и не требует срочного проведения полного обследования организма.
Клинические наблюдения доказывают связь между приемом отдельных препаратов и появлением сухой себореи. Она может быть спровоцирована такими медикаментами, как: препараты золота, буспирон, хлорпромазин, циметидин, этионамид, фторурацил, гризеофульвин, галоперидол, препараты лития, препараты интерферона альфа, метоксален, лекарства от болезни Паркинсона, псорален.
Если на фоне приема какого-либо из перечисленных средств, возникает или обостряется себорея, необходимо сообщить об этом врачу. Изменения в курсе лечения помогут избавиться от этого неприятного дополнительного симптома.
Специалисты подтверждают связь длительных стрессовых состояний с обострениями заболевания, поэтому постарайтесь избегать чрезмерных нагрузок на нервную систему, если ваши кожные покровы склонны к перхоти.
Восприимчивость к грибковым инфекциям, увы, передается по наследству. Дети родителей, страдающих от перхоти, скорее всего, тоже столкнуться с этой проблемой.
Для эффективного лечения сухой себореи необходимо не только разобраться в причинах ее появления, но и получить подтверждение диагноза у специалиста. Основанием же для обращения к нему служит проявление соответствующих симптомов. Каких именно? Поговорим об этом подробней.
Этиология происхождения чешуек
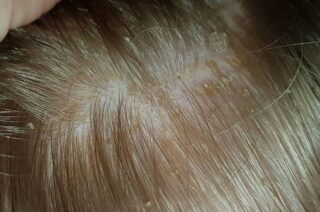 При избытке кожного сала на голове начинают размножаться грибки, образуя корочку
При избытке кожного сала на голове начинают размножаться грибки, образуя корочку
Механизм образования чешуек у детей с 2 до 10 лет аналогичный, что и у малышей до года. В результате повышенной продукции кожного сала создается благоприятная среда для размножения грибков Pityrosporum ovale. В норме они присутствуют на коже здорового человека и никак себя не проявляют. Как только их численность возрастает, возникает воспаление, шелушение, образуются чешуйки.
Причины появления корок
Доктор Комаровский предупреждает, что возникновение корок на голове у детей до 3 лет не является чем-то страшным. Это вполне нормальное явление для такого возраста, свидетельствующее об усиленной работе сальных желез. При правильном уходе от них легко избавиться.
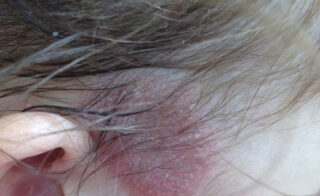 Аутоиммунное заболевание — псориаз — также может вызвать образование корки
Аутоиммунное заболевание — псориаз — также может вызвать образование корки
Если корки появляются на голове у ребенка 4-5 лет, это вариантом нормы не является. Причины:
- неправильный уход за кожей головы;
- дефицит биотина, цинка;
- перегрев кожи головы;
- использование головных уборов из синтетических тканей, которые не пропускают воздух;
- аллергия;
- наследственная предрасположенность.
Иногда причины более серьезные. К примеру, появление корок у детей 6-7 лет и старше свидетельствует о проблемах со здоровьем:
- гормональные нарушения;
- эндокринные заболевания;
- патологии нервной системы;
- присоединение бактериальной инфекции;
- атопический дерматит, диатез, псориаз, эритродермия.