Миозит шеи у ребенка: симптомы, лечение
Содержание:
Лечение
Наши специалисты имеют многолетний опыт успешного лечения межрёберной миалгии, а также других её разновидностей. В первую очередь наши медики направляют усилия на то, чтобы устранить болевой синдром и первопричину его появления. Достигается это за счёт приёмов системной терапии, которая включает в себя приём обезболивающих препаратов и нестероидных противовоспалительных средств. Хорошие результаты даёт сочетание системной терапии с:
- процедурами электромиостимуляции;
- физиотерапевтическими методами;
- лечебной физкультурой;
- массажем;
- мануальной терапией.
Записывайтесь к нам на консультацию в любое удобное для вас время, и мы не только вылечим вас, но и расскажем о том, как в будущем предупредить появление подобных состояний.
- Туннельный синдром
- Миозит
Диагностика
Прежде чем решать, как лечить миозит, врач проводит детальный осмотр пострадавшей области, выслушивает жалобы пациента и сверяется с анамнезом. После этого проводится диагностика. Она включает такие обследования:
- рентген;
- компьютерную и магнитно-резонансную томографию;
- УЗИ;
- лабораторные анализы, чтобы подтвердить или опровергнуть наличие инфекции, отравления, наличия паразитов или аутоиммунной реакции организма.
Опытный врач даже без таких обследований по первому осмотру пациента может определить наличие заболевания. Однако дальнейшая диагностика требуется, чтобы подтвердить теорию и максимально эффективно подобрать лекарства при миозите. В зависимости от полученных данных в ходе обследования в дальнейшем может понадобиться консультация у эндокринолога, иммунолога или других специалистов узкого профиля. Все перечисленные процедуры можно сделать в АО «Медицина» (клиника академика Ройтберга), которая располагается в ЦАО, недалеко от станций метро Тверская, Белорусская, Новослободская, Маяковская.
Причины заболевания
Для полноценной работы сосудам и нервам необходимо определенное пространство. Компрессия сосудов в реберно-ключичном промежутке может привести к повреждению или, в редких случаях, к потери конечности. Для того чтобы нормально функционировать нервам и кровеносным сосудам необходимо соответствующее пространство. При компрессии, соответственно, нарушается их функция. Сжатие кровеносных сосудов на выходе из грудной клетки может ухудшить кровоток к и от руки. Это также может способствовать формированию кровяного сгустка (тромба), который может далее замедлить или полностью заблокировать кровоток через поврежденный сосуд. Если происходит разрыв сгустка, он может спуститься в руку, блокируя мелкие кровеносные сосуды в руке. Иногда, тромб мигрирует в легкие – опасное для жизни состояние, называемое легочной эмболией. Нервы также нуждаются в пространстве, чтобы иметь возможность растяжения, когда рука движется. Если нерв на выходе из грудной клетки сжат или не может двигаться свободно, то пациент не сможет двигать рукой как обычно. Боль и нарушения чувствительности в руке нередко сопровождают это состояние.
Факторы риска синдрома лестничной мышцы (СЛМ):
- Пол – У женщин чаще бывает СЛМ — синдром, чем у мужчин.
- Возраст – Синдром чаще развивается в возрасте от 20- 50.
- Заболевания – СЛМ — синдром часто связан с другим заболеванием, такими как повреждение ротаторной манжетки плеча, остеохондроз шейного отдела позвоночника, травма плечевого сплетения, сахарный диабет, гипотиреоз.
Определите факторы, провоцирующие стресс
Угроза жизни или смена обстановки — раздражители, которые провоцируют беспокойство и могут стать триггером или фактором стресса. К таким раздражителям относится физическая боль, проблемы в отношениях или на работе, финансовые трудности. Предугадать, когда вы ударитесь ногой о стул, конечно, невозможно. Но некоторые виды триггеров можно научиться распознавать.
Photo by Markus Winkler / Unsplash
Один из первых шагов для снятия стресса — это понять, что его вызывает. О неприятных ситуациях не хочется вспоминать и думать лишний раз. Но дневник стресса поможет распознавать раздражители, чтобы научиться меньше реагировать на них. Не обязательно вспоминать все детали неприятного события — достаточно записать факт и попытаться проанализировать, почему произошедшее вызвало у вас негативную реакцию.
С помощью дневника стресса можно найти практические способы борьбы с такими ситуациями. Например, избегать ссоры, учиться строить личные границы в отношениях и на работе, и вовремя говорить «нет». Более того, вы сможете определять скрытые причины стресса как зависание в соцсетях.
Симптомы и признаки
Симптомы и лечение миозита мышц у взрослых полностью взаимосвязаны. Терапию подбирают с учетом формы недуга. Симптомы миозита будут отличаться в зависимости от распространения болезни. Выделяют 2 основные разновидности – локальная и полимиозит. В первом случае воспалительные процессы затрагивают только одну мышцу. Если они распространяются на целую группу, то это уже полимиозит. Он встречается намного чаще локальной формы болезни.
Шейный миозит возникает обычно чаще, чем в остальных местах тела. Боли при миозите такого типа очень сильные. Из-за этого сковываются движения головы. Также неприятные ощущения распространяются не только на шею, но и на затылок, уши либо в лопатки, а также могут переходить в миозит плеча и грудной клетки.
Миозит мышц шеи и спины – самые распространенные варианты заболевания, однако встречаются и другие формы, например, миозит ног и икроножный, а также челюстно-лицевой области и рук.
Миозит суставов спины занимает второе место по распространенности среди всех остальных форм этой болезни. Недуг затрагивает мышцы поясничной области. Симптомы миозита спины менее выражены, чем при проблеме шеи, боли носят ноющий характер. При пальпации проблемной области врач обнаружит уплотнения. Во время этой процедуры боли при миозите только усиливаются. Эта форма патологии больше распространена среди людей пенсионного возраста.
Миозит ног и рук встречается тоже часто, особенно это касается генерализованной формы. Локальные встречаются намного чаще, это в основном миозит плеча или икроножный. При генерализованной форме в этом случае больному очень сложно передвигаться – ходить, поднимать руки выше головы. При любом напряжении этих мышц появляются боли.
Миозит может развиваться как самостоятельное заболевание, так и в качестве проявления другой болезни, например, из-за туберкулеза может развиться миозит грудной клетки. Часто воспалительные процессы в мышцах появляются на фоне аутоиммунной реакции. Одна из самых тяжелых форм болезни – дерматомиозит либо синдром Вагнера. В этом случае поражены не только мышечные и соединительные волокна, но и кожные ткани.
У вас появились симптомы миозита?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Диагностика
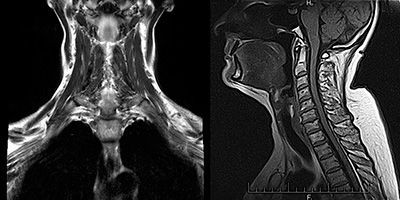
МРТ мягких тканей
Стоимость: 6 000 руб.
Подробнее
Для того чтобы правильно поставить диагноз, наши специалисты проводят ряд диагностических исследований. В зависимости от того, какую именно боль испытывает пациент, его направят на осмотр к инфекционисту, или ревматологу. Проведение осмотра сопровождается сбором анамнеза; помимо этого, проводятся следующие исследования:
- рентгенография;
- ;
- ;
- УЗИ;
- биопсия мышц.
Наши врачи

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием

Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием
Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием

Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием

Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием
Лечение
Наши специалисты имеют многолетний опыт успешного лечения межрёберной миалгии, а также других её разновидностей. В первую очередь наши медики направляют усилия на то, чтобы устранить болевой синдром и первопричину его появления. Достигается это за счёт приёмов системной терапии, которая включает в себя приём обезболивающих препаратов и нестероидных противовоспалительных средств. Хорошие результаты даёт сочетание системной терапии с:
- процедурами электромиостимуляции;
- физиотерапевтическими методами;
- лечебной физкультурой;
- массажем;
- мануальной терапией.
Записывайтесь к нам на консультацию в любое удобное для вас время, и мы не только вылечим вас, но и расскажем о том, как в будущем предупредить появление подобных состояний.
- Туннельный синдром
- Миозит
Причины, которые наиболее часто приводят к спинному миозиту
- Инфекционные заболевания. Как правило, это грипп или ОРЗ, вызванное другими вирусами.
- Реже встречается бактериальный миозит. Он протекает тяжелее, приводит к сильным болям, выраженному ухудшению состояния, повышению температуры тела. В мышечной ткани возникает гнойник.
- Отравления различными веществами. Это могут быть некоторые лекарства (например, статины), алкоголь, токсины.
- Постоянные нагрузки на мышцы спины. Они могут быть связаны с характером профессии, неправильными спортивными тренировками. Хроническая травматизация приводит к развитию воспалительного процесса.
- Травмы. Бывают обусловлены не только механическими повреждениями, но и частыми судорожными припадками, другими состояниями.
- Паразитарные заболевания. Также иногда выступают в качестве причины миозита спинных мышц, хотя и намного реже по сравнению с другими факторами.
Как проявляется заболевание?
Боль в области спины, груди или другой части тела, где есть мышцы, – первые признаки появления заболевания, которые ощущаются не сразу. Она может быть спровоцирована различными раздражителями, что приводят к миозиту спины, но симптомы и лечение между собой очень схожи. Однако бывают и запущенные случаи, когда заболевание может перерасти в гнойный миозит мышц, и здесь не обойтись без хирургического вмешательства. Есть два вида заболевания, которые отличаются от обычного воспаления, в таких случаях нужна полная диагностика:
- Дерматомиозит – это женское заболевание, вызванное возрастной инфекцией в организме или постоянным стрессом. Приводит к появлению красных пятен на теле, отеканию конечностей и повышению температуры.
- Полимиозит – воздействует сразу на несколько мышц в организме после перенесения тяжелого заболевания: гриппа, бронхита, воспаления. Может привести к атрофии мышц.
Симптомы миозита грудной клетки
Основные симптомы миозита грудной клетки следующие:
- боль в районе груди, усиливающаяся при поворотах тела, поднятии рук или надавливании на больное место (напоминает межреберную невралгию);
- узелковые уплотнения в мышцах;
- слабость мышечной ткани;
- отечность и напряженность мышц грудной клетки.
Признаки миозита будут зависеть от того, какие именно мышцы воспалены. Так, если поражены поверхностные грудные мышцы, то будут проблемы с двигательной функцией. Возникает боль при отведении рук или лопаток, каком-либо движении верхней части тела. В случае воспаления глубоких мышц возникнут трудности с дыханием. Ведь именно эти мышцы отвечают за работу грудной клетки, опускание и поднятие ребер. Некоторые виды миозита грудной клетки (инфекционные и аутоиммунные) сопровождаются высокой температурой, жаром, слабостью в теле. Дерматомиозит выявляется при появлении красных пятен в области груди.
Особенности заболевания
Еще во времена Гиппократа уделялось большое внимание изучению болей в мышцах и суставах, причины возникновения которых были непонятны. Но детальное клиническое описание синдрома, называемого ныне фибромиалгией, появилось лишь 150 лет назад
В середине прошлого столетия интерес к данной патологии сильно возрос. E. Boland в 1947 году предложил концепцию психогенного ревматизма. Эта теория весьма популярна и в наше время, поскольку фибромиалгия очень тесно связана с депрессией и стрессами.
Долгое время синдром фибромиалгии считали психосоматическим заболеванием. На сегодняшний день этот синдром является одной из наименее изученных патологий. В ходе немногочисленных исследований были выявлены нейрофизиологические, биохимические и клинические особенности фибромиалгии. Это позволило выделить первичную и вторичную форму заболевания, разработать критерии диагностики, но ответить на вопрос, что же вызывает фибромиалгию, ученые так и не смогли.
Фибромиалгия встречается примерно у 4% населения. Эта патология может развиться у любого человека, независимо от места его проживания, социального статуса, национальности и расовой принадлежности. Но согласно статистике, синдром чаще развивается у женщин. Соотношение с мужским полом составляет примерно 8-10:1. Эти данные еще уточняются, но достоверно известно, что склонность к развитию патологии возрастает с возрастом. После 50 лет частота и интенсивность болевых ощущений также становится больше.
Симптомы заболевания остаются у пациента на всю жизнь, но они могут несколько видоизменяться из-за воздействия различных факторов. Если не предпринимать никаких мер к исцелению, а также не внести значительные изменения в свой образ жизни, то прогноз врачей будет неблагоприятным.
Вероятные причины развития синдрома
Как уже отмечалось выше, ранее фибромиалгию относили то к воспалительным, то к психическим заболеваниям. Но современные исследования доказали, что боли, которые испытывает страдающий синдромом человек, не вызваны воспалительными процессами. Повышенная беспокойность и депрессия являются скорее результатами заболевания, а не его причинами.
На сегодняшний день существует несколько гипотез о том, что же все-таки может быть причиной фибромиалгии:
патологические процессы в кровеносных сосудах, приведшие к их изменению;
наследственность и генетическая предрасположенность
Некоторые исследователи действительно обратили внимание на то, что в одной семье могут быть несколько человек с диагностированным синдромом;
стрессовые ситуации также считаются одним из важнейших факторов формирования фибромиалгии, поскольку стресс часто приводит к развитию заболеваний со схожими проявлениями (бессонница, хроническая усталость и раздраженный кишечник);
слишком быстрый обмен серотонина;
недостаток гормона роста. Взаимосвязь дефицита этого гормона с фибромиалгией была выявлена случайно и пока не имеет достаточного подтверждения
Однако в ходе заместительной терапии гормоном роста наблюдается положительная динамика;
всевозможные факторы психогенного характера;
физические травмы также могут послужить причиной развития синдрома фибромиалгии;
привести к нарушениям функционирования ЦНС, которые провоцируют развитие синдрома, может ртутное отравление.
Некоторые исследователи склонны думать, что фибромиалгия представляет собой идиопатический ответ иммунной системы на некоторые виды бактерий, обитающие в кишечнике человека.
Подавляющее большинство этих гипотез и теорий возникли в ходе изучения особенностей патологии, но они еще не имеют достаточного количества подтверждающих исследований.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Диагностика
Поскольку миозит можно легко перепутать с другими патологическими состояниями, особое внимание медики клиники ЦЭЛТ уделяют диагностике. Она проводится в комплексе, позволяет поставить точный диагноз и включает в себя следующее:
- осмотр у специалиста;
- сбор анамнеза;
- ;
- УЗИ.
Наши врачи

Смирнова Наталья Валерьевна
Специалист по лечению боли, невролог
Стаж 8 лет
Записаться на прием

Моисеева Ирина Владимировна
Специалист по лечению боли, невролог
Стаж 16 лет
Записаться на прием

Засов Евгений Юрьевич
Специалист по лечению боли, невролог
Стаж 6 лет
Записаться на прием

Панков Александр Ростиславович
Врач-невролог
Стаж 40 лет
Записаться на прием

Полонская Наталия Михайловна
Врач — невролог
Стаж 18 лет
Записаться на прием

Новикова Лариса Вагановна
Врач-невропатолог, кандидат медицинских наук, врач высшей категории
Стаж 39 лет
Записаться на прием
Лечение
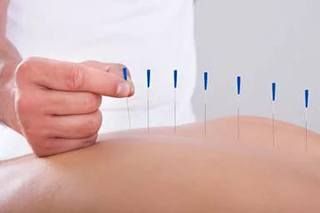
Иглорефлексотерапия
- Стоимость: 3 000 руб.
- Продолжительность: до 20 минут
Подробнее
В первую очередь медики клиники ЦЭЛТ направляют свои усилия на устранение причины, вызвавшей развития заболевания
Наряду с этим уделяется внимание устранению болевых ощущений. Для решения этой задачи используются нестероидные противовоспалительные препараты, согревающие мази и гели
Стоит отметить, что сам план лечения составляется индивидуально, в зависимости от этиологии заболевания и стадии его развития. Так, при лечении бактериальных инфекций используются антибиотики, паразитарных — противопаразитарная терпапия. Гнойный миозит нередко требует вмешательства хирурга, который осуществляет вскрытие гнойника и промывание раны.
Хорошо зарекомендовали себя массажи, иглорефлексотерапия и физиотерапия. После того как болевая симптоматика устранена, наши медики назначают пациентам ЛФК.
- Миалгия
- Головокружение
С чем связана боль в шейном отделе
Боли в шее поражают все больше людей: гиподинамия, усталость от постоянной работы за компьютером, длительное нахождение за рулем способствуют стремительному развитию новых недугов и прогрессированию уже имеющегося заболевания (остеохондроза). Малоподвижный образ жизни может привести к тому, что грыжа возникнет на пустом месте от непривычно резкой физической активности.



1. Возрастные изменения хрящей и суставов
Боли в шейном отделе являются следствием дегенеративных процессов и свидетельствуют о следующих проблемах:
- Остеоартроз – уменьшение плотности костей шейного сегмента, приводящее к их хрупкости и непрочности. Остеоартроз часто становится провоцирующим фактором инвалидности.
- Остеохондроз – постепенное разрушение хрящевого слоя суставов. Хрящи не защищают суставы от трения, любое движение травматично и возникает острая боль.
- Межпозвоночная грыжа — следствие остеохондроза. Поврежденные диски сдавливают нервные окончания, вызывая боль. В тяжелых случаях грыжа влияет и на костный мозг.
2. Травмы
Признаки заболевания могут проявиться не сразу после происшествия, что осложняет постановку диагноза и лечение. Распространены следующие виды травм позвоночника:
- Повреждения межпозвоночных дисков провоцируют изменения хрящей и костей у пожилых людей. У молодых к разрыву межпозвоночного диска приводят неправильно выполняемые спортивные упражнения.
- Повреждение связок, происходящее из-за резкого растяжения и полного или частичного разрыва связок, становится причиной разрушения костной массы.
- Хлыстовая травма случается при резком запрокидывании или опускании головы. При этом травмируются межпозвоночные суставы и связки позвоночного ствола.
- Перелом позвоночника случается из-за резкого сжатия (компрессия) или сильного удара. Наиболее сложным случаем считается осколочный перелом.
- Ушиб не оказывает травматическое воздействие, но появление болей, гематом и отеков негативно влияет на функцию шейного отдела позвоночника.


3. Иммунные нарушения
ведут к разрушению скелета и разбалансировке работы системы. Наиболее распространенные недомогания, связанные с проблемами иммунитета:
- Ревматоидный артрит – деструкция суставов с последующей их деформацией. В фазе обострения воспаление переходит на область шейного отдела. Появляются ощущения боли в шее и в нижней части затылка.
- Псориатический артрит поражает больных псориазом. Клиническая картина похожа на проявления ревматоидного артрита, но в анамнезе имеются отличия.
- Ревматическая полимиалгия — воспалительное поражение мышечной ткани как последствие развития ревматоидного артрита.
- Болезнь Бехтерева (анкилозирующий спондилоартрит) — патологические изменения, ведущие к неподвижности суставов. Шея подвергается деструкции в последнюю очередь.
4. Инфекции не избирательны:
они имеют отношение ко всем тканям от костей (туберкулез и остеомиелит) до ЦНС, лимфы и кожи (опоясывающий лишай с локализацией на шее, полиомиелит и др.).
5. Болезни мышц
Мышечная боль в шее бывает следствием таких процессов:
- Сильное напряжение. Существует угроза формирования миофасциального синдрома, при нем мышечный спазм провоцирует появление триггерных точек — уплотнение мышечных тканей.
- Травматическое повреждение. Выявляется на шее при визуальном осмотре и с помощью высокотехнологичной аппаратуры.
- Воспаление (миозит) мышц. Причины имеют вирусное происхождение.
6. Опухоль позвоночника
Чаще всего развивается в шейном отделе. Локализация боли и симптомы сходны с проявлением симптомов других недугов. Опухоли развиваются из:
- скелета (остеогенная саркома, миеломная болезнь);
- хрящей (энхондромы, хондросаркома).


7. Отраженные боли в области шеи
Локализация этих болей не совпадает с местонахождением поражений: болит шея, а не истинный очаг. Боли отражают дисфункцию внутренних структур:
- легких: боль вызывают нервные импульсы диафрагмы как результат воспалений или инфекций;
- печени, желчного пузыря: боли плечевого пояса, без четкой локализации;
- сердца, головного мозга: боли в любой с любой стороны шеи.
8. Фибромиалгические боли
Боль — не следствие органического поражения. Раньше ее связывали с психиатрическими проявлениями, но настоящая причина возникновения до сих пор не установлена.
9. Врожденные аномалии позвонков
Часто пациенты не подозревают о наличии дефектов внутреннего строения в шейном отделе позвоночника, пока они не проявятся при определенных условиях.
Регулярно занимайтесь спортом
Физическая нагрузка может как усиливать, так и уменьшать уровень кортизола — это зависит от продолжительности и интенсивности упражнений. Несмотря на пользу занятий спортом — это все же нагрузка и стресс для организма. Поэтому в результате интенсивных упражнений кортизол обычно ненадолго повышается, но затем падает ночью.
При этом упражнения средней интенсивности не приводят к повышению уровня гормона стресса. Как и интенсивные тренировки, умеренная нагрузка связана со снижением уровня кортизола в ночное время.
С помощью регулярных упражнений можно контролировать уровень кортизола. А помимо снижения гормона стресса, спорт хорошо влияет на микробиоту. Но лучше избегать напряженных вечерних тренировок, которые не дадут вам уснуть. Физическая активность полезна не только для тела — многие врачи рекомендуют ее и для улучшения психического здоровья.
Этиология
Холод как вредный фактор внешней среды оказывает неблагоприятное влияние на организм и производственную деятельность человека. Особенно возросло значение этого фактора в связи с освоением больших территорий Крайнего Севера и Антарктиды, плаванием в высоких широтах, полетами в стратосфере и космическом пространстве. Однако переохлаждение и замерзание человека возможны не только в экстремальных климатических условиях, но и в зонах с умеренным и теплым климатом, в т. ч. и при плюсовой температуре.
Скорость и глубина охлаждения, помимо силы и времени воздействия холодового фактора, зависят от состояния организма и условий, в к-рых он находится. Устойчивость организма к охлаждению снижается при физическом утомлении человека, голодании, алкогольном опьянении, кровопотере, шоке, травмах и заболеваниях. Возраст также имеет значение — у стариков и детей сопротивляемость охлаждению снижена. Весьма существенным фактором, способствующим охлаждению, является алкогольное опьянение, при к-ром в связи с расширением периферических сосудов восприятие холода ослабляется и даже исчезает, а потеря тепла увеличивается. Переохлаждение быстрее наступает при повышенной влажности воздуха, сильном ветре, особенно если человек находится в легкой, тесной или промокшей одежде, когда резко увеличивается теплоотдача. Особенно быстро охлаждается человек при попадании в воду; замерзание возможно даже при относительно высокой температуре. Так, при температуре воды 15° человек может выжить не более 6 час., при температуре воды 1° — только 30 мин. В. А. Буков (1977) по скорости, с к-рой охлаждение в определенных условиях может привести человека к смерти, различает острую, подострую и медленную форму О. о. При острой форме смертельный исход наступает в течение 1 часа пребывания человека в воде с температурой 0—10° или под действием влаги и холодного ветра при истощении организма. При подострой форме гибель наступает в течение менее 4 час. воздействия холодного воздуха в сочетании с увлажнением и факторами, ослабляющими организм. При медленной форме смерть наступает после 4 час. воздействия холодового фактора (холодного воздуха) в условиях защиты тела одеждой или снеговой массой.
Массовые поражения в результате охлаждения наблюдались во время войн, катастроф и стихийных бедствий. Так, напр., Н. Корсун (1937) сообщает, что во время Саракамышской операции в 1914 г. турецкий корпус в течение одной ночи потерял замерзшими более 10 000 человек.
Причины шейного остеохондроза
Дистрофические явления в области шейного отдела позвоночника связаны с вертикальным расположением скелета и специфическим распределением статических и динамических нагрузок, которые во многом зависят от преобладающей позы и степени развития скелетной мускулатуры.
Основные причины:
- недостаток движения – то, что не развивается – деградирует: мышцы слабеют, ткани разрушаются;
- неправильные статичные позы – мышечные зажимы ведут к нарушению кровообращения с последующей дистрофией тканей;
- недостаток питания или несбалансированный рацион – организм должен получать все необходимое для строительства и обновления костных и хрящевых структур скелета, поддержания мышечного тонуса;
- ожирение, избыточная масса тела, ношение тяжестей – повышается нагрузка на структуры скелета;
- постоянное нервное напряжение и нервные стрессы;
- переохлаждения шейной области – «застудили», «надуло» – провоцирует скрытые воспалительные процессы;
- наличие аутоиммунных заболеваний с вовлечением хрящевой ткани приводит к ее преждевременному разрушению;
- эндокринные патологии сбивают минеральный обмен, снижают усвояемость кальция, кремния, фосфора и других элементов костно-хрящевой ткани;
- травмы шейной области;
- врожденные аномалии позвоночника и прилегающих мышц.
Диагностика
- История заболевания, жалобы пациента (длительность болевого синдрома, интенсивность болей, характер болей, связь с движением или другими провоцирующими факторами.
- Оценка неврологического статуса. Состояние мышц наличие участков спазма или болевых точек (триггеров), подвижность сегментов позвоночника, движения, вызывающие усиление болей.
- Рентгенография позвоночника (при исследовании шейного отдела возможно проведение с функциональными пробами. Рентгенография позволяет обнаружить выраженные дегенеративные изменения (в костной ткани).
- МРТ и КТ. Эти исследования необходимы для визуализации дегенеративных изменений в мягких тканях (грыжа диска, протрузия наличие компрессии невральных структур)
- ЭМГ – исследование позволяет определить степень нарушения проводимости по нервам и мышцам.








