Распространенные заболевания кожи головы: дерматологические, грибковые, гнойничковые, инфекционные
Содержание:
Инфекционные заболевания
Как в случае с грибковыми, инфекционные заболевания запрещают использование средств личной гигиены вместе с больным. От инфекционных болезней проще избавиться на начальной стадии, когда появляются первые признаки:
-
зуд кожи головы;
-
красные пятна- расчесы;
-
воспаления вокруг волосяных фолликул.
Важно помнить о том, что курс лечения назначает врач-дерматолог, самолечение может в лучшем случае не принести результата, а в худшем – усугубить проблему. Лечение на поздних стадиях длительное и дорогое, поэтому при малейшем подозрении на заболевание кожи головы, посетите трихолога или другого специалиста в этой области.
При каких заболеваниях может возникать сыпь в паху
При правильном уходе за кожей в интимной зоне и своевременной регулярной сменой нижнего белья, проявление сыпи в паховой области свидетельствует о разнообразных патологических нарушениях.
Без своевременного посещения врача с целью диагностики причины возникновения нарушений кожного покрова и последующего лечения, могут возникнуть серьезные осложнения, которые неблагоприятно скажутся на функционировании организма в целом.
Существует целый ряд заболеваний, которые сопровождаются подобными проявлениями, вот основные из них:
- перианальный дерматит, который вначале локализуется вокруг анального отверстия, а в дальнейшем распространяется по всех области паха;
- инфекционные поражения, причиной которым может стать незащищенный половой акт со случайным партнером;
- красный плоский лишай, проявляющийся у мужчин в виде розоватых блестящих узелков с впадиной в центре;
- псориаз и сифилис вызывают ускоренное отмирание клеток, которое сопровождается гладкими бляхами на кожном покрове в паху и вызывающими острые болевые ощущения;
- чесотка, является заразным заболеванием, возбудителем которого выступает чесоточный клещ, сопровождается мелкими красноватыми высыпаниями с сильным зудом;
- паховая эпидермофития, образовывается вследствие поражения кожи в интимной зоне грибком.
Наличие эрозий или язв, которые долго не заживают и деформируют ткани внешних половых органов с появлением активно увеличивающихся пигментных пятен, является свидетельством онкологического процесса и развитии злокачественных новообразований.
Причины и признаки возникновения дерматологических заболеваний
Появление у пациента дерматологических болезней кожи головы возникает тогда, когда сальные железы работают ненормально. Например, известное заболевание себорея возникает у людей, постоянно проживающих в стрессовом состоянии, что приводит к сбою в работе системы ЖКТ, а постоянные перекусы фастфудом и сладостями лишь ухудшают клиническую картину.
Себорея может возникнуть, как следствие сбоя гормонального фона. Причем, наблюдается она в равной степени как у мужского, так и у женского населения в равной численности. К редким причинам заболевания относится наследственная предрасположенность. Это редкость, но такое случается. На данный момент врачи не могут с точностью ответить, какое звено в генетическом коде отвечает за передачу себореи в роду.
Самолечением заниматься не рекомендуется — можно только навредить. Для установления точного диагноза нужно обратиться к специалисту по кожным заболеваниям, который направит к андрологу/гинекологу для выявления патологических процессов органов половой системы. На основе полученных результатов вносятся корректировки в рацион, назначается физиотерапия, при необходимости диета и курс препаратов.
Сыпь в паху у мужчин
Часто может сопровождаться зудом во внешних половых органах и острых болевых ощущения при соприкосновении с нижним бельем. Образование сыпи в паху у мужчин может свидетельствовать об определенном ряде патологических состояний:
- себорейный дерматит в хронической форме, который в моменты обострения вызывает мелкие точечные высыпания в паху;
- кандидоз проявляется в виде маленьких папул с серозным наполнением;
- эпидермофития, сопровождаемая сыпью в паху в форме колец, края которых покрыты маленькими пузырьками, причиной образования служит грибок;
- псориаз вызывает образование на коже в паху бляшки, похожие на рыбью чешую с постепенным увеличением и отпаданием корок;
- сифилис, зачастую передается при половых контактах и имеет инфекционное происхождение.
Наиболее опасной патологией при проявлении сыпи является пузырчатка. Высыпания формируются между ног и в складках паховой области, не редко затрагивая яички, на месте образования появляются эрозии. Заболевание сопровождается повышенной температурой тела и быстрым обезвоживанием всего организма.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
В каких случаях нужна специализированная помощь
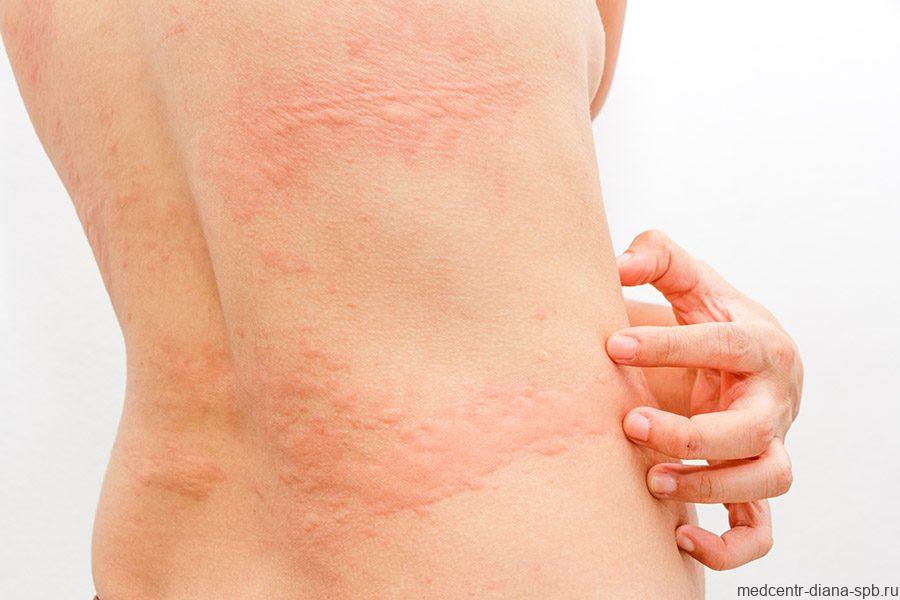
 К сожалению, далеко не всегда красные пятна на коже могут оказаться безобидными. Некоторые проблемы требуют обязательного обращения к специалисту и назначения соответствующего лечения (вплоть до оперативного вмешательства). Можно выделить два основных нарушения, при которых не обойтись без врачебной помощи:
К сожалению, далеко не всегда красные пятна на коже могут оказаться безобидными. Некоторые проблемы требуют обязательного обращения к специалисту и назначения соответствующего лечения (вплоть до оперативного вмешательства). Можно выделить два основных нарушения, при которых не обойтись без врачебной помощи:
- гемангиома;
- ангиодисплазия.
Гемангиомой называют врожденное нарушение кровеносных сосудов кожи. Из-за неправильного развития капилляров на коже появляется пятно, которое хорошо прощупывается. Оно может быть либо красным, либо багровым, либо даже синим. Главной неприятностью данного нарушения является возможность возникновения сильного кровотечения при повреждении новообразования. Гемангиомы могут увеличиваться в размерах и не проходят самостоятельно. Зачастую никакого лечения не назначают. Возможно, ребенка будут периодически направлять на ультразвуковое исследование. Но если гемангиома образуется во внутренних органах (например, в печени) – может потребоваться оперативное вмешательство.
Ангиодисплазия также является врожденным пороком развития кровеносных сосудов. В отличие от гемангиом, данный вид пятен не прощупывается, хотя и ярко заметен на коже. Цвет пятна может быть как красным, так и багряным. Ангиодисплазия может возникнуть у плода в первые пять месяцев беременности матери, ведь в этот период происходит формирование кровеносной системы
Поэтому специалисты рекомендуют уделять особое внимание своему здоровью на первых двух триместрах. Также виновниками ангиодисплазии могут стать и хромосомные нарушения
Существует несколько способов лечения, например, лазерный фототермолиз. В любом случае лечение должен назначать врач.
Обратите внимание, ни одно из указанных нарушений не лечится самостоятельно. Не пытайтесь использовать какие-либо кремы или мази, которые вам порекомендовали знакомые
Если у вас есть какие-либо подозрения – сразу же обратитесь к специалисту.
- Общая характеристика высыпаний
- Ключевые причины проявлений
- Особенности проведения лечебных мероприятий
Мамочка с самых первых дней жизни своего ребенка старается внимательно следить за состоянием его здоровья. Неудивительно, что красные пятна на затылке у грудничка могут сильно ее беспокоить. Особенно если они носят систематический порядок. Волноваться не следует. Чаще всего сыпь носит безобидный характер. Однако и игнорировать ее появление также не рекомендуется. Правильно оценить общую клиническую картину сможет только педиатр.
Общая характеристика высыпаний
Небольшое покраснение на затылке в народе считают укусом аиста. Оно не опасно для малыша и не доставляет дискомфорт. Однако дополнительно родителям следует проанализировать проявление следующих симптомов:
- Пятнышки появляются только в случае плача или крика. В спокойном состоянии их практически не заметно.
- Изменение оттенка от светло-розового до пунцового.
- Края неровные и порванные.
- По мере взросления малыша образование становится светлее и полностью исчезает.
- При детальном ощупывании области невозможно выявить никаких изменений.
Красный затылок может появиться не только под воздействием безобидных факторов. Именно поэтому за консультацией к специалисту родители должны обратиться в обязательном порядке. У младенца могут быть сформированы образования нескольких видов.
Дополнительно в таком случае наблюдается появление незначительной отечности. Такая клиническая картина наблюдается сразу после родов и исчезнет сама в течение небольшого времени. Нарушения наблюдаются на фоне повреждения головы при родовой деятельности, гипоксии или незначительных изменениях давления.
Невус огненного характера появляется сразу после рождения малыша на свет. Он также быстро рассосется, но предварительно следует получить консультацию у лечащего врача.
Невозможно полностью устранить риск образования гемангиомы от разрыва капилляров. Образование имеет яркий багровый цвет и может продолжить свой рост по мере взросления ребенка. В медицинской практике были зафиксированы случаи, когда их диаметр составлял около 10 сантиметров. К семи годам образования становится коричневого цвета. Предотвратить дальнейшее увеличение может только врач. Именно поэтому медлить с обращением к нему категорически не рекомендуется.
На фоне неправильного разрастания сосудов повышается риск образования гемангионы кавернозного характера. Данное пятно считается очень опасным. Среди дополнительных его недостатков следует выделить дискомфорт. Заболевание усугубляется за счет зуда и кровотечения из образования. Именно поэтому при наличии пятен следует немедленно обратиться к врачу. Он поставит малыша на учет.
В затылочной части повышен риск образования телеангиоэктазии. У образования расплывчатые края. Дополнительно от него могут также отходить отростки. Внешне образование имеет много схожих черт с пауком. Если понаблюдать за ним при плаче, то можно обнаружить увеличение интенсивности окраски. Данное пятно уходит без медицинской помощи к 1,5 годам.
После появления на свет на коже ребенка повышается риск образования ангиодисплазии. Высыпание состоит из плоских пятен, которые могут увеличиться в размере и могут изменить цвет, интенсивность окраски. Под образованием заметно увеличивается сосудистая сетка. Предотвратить негативный эффект сможет только медикаментозное лечение, которое будет назначено врачом.
Профилактика проблемы
Чтобы предупредить появление белых пятен на эмали зубов у детей, необходимо выполнять простые профилактические рекомендации:
Водить ребенка к дантисту не реже двух раз в год. Если имеются предрасположенности к кариесу или диагностирован неправильный прикус, рекомендуется делать это чаще, примерно каждый квартал.
Контролировать качество ухода за зубными единицами и ротовой полостью в целом.
Следить за рационом. Питание должно быть полноценным, разнообразным, сбалансированным
В меню важно включить продукты как растительного, так и животного происхождения.
Нужно сократить употребление кондитерских изделий, сладкой газировки, сдобы.
Давать малышу поливитамины и минеральные комплексы после перенесенных болезней и в периоды активного роста и развития (строго по согласованию с врачом).
Придерживаться диеты во время беременности. Стоит включить в рацион больше молочной продукции и растительной еды.
Не пользоваться тетрациклином в период гестационного процесса, поскольку это вещество пагубно влияет на эмаль.
Лечить все заболевания своевременно, не допуская перехода в хроническую форму.
Осуществлять уход за ротовой полостью уже после появления первого резца.
Дошкольникам до 4 лет не покупать пасты с фтором, следить за уровнем элемента в водопроводной воде.
Прислушиваться к мнению специалистов, не допускать самостоятельного лечения.
Акушерство и Гинекология №9 (приложение) / 2020
Оглавление номера
АЛГОРИТМ ДИАГНОСТИКИ И ЛЕЧЕНИЯ КРАСНОГО ПЛОСКОГО ЛИШАЯ ВУЛЬВЫ
21 сентября 2020
Классификация по МКБ-10
L43 Лишай красный плоский
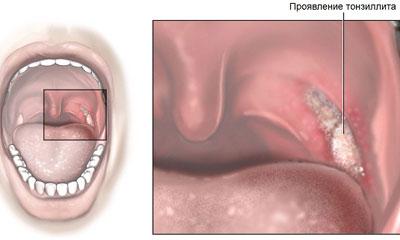
Красный плоский лишай (КПЛ) – хроническое воспалительное заболевание кожи и слизистых оболочек, реже поражающее ногти и волосы, типичными элементами которого являются лихеноидные папулы.
Этиология
Красный плоский лишай – это воспалительное заболевание, поражающее кожу, волосы, ногти и слизистые оболочки половых органов и полости рта; реже он поражает слезный проток, пищевод и наружный слуховой проход. Это воспалительное заболевание кожи с неизвестным патогенезом, вероятно, связанным с иммунологической реакцией Т-клеток, активированных неидентифицированными антигенами.
У 61% из 56 пациентов с гистологически подтвержденным эрозивным КПЛ вульвы обнаружены циркулирующие антитела к базальной мембране, однако значение данного феномена неизвестно. В некоторых случаях наблюдается overlap-синдром между КПЛ и склероатрофическим лихеном.
Симптомы:
- зуд/раздражение;
- болезненность;
- диспареуния;
- дизурические расстройства;
- влагалищные выделения. Может протекать бессимптомно.
Клинические проявления поражения вульвы при КПЛ
Аногенитальные поражения при КПЛ можно разделить на три основные группы по клинической картине.
Типичная форма КПЛ вульвы развивается у 50% женщин с локализацией дерматоза на коже или в полости рта. В большинстве случаев протекает бессимптомно и характеризуется типичными лихеноидными папулами белесоватого цвета, образующими кружевной рисунок.
Гипертрофическая форма КПЛ вульвы встречается редко, локализуется на коже промежности или в перианальной области и никогда не обнаруживается на слизистой влагалища. Данная форма характеризуется бородавчатыми разрастаниями, которые могут изъязвляться или инфицироваться, в результате чего может появиться болезненность.
Эрозивно-язвенная форма КПЛ вульвы – наиболее часто встречаемое поражение в данной локализации. Средний возраст регистрации симптомов 55–60 лет. Наличие данной формы КПЛ сопровождается активными жалобами пациенток: боль, отек, резь, диспареуния, посткоитальное кровотечение. Высыпания характеризуются появлением длительно незаживающих эрозий и язв, края которых отечны и имеют темно-красную и фиолетовую окраску и окружены сетчатым рисунком, образованным за счет слияния типичных папул КПЛ. После заживления эрозий и язв образуются гипертрофические рубцы и синехии.
Диагностические критерии эрозивного КПЛ вульвы
Критерии были предложены в рамках международного исследования e-Delphi. Для постановки диагноза необходимо наличие по крайней мере трех из следующих критериев:
- хорошо разграниченные эрозии/эритематозные области;
- присутствие гиперкератотических границ по периферии элементов и/или сетки Уикхема в окружающей коже;
- симптомы боли/жжения;
- рубцевание/потеря нормальной архитектоники;
- наличие воспаления влагалища;
- вовлечение других слизистых оболочек;
- наличие хорошо выраженного воспаления с вовлечением дермо-эпидермального соединения;
- наличие воспалительного инфильтрата, состоящего преимущественно из лимфоцитов;
- признаки дегенерации базального слоя.
Осложнения
- Рубцы, включая синехии влагалища.
- Развитие плоскоклеточного рака. При этом часто обнаруживаются паховые метастазы, рецидивирующий рак вульвы.
Диагноз
Характерная клиническая картина. Вовлечение влагалища исключает склероатрофический лишай. Изменения кожи в других местах могут быть полезны, однако описан overlap-синдром между КПЛ и склероатрофическим лихеном. Иммунобуллезные нарушения, такие как рубцующийся пемфигоид слизистых оболочек и пузырчатка, могут клинически напоминать эрозивный КПЛ.
Дерматоскопия. Специфические дерматоскопические критерии, которые могут помочь диагностике, включают в себя наличие толстых линейных нерегулярных сосудов, расположенных диффузно по всему очагу поражения, периферическую сетку Уикхэма, интенсивный красный фон.
Гистология. В гистологической картине присутствуют нерегулярный пилообразный акантоз, утолщенный зернистый слой, преимущественно лимфоцитарный кожный инфильтрат.
Диагностика
Диагностика осуществляется на основании жалоб, данных анамнеза, физикального и гинекологического осмотра.
Лабораторная диагностика
- Патологоанатомическое исследование биопсийного материала кожи и слизистой из очага поражения.
- Реакция прямой иммунофлуоресценции. При исследовании биоптата на границе между эпидермисом и дермой выявляют…
Аполихина И.А., Суркичин С.И., Чернуха Л.В.
Статья платная, чтобы прочесть ее полностью, вам необходимо произвести покупку
Причины
Родовые пятна располагаются на коже в тех местах, которые больше всего сдавливались в процессе родов. К их появлению приводит именно механическое воздействие костей материнского таза на нежную кожу малыша. В результате в этих местах мелкие кожные капилляры деформируются, что и приводит к образованию «укусов аиста».
Фактором риска их появления является кислородное голодание плода во время родов, так как тогда сосуды становятся более хрупкими и чаще деформируются. Некоторые медики склонны связывать появление родовых пятен с наследственной предрасположенностью.Почему иногда появляется мелкая красная сыпь на теле ребенка.
Подробная инструкция о том, как избавиться от корочки на голове у грудничка.
Психоневроз: симптомы и причины для обращения к специалисту
Частое подавление негативных эмоций, жизнь в постоянном стрессе приводит к затяжным психоневрозам. Выйти из них без квалифицированной помощи бывает крайне трудно.
Человека годами может мучить хронический невроз, симптомы которого — это эмоциональные «срывы» (истерики, слезы, раздражительность) или физиологические реакции (ступор, потеря голоса, скачок давления, тошнота) на небольшой конфликт или трудность. Человек просто не в состоянии контролировать поведение и эмоции в сложный момент.
Важно
Если терапевт, кардиолог, гастроэнтеролог ничего не нашли — не забудьте обратиться за диагностикой к психотерапевту.
Часто в попытках облегчить состояние или выяснить причину постоянного дискомфорта люди находят мнимые болезни при неврозах. Это свойственно соматоформной форме расстройства. Человек сдает все возможные анализы, проходит абсолютно все обследования. Свойственное в некоторых случаях психоневрозу жжение кожи или слабость в ногах (иногда вообще любое, малейшее ощущение в теле) воспринимается, как симптом страшного, смертельного заболевания.
Это заболевание обратимо, но обращение к психотерапевту — важный шаг на пути к выздоровлению. Невротическое расстройство ухудшает отношения с родными, создает проблемы на работе, приводит к саморазрушающему поведению (алкоголь, наркотические вещества, попытки уйти из жизни).
Причиной обращения к специалисту может быть нарушение терморегуляторной функции организма — говоря просто, повышение температуры при неврозе. По-другому оно называется термоневроз
Здесь важно исключить другие заболевания, поэтому можно заодно проконсультироваться у невролога.
Диагностика включает в себя:
- Личная беседа врача с пациентом — первый и самый важный этап, от которого зависит план дальнейших действий.
- Консультация невролога — при подозрении на неврологические расстройства (онемение, боль, повышение температуры, нарушение подвижности).
- Для дифференциальной диагностики врач может назначить Нейротест и Нейрофизиологическую тест-систему (с эндогенными заболеваниями), ЭЭГ, КТ/МРТ, анализы крови на гормоны и маркеры (показатели) воспаления.
- При необходимости врач привлекает к диагностике клинического психолога или научных экспертов, может созвать консилиум.
На основании полученных результатов диагностики и анамнеза пациента психотерапевт назначает соответствующее индивидуальное лечение. Подробнее о лечении неврозов.
Цены на услуги
| Первичный прием психотерапевта | 6 000 руб. |
| Индивидуальная психотерапия | 6 000 руб. |
| Сеанс индивидуальной психотерапиипо абонементу на 10 сеансов |
|
| Прием врача невролога | 4 000 руб. |
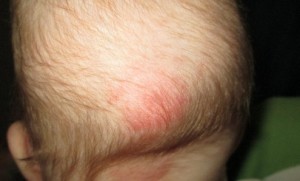
Телеангиэктазии
Возникновение подобных образований объясняется длительным нахождением плода в материнской утробе в вынужденном положении (эмбриональной позе). Незадолго до родов ребенок плотно прижимается мышечной стенкой матери и костями ее таза, и в участках максимального давления может развиться местная ишемия (неполноценное кровоснабжение тканей). В результате этого малыш рождается с красными пятнами на коже – участками расширения поверхностно расположенных сосудов:
- При наиболее распространенном затылочном предлежании отметины появляются в области зоны роста волос – на верхней части шеи. Красное пятно на затылке у новорожденного чаще всего является именно «укусом аиста».
- У деток, родившихся лицом вперед (при лицевом предлежании), такие отметины могут быть видны на верхней губе, переносице, кончике носа и подбородке. Удивительно, но очень часто страдают веки, что, скорее всего, объясняется особенно тонкой и уязвимой кожей на этих участках.
- Иногда сосудистые пятна у новорожденного находятся на спинке, вдоль позвоночного столба. В области поясницы такие отметины могут сливаться, формируя крупный треугольник либо ромб.
- На порядок реже родовое пятно видно на ягодицах или лбу.
Как правило, по мере роста малыша телеангиэктазии начинают постепенно выцветать, становясь более заметными в период сильного беспокойства и напряжения. Чаще всего они исчезают без следа к пяти годам жизни ребенка. Тем не менее есть риск, что такие отметины останутся у крохи на всю жизнь.
Важно учитывать, что красные пятна на затылке у грудничка, а также на прочих участках тела, даже при всей своей схожести с «укусами аиста» могут быть вызваны и другими факторами, к примеру:
- Родовой травмой.
- Различными заболеваниями кожи.
- Аллергическими реакциями.
- Потницей и пр.
В точности определить причину появления красных пятен под силу только опытному специалисту.
Затылок головы — красное пятно и выпадают волосы: чем лечить грибковую инфекцию?
Затылок головы — красное пятно и выпадают волосы
Кожа любого человека обычно содержит небольшое количество грибкового возбудителя, который существует вместе с нами и не вызывает никаких проблем. Но когда его становится слишком много или появились факторы, которые предрасполагают к его размножению (плохая гигиена и т.д.), у вас может развиться инфекция. Ее вероятность возрастает, когда тело постоянно потеет, и не подвергается воздействию свободного потока воздуха. Грибковая инфекция может развиться в любом месте: ноги, руки, ногти и кожа головы.
Она размножается в теплых и влажных местах. Но также кандида успешно развивается и при отсутствии этих условий.
Иногда естественная среда кожи может стать слишком нестабильной и благоприятной для размножения бактерий. Это происходит из-за таких факторов:
- Стресса
- Употребления нездоровой пищи
- Агрессивные химические вещества в средствах личной гигиены
- Небольшие порезы или другие травмы на коже головы
Большинство грибковых инфекций кожи головы можно вылечить с помощью безрецептурных средств местного применения. Они бывают в виде мазей, шампуней или пенки. Если инфекция не прошла после использования таких противогрибковых препаратов, необходимо посетить доктора для получения назначения специфического лечения. Ваш врач также может выписать более сильные лекарства, такие как Нистатин или Амфотерицин В.
Эффективными в этом случае также будут природные средства для лечения грибковой инфекции кожи головы. Вот некоторые из них:
- Разбавьте яблочный уксус в равных частях с водой. Смачивайте этим раствором омертвевшую кожу. Это поможет уменьшить воспаление.
- Кокосовое масло обладает противогрибковыми свойствами. Наносите его на проблемный участок и тщательно втирайте. Успокаивает кожу и лечит.
Если дрожжевая инфекция кожи головы сохраняется в течение длительного времени, на поверхности эпидермы накапливается много перхоти и мертвой кожи. Все эти факторы могут привести к частичному выпадению волос. Поэтому при появлении проблем обращайтесь к врачу, не откладывая визит на потом.
Разновидности
По статистике, 40-50% новорожденных могут «похвастаться» покраснением кожи на затылке в виде многочисленных пятнышек или одного большого пятна. Существует красивая легенда о том, что эти пятнышки – следы от клюва аиста, который принес ребеночка.
Прагматичные медики присвоили так называемым «укусам аиста» менее романтичное название – телеангиэктазия, невус Унны или родовые пятна. Они совершенно безопасны для здоровья малыша, а характерными их особенностями являются:
- Цвет красный или розовый;
- Плоская поверхность – то есть кожа пигментирована, но пятна невыпуклые и наощупь не определяются;
- Уменьшение размеров и интенсивности окрашивания пятен со временем;
- «Укусы аиста» у годовалого или двухгодовалого ребенка могут быть и вовсе незаметны, а проявляются только, когда малыш кричит и плачет.
Родителям стоит знать, что красные пятна на затылке – это не всегда безобидные «укусы аиста». Это могут быть разновидности различных кожных образований. В таблице приведены основные признаки, по которым можно отличить «нормальные» красные места на затылке от тех, которые требуют обязательной консультации у врача.
Общая характеристика высыпаний
Небольшое покраснение на затылке в народе считают укусом аиста. Оно не опасно для малыша и не доставляет дискомфорт. Однако дополнительно родителям следует проанализировать проявление следующих симптомов:
- Пятнышки появляются только в случае плача или крика. В спокойном состоянии их практически не заметно.
- Изменение оттенка от светло-розового до пунцового.
- Края неровные и порванные.
- По мере взросления малыша образование становится светлее и полностью исчезает.
- При детальном ощупывании области невозможно выявить никаких изменений.
Красный затылок может появиться не только под воздействием безобидных факторов. Именно поэтому за консультацией к специалисту родители должны обратиться в обязательном порядке. У младенца могут быть сформированы образования нескольких видов.
Дополнительно в таком случае наблюдается появление незначительной отечности. Такая клиническая картина наблюдается сразу после родов и исчезнет сама в течение небольшого времени. Нарушения наблюдаются на фоне повреждения головы при родовой деятельности, гипоксии или незначительных изменениях давления.
Невус огненного характера появляется сразу после рождения малыша на свет. Он также быстро рассосется, но предварительно следует получить консультацию у лечащего врача.
Невозможно полностью устранить риск образования гемангиомы от разрыва капилляров. Образование имеет яркий багровый цвет и может продолжить свой рост по мере взросления ребенка. В медицинской практике были зафиксированы случаи, когда их диаметр составлял около 10 сантиметров. К семи годам образования становится коричневого цвета. Предотвратить дальнейшее увеличение может только врач. Именно поэтому медлить с обращением к нему категорически не рекомендуется.
На фоне неправильного разрастания сосудов повышается риск образования гемангионы кавернозного характера. Данное пятно считается очень опасным. Среди дополнительных его недостатков следует выделить дискомфорт. Заболевание усугубляется за счет зуда и кровотечения из образования. Именно поэтому при наличии пятен следует немедленно обратиться к врачу. Он поставит малыша на учет.
В затылочной части повышен риск образования телеангиоэктазии. У образования расплывчатые края. Дополнительно от него могут также отходить отростки. Внешне образование имеет много схожих черт с пауком. Если понаблюдать за ним при плаче, то можно обнаружить увеличение интенсивности окраски. Данное пятно уходит без медицинской помощи к 1,5 годам.
После появления на свет на коже ребенка повышается риск образования ангиодисплазии. Высыпание состоит из плоских пятен, которые могут увеличиться в размере и могут изменить цвет, интенсивность окраски. Под образованием заметно увеличивается сосудистая сетка. Предотвратить негативный эффект сможет только медикаментозное лечение, которое будет назначено врачом.
Сыпь в паху у женщин
Высыпания в паховой области у женщин могут являться свидетельством патологического отклонения в физиологии, наличия инфекционного заболевания или развитии новообразования различного качества. В нормальном состоянии, внешний покров половых органов должен быть ровным, поэтому наличие сыпи в любой форме выступает поводом для срочного обращения к врачу.
На первый взгляд безобидные изменения структуры и цвета эпидермиса могут серьезно угрожать здоровью всего организма, скрывая за собой опасные патологические процессы, которые постепенно рушат нормальное функционирование репродуктивной системы. Как правило, высыпания появляются внезапно и в больших количествах.
Различают следующие типы сыпи в паху у женщин:
- обыкновенные прыщи, заполненные жидкостью различного цвета и проявляющиеся в виде пузырьков, волдырей или бугорков;
- гнойные образования различного диаметра и жидким наполнением мутного цвета, который является гнойным экссудатом;
- кондиломы являются воспалительными ответвлениями сосочковых уплотнений эпидермиса;
- эритемы характеризуются выпуклостями розоватого или ярко бордового цвета;
- узлами именуются подкожные уплотнения в виде новообразований.
Любой вид паховой сыпи у женщин выступает симптомом развития другой патологии, напрямую связанной с репродуктивной системой. Так же сыпь является своеобразным сигналом о нарушении правил по уходу за интимной зоной, аллергией на косметические средства или некачественной депиляции. Выявить более точную причину внешних проявлений может только врач на основании результатов диагностических мероприятий.