Подход к терапии острых шейных лимфаденитов у детей
Содержание:
Причины рака лимфоузов
До сих пор до конца не ясно, почему возникает рак лимфоузлов. На сегодняшний день известно, что у таких больных имеются определенные мутации, при которых начинается бесконтрольный рост и размножение лимфоцитов — клеток иммунной системы. Хотя есть множество людей, у которых такие мутации обнаружены, но у них никогда не развивается рак лимфоузлов. Очевидно, должны быть какие-то дополнительные причины.
Установлено, что риск развития лимфом увеличивается при наличии следующих факторов риска:
- Иммунодефицитные состояния, причем как врожденные, так и приобретенные. Из врожденных иммунодефицитов отмечают синдром Вискота-Олдрича, Луи-Бара и др. Приобретенные иммунодефициты возникают при СПИДе, лечение цитостатиками и высокими дозами глюкокортикостероидов. Искусственный иммунодефицит создается после трансплантации органов, чтобы не было реакции отторжения.
- Некоторые вирусные инфекции, например вирус Эпштейна-Барр, который вызывает такое распространенное среди детей заболевание как мононуклеоз, тот же ВИЧ, вирус гепатита С и Т-лимфотропный вирус.
- Воздействие промышленных и бытовых канцерогенов, в том числе гербициды, инсектициды и др.
- Некоторые аутоиммунные патологии. Например, ревматоидный артрит, системная красная волчанка и др.
- Воздействие ионизирующего излучения. Большое количество заболеваний раком лимфатической системы отмечалось у ликвидаторов последствий катастрофы на ЧАЭС и после бомбардировки Хиросимы и Нагасаки. В настоящее время одним из факторов риска является получение лучевой терапии по поводу других злокачественных новообразований.
Стадии рака лимфоузлов
Стадия рака лимфоузлов определяется исходя из клинической картины и распространенности опухолевого поражения. Для этого используется классификация Ann Arbor:
1 стадия — поражены лимфоузлы только одной лимфатической зоны.
2 стадия — поражены лимфоузлы 2 и более зон по одну сторону диафрагмы.
3 стадия — поражены лимфоузлы по обе стороны диафрагмы.
4 стадия — рак выходит за пределы лимфатической системы и поражает другие органы и ткани, например, печень, костный мозг.
Эта классификация дополняется модификацией Cotswold:
- А — В-симптомы отсутствуют.
- В — имеется хотя бы 1 В-симптом.
- Е — обнаруживаются очаги внеузлового поражения.
- S — имеется поражение селезенки.
- X — массивное раковое поражение тканей и внутренних органов.
Острый диффузный отит
Провоцирующие факторы: избыточный туалет ушей, попадание воды в ухо, микротравмы кожи НСП, факторы снижения иммунитета (переохлаждение, избыточный загар, ОРВИ, хронические заболевания). Возбудители заболевания: золотистый стафилококк, синегнойная палочка.
Симптомы
Это сильная боль в ухе, заложенность уха, жидкие выделения из слухового прохода в небольшом количестве, также отмечается увеличение заушных или околоушных лимфоузлов, воспаление кожи ушной раковины, может быть повышение температуры, симптомы интоксикации. При осмотре отмечается гиперемия и отёк кожи НСП, кожа неровная, с наложениями прозрачного жёлтого или гноевидного отделяемого, виден слущенный эпидермис. Просвет НСП часто резко сужен и может не определяться барабанная перепонка. Если она видна, то обычно тоже неровная и умеренно гиперемирована. Нередко определяется увеличение и болезненность регионарных лимфоузлов, утолщение, болезненность и гиперемия ушной раковины. Слух при сохранении просвета НСП снижен незначительно или нормальный.
Диагностика
Для постановки диагноза, кроме осмотра, нужно исключить заболевание среднего уха, для чего проводят камертональные пробы (исследование слуха набором камертонов), тимпано- и импедансометрия (измерение подвижности барабанной перепонки), исследование порогов слуха (аудиомерия). Эти исследования проводятся для исключения заболеваний среднего уха. Лабораторная диагностика включает в себя общий анализ крови, сахар крови, посев из больного уха на микрофлору для назначения антибактериальной терапии.
Лечение
Основное направление лечения — это антимикробная и противовоспалительная терапия. Назначаются местно или системно антибиотики, противовоспалительные препараты (нестероидные противовоспалительные препараты, кортикостероиды). При сильной боли хороший эффект от заушных блокад с кортикостероидами и местными анестетиками. Проводится щадящий туалет уха, промывание, для освобождения от отделяемого и эпидермальных масс. Дополнительно можно использовать методы физиолечения: тубус-кварц или лазеротерапию.
Как подготовиться к биопсии?
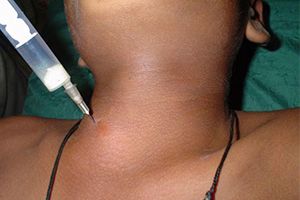
Подготовка к процедуре включает в себя предварительную диагностику лечащим врачом физиологических и патологических отклонений пациента, таких как, беременность, аллергия, хронические болезни, а также сбор информации о принимаемых лекарствах и БАДов. Иногда рекомендуется прекратить прием медикаментов для разжижения крови и против воспаления за неделю до операции.
Открытая биопсия предполагает отказ от еды и питья после в ночь перед плановым хирургическим вмешательством. Если не соблюдать эти условия, наркоз может подействовать внезапно или так и не подействовать.
Биопсия выполняется с использованием общего и местного наркоза, что позволяет подготовиться к операции без дополнительных усилий.
Показания
- Воспалительные процессы узла невыясненного характера, которые возникают систематически;
- Отсутствие желаемых результатов консервативного лечения при увеличении шейных лимфатических узлов;
- Новообразования или метастазы узлов.
Противопоказания
- в шейном отделе;
- Нарушения свёртываемости крови;
- Местные гнойные процессы.
Как происходит диагностика лимфаденита
Диагностика лимфаденита лица, шеи, подмышечных впадин проводится путем сбора анамнеза и совокупности клинических проявлений. Труднее разобраться с тяжелыми формами заболевания, на фоне которого уже возникли осложнения.
Врачу необходимо определить первопричину, источник появления лимфаденита, подобрать соответствующее лечение.
Также для диагностики используют:
- пункцию;
- сдачу проб Манту и Пирке на туберкулезную палочку;
- рентген грудной клетки;
- пальпацию увеличенных лимфоузлов;
- КТ и МРТ пораженных сегментов.
Обычно к исследованию заболевания подключаются также инфекционисты, венерологи, фтизиатры. Специалисты могут назначить:
- общий анализ крови;
- анализ на ВИЧ;
- осмотр ЛОРа;
- УЗИ лимфоузлов и органов брюшной полости.
Почему ухудшилось состояние при лимфадените от антибиотика?
Антибиотики, которые применяются при лимфадените, обладают общим сильным воздействием на человеческий организм. На фоне антибиотикотерапии многие пациенты жалуются на ощущение слабости, боли в голове, состояние недомогания. Такие симптомы могут появиться по нескольким причинам:
- ослабевает иммунитет больного – как из-за болезни, так и из-за того, что антибиотики губят не только патогенную, но и полезную флору в организме;
- при разрушении микробных клеток в крови скапливаются эндотоксины: такая реакция может сопровождаться лихорадкой, общим ухудшением самочувствия.
Помимо этого, лимфаденит может быть следствием вирусной инфекции. Возбудителем в такой ситуации становится вирус гриппа, цитомегаловирус, вирус простого герпеса или пр. Известно, что принимать антибиотик при лимфадените вирусного происхождения нецелесообразно, так как уничтожить возбудителя он не сможет, и болезнь будет прогрессировать. В подобном случае существует необходимость в применении противовирусных препаратов.
Диагностика подчелюстного лимфаденита
Определить, что началось воспаление подчелюстных лимфоузлов, можно и самостоятельно. Достаточно просто прощупать области шеи непосредственно под нижней челюстью, ближе к ушам. В норме узлы практически невозможно прощупать, они маленькие, имеют плотную структуру, не болят и легко передвигаются под пальцами. Если Вы заметили изменение структуры лимфоузлов, ощутили дискомфорт или боль при пальпации, необходимо обратиться к врачу. Самостоятельно выявить причину воспаления невозможно.
Сначала можно отправиться к терапевту. После первичного обследования, которое включает в себя осмотр и сбор анализов, он направит к другому специалисту: отоларингологу, фтизиатру, хирургу, инфекционисту, иммунологу или стоматологу. При подозрении на кариес врач проведет диагностику с использованием следующих методов:
- Окрашивание. На зубную эмаль наносится раствор, который окрашивает участки деминерализации в фиолетовый цвет.
- Рентгенографию. Выполняются снимки зубов или всей челюсти, по которым можно определить локализацию и масштаб распространения кариозного процесса.
- Лазерную диагностику. Данный метод является самым современным. Он позволяет максимально точно выявить степень распространения патологии.
По результатам обследования назначают лечение. Сначала опишем общие особенности терапии подчелюстного лимфаденита, после чего расскажем, что делать, если лимфоузлы воспаляются из-за кариеса.
Диагностика причин увеличения подмышечных лимфоузлов
- Консультация маммолога. Маммолог Клинического госпиталя на Яузе проведет визуальный осмотр молочной железы, пальпацию, расспросит пациента о том, когда произошло увеличение лимфоузлов, связано ли это с периодом обострения какого-либо заболевания, контактировал ли пациент с инфекционными больными и др. Далее врач назначит комплексное обследование.
Нарушение работы лимфоузлов может вызвать увеличение скопления токсических веществ до 83%. В результате пострадают почки, печень и другие органы. Бронируйте запись к врачу, чтобы устранить сбои в работе организма и предотвратить развитие серьезных патологий.
Инструментальные исследования:
- УЗИ молочных желез;
- дуктография;
- цифровая и МР-маммография.
Инструментальные и лабораторные исследования
- биопсия тканей молочной железы с гистологическим исследованием;
- цитологическое исследование мазка отделяемого из груди;
- исследование гормонального фона;
- генетическое исследование (риск развития рака молочной железы);
- по показаниям — рентгенография органов грудной клетки и др.
4. Составление индивидуальной программы лечения.
Увеличение лимфоузлов у детей и взрослых при различных заболеваниях
Резкая болезненность и увеличение размеров одного лимфоузла обычно является признаком его воспаления — лимфаденита. Причиной лимфаденита являются бактерии, попавшие в лимфатический узел. Такое бывает, например, при попытке выдавливать угри (акне), гнойнички на коже и др. Чаще лимфаденит проходит в течение нескольких дней самостоятельно, но иногда развиваются опасные осложнения: нагноение узла, попадание инфекции в кровь и распространение её по организму. Поэтому при выраженной болезненности лимфатического узла, увеличении его размеров и общем недомогании желательно обратиться к терапевту.
Самая распространенная причина увеличения группы лимфатических узлов в одной части тела — местная инфекция. Например:
- Увеличение лимфатических узлов около ушей, на шее, под нижней челюстью часто бывает при простуде, гриппе, наружном или среднем отите, ангине, синусите.
- Увеличение лимфоузлов подмышкой может свидетельствовать о раны или послеоперационного шва на руке. Лимфаденопатия подмышкой у кормящей женщины с симптомами застоя молока может говорить о развитии мастита.
- Лимфоузлы в паху принимают лимфатическую жидкость от половых органов, нижних конечностей и следят за порядком в этих областях, поэтому увеличиваются при половых инфекциях.
Редкой, но очень опасной причиной увеличение отдельных лимфатических узлов является рак. Например,при злокачественных опухолях органов живота часто встречается увеличение надключичных лимфоузлов. Причина в том, что именно лимфоузлы принимают на себя первый удар при распаде опухоли и развитии метастазов. Первые раковые клетки оседают в ближайших к опухоли лимфатических узлах, делая их твердыми, как камень. Узлы, пораженные метастазами, обычно увеличиваются только с одной стороны тела. При обнаружении у себя твердого безболезненного образования под кожей, спаянного с окружающими тканями, обратитесь к онкологу.
Немного реже встречается генерализованная или общая лимфаденопатия, когда увеличивается несколько или все группы лимфоузлов в организме. Такое бывает при:
- Кори, краснухе, аденовирусной инфекции, инфекционном мононуклеозе, ВИЧ-инфекции, гепатите В и гепатите С и некоторых других вирусных заболеваниях.
- Хламидиозе, бруцеллезе, токсоплазмозе, лептоспирозе, геморрагической лихорадке, энцефалите, боррелиозе и других бактериальных или паразитарных инфекциях. Многими из них можно заразиться за границей, при употреблении плохо обработанного мяса диких животных или если укусил клещ.
- Ревматоидном артрите, волчанке и других аутоиммунных болезных — заболеваниях, когда грубо нарушается работа иммунной системы и организм отторгает собственные клетки и ткани.
- Лейкозах и лимфомах — злокачественных заболеваниях крови и лимфатической системы. Остальные симптомы могут быть неспецифическими и проявляться незначительно: усталость, слабость, потеря аппетита и веса, быстрая утомляемость, частые простуды. В этом случае обратитесь к гематологу.
В этих случаях одновременное увеличение лимфатических узлов в разных частях тела нередко становится первым симптомом и главным критерием серьезного заболевания. Поэтому генерализованная лимфаденопатия является поводом для обязательного обращения к врачу.
Течение заболевания у пожилых
В большинстве случаев у пожилых пациентов лимфомы характеризуются более неблагоприятным прогнозом, чем у молодых. Это связывают со следующими факторами:
- В пожилом возрасте чаще возникают более агрессивные и сложно поддающиеся лечению лимфомы.
- Возможности лечения пожилых пациентов могут быть ограничены ввиду наличия сопутствующей патологии. В частности, они могут не перенести агрессивную химиотерапию, или ее риски могут превышать возможную пользу.
- У многих пожилых людей имеются хронические заболевания сердца и дыхательной системы, течение которых осложняется при увеличении медиастинальных лимфатических узлов.
Лечение
Лечение шейного остеохондроза требует комплексного подхода и включает в себя:
- медикаментозное воздействие;
- физиотерапию;
- лечебную физкультуру;
- массаж;
- хирургическое лечение.
Медикаментозное лечение
Основная цель медикаментозного лечения: снять боль и головокружение, восстановить нормальное функционирование нервных корешков, а также по возможности остановить или замедлить разрушение хрящевой ткани. В зависимости от ситуации назначаются:
- нестероидные противовоспалительные препараты (мелоксикам, диклофенак, нимесулид и т.п.): направлены на снятие болевого синдрома и воспаления; применяются в виде таблеток, инъекций, мазей, пластырей;
- стероидные препараты (гидрокортизон, дексаметазон): также используются для снятия воспаления при неэффективности НПВС;
- миорелаксанты (мидокалм): препараты, устраняющие рефлекторные мышечные спазмы, за счет чего уменьшается боль и улучшается кровообращение;
- витамины группы B в виде инъекционных или таблетированных препаратов (мильгамма, нейромультивит): способствуют улучшению проведения нервных импульсов;
- седативные препараты при выраженном болевом синдроме для улучшения сна и уменьшения эмоциональной составляющей боли;
- противоотечные средства при защемлении нервного корешка;
- хондропротекторы: препараты, способствующие восстановлению хрящевой ткани.
В зависимости от симптомов, могут быть также назначены средства для улучшения микроциркуляции в сосудах головного мозга, препараты, блокирующие тошноту и головокружение и т.п.
Немедикаментозное лечение
Немедикаментозные методы лечения используются вне обострения. В зависимости от клинической ситуации используются:
- физиотерапия:
- лазерная терапия;
- магнитотерапия;
- УВЧ-терапия;
- фонофорез и электрофорез;
- массаж;
- лечебная физкультура;
- иглорефлексотерапия;
- мануальная терапия;
- подводное вытяжение.
Немедикаментозное лечение способствует снижению выраженности симптоматики и уменьшает частоту и силу обострений. Оно действует опосредованно:
- улучшает кровоснабжение пораженной области, обмен веществ и процессы регенерации;
- усиливает действие препаратов;
- способствует укреплению мышечного каркаса и стабилизации позвоночного столба;
- снижает нагрузку на позвоночные диски;
- устраняет мышечные спазмы и блоки.
Хирургическое лечение
Помощь хирургов необходима в запущенных случаях заболевания, когда медикаментозные методы уже неэффективны. В настоящее время используется несколько операций:
- хирургическое удаление грыжи диска (микродискэктомия, эндоскопическая или трансфасеточная операция);
- ламинэктомия: удаление остистых отростков или дужки позвонка, за счет чего снижается нагрузка на корешок спинного мозга;
- нуклеопластика: устранение грыжи путем удаления части ядра межпозвонкового диска.
Важно помнить, что только врач может решать, как лечить остеохондроз шейного отдела позвоночника. Схема составляется индивидуально с учетом стадии болезни, сопутствующих патологий и индивидуальных особенностей организма пациента
Стадии кариеса
Выделяют 4 стадии кариозного поражения, каждая из которых отличается количеством и интенсивностью симптомов. Первая (начальная) называется стадией мелового (или белого) пятна, при которой на зубной поверхности образуется участок деминерализации. Внешне он выглядит как белое пятнышко, лишенное блеска. Под микроскопом можно заметить, что в этой области эмаль шероховатая, рыхлая и пористая. Однако кариозной полости еще нет, поэтому есть возможность вылечить зуб без пломбирования. Человека не беспокоят никакие симптомы. Выявить кариес на начальном этапе можно только в ходе осмотра.
На второй (поверхностной) стадии кариозный процесс проникает в глубокие слои эмали, но остается в ее пределах, не распространяясь на дентин. Белое пятно темнеет и становится коричневатым. Патологию уже можно заметить самостоятельно, если она развивается на внешней стороне зуба или фиссурах. Появляются жалобы: повышается чувствительность зуба к сладкому, иногда — горячему и холодному, беспокоит дискомфорт при пережевывании пищи. Однако он исчезает, как только устраняется раздражающий фактор.
Третья (средняя) стадия кариеса характеризуется проникновением кариозного процесса в дентин. Образуется полость коричневого или темно-желтого цвета, которую легко заметить невооруженным глазом. Дискомфорт во время еды беспокоит почти постоянно, особенно при взаимодействии больного зуба с кислой или сладкой пищей. Также повышается чувствительность зубных тканей к перепадам температур. В патологический процесс еще не вовлечена пульпа, но данную стадию кариеса уже можно считать сложной. На этом этапе не удастся избежать препарирования и пломбирования. Появляется риск развития осложнений, возможно воспаление лимфатических узлов.
Четвертая (глубокая) стадия кариеса считается запущенной формой болезни, при которой кариозная полость охватывает почти половину зуба. Обычно она выглядит как черная дыра с острыми краями. Боль возникает не только во время еды, при чистке зубов или перепадах температур, но и в состоянии покоя. Вероятность того, что кариес распространится на нервные ткани и спровоцирует пульпит, достаточно высокая. Более того, зуб может расколоться на несколько частей, в результате чего придется его удалить. Такое происходит в тех случаях, когда отсутствует лечение заболевания.
Вылечить кариес и сохранить зуб можно на любом этапе. Но его утрата является не единственным осложнением кариозного процесса. Есть риск развития других патологий, которые не относятся к стоматологическим.
Симптомы воспаления лимфатических узлов
Воспаление регионарного подмышечного лимфоколлектора сопровождает все инфекционные процессы молочной железы, в первую очередь, лактационный мастит и гнойные кожные инфекции: фурункул, карбункул, абсцесс. В подмышечной области определяется умеренно увеличенный, но весьма болезненный лимфатический узел или несколько узлов, при далеко зашедшем воспалении может образоваться гной, который прорвётся наружу.
Нередко при инфекции на первый план выходят симптомы лимфаденопатии, тогда как в самой молочной железе нет явных воспалительных проявлений. Лимфаденопатия может развиться через неделю-две после полного заживления процесса в тканях груди.
Антибиотики при подчелюстном лимфадените
Лимфаденит с воспаленными узлами в области шеи и под нижней челюстью называют шейным, либо подчелюстным. Эту разновидность патологии легче всего обнаружить, как доктору, так и самому больному, поскольку данная область практически всегда открыта для обзора. Наиболее часто такое воспаление вызывается неспецифическим возбудителем: стрептококками, стафилококками и пр. Причинами поражения становятся:
- воспалительные процессы в ЛОР-органах;
- аллергические процессы;
- нарушенный обмен веществ с явлениями общей интоксикации;
- заболевания соединительной ткани;
- онкозаболевания;
- ВИЧ-инфекция.
При стафилококковом лимфадените с тяжелым течением применяют Бензилпенициллин в виде внутримышечных или внутривенных инъекций. Такую терапию продолжают до купирования острых признаков воспаления и нормализации температуры (как правило, для этого требуется 2-3 суток). После этого пациента переводят на пероральный прием пенициллинов:
- Бензилпенициллин по 50 тыс. МЕ/кг массы в сутки;
- Феноксиметилпенициллин по 50 мг/кг в сутки.
Длительность лечения корректируется доктором в индивидуальном порядке.
При стафилококковом лимфадените применяют полусинтетические пенициллины, либо цефалоспориновые препараты первого поколения. При умеренных проявлениях лимфаденита антибиотики назначают перорально, а в тяжелых ситуациях показано внутривенное введение препаратов.
Антибиотики при шейном лимфадените могут быть назначены ещё до получения информации по бактериоскопии и посеву. В подобной ситуации уместно назначение пенициллинов, стойких к пенициллиназе, либо препаратов цефалоспоринового ряда, так как они проявляют активность по отношению к наиболее частым возбудителям лимфаденита – это стафилококк aureus и стрептококки группы A. Реже лимфаденит вызывается анаэробными бактериями, обитающими в ротовой полости, или ещё реже – бактерией Haemophilus influenzae тип B.
[], [], [], [], [], []
Методы лечения ветряной оспы
Как правило, ветряная оспа у детей проходит без осложнений. Заболевание представляет опасность при беременности: если будущая мама не болела в детстве ветрянкой (т.е. не имеет соответствующего иммунитета), инфекция может привести к развитию серьёзных патологий и даже гибели плода.
Лечение ветрянки направлено на предотвращение осложнений, у детей, прежде всего, надо постараться исключить попадание в повреждения кожи вторичной инфекции.
Если Вы обнаружили у Вашего ребёнка симптомы ветрянки, вызовите на дом нашего педиатра.
Симптоматическое лечение
Больному ребёнку предписывается постельный режим. Если ребёнок плохо переносит температуру, ему могут быть назначены жаропонижающие средства
Основное внимание уделяется снятию зуда и обработке высыпаний. Рекомендуется обильное питьё
Практикуется назначение противовирусных препаратов.
Вакцинация
Методом специфической профилактики заболевания является вакцинация. Вакцина формирует стойкий иммунитет на долгие годы. При контакте с больным проводится экстренная вакцинация в течение первых 72 часов.
При планировании беременности целесообразно сдать анализы, чтобы убедиться в наличии иммунитета к возбудителю ветрянки. В том случае, если специфических тел не обнаружится, врачи рекомендуют сделать прививку от ветряной оспы, чтобы исключить риски во время вынашивания ребенка.
В АО «Семейный доктор» вакцинация против ветрянки проводится препаратами импортного производства – Варилрикс, Окавакс. Наши специалисты подберут для Вас удобную схему вакцинации.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Как лечить острый и хронический тонзиллит
Методика лечения воспалительных процессов в миндалинах зависит от их первопричины.
Вирусный тонзиллит, не перешедший в хроническую форму, требует лишь противовоспалительной терапии и симптоматического лечения. В этом случае ребенку назначают жаропонижающие препараты, полоскания, спреи и леденцы с обезболивающим эффектом.
Бактериальный тонзиллит, который встречается в большинстве случаев, лечится антибиотиками. Это могут быть Амоксиклав, Ампиокс, Граммидин и другие препараты
Важно: вид антибиотика и его дозировку может определить только врач. Некоторые из антибактериальных средств не подходят детям, какие-то можно давать только в усеченных дозах
Самолечение на этом этапе чревато серьезными последствиями.
Тонзиллит грибкового происхождения (тонзилломикоз) лечится противогрибковыми препаратами. В их число входят Гексорал, Микофлюкан и др. Антибиотики в этом случае не применяются.
Независимо от формы заболевания, лечение тонзиллита у детей может включать физиотерапию: фонофорез (используется ультразвук), светолечение (воздействие разных цветов спектра и световых волн), УФ-терапию, электрофорез, ингаляции.
Хорошо зарекомендовало себя промывание небных миндалин антисептическими растворами. Эта процедура проводится для лечения хронического воспаления в период ремиссии. Промывание осуществляется с помощью специальных аппаратов строго под контролем специалиста.
Хирургическое удаление миндалин
А как же удаление гланд, о котором мы все с детства наслышаны (а некоторые успели испытать его на себе)? Такая операция проводится в том случае, если перечисленные выше методы не дают результата: ангина повторяется от 2-х раз в год, и воспаление выходит за пределы миндалин. Кроме того, отек может разрастись до такого уровня, что ребенку будет трудно дышать. При такой клинической картине могут пострадать другие органы (почки, сердце), и поэтому миндалины как разносчика инфекции необходимо удалить.
Хирургическое лечение тонзиллита у детей — тонзиллэктомия — выполняется в период ремиссии, длится около получаса и требует местного либо общего наркоза. Также все большую популярность обретает удаление миндалин лазером — оно не так травматично, выполняется под местной анестезией и несет меньший риск развития осложнений.
В любом случае, удаление гланд — крайняя мера
Они являются важной составляющей иммунной системы организма, и избавляться от миндалин следует в последнюю очередь, когда опробованы другие методы
Народные средства
В народной аптечке есть немало средств, способных облегчить симптомы и помочь вылечить тонзиллит у детей
Важно помнить, что это лишь вспомогательная терапия, дополняющая основное лечение
- Полоскания отварами шалфея, ромашки, соляно-содовым раствором.
- Прием внутрь ромашкового настоя.
- Смазывание миндалин пихтовым маслом.
- Ингаляции настойкой прополиса.
Антибиотики при лимфадените у детей
Так же, как и во взрослом возрасте, при назначении антибиотика при лимфадените у детей сначала следует выяснить особенности заболевания: уточнить причину, степень и стадию развития воспалительного процесса. Одно условие необходимо выполнять строго: никакого самостоятельного приема антибиотиков быть не должно – тем более, в детском возрасте.
Только лишь антибиотиками лимфаденит у ребенка вылечить не получится, так как необходимо воздействовать на проблему в комплексе. Обычная схема лечения всегда состоит из жаропонижающего и антивоспалительного препарата, иммуномодулятора, поливитаминного средства. Если имеет место острый гнойный лимфаденит, то может быть назначено хирургическое вмешательство в виде вскрытия или удаления воспаленного узла.
Если операции не требуется, то большинству маленьких пациентов выписывают такие антибиотики с широким спектром активности, как Супракс, Флемоксин солютаб, Аугментин – это препараты можно приобрести, как в таблетированной форме, так и в виде сладкого сиропа или суспензии.
После оперативного вскрытия гнойного очага назначают несколько иное комплексное лечение:
- антибиотикотерапия с применением Азитромицина, Цефотаксима;
- прием антигистаминных препаратов (например, Фенистил);
- прием нестероидных антивоспалительных средств (например, Ибупрофен);
- прием витаминных комплексных препаратов для детей.
Не следует забывать, что лимфаденит может указывать на наличие патологического процесса выше тока лимфы к пораженным лимфатическим узлам. Поэтому для проведения адекватного лечения нужно обязательно установить причину заболевания и устранить её.






