Острый панкреатит с госпитализацией
Содержание:
Определение болезни. Причины заболевания
Гемолитическая болезнь новорождённого (ГБН) — это заболевание, при котором эритроциты новорождённого разрушаются антителами матери. Это происходит из-за несовместимости крови матери и ребёнка по антигенам эритроцитов (красных кровяных клеток), чаще всего по резус-фактору и системе групп крови, реже по другим факторам крови.
Чтобы разобраться, что такое гемолитическая болезнь, необходимо понимать значение некоторых терминов:
- Антиген — это любое вещество, которое организм воспринимает как чужеродное и против которого вырабатывает антитела.
- Антитела — это белковые молекулы, с помощью которых организм нейтрализует чужеродные клетки.
- Антигены эритроцитов (эритроцитарные антигены)— это молекулы, которые находятся на поверхности эритроцитов.
- Гемолиз — разрушение эритроцитов.
Известно более 250 эритроцитарных антигенов, которые образуют более 20 антигенных систем
Однако наиболее важное клиническое значение имеют антигены резус-фактора (Rh) и системы групп крови (АВ0)
Система резус-фактора
Резус-фактор — белок, который может содержаться на поверхности эритроцитов. Кровь считается резус-положительной (Rh+), если на красных кровяных клетках человека есть резус-фактор (антиген D). Если этого антигена на эритроцитах нет, то кровь является резус-отрицательной (Rh-). У большинства людей кровь резус-положительная.
Резус-несовместимость возникает тогда, когда у матери резус-отрицательная кровь, а у ребёнка резус-положительная. В этом случае иммунная система матери может распознавать эритроциты плода как «инородные» и потенциально опасные и вырабатывать антитела против резус-фактора на эритроцитах плода. Антитела прикрепляются к эритроцитам ребёнка и разрушают их (происходит гемолиз). Этот процесс начинается в период его внутриутробного развития и продолжается после рождения. Если плод имеет резус-отрицательную кровь, а мама резус-положительную, конфликта не возникает.
Основными проявлениями ГБН является ранняя желтуха и анемия новорождённого.
В России в 2013 году гемолитическая болезнь новорождённых была диагностирована у 0,83 % детей . Болезнь развивается у одного ребёнка из 20-25 детей, рождённых от женщин с резус-отрицательной кровью .
Система групп крови
Группа крови — это определённое сочетание врождённых антигенов на поверхности эритроцитов и антител в плазме крови. Двумя основными антигенами эритроцитов являются А и В. Группы крови определяются на основании наличия или отсутствия этих антигенов. Одноимённые антитела обозначаются греческими буквами α и β.
Кровь любого человека может одновременно содержать только противоположные антигены и антитела или не иметь каких-то из них. В противном случае должна произойти агглютинация (склеивание) клеток крови. Этот процесс может привести к летальному исходу из-за формирования тромбов и закупорки кровеносных сосудов.
В зависимости от сочетания антигенов и антител различают четыре группы крови по системе АВ0.
Несовместимость по системе групп крови (АВ0) может возникнуть, если у матери I (О) группа крови, а у плода II (A) или III (B). В этом случае организм матери производит антитела к А или B антигенам, которые могут проникнуть через плаценту, присоединиться к эритроцитам плода и вызвать их разрушение (гемолиз). В результате у плода развивается анемия, однако она менее тяжёлая, чем при резус-несовместимости. В связи с этим несовместимость по системе групп крови не всегда диагностируют и существует предположение, что встречается она намного чаще .
Среди перинатальной смертности гемолитическая болезнь новорождённых занимает 5 место .
Группы риска по развитию данной патологии:
- Дети, имеющие A (II), B (III) или AB (IV) группы крови, рождённые от матерей с 0 (I) группой крови.
- Дети с резус-положительным фактором, рождённые от матерей с резус-отрицательным фактором.
- Дети с редкими антигенами, определяющими группу крови или резус-фактор, рождённые от матерей, у которых отсутствуют данные антигены.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы желтухи
Физиологическая желтуха достигает своего пика на третьи-пятые сутки после рождения ребенка, причем ниже пупка кожа сохраняет свой обычный цвет, а общее самочувствие не страдает. Следует внимательно следить за любыми изменениями состояния малыша, чтобы не пропустить возможный переход физиологической желтухи в патологическую.
Признаки патологической формы:
- Изменение цвета кожи и склер сохраняется 3 и более недель;
- Желтеет большая часть кожных покровов (в т.ч. ниже пупка);
- Появляется кожный зуд, желчная отрыжка;
- Моча приобретает характерный оттенок темного пива;
- Каловые массы заметно светлеют;
- Учащаются кровотечения из носа;
- Ребенок становится вялым, быстро утомляется.
Последствия желтухи определяются особенностями ее течения и своевременностью оказания медицинской помощи. Физиологическая форма, как правило, безопасна при врачебном контроле. Патологическая желтуха приводит к анемии, кислородному голоданию тканей и, как следствие, задержке развития, вплоть до энцефалопатии.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Почему возникает желтуха?
Клетки печени называются гепатоцитами. Одной стороной они соединяются с мельчайшими кровеносными сосудами, а другой — с желчными протоками.
Мелкие желчные протоки и кровеносные сосуды сливаются в более крупные и в конечном итоге образуют общий желчный проток (холедох) с одной стороны и печеночную вену с другой.
Желчь — это щелочное вещество желто-оливкового цвета, необходимое для переваривания жиров и усвоения жирорастворимых витаминов. Она вырабатывается клетками печени.
В норме желчь постоянно поступает в желчный пузырь и далее в 12-перстную кишку, где соединяется с панкреатическим соком — секретом поджелудочной железы. Вместе они переваривают жиры.
Сдавление холедоха приводит к тому, что желчь застаивается в желчном пузыре и печени.
Поскольку клетки печени соединены с кровеносной системой, желчь из них поступает в кровь. Развивается интоксикация, которая сопровождается пожелтением кожи и склер глаз. Это и есть желтуха.
Поскольку причиной поступления желчи в кровь служит механическое сдавление холедоха (или других протоков), желтуха называется механической.
В клинике «Медицина 24/7» применяются самые эффективные методы быстрого лечения этого синдрома и нейтрализации его опасности.
Как лечат механическую желтуху опухолевой этиологии?
В настоящее время наиболее эффективной тактикой борьбы с механической желтухой, обусловленной сдавлением желчных протоков опухолями являются дренирующие вмешательства на желчных протоках. Как правило, они выполняются под контролем рентгенотелевидения и (или) ультразвука.
Чаще всего на первом этапе при помощи тонкой и длинной иглы (игла Chiba) доступом через межреберье пунктируются желчные протоки. Через иглу вводят специальное контрастное вещество, которое позволяет увидеть на рентгене сами желчные протоки, а также определить уровень, на котором они заблокированы. Это вмешательство называют пункционная холангиография.
Далее при помощи специального инструмента возможна установка в желчные протоки специального дренажа. Различают дренирование:
- наружное – при котором вся желчь отводится только наружу;
- и наружно-внутреннее – при котором дренаж ставится таким образом, что желчь эвакуируется как наружу, так и в естественном направлении, в кишку.
Как правило, наружно-внутреннее дренирование более физиологично, поскольку при этом не теряются многие важные вещества, содержащиеся в желчи, которое в норме всасываются обратно в кишечнике.
В некоторых случаях, когда опухолевое сдавление изолирует несколько разных сегментов желчного дерева, может потребоваться установка нескольких дренажей.
Хотя дренирование и позволяет справиться с самим симптомом, оно существенно ограничивает качество жизни пациента – дренаж постоянно раздражает брюшную стенку, требует постоянного ухода, есть риск его смещения или даже случайного удаления, а также развития инфекционных осложнений в месте стояния.
Для преодоления этих недостатков дренирования относительно недавно было предложено завершать дренирующие вмешательства стентированием желчных протоков. Суть стентирования заключается в установке в зону сдавления желчного протока специального (чаще металлического) эндопротеза – стента, который поддерживает желчный проток в открытом состоянии за счет большой радиальной жесткости. При этом дренажную трубку можно удалить совсем, отток желчи будет осуществляться в нормальном направлении по стенту, а точнее по желчному протоку, восстановленному при помощи стента.
2.Симптомы заболевания
Первоначальные симптомы печеночной недостаточности часто схожи с симптомами других заболеваний, в том числе, самых обычных. Из-за этого печеночную недостаточность может быть сложно диагностировать в самом начале заболевания. Первыми признаками печеночной недостаточности могут быть:
- Тошнота;
- Потеря аппетита;
- Усталость;
- Диарея.
По мере развития симптомы печеночной недостаточности становятся более серьезными и требующими немедленной медицинской помощи:
- Желтуха;
- Небольшие кровотечения;
- Запор;
- Психическая дезориентация и спутанность сознания (печеночная энцефалопатия);
- Сонливость;
- Кома.
3.Лечение болезни
Если диагностировать печеночную недостаточность, вызванную передозировкой ацетаминофена, достаточно рано, иногда заболевание можно вылечить полностью и устранить все негативные последствия. Аналогично и в случае с вирусом -если печеночная недостаточность появляется из-за вируса, поддерживающая терапия в стационаре поможет избежать серьезных последствий, пока вирус не пройдет. В этих случаях печень может восстановиться самостоятельно.
Для печеночной недостаточности, когда уже произошло серьезное повреждение печени, первой целью лечения может быть сохранение той части печени, которая еще способна функционировать. Если это невозможно, то пересадка печени не требуется. Но даже в том случае, когда пересадка печени необходима, эта операция, как правило, проходит успешно.
Диета при желтухах
Диетотерапия занимает важное место в лечении заболеваний печени и желчевыводящих путей. Цель диеты — снизить нагрузку на печень
Труднее всего усваиваются тугоплавкие и животные жиры. По этой причине рекомендуется сократить употребление жирной, жареной пищи. Запрещается употребление жирных сортов мяса и рыбы, кондитерских и колбасных изделий, копченостей, других мясных деликатесов и продуктов, содержащих транс-жиры.
Употребление белковой пищи и “медленных углеводов”, злаковых, овощей и фруктов, круп не ограничено. Рекомендуется увеличить употребление жидкости, если нет противопоказаний (отёков, водянки живота, цирроза печени с портальной гипертензией). Питание дробное, малыми порциями, но частое, 5-6 раз в сутки.
Клинические признаки лептоспироза
Болезнь протекает остро и хронически. Острый лептоспироз протекает в двух клинических формах: геморрагической и желтушной. Инкубационный период при лептоспирозе собак составляет от 2 до 15 дней.
Для геморрагической формы типично резкое повышение температуры до 40,5-41,1’С, потеря аппетита, сухой потрескавшийся нос, зловонный запах изо рта. Слизистая рта ярко-красного, бордового цвета, позже на слизистых оболочках ротовой полости появляются кровоточащие язвочки. Этому сопутствуют рвота и понос с кровью. Иногда отмечалось самопроизвольное истечение крови и сукровицы из носа, анального отверстия. Животное быстро худеет, глаза западают, лимфоузлы увеличены.
В поздних стадиях заболевания отмечается мышечная дрожь, рвота с кровью, кровотечение из носа. Животное резко худеет, температура тела снижается ниже нормы (до 36-36,5 градусов). Моча выделяется в небольшом количестве, содержит желчь и белок.
Гибель животных при такой форме заболевания может наступать в 65-90 % случаев. Животные погибают, находясь в коме или при судорогах. Болезнь при этой форме заболевания длится 2 — 3 дня, иногда 5 — 10.
Общее описание
Механическая желтуха — это хирургический синдром, относящийся к разряду неотложной хирургии. Под механической желтухой понимают синдром желтушного окрашивания кожи, слизистых оболочек вследствие повышения уровня билирубина в крови за счет препятствия оттоку желчи из желчевыносящих протоков в двенадцатиперстную кишку.
Механическая желтуха возникает у 10-40% пациентов, страдающих желчекаменной болезнью, и у всех пациентов c опухолями панкреатодуоденальной зоны.
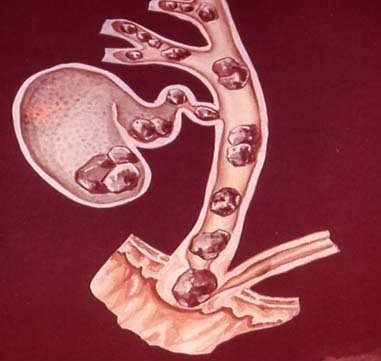 Причинами нарушение оттока желчи могут служить:
Причинами нарушение оттока желчи могут служить:
- наличие конкрементов (камней) в общем желчном протоке при желчнокаменной болезни;
- глистная инвазия с поражением желчевыносящих протоков (описторхоз);
- опухоль панкреатодуоденальной зоны (поджелудочная железа, большой дуоденальный сосок, двенадцатиперстная кишка);
- опухоль желчного пузыря, общего желчного протока;
- стриктуры общего желчного протока, в том числе и после перенесенных операций на желчевыводящих путях;
- киста поджелудочной железы.
Каковы результаты дренирования и стентирования желчных протоков при раке?
Главным результатом дренирования и стентирования желчных протоков является снижение уровня билирубина, что не только спасает пациента от неминуемой гибели от гипербилирубинемии, но создает предпосылки для возврата к активному лечению основного заболевания – хирургической операции, химиоэмболизации, радиочастотной аблации или системной химиотерапии.
В «Евроонко» применяется современная тактика одномоментного стентирования, которая позволяет в ряде случаев сократить период ношения наружного дренажа до 1-2 дней, а подчас и избежать его вовсе.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Желтуха – народные средства
Важно! Перед применением народных средств лечения желтухи обязательно проконсультируйтесь с лечащим врачом!
Расторопша. 3 ст. ложки измельченных семян расторопши залейте 500 мл кипятка, поставьте средство на водную баню и протомите его, пока половина отвара не испарится, после дайте отвару остыть, процедите его и принимайте по 1 ст. ложке за 30 минут до приема пищи, 3 раза в день, в течение 1-2 месяцев.
Алоэ. Смешайте 380 г взрослого алоэ, 630 г мёда и 680 мл кагора, после настойте средство в темном прохладном помещении в течение 15 суток. Принимать смесь нужно до завтрака, в течение первых 5 дней по 1 ч. ложке, а после по 1 ст. ложке, пока средство не закончиться.
Как отличить настоящий мёд от подделки?
Укроп и чистотел. 3 ст. ложки семян укропа смешайте с 1 ч. ложкой чистотела и, залив сбор 1 л кипятка, поставьте его для томления на водяную баню, минут на 15. После накройте средство крышкой, дайте ему настояться в течение часа, процедите. Пить отвар нужно по 100 мл, через 40 минут после еды. Курс лечения составляет 2 литра средства.
Травяной отвар. Смешайте по 50 г – ромашки, спорыньи, листа брусники и хвоща полевого. Полученный сбор залейте 3 л кипятка, после прокипятите еще около 3 минут, отставьте для остывания, процедите. Пить приготовленное народное средство от желтухи нужно по 100 мл 3 раза в сутки, за 30 минут до еды.
Очищающий сбор. Смешайте в равных частях – листья щавеля, лопуха, красный клевер, ламинарию, корень ревеня, кору вяза и расторопшу. 3 ст. ложки сбора залейте 500 мл воды и доведите средство до кипения. После дайте отвару настояться около 30 минут, процедите его и принимайте по 120 г, в пропорции 60 г отвара и 60 г воды, утром и вечером.
Желчегонный отвар. Смешайте в равных частях – одуванчик, щавель, магнолию, свеклу, желтокорень, лабелию и восковницу. 3 ст. ложки сбора залейте 500 мл кипятка и поставьте средство для томления в течение 15 минут на водную баню, на очень слабый огонь. После залейте отвар с термос и дайте ему настояться в течение часа, процедите. Пить отвар нужно по 40 мл за 30 минут до приема пищи.
Желтуха у взрослых: пути заражения
Гепатит А или желтуха у взрослых: как передается инфекция? Основной путь заражения – фекально-оральный.
- Больной человек выделяет вирус с фекалиями, откуда он может попадать в воду, почву, оставаясь как в жидкой среде, так и оседая на поверхности овощей, ягод, зелени. На территории РФ многие случаи болезни связаны с употреблением природной воды – из «чистых» родников или при купании в зараженных водоемах.
- Второй, не менее масштабный путь инфицирования – контакт с больным человеком, причем не только прямой, но и опосредованный – через общую посуду, продукты питания и т. д.
- Согласно исследованиям в США и Нидерландах, возможен также половой путь передачи вируса при оральном контакте с гениталиями.
- По новым данным РНК вируса гепатита А может циркулировать в крови инфицированного в течение нескольких месяцев, что способно вызывать парентеральный механизм заражения.
У цирроза печени есть свои стадии развития
Врач при установлении диагноза цирроза печени, помимо причин повреждения печени, всегда оценивает степень активности болезни и тяжесть повреждения функции печени. В зависимости от тяжести нарушения функции печени выделяют три стадии, или класса цирроза печени:
- класс А — это полностью компенсированный цирроз (фиброз есть, но функции печени не нарушены).
- класс В — имеются начальные умеренные признаки нарушения функции печени (небольшое повышение билирубина, снижению уровня альбумина, небольшое скопление жидкости в животе, поддающееся лечению и др.).
- класс С – тяжелые нарушения (или выраженная декомпенсация) функции печени и наличие осложнений цирроза печени. У таких пациентов, как правило, есть желтуха, отеки, асцит, склонность к кровотечениям, нарушения сознания (печеночная энцефалопатия).
Понятно, что установление диагноза цирроза на стадии «класс А» более благоприятно для прогноза, но в большей степени прогноз зависит от возможности устранения причины повреждения печени. Так, например, при аутоиммунном, вирусном генезе заболевания, при болезни Вильсона –Коновалова успешное лечение возможно даже на поздних стадиях, и оно может приводить к компенсации цирроза печени (переход в класс А). В тех же редких случаях, когда лечение отсутствует или оказывается неэффективным (например, при первичном склерозирующем холангите, инфекции вируса гепатита дельта и некоторых др.) прогноз может быть не таким благоприятным и при исходном классе А цирроза.
Больные циррозом печени должны проходить регулярное обследование, включающее оценку функции печени и прогноза, для выбора адекватного лечения и профилактики осложнений.
Диагностические процедуры
Постановка диагноза не вызывает затруднений у врачей: клиническая картина патологии специфична. Бледность кожных покровов и их желтушный оттенок при отсутствии зуда свидетельствуют о развитии у пациента гемолитической желтухи. Ребенку или взрослому назначаются лабораторные и аппаратные тесты:
- общий и биохимический анализы крови;
- ультразвуковое исследование брюшной полости.
Скрининги, выполняемые в лаборатории, позволяют выявить существенное снижение количества эритроцитов и гемоглобина в крови пациента. На фоне этого растет концентрация свободного билирубина. Его количество становится основанием для определения формы желтухи – легкой, средней или тяжелой.
УЗИ демонстрирует врачам увеличение селезенки при нормальных размерах печени. Сонография позволяет обнаружить осложнения, которые становятся следствием гемолитической желтухи: желчнокаменную болезнь, холецистит, изменения структуры печеночных сосудов.
Осложненные формы
При отсутствии быстрой медицинской помощи острый панкреатит может дать множество осложнений, в том числе тяжелых, угрожающих жизни человека.
Вот почему при симптомах острого воспаления требуется быстрая госпитализация больного в хирургическое отделение или в отделение реанимации и интенсивной терапии.
Клиника «Медицина 24/7» осуществляет срочную транспортировку больных с немедленным оказанием первой медицинской помощи.
Осложненные формы острого панкреатита бывают связаны с двумя факторами — попаданием ферментов поджелудочной железы в кровь и присоединением инфекции.
Наиболее частые осложнения, при которых проводится хирургическое лечение — образование участков некроза тканей, скопление воспалительной жидкости (экссудата), гнойное воспаление (абсцесс), перитонит.
Жидкость может скапливаться как внутри самой поджелудочной железы, так и вокруг нее, образуя асцит — водянку.
- Полиорганная недостаточность.Из-за острого воспаления, попадания панкреатических ферментов в кровь и токсического воздействия развивается полиорганная недостаточность.
- Дыхательная недостаточность.На фоне острого воспаления поджелудочной железы возможно развитие синдрома, который называется «шоковым легким» — быстрое развитие экссудативного плеврита, дыхательной недостаточности, спадение легкого.
- Почечная, печеночная недостаточность.Эти осложнения развиваются из-за токсического воздействия ферментов, попавших в кровь.
- Сердечно-сосудистая недостаточность.Поражение сердца при остром панкреатите имеет общую причину с развитием почечной, печеночной недостаточности — токсическое действие ферментов, попавших в кровь.
- Перитонит.Одно из частых осложнений, которые дает острый панкреатит — воспаление брюшной полости, которое бывает гнойным (инфекционным) или асептическим (без инфекции).
- Расстройства психики.Токсическое воздействие панкреатических ферментов на мозг вызывает изменение психоэмоционального состояния вплоть до развития психоза.
- Сепсис.Развитие гнойного процесса на фоне острого панкреатита может вызвать заражение крови (сепсис), которое требует экстренных мер. В противном случае сепсис может привести к смерти.
- Абсцессы.Присоединение инфекции вызывает образование гнойников в брюшной полости.
- Парапанкреатит.Гнойное воспаление может распространиться на окружающие органы — сальник, забрюшинную клетчатку, брюшину, связки печени, 12-перстной кишки.
- Псевдокисты.Вокруг некротических очагов в поджелудочной железе могут образоваться капсулы из соединительной ткани — так возникают псевдокисты, наполненные жидкостью или гноем.
- Опухоли.Острое воспаление может спровоцировать перерождение клеток и развитие онкологического заболевания поджелудочной железы.
Заключение
- Желтуха у взрослых представляет собой распространенную группу патологических нарушений. Они могут быть связаны с самыми разными заболеваниями.
- Появление желтушной окраски кожных покровов и болей в правом подреберье являются серьезным поводом, который должен заставить больного срочно обратиться к врачу. Это поможет избежать негативных последствий и быстро вылечить заболевание.
- При нарушениях в работе некоторых органов билирубин скапливается в печени и всасывается снова в кровь. Он называется непрямым билирубином и оказывает токсическое воздействие на весь организм человека. При накоплении билирубина в тканях и слизистых происходит их окрашивание в желтый оттенок и возникает желтуха. Данный процесс может продолжаться несколько месяцев.
- Патогенез заболевания может определить только врач путем применения различных методов диагностики.
https://youtube.com/watch?v=nUe7L3fNd-M
Больше статье по теме:
- Можно ли заразиться воздушно-капельным путем желтухой, и как передается заболевание?
- Чтобы понят, когда болит желчный пузырь, перейдите на страницу https://pe4en.net/simptomatika/kak-ponyat-chto-bolit-zhelchnyj-puzyr.html
- Информация о симптомах и последствиях развития гепатита А находится здесь
Автор статьи: Минов Алексей Леонидович
Гепатолог, Гастроэнтеролог, Проктолог
Алексей занимается врачебной деятельностью с 1996 года. Проводит терапию всех заболеваний печени, желчного пузыря и желудочно-кишечного тракта в целом. Среди них: гепатит, панкреатит, язва двенадцатиперстной кишки, колит.
Комментарии для сайта Cackle