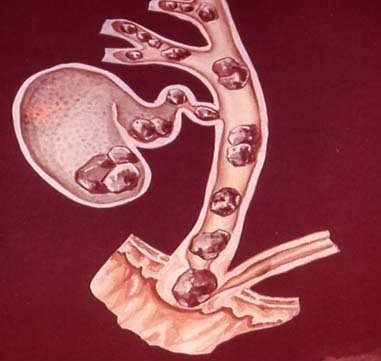
Острый промиелоцитарный лейкоз
Содержание:
Патогенез (что происходит?) во время Острого лимфобластного лейкоза:
В костном мозге, периферической крови и в других органах обнаруживаются опухолевые клетки типа лимфобластов с ШИК-положительными гранулами в цитоплазме, не дающие реакций на пероксидазу, эстеразы и не содержащие липиды.
В 2/3 случаев в опухолевых клетках обнаруживаются цитогенетические нарушения в виде полиплоидии, филадельфийской хромосомы и реципрокной транслокации между хромосомами.
Цитогенез острого лимфобластного лейкоза связан с предшественниками T- и B-лимфоцитов. На T-клеточные лейкозы в странах Европы приходится 10-15 % наблюдений. Преобладают B-клеточные лейкозы.
Руководствуясь иммунологическими фенотипами опухолевых клеток, выделяют несколько форм лимфобластного лейкоза, что имеет значение для выбора терапии и прогноза. Преобладающие B-лимфобластные лейкозы представлены ранним, промежуточным и поздним вариантами, отличающимися по экспрессии параглобулина CD10, поверхностного иммуноглобулина и активности терминальной диоксинуклеотидтрансферазы. Маркерами T-лимфобластного лейкоза являются антигены CD7 и T-рецепторов.
Что такое Лейкоз у детей —
Лейкоз у детей (лейкемия) – заболевание, которое сопровождается нарушением костномозгового кроветворения и замещением нормальных клеток крови незрелыми бластными клетками лейкоцитарного ряда. Из ста тысяч детей болеет около 4-5. Среди детских онкологических заболеваний удельный вес случаев лейкоза составляет 30%, рак крови поражает наиболее часто малышей от 2 до 5 лет.
В последние годы заболеваемость пациентов маленького возраста растет, высокая летальность всё еще сохраняется.
Формы лейкоза у детей:
- острая (менее 2 лет)
- хроническая (от 2 лет)
В 97 случаях из 100 у детей диагностируют острый лейкоз. Особая его форма – врожденная.
Виды острого лейкоза:
- лимфобластный
- нелимфобластный
Касательно течения заболевания, исследователи выделяют 3 стадии, от которых зависит тактика терапии:
- I – острая фаза лейкоза у детей
- II – неполная или полная ремиссия
- III — рецидив лейкоза у детей
Как распознать лейкоз на ранней стадии
Клинические симптомы лейкоза нарастают по мере увеличения численности пораженных лейкоцитов. Для острой формы болезни характерна выраженная симптоматика, тогда как у больных хронической формой проявления заболевания размыты или вовсе отсутствуют в течение длительного времени, иногда нескольких лет. К общим признакам рака крови относят:
- беспричинно повышенную температуру тела;
- обильное потоотделение по ночам;
- постоянную слабость, утомляемость, снижение работоспособности;
- ухудшение аппетита в целом или по отношению к отдельным продуктам;
- постоянное ощущение тошноты и рвота, не приносящая облегчения;
- беспричинное снижение массы тела за короткий период;
- болезненные ощущения в суставах и костной ткани, головные боли, которые невозможно облегчить при помощи обычных лекарств;
- раскоординированные движения тела;
- возникновение сильной одышки даже при небольших нагрузках;
- появление кровоподтеков и гематом в результате незначительных травм;
- обильные, долго не останавливающиеся кровотечения при незначительном травмировании кожи;
- кровотечения из носа, кровоточивость десен;
- резкое снижение иммунитета, как результат – частые респираторные инфекции;
- появление болей в одной из половин живота или в одном подреберье, вздутие живота;
- увеличение объема лимфоузлов, особенно расположенных в области шеи, под мышками и в паху;
- болезненная отечность паховой области;
- появление тумана перед глазами из-за нарушений структуры глазного дна.
При остром лейкозе симптомы быстро появляются и усиливаются, температура тела повышается до 39-40°С, вышеперечисленные признаки лейкемии развиваются в короткий период времени. Для хронического течения болезни характерно медленное нарастание и усиление проявлений, но процесс растягивается на несколько лет, а выраженная симптоматика появляется лишь при достижении развернутой и терминальной стадии болезни с метастазированием бластных клеток из костного мозга. Из-за обширных внутренних кровоизлияний, геморрагий, гнойно-септических и других осложнений наступает летальный исход.
У вас появились симптомы лейкемии?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
РАК КРОВИ. ДИАГНОСТИКА.
Если у Вас появились подозрительные признаки, то необходимо пройти обследование у врача специалиста. Как правило врач проводит комплексные диагностические обследования, это могут быть:
- анализы крови
- КТ головы и брюшной полости
- рентген грудной клетки
- биопсия
- NLS графия крови
- гемосканирование крови
- молекулярная диагностика
Обследования необходимы для правильного диагноза, определения вида заболевания, степени поражения костного мозга, насколько агрессивен процесс протекания болезни.
Классифицируются 4 основные типа лейкоза.
Острый лейкоз длится дольше, чем хронический, но это во многом зависит от лечения. Некоторые лейкозы подразделяются на подтипы в соответствии с клеточной зрелостью.
Острый миелоидный лейкоз.
Заболевание поражает преимущественно старшую возрастную группу!
Из миелоидной сети восходит несколько типов клеток, поэтому есть несколько подтипов рака крови, соответствующим стадиям развития пораженных клеток.
Уровень лейкоцитов в крови различается индивидуально. У одних больных показатель может быть повышенным в десятки раз, у других – нормальным или несколько сниженным. Лейкоциты важны для предотвращения развития инфекций, но когда они болеют, то фактически не функционируют, человеку угрожает опасность заражения.
Хронический миелоидный лейкоз.
Этот лейкоз характерен для взрослых людей! Чаще всего болезнь развивается в возрасте 50-55 лет. У мужчин регистрируется более высокая заболеваемость.
Для этого заболевания характерно присутствие филадельфийской хромосомы , компонента клеточного ядра, в котором хранятся гены ДНК .В клетке есть несколько хромосом, и при раке крови именно 2 хромосома сокращена, на ней соединены 2 гена, при нормальных обстоятельствах относящиеся к другим хромосомам.
Больные обычно имеют значительно большее количество лейкоцитов. Когда кровь становится более вязкой, кровоток замедляется, возникает повышенный риск тромбозов.
Острый лимфатический лейкоз
Это – самая распространенная детская лейкемия и даже самый распространенный детский рак, затрагивающий возрастную популяцию около 4 лет. Рак этого типа реже встречается у взрослых, хотя он характерен для людей старше 50 лет.
Хронический лимфатический лейкоз.
Это самый распространенный тип лейкемии в целом, но имеющий лучший прогноз. В основном, рак этого типа затрагивает мужчин старше 50 лет.
Вирус иммунодефицита человека (ВИЧ)
Может провоцировать: саркому Капоши, инвазивный рак шейки матки, неходжкинскую лимфому и многие другие виды онкологических заболеваний.
Как передаётся: при половом акте, через кровь.
Как предотвращать и лечить: ВИЧ ослабляет иммунную систему человека, из-за чего онкогенным типам ВПЧ и вирусу герпеса 8-го типа проще спровоцировать развитие рака. Важную роль играет ещё и то, что при ВИЧ-инфекции иммунная система хуже борется с мутировавшими клетками. Поэтому людям с таким заболеванием нужно принимать антиретровирусные препараты, которые позволят иммунным клеткам работать хорошо. Также всем, кто не знает свой ВИЧ-статус, надо хотя бы раз в жизни провериться на ВИЧ: инфекция может долгие годы не давать о себе знать, но чем раньше её выявить, тем меньше будет негативных последствий для здоровья.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Лечение Острого промиелоцитарного лейкоза:
Лечение острого промиелоцитарного лейкоза может осложниться двумя угрожающими жизни состояниями — ДВС-синдромом и ретиноидным синдромом .
ДВС-синдром обусловлен гибелью под действием цитостатиков лейкозных клеток и массивным поступлением из них в кровь прокоагулянтов. Во многих случаях эффективно лечение гепарином. Дефицит факторов свертывания возмещают криопреципитатом и свежезамороженной плазмой.
Третиноин в отличие от цитостатиков способствует дифференцировке лейкозных клеток. Лечение им острого промиелоцитарного лейкоза позволяет избежать кровотечений, но вызывает лейкоцитоз.
Проявления ретиноидного синдрома включают лихорадку, одышку, плевральный выпот и перикардиальный выпот, артериальную гипотонию. И сам лейкоцитоз, и его последствия можно предупредить назначением цитостатиков.
Летальность ДВС-синдрома и ретиноидного синдрома при изолированном назначении цитостатиков и третиноина достигает 15-20%. Одновременное назначение цитостатиков и третиноина снижает летальность, предотвращая развитие обоих синдромов.
Лечение лейкемии
Лечение лейкемии осуществляется под руководством гематолога. В Финляндии пациентов с острыми формами лейкемии обычно направляют на лечение в гематологическое отделение университетской больницы. Терапия хронических форм может проводиться также в отделениях гематологии других медучреждений: лечение, как правило, проводится амбулаторно, нахождения в стационаре не требуется. Стандартное лечение лейкемии включает терапию различными химиотерапевтическими препаратами, в некоторых случаях в сочетании с антителами, распознающими раковые клетки. Наряду с этим проводится поддерживающая терапия, например, прием препаратов крови, антибиотиков, лекарств от тошноты, препаратов, защищающих слизистую желудочно-кишечного тракта и почки.
При острых формах лейкемии пациент сначала получает большую дозу химиотерапии (индукционная терапия) для того, чтобы удалить лейкозные клетки из крови костного мозга (добиться так называемой морфологической ремиссии). При положительном результате данного этапа лечения проводятся разные виды терапии для улучшения реакции организма на лечение, на медицинском языке называемые консолидационной терапией. Если этими методами вылечить лейкемию не удается, или она рецидивирует, может быть рассмотрен вариант пересадки донорских стволовых клеток (аллогенной трансплантации). Поиск подходящего донора – задача довольно сложная, так как у донора и пациента должен быть идентичный тип ткани. На роль донора чаще всего подходят родные братья или сестры пациентов, но подходящий донор может быть также найден в соответствующем реестре добровольцев. Поиск ведется по Финскому реестру доноров стволовых клеток, находящемуся в ведомстве Финского Красного Креста. В реестре насчитывается около 22 000 добровольцев. В распоряжении финских врачей есть также аналогичные зарубежные реестры, общее число потенциальных доноров в которых составляет около 22 млн. человек.
Пересадка стволовых клеток представляет собой очень сложную процедуру, и некоторым пациентам она не может быть проведена. В некоторых случаях данная процедура может привести к смерти. Смерть может наступить из-за токсичности процедуры, возможного отторжения чужеродных клеток и рецидива болезни.
Повторная лейкемия часто встречается у взрослых пациентов. Большинство детей, перенесших лейкоз, выздоравливает. Благодаря современному лечению самую распространенную форму лейкемии у детей, острый лимфобластный лейкоз, удается вылечить в более чем 80% случаев.
Лечение Хронического лимфоцитарного лейкоза:
Поскольку хронический лимфоцитарный лейкоз прогрессирует медленно, многие люди не нуждаются в лечении в течение нескольких лет — пока не начинает увеличиваться содержание лимфоцитов, не увеличиваются лимфатические узлы и не снижается количество тромбоцитов и эритроцитов. Анемию лечат переливаниями эритроцитной массы и инъекциями эритропоэтина (лекарство, которое стимулирует формирование эритроцитов). При снижении количества тромбоцитов переливают соответствующий компонент крови, а при развитии инфекционной болезни назначают антибиотики. Чтобы замедлить рост лимфатических узлов, печени и селезенки, когда это сопровождается дискомфортом, применяется лучевая терапия.Лекарства, которыми принято лечить сам лейкоз, не вылечивают от болезни и не продлевают жизнь, а к тому же могут вызывать тяжелые побочные эффекты. Избыточное лечение более опасно, чем недостаточное. Когда количество лимфоцитов становится очень большим, врач может назначить противоопухолевые средства, иногда в комбинации с кортикостероидами (гормональными средствами). Прием преднизолона и других кортикостероидов может сопровождаться существенным и быстрым улучшением у людей с далеко зашедшим лейкозом. Однако эта реакция обычно кратковременная, а кроме того, кортикостероиды вызывают много побочных эффектов при длительном использовании, в том числе возрастает риск возникновения тяжелых инфекций.Лекарственная терапия В-клеточного лейкоза включает алкилирующие средства, которые уничтожают злокачественные клетки, взаимодействуя с их ДНК. Для лечения волосковоклеточного лейкоза высокоэффективен альфа-интерферон.
Прогноз
Большинство форм хронического лимфоцитарного лейкоза прогрессирует медленно. Шансы пациента на выздоровление зависят оттого, как далеко зашла болезнь. Определение стадии болезни основано на таких показателях, как количество лимфоцитов в крови и костном мозге, размер селезенки и печени, наличие или отсутствие анемии, содержание тромбоцитов. Люди, имеющие В-клеточный лейкоз в ранних стадиях, часто живут 10—20 лет после установления диагноза и обычно не нуждаются в лечении. Больные, у которых выражена анемия, а содержание тромбоцитов менее 100х Ю’в 1 л крови (норма 180—320х 109), имеют худший прогноз,чем те, у кого анемия не выражена и содержание тромбоцитов в норме. Обычно смерть наступает из-за прекращения функции костного мозга: он не может вырабатывать достаточное количество нормальных клеток, способных доставлять кислород клеткам организма, бороться с инфекциями и предотвращать кровотечение. У людей, имеющих Т-клеточный лейкоз, прогноз несколько хуже.
По причинам, по-видимому связанным с изменениями в иммунной системе, у больных с хроническим лимфоцитарным лейкозом более вероятно развитие других онкологических заболеваний.
Лечение
В настоящее время существует множество способов лечения острого лейкоза.
-
Химиотерапия – основной метод, который заключается в применении специфических медикаментов, уничтожающих злокачественные клетки. Как правило, онкологи-химиотерапевты применяют многокомпонентные схемы, подбирая препараты в зависимости от типа лейкозных клеток и индивидуальных особенностей организма. Схема терапии состоит из четырех основных этапов: индукции – основного ударного воздействия, консолидации – закрепления результата, реиндукции – повторной индукции для уничтожения «спящих» лейкозных очагов, и в качестве завершающего этапа – поддерживающей терапии с невысокими дозами цитостатиков.
- Трансфузионная терапия применяется как вспомогательная, чтобы улучшить переносимость химиопрепаратов. Для коррекции анемического синдрома пациенту вводят эритроцитарную либо тромбоцитарную массу, различные изотонические растворы и т.д.
- Антибиотикотерапия проводится при возникновении инфекций.
-
Лучевая терапия, как правило, назначается перед пересадкой костного мозга для максимального уничтожения лейкозных клеток.
- Трансплантация костного мозга проводится после высокодозной полихимиотерапии, которая нередко сочетается с облучением кроветворных центров. Возможна аутотрансплантация здоровых гемопоэтических стволовых клеток, которые берут у пациента перед началом химиотерапии и сохраняют до окончания курса. Если изъять собственные здоровые клетки уже невозможно, их берут от донора, однако здесь довольно высок риск отторжения трансплантата: пересаженные иммунные клетки начинают атаковать чужеродный для них организм нового хозяина.
- Паллиативная терапия наиболее часто применяется для пациентов пожилого возраста, которые не могут перенести тяжелое лечение. Ее цель – не выздоровление, а сдерживание роста опухоли и снижение скорости продуцирования патологических лейкоцитов. Для этого назначают невысокие дозы химиопрепаратов, лучевую терапию, таргетные и иммуностимулирующие препараты.
В перечне клинических рекомендаций при остром лейкозе важнейшее место занимает исключение любых инфекций во время лечения. Перед началом курса пациент должен избавиться от кариозных зубов, пролечить инфекции дыхательных путей и т.д. Во время лечения он находится в стационаре, в котором поддерживается жесткий асептический режим, исключающий случайное инфицирование.
Прогнозы
Во многом прогнозы зависят от типа рака крови и его стадии, имеющейся сопутствующей патологии и возраста пациента. У детей при лимфобластных лейкозах пятилетняя выживаемость составляет до 90 %, среди взрослых – около 40 %.
При миелобластных формах выживаемость детей – до 70 %, пожилых людей – до 12 %.
Наиболее высоки проценты выживаемости при хронических лимфолейкозах, они достигают 50-80 %, и миелолейкозах – до 90 %. Но если развиваются бластные кризы, прогнозы в отношении выживаемости неблагоприятны.
- Г.С. Тумян. Злокачественные лимфомы // Клиническая онкогематология. Фундаментальные исследования и клиническая практика, 2009, с.92-97.
- О.Ю. Баранова. Острые лейкозы // Клиническая онкогематология. Фундаментальные исследования и клиническая практика, 2012.
- А.А. Майборода. К вопросу о диагностике онкологических заболеваний // Сибирский медицинский журнал, 2015, №2, с.128-134.
- Taylor J, Xiao W, Abdel-Wahab O. Diagnosis and classification of hematologic malignancies on the basis of genetics // Blood. 2017 Jul 27;130(4):410-423. doi: 10.1182/blood-2017-02-734541. Epub 2017 Jun 9.
- Godley LA, Shimamura . Genetic predisposition to hematologic malignancies: management and surveillance // Blood. 2017 Jul 27;130(4):424-432. doi: 10.1182/blood-2017-02-735290. Epub 2017 Jun 9.
Лечение Острого промиелоцитарного лейкоза:
Эффективно лечение рубомицином либо рубомицином в комбинации с цитозаром, проведение которого в полной дозе возможно при уменьшении кровоизлияний и повышении уровня тромбоцитов.
При остром промиелоцитарном лейкозе врачу следует иметь в виду частоту ДВС-синдрома, существование в связи с ним тримбоцитопении потребления, необходимость использования контрикала, гепарина, свежезамороженной плазмы для подавления ДВС-синдрома.
Поскольку нередко при этой форме острого лейкоза наблюдается глубокая нейтропения, больного госпитализируют в палату-изолятор. В первые дни наблюдения за таким больным, если нет тромбоцитной массы, для снижения кровоизлияний используют большие дозы преднизолона, препятствующего выходу протеолитических ферментов из клеток, и контрикал по 80 000–100 000 ЕД несколько раз в сутки внутривенно капельно как антипротеолитическое средство и средство, помогающее поддерживать нормальную гемодинамику, что необходимо в случаях тяжелой интоксикации. ДВС-синдром требует применения гепарина по 1000-2000 ЕД каждые 2-4 ч внутривенно. Кровотечения, обусловленные ДВС-синдромом, останавливает наряду с большими дозами контрикала и гепарина переливание больших количеств свежезамороженной плазмы — 600 мл и более одномоментно струйно.
Переливания тромбоцитной массы по 2-4 дозы 2-3 раза в неделю — мероприятие, необходимое для достаточной цитостатическои терапии как при промиелоцитарном, так и при других формах лейкоза с глубокой тромбоцитопенией (ниже 20 Ч 103 в 1 мкл). При повышении уровня тромбоцитов применение рубомицина или рубомицина с цитозаром в комбинации «5 + 2» или «7 + 3» становится менее опасным. Рубомицин в этих курсах вводят в суммарной дозе 120-200 мг на курс за 3-5 дней. При отсутствии тромбоцитной массы приходится вводить рубомицин в малых дозах (20-40 мг в день), добавляя преднизолон, переливая контрикал; можно использовать 6-меркаптопурин в сочетании с преднизолоном и винкристином, но достижение ремиссии становится существенно менее вероятным.
Переливания эритроцитной массы или отстоя цельной крови при остром промиелоцитарном лейкозе производят лишь по жизненным показаниям (появление гемодинамических нарушений); они возможны лишь после подавления геморрагического синдрома, так как усиливают ДВС-синдром. При остром промиелоцитарном лейкозе цитостатические препараты, ведущие к ликвидации лейкемических клеток, являются основным средством стойкого подавления ДВС-синдрома.
Плохие результаты дает цитостатическая терапия при острых нелимфобластных лейкозах, которые какое-то время текут с относительно невысоким процентом бластов в костном мозге, но с парциальной цитопенией или с панцитопенией, а именно те формы, которые по классификации относят к так называемой миелопоэтической дисплазии. На стадии невысокого бластоза и в период лейкемизации процесса он, как правило, не контролируется цитостатиками, назначаемыми в комбинации или по отдельности. Процент улучшений при этих формах острого лейкоза — не более 20%.
Лишь в 10% случаев удается достичь улучшения при так называемых вторичных острых нелимфобластных лейкозах, развивающихся у лиц, лечившихся цитостатиками и облучением или только цитостатиками от лимфогранулематоза, рака и других заболеваний. Такие улучшения короткие и продолжаются примерно 3 месяца.
Малопроцентная форма острого лейкоза не требует активного лечения цитостатическими препаратами. Лечение ограничивается назначением небольших доз стероидных гормонов (20 мг/сут), или подключением на 10-14 дней каждого месяца к этому лечению небольших доз 6-меркаптопурина (100 мг), если он не вызывает нарастания нейтропении, или небольших доз цитозара (10 мг/сут). Чаще всего такие больные нуждаются в поддержании показателей красной крови, гемоглобина приблизительно на уровне 8,3 г/л с помощью повторных переливаний эритроцитной массы (лучше замороженной).
Диагностика Хронического моноцитарного лейкоза:
Диагностика хронического моноцитарного лейкоза основывается на моноцитозе в крови, моноцитозе в костном мозге, полиморфноклеточной гиперплазии костного мозга в трепанате с диффузным, не образующим пролифератов разрастанием клеток моноцитарного ряда, на выявлении высокого уровня лизоцима в сыворотке и моче больного.
Вариантом хронического моноцитарного лейкоза является хронический миеломоноцитарный лейкоз, при котором в крови и костном мозге наблюдается не только моноцитоз, но и повышенное содержание миелоцитов (если при кариологическом исследовании хромосом находят Ph’-хромосому, то речь идет о варианте хронического миелолейкоза). Морфологически отдельные клетки трудно с определенностью отнести к моноцитам или миелоцитам. В миелограмме нередко в таких случаях можно обнаружить лишь превышающий нормальный процент миелоцитов — 30% и более. Цитохимически в части таких миелоцитов при хроническом миеломоноцитарном лейкозе можно обнаружить признаки как гранулоцитарного, так и моноцитарного ростка. Уровень лизоцима в сыворотке и моче повышен и при этом варианте моноцитарного лейкоза. Клиническая картина хронического миеломоноцитарного лейкоза мало отличается от картины моноцитарного лейкоза, однако чаще наблюдается увеличение селезенки, иногда значительное.
По мере развития патологического процесса признаки подавления нормальных ростков кроветворения становятся все более выраженными, и еще до терминальной стадии выявляются умеренная тромбоцитопения и анемия. Процесс иногда заканчивается терминальной стадией, как при хроническом миелозе.
Продолжительность жизни больных хроническим моноцитарным лейкозом превышает 5-10 лет.
Вирус гепатита B и вирус гепатита C
Может провоцировать: рак печени.
Как передаётся: через незащищённый секс, заражённые иглы, стоматологические и маникюрные инструменты.
Как предотвращать и лечить: сейчас детей уже в роддоме прививают от гепатита B. Однако многие взрослые родились раньше, чем ввели такую практику, поэтому им стоит привиться хотя бы теперь. От гепатита C вакцины нет, поэтому тут актуальны только более простые способы профилактики: защищённый секс, использование одноразовых шприцов. Если человек заразился гепатитом B или C, то проводится лечение, которое помогает уменьшить повреждение печени и снизить риск развития рака печени.
Что провоцирует / Причины Острого лимфобластного лейкоза:
В генетической основе развития острого лимфобластного лейкоза лежат изменения в структуре хромосом, т.е. хромосомные аберрации. При лейкозах выделяют специфические или первичные и неспецифические хромомомнве аберрации. К первичным принято относить транслокации, делеции, инверсии, амплификации участков хромосом, содержащих онкогены, гены клеточных рецепторов, гены ростовых факторов. Подобные изменения способны образовывать новые последовательности ДНК и появление новых свойств у клетки, образование специфического клона. Вторичные хромосомные аберрации появляются на стадии опухолевой прогрессии в результате изменений сформировавшегося клона. Причем схожие аберрации могут наблюдаться при различных вариантах лейкозов. Так, филадельфийская хромосома может выявляться как при острых, так и при хронических лейкозах.
Причины развития острого лимфобластного лейкоза у детей до сих пор точно не установлены, однако имеются данные о большом значении инфекционных заболеваний в младенческом возрасте, воздействию различных физических (например, рентгенодиагностика, лучевая терапия, ионизирующая радиация), действие химических мутагенов. при воздействию бензола, среди больных, получавших цитостатические иммунодепрессанты (имуран, циклофосфан, лейкаран, сарколизин, мустарген и др.), биологических (вирусных) мутагенов на организм матери во время беременности. Доказана также связь между многими врожденными хромосомными аномалиями и развитием острого лейкоза.
Проверка диода на плате
Часто бывает необходимо проверить светодиод, не выпаивая из схемы. В подобных случаях методика остается прежней, но технология меняется. Поскольку вставить ножки светодиода в слоты мультиметра невозможно, используют щупы. Размеры отверстий слотов для проверки транзисторов слишком малы, поэтому щупы придется доработать. К свободным концам следует прикрепить тонкие контакты, в качестве которых можно использовать:
- швейные иглы;
- разогнутые канцелярские скрепки;
- куски тонкого провода и т.п.

Некоторые мастера используют небольшую пластинку фольгированного с обеих сторон гетинакса или текстолита, к которым припаиваются куски проволоки, образуя некое подобие вилки. Ее вставляют в нужные слоты мультиметра, после чего можно пользоваться стандартными (не доработанными) щупами.
К каким докторам следует обращаться если у Вас Хронический моноцитарный лейкоз:
Гематолог
Терапевт
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического моноцитарного лейкоза, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Симптомы
Помимо основных симптомов – лихорадки, сильной ночной потливости и резкого снижения веса – для патологии характерны:
- слабость и повышенная утомляемость;
- повышение температуры;
- потеря веса;
- увеличение лимфатических узлов (часто, но не всегда; при этом они безболезненны и не уменьшаются в результате лечения антибиотиками, как при инфекционных заболеваниях).
Иногда возможен кожный зуд. При поражениях опухолью грудной клетки возможны затрудненное дыхание, одышка и кашель. При локализации новообразования в брюшной полости наблюдают расстройства пищеварения, тошноту, рвоту, распирающие боли в животе и нижней части спины. При поражении костного мозга больные жалуются на боли в костях.Если в патологию вовлечены лицевые и черепные структуры, есть жалобы на головные боли и распирающие боли в лице и шее.