Анестезия и наркоз: виды, показания, противопоказания, особенности применения
Содержание:
Подготовка непосредственно перед операцией
У больных с грыжами больших размеров зачастую наблюдается смещение внутренних органов. При их вправлении, изменяется уровень внутрибрюшного давления, что может отразиться на деятельности сердечно-сосудистой и дыхательной систем. Чтобы заранее подготовить больного к таким изменениям, рекомендуется производить вправление грыжи (если это возможно) с наложением на несколько часов компрессионной повязки. Это позволит ему адаптироваться к изменяющимся условиям.
Накануне операции необходимо сбрить волосы в паху и на лобке. Также проводится очищение кишечника. В день операции нельзя пить и принимать пищу.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Физиология эпидуральной анестезии
ЭП заполнено рыхлой соединительной тканью, которая окружает эпидуральные вены и корешки спинномозговых нервов. При введении раствора местного анестетика в ЭП имеет место диффузия через муфты твердой мозговой оболочки спинномозговых нервов в цереброспинальную жидкость.
При ЭА возможны варианты от анальгезии со слабой двигательной блокадой до глубокой анестезии с полной двигательной блокадой. Необходимая интенсивность анестезии достигается подбором концентрации и дозы анестетика.
Нервный корешок составляют волокна различных типов, поэтому начало действия анестезии не будет одномоментным. Существует 3 типа волокон: А (α, β, γ, δ), В и С.
Первыми блокируются волокна типа В и С (т.к. они более тонкие), а затем А. При этом миелинизированные волокна блокируются раньше, чем немиелинизированные.
Поскольку имеет место диффузия и разведение местного анестетика, то полная блокада наиболее резистентных волокон может и не наступить.
В результате граница симпатической блокады (о которой судят по температурной чувствительности) может проходить на 2 сегмента выше, чем граница сенсорной блокады (болевая и тактильная чувствительность), которая, в свою очередь, на 2 сегмента выше границы двигательной блокады.
| Тип волокна | Функция | Диаметр, мкм | Миелинизация | Чувствительность к блокаде |
| Аα | Проприоцептивная чувствительность, двигательная активность | 12-20 | полная | + |
| Аβ | Тактильная чувствительность | 5-12 | полная | ++ |
| Аγ | Контрактильная чувствительность | 3-6 | полная | ++ |
| Аδ | Температурная чувствительность, быстрое проведение боли | 2-5 | полная | +++ |
| В | Симпатические преганглионарные волокна | 1-3 | слабая | ++++ |
| С | Симпатические постганглионарные волокна, медленное проведение боли | 0,3-1,3 | нет | ++++ |
ОБЩАЯ АНЕСТЕЗИЯА. Эндотрахеальный наркоз с искусственной вентиляцией легких
Пациент дышит ингаляционым анестетиком – специальным газом,который вызывает глубокий сон и полное обезболивание. Длительность — столько, сколько необходимо при конкретном объеме вмешательства.
Когда:
- Экстренное кесарево сечение
- Есть противопоказания к регионарным методам
- Большой объём оперативного вмешательства
- Отсутствие необходимых условий для проведения регионарной анестезии
Плюсы:
- требуется мало времени на подготовку — что удобно в самых экстренных случаях ( считанные минуты)
- ниже риск неудачи по сравнению с регионарными методами
- субъективно легче переносится роженицей ( женщина «засыпает»)
- глубину наркоза легче контролировать
- хороший контроль легочной вентиляции у роженицы (при эндотрахеальном методе наркоза )
- современные галогенсодержащие газы для общего наркоза не оказывают вредного влияния на гемодинамику роженицы и плода. Артериальное давление и сердцебиение у роженицы и плода во время такого наркоза остаётся стабильным, в пределах нормы.
Повышение АД и особенно снижение АД у роженицы и у самого плода, могут вызвать гипоксию плода и нарушение кровообращения в головном мозге плода с развитием Перинатальной гипоксическо-ишемической энцефалопатии. Что после рождения ребёнка приведёт к проблемам в развитии ЦНС.
Минусы:
- Риск аспирации (рвоты и попадания рвотных масс в дыхательные пути).
- Иногда повышение артериального давления и нарушение сердечного ритма при введении в горло трубки, ларингоскопа.
- Высокий процент развития дыхательной депрессии у новорожденного (при использовании старых ингаляционных средств для общей анестезии).
Шкала Апгар была предложена в 1952 году канадской анестезиологом Апгар для оценки состояния новорожденного после Кесарево сечения, которое в то время проводилось под общим наркозом старинными газами,после такого наркозановорожденный рождался иногда настолько сонным, что самостоятельно дышать начинал не сразу после перерезания пуповины, иногда за ребёнка приходилось дышать некоторое время через маску до его полного пробуждения.Профессиональные действия неонатологов и реаниматологов позволяли избежать гипоксии и повреждения ЦНС у новорожденного.
ЭПИДУРАЛЬНАЯ АНЕСТЕЗИЯ
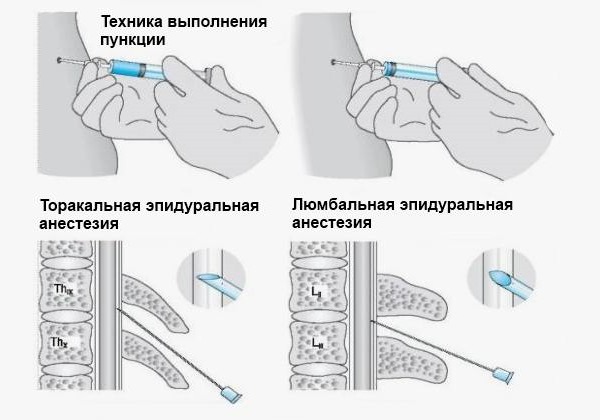
Эпидуральная анестезия – так же является одним из самых популярных методов анестезии. Для эпидуральной анестезии применяются препараты: лидокаин, маркаин, наропин. Анестетик вводят в пространство над твердой мозговой оболочкой спинного мозга. При этом блокируются все виды чувствительности от отделов, которые расположены в зоне действия анестетика. Чаще всего, при эпидуральной анестезии, в область прокола вводят сначала иглу, а по ней мягкую гибкую трубочку – катетер, по которому в случае необходимости можно добавлять лекарство, иглу же вынимают.
Рисунок 7. Через иглу вводится специальный катетер.
Процедура установки эпидурального катетера выполняется в стерильных условиях под местным обезболиванием, практически безболезненна, могут быть только неприятные ощущения при продвижении иглы или катетера.
Учитывая анатомические особенности расположения эпидурального пространства (отделено от спинного мозга несколькими мозговыми оболочками – твердой, паутинной и мягкой), введение катетера может выполняться, как на грудном, так на поясничном уровне. Структуры спинного мозга при этом абсолютно не затрагиваются.
Поэтому, для пластических операций эпидуральная анестезия может выполняться на верхнем уровне (например, для выполнения абдоминопластики) и заканчивая нижним уровнем (липофиллинг голеней). В послеоперационном периоде может продолжаться постоянное обезболивание многочасовым введением препарата специальным дозирующим устройством, при этом пациент активен, ведёт удобный для него образ жизни до выписки из клиники.
Преимущества эпидуральной анестезии:
- значительно меньше риск развития головных болей;
- способность удлинить блок, вводя дополнительные дозы препарата через установленный в эпидуральное пространство катетер во время операции;
- есть возможность использовать катетер после операции для дальнейшего обезболивания в палате.
Возможные осложнения:
- Боль в спине и пояснице. По сравнению со спинальной анестезией, боль в спине после эпидуральной анестезии возникает чаще и продолжается дольше. Интенсивность болей не значительная, но в одном из исследований упоминается, что боль в спине становится наиболее частой причиной отказа пациентов от эпидуральной анестезии в будущем. Причина этого осложнения чётко не выяснена, хотя в качестве объяснения выдвигаются следующие предположения: травма окружающих тканей иглой, растяжение связочного аппарата позвоночника. В течение нескольких дней боли проходят самостоятельно, можно 3-5 дней принимать найз, индометацин, диклофенак, посоветовавшись предварительно с врачом.
- Головные боли. Чаще возникает после спинальной анестезии. Характеризуются умеренными проявлениями или вообще их отсутствием в положении на спине и значительным усилением в лобно-затылочной области при подъёме головы. У большинства пациентов головные боли проходят самостоятельно от нескольких дней до недели. Лечение же включает постельный режим, обильное питьё, по необходимости обезболивание, дополнительное введение растворов в вену. Установлено положительное влияние от кофеина.
- Неврологические повреждения. Возникают редко и связаны с введением местных анестетиков высокой концентрации, которые не применяются в нашей клинике.
- Эпидуральная гематома. Очень редкое осложнение, в основном связанное с патологией свёртывающей системы крови или приёмом пациентами некоторых препаратов, которые увеличивают кровоточивость.
Как работает общий наркоз?
Точные механизмы общей анестезии не известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, путем расширения определенных каналов.
Из всех лекарств, используемых в медицине, общие анестетики являются необычным случаем. Вместо одной молекулы, действующей в одном месте для получения ответа, существует огромное разнообразие соединений, каждое из которых вызывает довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестезирующие препараты варьируются от простого спирта (СН 3 СН 2 ОН) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что такие разные молекулы могли бы активировать только один специфический рецептор.
Известно, что общие анестетики действуют в ряде участков центральной нервной системы (ЦНС)
Важность этих сайтов для индукции анестезии полностью не поняты, но они включают в себя:
Кора головного мозга: внешний слой мозга участвует в задачах, связанных с памятью, вниманием, восприятием и другими функциями
Таламус: его функции включают передачу информации от органов чувств к коре головного мозга и регулирование сна, бодрствования и сознания.
Ретикулярная активирующая система: важна для регулирования циклов сна и бодрствования
Спинной мозг: передает информацию от мозга к телу и наоборот.
Известно также, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- Рецепторы N- метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- 5-гидрокситриптамин(5-НТ) рецепторы: обычно активируются нейротрансмиттером серотонина, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов
- Рецептор глицина: глицин может действовать как нейромедиатор и выполняет ряд функций. Было показано, что улучшить качество сна.
Хотя общие анестетики хранят много загадок, они чрезвычайно важны в хирургии и медицине в целом.
Классификация анестезии
Под многокомпонентной анестезией (наркоз или общее обезболивание) понимается управляемая, токсическая, медикаментозная кома. Данное состояние характеризуется временным выключением рефлексов, болевой чувствительности, сознания, а также расслаблением скелетных мышц.
Что касается местной анестезии, то она может быть терминальной, эпидуральной, инфильтрационной, спинальной, проводниковой, каудальной, плексусной, внтривенной под жгутом и внутрикосной. Методы плексусной, спинальной, внутрикосной, проводниковой, эпидуральной, внутривенной под жгутом и каудальной анестезии относят к методам региональной анестезии.
Региональная анестезия характеризуется выключением проводимости в сплетении нервов или конкретном нерве, достижением эффекта обезболивания с сохранением дыхания и сознания пациента. Данный вид анестезии может стать единственно возможным методом обезболивания, если больной находится в пожилом возрасте или имеет тяжелые сопутствующие соматические патологии.
Седация
Седация – это состояние, близкое к наркозу, которое также применяется для лечения зубов. Седация делится на две основных разновидности.
Глубокая
Состояние угнетенного сознания. Пациент находится во сне, не может выполнять указания врача и часто утрачивает способность нормально дышать. Глубокая седация полностью не отключается болевую чувствительность, так что ее необходимо дополнять местной анестезией. Глубокая седация похожа на наркоз, так что у этого вида обезболивания ограничение и недостатки практически те же, что у общего наркоза.
Седация
Поверхностная седация
Данная техника применяется в стоматологии чаще всего. Потеря сознания при поверхностной седации минимальна, пациент способен выполнять команды стоматолога и на протяжении всей процедуры сохраняет адекватное дыхание. Кроме того, после седации у пациента остается немного воспоминаний о процедуре. Поверхностная седация вызывает расслабленное состояние, притупляющее восприятие внешних раздражителей, а средства, применяющиеся для седации, провоцируют кратковременную амнезию на время своего действия.
Поверхностная седация позволяет провести лечение без стресса, поэтому ее часто используют для лечения детских зубов либо для лечения взрослых, которые боятся стоматологов.
В состоянии поверхностной седации
И глубокая, и поверхностная седация, требуется введения в область воздействия местных анестетиков. Ниже будет описана именно поверхностная седация, так как глубокая почти не отличается от наркоза.
В зависимости от того, каким путем в организм вводятся лекарственные препараты, выделяют три вида седации:
- Ингаляционная;
- Пероральная;
- Внутривенная.
Для ингаляционной седации в стоматологии применяется закись азота. К сожалению, для осуществления седации анестезиологический газ нужно вдыхать постоянно через маску на лице, что весьма неудобно для стоматолога – воздействие на полость рта становится практически невозможным. Кроме того, закись азота не позволяет быстро регулировать глубину седации. По этой причине в стоматологии чаще применяют другие методы седации.
Пероральная седация – это введение седативного вещества через рот. Седация в этом случае обычно очень слабая, однако и ее часто достаточно для быстрого лечения. Обычно пероральная седация применяется для лечения детей – им перед вмешательством просто дают выпить «сока», и лечение проходит быстро и незаметно для ребенка. Однако такая седация кратковременная и ненадежная.
Внутривенная седация куда более надежная, чем остальные два метода. Она осуществляется путем введения седативных веществ пациенту через вену, и позволяет специалисту полностью контролировать длительность и глубину седативного состояния. Для внутривенной седации в стоматологии применяют следующие средства:
- Пропофол;
- Бензодиазепины, в том числе мидазолам;
- Тиопентал натрия;
- В редких случаях – наркотические анальгетики.
Хотя внутренняя седация и удобнее, у нее есть два недостатка:
- Необходимость доступа к вене, то есть проведения пункции вены. Если вы слишком боитесь уколов или прокола вены, то методика внутривенной седации вам не подходит;
- Есть небольшая вероятность местных осложнений в области прокола вены, например, образования под кожей гематомы.
Поверхностная седация – это достаточно безопасная анестезиологическая техника. Она намного безопаснее наркоза, но все равно имеет небольшие риски развития побочных эффектов и осложнений, как при анестезии
Чтобы их избежать, очень важно выявить, на какие препараты у вас присутствует аллергия, и не применять их для седации. В случае тщательно подготовки седацию можно применять даже для лечения детей
Мы чаще всего используем внутривенную седацию. Она наиболее безопасна и из нее пациент выводится очень быстро.При лечении зубов у детей применяется дыхательный наркоз.Что касается препаратов, то в своей практике мы используем следующие препараты для наркоза:1.ингаляционные(севоран -используется практически во всех клиниках; ксенон-инертный газ, самый безопасный; закись азота- практически сейчас не используется)2.внутривенные (пропафол).Для седации:1.ингаляционной (масочной) закись азота2.пероральная или внутримышечная- реланиум.
Григорян Давид Гамлетович, врач высшей категории, кандидат медицинских наук, главный врач сети Российско-Американских стоматологических клиник «Дента».
Как выполняется анестезия
А знаете ли вы, что…
Следующий факт
Проведение спинальной анестезии начинается с того, что пациент помещается в положение лежа на боку или сидя. Выбор позиции, необходимой для обезболивания, производит анестезиолог. Врач и его ассистент объяснят, как принять нужное положение тела и как вести себя во время процедуры. В частности, не рекомендуется менять положение тела и двигаться до тех пор, пока доктор не закончит свою работу.
Проведение спинальной анестезии состоит из нескольких этапов:
- обработка места укола специальным дезинфицирующим раствором;
- введение обезболивающего препарата;
- выполнение самой манипуляции (введение Наропина, Мезатона, Ропивакаина, Лидокаина, Бупивакаина, Новокаина, Буванестина, Фраксипарина или Норадреналина).
Как правило, проведение спинальной анестезии не является болезненным и занимает от 10 до 15 минут. По окончании процедуры пациент может ощущать легкое покалывание в нижних конечностях (голени, подошвы стоп), чувство «разливающегося» тепла.
 Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Введение анестетика может проводится в разных частях позвоночника, в зависимости от пораженного участка
Это явление считается абсолютно нормальным, так что бояться его не следует. Вскоре после этого ноги становятся «непослушными» и тяжелыми (не обязательно), пропадает ощущение боли в том участке, на котором планируется выполнение операции.
Иногда при проведении спинальной анестезии ощущается болезненное покалывание, похожее на слабый удар тока. Если такое произошло с вами, сообщите об этом анестезиологу, не поворачивая головы и не меняя положения тела.
Время полного восстановления чувствительности в теле зависит от использованного обезболивающего препарата. Обычно это происходит в течение полутора-четырех часов.
Встать с кушетки после проведения анестезии может быть непросто (возможно головокружение). Желательно, чтобы в это время рядом находился кто-то из близких либо медперсонал. Пить разрешается спустя 30-60 минут после операции, а принимать пищу (легко усвояемую) – вечером, по согласованию с хирургом.
Спинально-эпидуральная анестезия/анальгезия
- Операционное обезболивание – спинальная анестезия маркаином СХ (7,5-10 мг) с созданием “седельного блока” (S1-S5)
- Послеоперационная эпидуральная анальгезия наропином и фентанилом
Эпидуральная анальгезия после радикальной геморроидэктомии (n=150)
- Методика: наропин 0,2%-0,15% +фентанил 2-6 мкгмл – 3,5-7,0 в час
- Продолжительность: 3-4 суток
- Удовлетворение качеством анальгезии: 138-отлично и хорошо, 12-удовлетворительно
Унилатеральный блок
- Выполняется в позиции на боку при горизонтальном положении стола
- Доза 0,5% маркаина спинал хэви 10 мг-12,5 мг
- Экспозиция в положении на боку 15-17 минут
- Моторная блокада в неоперируемой ноге 1-2 степени по Bromage
- Верхний уровень сенсорной блокады Th10
- Крайне редкие эпизоды гипотензии
- Полный регресс моторной блокады в оперированной ноге через 150 минут

Нервный стул
Я – не исключение. Сколько ни убеждали меня гастроэнтерологи решиться на колоноскопию, у них ничего не получалось. Проблемы с кишечником начались у меня лет 7 назад. Стоило мне понервничать или нарушить привычный рацион, как у меня случалась «медвежья болезнь». Бывали случаи, когда из-за не вовремя начавшейся диареи я не могла выйти из дома, не приняв препарат закрепляющего действия.
Статья по теме
На разрыв. Почему происходит травма кишечника и что с этим делать?
Врачи лишь разводили руками: подобными симптомами сопровождаются многие заболевания желудочно-кишечного тракта, в том числе и серьезные (неспецифический язвенный колит, болезнь Крона, доброкачественные или злокачественные опухоли). Для того чтобы выяснить истину, мне посоветовали пройти обследования, в числе которых одно из первых мест занимает колоноскопия.
Сколько длится послеоперационная боль
На этот вопрос однозначно ответить нельзя, но острая боль исчезает полностью, когда сформирована рубцовая ткань и больше нет оснований для возникновения болевых импульсов. Сколько продлится этот период, зависит от самого пациента — способностей тканей его организма к регенерации (восстановлению), адекватности обезболивания, психологического настроя и общего состояния.
Если боли в области послеоперационных швов длятся более 3 месяцев, с перерывами или без, и не связаны с процессом заживления, то это признаки развития хронического болевого синдрома. В его основе лежит повреждение нервов или формирование патологических импульсов6. Частота его развития колеблется от 5 до 50% (в среднем у каждого пятого пациента6) и является одним из показателей успешности хирургического лечения7. Такая разница объясняется различием в методиках вмешательства и их травматичности7.
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются6:
- женский пол;
- возраст до 35 лет6;
- стресс, тревога перед операцией, предоперационная боль;
- вид вмешательства – если оперативное лечение связано с высокой вероятностью повреждения крупных нервов (ампутации конечностей, операции на органах грудной клетки, удаление молочных желез), то риск хронизации боли намного выше;
- продолжительность операции;
- течение послеоперационного периода – интенсивная острая боль, большие дозы анальгетиков, применение лучевой и химиотерапии;
- чрезмерная опека и поддержка со стороны близких в восстановительном периоде,
- длительный постельный режим.
Профилактика развития хронического болевого синдрома проводится в несколько этапов:
- Первичная – связана с самим хирургическим вмешательством: по возможности, выбор нехирургического метода лечения, выполнение операции наименее травматичным способом, например, использование эндоскопической техники.
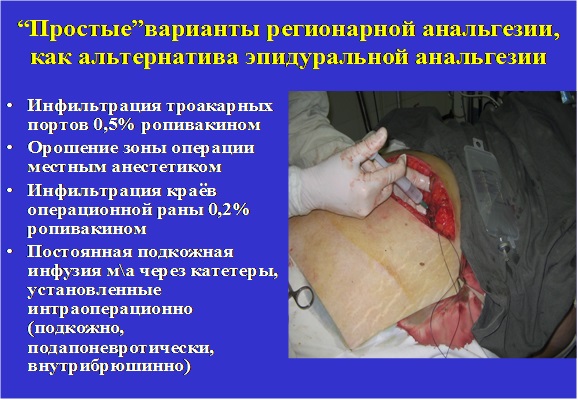
- Вторичная – интенсивное обезболивание после операции. Это наиболее перспективный метод, который можно дополнить предоперационным введением анальгетиков, способствующим ослаблению болевой импульсации после вмешательства. В качестве обезболивающих после операции применяют различные анальгетики, НПВС, регионарную анестезию, седативные средства7.
Одним из препаратов группы , который помогает бороться с острой и хронической послеоперационной болью, является Мотрин. Выпускается в таблетках по 250 мг. Он обладает выраженным противовоспалительным и обезболивающим действием, которое может длиться до 12 часов9. В послеоперационном периоде (в травматологии, ортопедии, гинекологии, челюстно-лицевой хирургии) его можно принимать взрослым и детям старше 12 лет8.
Если вы точно не знаете причин боли в послеоперационной ране, но обратиться к врачу быстро нет возможности, то самостоятельно принимать Мотрин можно не более 5 дней9. Обязательно нужно связаться с доктором и выяснить причину болей.
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
Проблемы эпидуральной анестезии в родах
- трудность (невозможность) катетеризации эпидурального пространства возникает в 10% случаев;
- пункция вены происходит примерно в 3% случаев. Случайное внутрисосудистое введение МА может привести к опасным осложнениям, включая судороги и остановку сердца. За исключением, возможно, допплеровской ЭхоКГ, все методы идентификации пункции сосуда (см. выше) часто дают ложно-положительный или ложноотрицательный результаты. Применение МА малой концентрации и медленная скорость введения увеличивают вероятность выявления внутрисосудистого их введения до того, как разовьются катастрофические последствия;
- пункция твердой мозговой оболочки происходит приблизительно в 1% случаев. Около 20% этих осложнений в момент выполнения манипуляции не распознаются, опасность — тотальный спинальный блок; непреднамеренное попадание иглы или катетера в просвет сосуда или субарахноидальное пространство возможно даже в том случае, когда при аспирационной пробе не получают кровь или цереброспинальную жидкость;
- неполный блок получают в 1% случаев, он обусловлен недостаточной дозой анестетика, односторонним его распространением, субдуральным введением катетера, наличием спаек в эпидуральном пространстве;
- повторные манипуляции производят приблизительно в 5% случаев. Причины — попадание в вену, смещение катетера, неполный блок, пункция твердой мозговой оболочки;
- токсическое действие острой или кумулятивной передозировки МА встречается редко, если используется бупивакаин. Ранние признаки — головокружение и покалывания вокруг рта. Были сообщения о развитии судорог и остановки кровообращения;
- артериальная гипотония развивается примерно в 5% случаев, наиболее вероятная причина — вегетативная блокада на фоне синдрома АКК;
- чрезмерный моторный блок является нежелательным эффектом эпидуральной анестезии в родах, его развитие зависит от дозы анестетика;
- развитие инфекции встречается редко, если соблюдаются правила асептики. Однако единичные сообщения об эпидуральных абсцессах подчеркивают необходимость постнатального наблюдения:
- задержка мочи во время родов возможна и без применения эпидуральной анестезии;
- тошнота и рвота не являются спутниками эпидуральной анестезии;
- боль в спине, вопреки распространенному мнению, не является осложнением эпидуральной анестезии;
- дистресс новорожденных не является следствием правильно проведенной эпидуральной анестезии, улучшающей плацентарный кровоток;
- затянувшиеся роды/увеличение риска оперативного родоразрешения. Правильно выполненная эпидуральная анестезия не увеличивает риск оперативного родоразрешения. Доказано, что ранняя эпидуральная анестезия (при открытии шейки матки на 3 см) не увеличивает частоту кесарева сечения или инструментального родоразрешения;
- неврологические осложнения чаще обусловлены акушерскими причинами. Неврологический дефицит, связанный с эпидуральной анестезией включает сдавление спинного мозга гематомой или абсцессом (могут возникать у рожениц спонтанно и без проведения эпидуральной анестезии), повреждение спинного мозга или нерва иглой или введенным воздухом, нейротоксичность ЛС, умышленно или случайно введенных в эпидуральное пространство.
Внимательная оценка состояния женщины до и после проведения эпидуральной анестезии, тщательное выполнение манипуляции являются ключевыми моментами в профилактике и своевременной правильной диагностике осложнений. Отсутствие или неадекватность информированного согласия беременной на проведение эпидуральной анестезии при родах являются частыми причинами жалоб.
Проведение внутривенной анестезии
При тотальной внутривенной анестезии препараты вводятся капельно в вену. Чаще всего для обезболивания применяются два типа лекарственных веществ: анальгетики и гипнотики.
Вначале вводится небольшая нагрузочная доза, а после того, как больной засыпает, осуществляется поддерживающее инфузионное введение препаратов. Как правило, скорость введения одного из компонентов остается неизменной, а другого — варьируется. Это дает возможность намного шире и эффективнее применять внутривенный наркоз.
Для обезболивания при проведении недлительных операций и болезненных процедур препараты вводятся в вену однократно. Такая методика называется моноанестезией.
После введения препарата врач постоянно контролирует все, что происходит с пациентом. Современная аппаратура, отслеживает параметры состояния организма: сердцебиение, давление, температуру, сатурацию (кислородное насыщение) мозга и т.д. Специальные датчики сообщат о любых изменениях, и анестезиолог немедленно примет меры.
Существуют ли риски?
При даже самой незначительной операции существуют определенные риски. Они связаны с общим состоянием здоровья пациента, наличием заболеваний, в том числе хронических, длительностью и объемом работы хирурга, типом анестезии и многими другими факторами. Однако в «СМ-Клиника» все риски сведены к минимуму:
- пациенты проходят тщательное обследование, и при любых заболеваниях мы рекомендуем сначала пройти курс лечения, а лишь затем проводить операцию;
- пластика – это малотравматичное вмешательство, которое затрагивает поверхностно расположенные ткани и длится недолго;
- мы используем современные, качественные препараты;
- у нас работают опытные анестезиологи, настоящие профессионалы;
- мы несем ответственность за здоровье пациента как во время операции, так и в периоде восстановления;
- анестезиолог находится рядом с пациентом на протяжении всей пластики.
Стоимость анестезии и операций нашего отделения вы можете узнать на сайте или по телефону в Санкт-Петербурге: +7 (812) 435 55 55.
Лечение зубов под наркозом – преимущества и недостатки
Преимущества
- Лечение происходит абсолютно безболезненно, как под наркозом, так и под седацией с применением местных анестетиков;
- Под наркозом пациент не испытывает страха, так что такое лечение подходит людям с дентофобией;
- Под наркозом можно провести сразу несколько вмешательств в полость рта с комфортом для пациента;
- Лечение можно произвести, даже если у пациента аллергия на все местные анестетики.
Недостатки
Недостатки лечения зубов под наркозом стоит описать подробнее, поскольку они очень важны для принятия решения вылечить зубы именно так.
Более низкое качество лечения зубов
Это не обязательное условие лечения зубов под наркозом, однако ситуация с некачественным лечением вполне может возникнуть. Дело в том, что при лечении некоторых заболеваний, таких как пульпит или периодонтит, посещать стоматолога нужно несколько раз. Если же попытаться уложить все лечение в один час, в течение которого действует наркоз, либо за это время попытаться вылечить сразу несколько зубов, то это вынудит врача торопиться. А учитывая, что даже при обычном лечении каналов зуба осложнения разной степени тяжести возникают у 60-70% пациентов, при лечении под наркозом этот риск становится еще больше.
Также за столь короткое время достаточно сложно будет при лечении обычного кариеса полностью и правильно восстановить анатомическую форму зуба и качественно подобрать цвет реставрации.
Из-за того, что наркоз не может продолжаться слишком долго, в итоге можно получить некрасивую реставрацию или некачественное лечение зубов, которое в итоге приведет к их потере. Так что лечить зубы под полным наркозом следует только в крайнем случае, не пытаясь вылечить целую кучу зубов за раз и обращаясь только к высококвалифицированному специалисту.
Высокий риск развития осложнений
Наркоз – не слишком хорошо контролируемое состояние. Во время самого наркоза могут развиться такие осложнения, как:
- Остановка сердца;
- Остановка и угнетение дыхания;
- Рвота, которая опасна в лежачем положении.
Ингаляционный наркоз гораздо более безопасен, чем внутривенный, однако стоит понимать, что в стоматологии такой наркоз практически неприменим, так как из-за маски рот становится недоступен. Кроме того, значительно повышаются риски осложнений в условиях стоматологической поликлиники, даже при наличии в ней специалистов-анестезиологов и специального реанимационного оборудования.
Осложнения могут возникнуть и после выхода из наркоза:
- Флебиты и тромбофлебиты;
- Понижение давления;
- Головокружение;
- Понижение частоты сердечных сокращений;
- Рвота и тошнота;
- Нервно-мышечное возбуждение;
- Галлюцинации.
Хотя бы с одним из осложнений сталкивается практически любой человек, прошедший через наркоз.
Таким образом, у лечения зубов под наркозом немало недостатков, но есть и существенные преимущества, так что нужно взвесить все «за» и «против» перед тем, как решить, стоит ли лечить зубы под наркозом.
Заключение
Таким образом, спинальная анестезия является прекрасной альтернативой общему наркозу. Она «выключает» нижнюю часть туловища и избавляет пациента от болезненных ощущений во время операции.
Перед проведением спинальной анестезии следует убедиться в отсутствии у больного абсолютных противопоказаний (сепсиса, бактериемии, кожной инфекции в месте пункции, коагулопатии, выраженной гиповолемии, лечения антикоагулянтами, повышенного внутричерепного давления, несогласия пациента). Если таковые отсутствуют, можно выполнять обезболивание.
Обратите внимание: при наличии относительных противопоказаний анестезия проводится в том случае, если ожидаемая польза от ее применения значительно превышает возможный вред. Больше материала по теме в следующих статьях:
Больше материала по теме в следующих статьях:
- Что такое блокада позвоночника и для чего она нужна?
- Узнайте как делают обезболивающие уколы от межпозвоночной грыжи, для это перейдите сюда
- С тем, как лечат ишиас с помощью уколов можно ознакомиться на странице https://spinatitana.com/nevralgiya/ishias/ukoly-pri-ishiase-sedalishchnogo-nerva-preimushchestva-i-nedostatki-in-ektsij.html
Автор статьи: Тиминко Алена Викторовна
Вертебролог, Ортопед
Проводит лечение и диагностику дегенеративно-дистрофических и инфекционных заболеваний позвоночника таких как: остеохондроз, грыжи, протрузии, остеомиелит.
Комментарии для сайта Cackle