Срок беременности 36 недель: чем важна эта неделя?
Содержание:
Выделения накануне родов
Готовность организма к родам также сопровождается естественными выделениями. Выделения при беременности на последних неделях сложно спутать с чем-либо другим. Первым предвестником приближающейся родовой деятельности оказывается отхождение слизистой пробки. Слизистая пробка — это вязкий слизистый сгусток, образующийся в шейке матке спустя 4-5 недель после начала беременности. Функция образования заключается в защите плода от патогенной микрофлоры, способной проникнуть в полость матки, например, во время купания в открытом водоеме. Под воздействием характерной для последних недель беременности гормональной перестройки слизистая пробка размягчается и самостоятельно выходит из влагалища, что сигнализирует о приближении родового процесса. Выделиться слизистая пробка может цельным гелеобразным сгустком, внешне напоминающим яичный белок, медузу или желе, объемом до двух столовых ложек, диаметром до двух сантиметров. Не всегда слизистая пробка отходит сгустком, это могут быть и мажущие выделения, схожие с окончанием критических дней. Окрас таковых колеблется от прозрачных и молочно-желтоватых до розоватых и с прожилками крови. Примеси крови в отошедшей слизистой пробке не являются очевидным признаком патологии: если это прожилки, то их природа объясняется разрывом мелких капилляров в процессе раскрытия матки. Если же это внушительное количество крови, возникнуть оно может по причине отслойки плаценты, что должно быть поводом для немедленной консультации специалиста.
Еще одна разновидность «поздних» выделений при беременности — это отхождение околоплодных вод. Таковые внешне напоминают мочу, однако бесцветным и с явно ощутимым запахом аммиака. Околоплодные воды обычно выделяются в количестве около 200 мл, но изливаться могут как полностью, так и едва ли не покапельно. Дабы не спутать частичные выделения с обыкновенными в период беременности, рекомендуется подложить белую салфетку и в течение 15-20 минут понаблюдать за ее наполнением — если пятно увеличится, пора обращаться за профессиональной помощью в период родовой деятельности.
Что происходит
На этом сроке в крохотном организме продолжает накапливаться жировая клетчатка, из-за чего тельце малыша становится все более округлым. На головке растут волосики, развиваются лицевые мышцы, делаются еще заметнее бровки и реснички. Ушные раковины тоже усовершенствовались: хрящики затвердели, а углубления и завитки полностью оформились.
На 36-й неделе беременности интенсивно укрепляются кости плода, но череп по-прежнему остается гибким, чтобы голова беспрепятственно прошла по родовым путям. Сердце полностью сформировано, хотя между правой и левой частями еще не закрылось отверстие. Не переживайте: сразу после появления малыша на свет оно исчезнет. Легкие тоже готовы к работе, но первый вдох ребенок сделает только после рождения.
Сейчас вы отчетливо чувствуете шевеления сына или дочки. Правда, из-за того, что в матке очень тесно, движений теперь меньше, чем раньше. В среднем на этом сроке за 12 часов должно быть не менее 10 шевелений. А к концу беременности, когда плод еще больше вырастет, их количество сократится вдвое.
36 недель беременности: волнения мам и особенности самочувствия

Если вы вдруг стали раздражительны, капризны, начали плохо спать ночами и видеть страшные или необычно яркие сны – вы не одиноки. Большинство будущих мам на этом сроке отличается нервозностью, эмоциональностью и чувствительностью к различным раздражителям. Не улучшают самочувствие большой и тяжелый живот, частые (от 10 раз в 12 часов – норма) пинки малыша, в особенности, когда мама решает поспать, сложности с передвижениями, невозможность поудобнее улечься… А еще появляются периодические «окаменения» живота, тренировочные схватки, боль в спине, ногах, животе, отеки, изжога, запоры…
Посещение врача акушера-гинеколога
Осмотр врача на 37-й неделе беременности
На 37-й
неделе возможно назначение планового приема у гинеколога. Накануне
встречи необходимо сдать уже привычные:
- общий анализ крови;
- общий анализ мочи;
- анализ на антитела (для беременных
с отрицательным резус-фактором); - анализ крови на сахар (по
медицинским показаниям); - биохимический анализ крови (по
медицинским показаниям).
Направления на анализы были выданы во время
прошлого посещения врача. Дополнительно нужно сделать кардиотокографию плода
(КТГ).
Во время приема врач проведет обычные измерения:
- Веса. Высчитает набранную массу с
момента постановки на учет; - Температуры тела;
- Артериального давления;
- Частоты сердечных сокращений
матери; - Частоты сердцебиения плода (при
помощи стетоскопа); - Объема живота;
- Высоты дна матки.
Во время приема врач пропальпирует положение
плода в матке, определит предлежание малыша, при обнаружении спорных моментов
направит на дополнительные исследования.
В конце приема гинеколог выдаст направления на
анализы к следующей встрече, направления на УЗИ (если того требует ситуация)
или на госпитализацию.
УЗИ
На 37-й неделе
беременности УЗИ проводится только по специальным медицинским показаниям. Чаще
всего его назначают с целью определения положения плода в матке для принятия
решения о естественных или оперативных родах.
Также УЗИ на этом сроке проводят при подозрении
на развитие патологии беременности, при наличии у женщины явных признаков
ухудшения здоровья или отклонений от норм.
При желании будущая мама может пройти
ультразвуковое исследование на платной основе, чтобы убедиться в нормальном
состоянии ребенка.
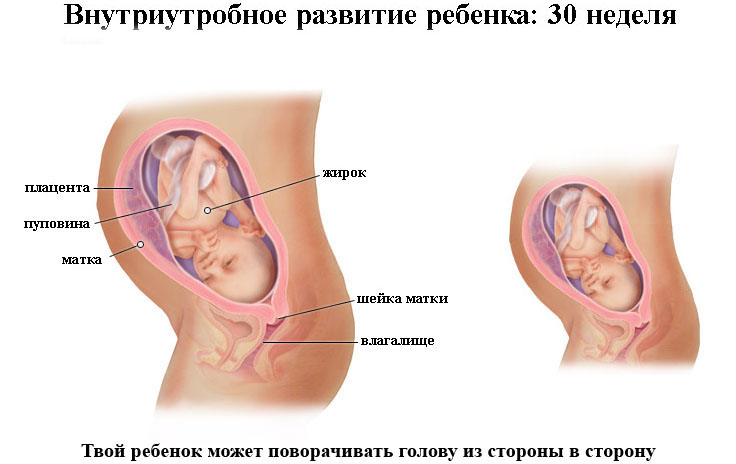
Матка и живот
На 37-й неделе
беременности матка продолжает увеличиваться, ее дно находится на высоте около
37-38 см от лонного сочленения, в 16-17 см над пупком.
У части женщин живот уже начал опускаться, и
пупок медленно перемещается ближе к его центру. У других будущих мам этот
процесс может начаться позже или вовсе не отмечаться. Любой из вариантов
считается физиологической нормой, особенностью отдельной женщины.
Выделения, кровотечения,
менструация
На 37-й неделе
беременности количество отделяемого из влагалища постепенно увеличивается. В
некоторых случаях возможно появление небольших слизистых сгустков с прожилками
крови. Обычно это характерно для первородящих женщин, у которых отделение
слизистой пробки может произойти за 1-2 недели до родов. Если выделения не
сопровождаются дополнительными признаками (боли в спине, животе, бедрах), то
волноваться не стоит. Следует внимательно следить за своим самочувствием,
полностью отказаться от принятия ванн.
Насторожить женщину на этом сроке должны
выделения, поменявшие свой цвет и запах:
- желтые, зеленые или серые
выделения с резким неприятным запахом могут говорить о возможной инфекции (чаще
всего кандидозе). Следует немедленно обратиться к гинекологу за консультацией; - красные, коричневые или розовые
выделения могут говорить о начале родовой деятельности или наличие патологии.
Обнаружив отделяемое такого цвета стоит обратиться в ближайший роддом.
Косвенные признаки многоплодной беременности
Помимо выявления уровня ХГЧ и УЗИ исследования, определить многоплодие можно по косвенным признакам. К ним относятся:
- Выраженная угревая сыпь на лице. Это особенно заметно, если до этого у женщины была чистая гладкая кожа. Сыпь вызвана резкими и масштабными гормональными изменениями. При одноплодной беременности они проявляются не так интенсивно.
- Повышение артериального давления (наблюдается в 25% случаев против 6% при одноплодной беременности). Оно повышается даже у женщин, которые до беременности жаловались на гипотонию. Это связано с необходимостью перекачивать большее количество крови.
- Преэклампсия (повреждение внутренних стенок сосудов). Сосуд сужается, нарушая кровообращение и питание органов. Также его стенки становятся более проницаемыми, вызывая отёки и сбои в работе внутренних органов. Преэклампсия случается у 21% беременных двойней, и ведёт к артериальной гипертензии и образованию тромбов. В тяжёлой форме женщине грозит инсульт.
Что такое отклонение от нормы?
Когда бели становятся липкими, белыми и тем более желтыми, сгущаются или приобретают структуру хлопьев или комков, необходимо обратиться к гинекологу, который подтвердит или опровергнет беспокойство конкретной женщины. Изменившие свою структуру белые и желтые выделения при беременности могут провоцироваться следующими состояниями, нуждающимися в профессиональной корректировке:
- грибковая инфекция;
- эрозия шейки матки;
- малокровие;
- ослабление иммунных свойств организма;
- заболевания, передающиеся половым путем;
- запоры.
Целесообразность лечения и его тактика определяются лишь после лабораторных обследований и гинекологического осмотра. Консультация врача в данном случае строго необходима.
Еще одним поводом для беспокойства являются коричневые выделения при беременности. Таковые, как и светлых оттенков, могут вырабатываться в рамках нормы, на фоне гормональной перестройки, однако и о них также необходимо известить своего лечащего врача. Поводом для беспокойства коричневые выделения при беременности являются:
- при внематочной беременности;
- при угрозе выкидыша, в случае чего нормализовать состояние может постельный режим и соответствующая терапия;
- при патологии плаценты, чаще всего ее отслоении или предлежании;
- при инфекционных заболеваниях половой системы, что нуждается в терапии, чтобы предотвратить инфицирование плода;
- при эрозии шейки матки;
- при отхождении слизистой пробки, что является предвестником родов.
Что происходит в организме будущей мамы на 36 неделе беременности
Женщина уже ждёт-не дождётся приближения даты родов, ведь она уже очень утомлена. И это неудивительно. Животик к концу беременности стал большим и тяжёлым. Это не только нагрузка на позвоночник и ноги, а ещё и постоянные переживания, как бы не упасть, не столкнуться с кем-то. К тому же на фоне гормональных скачков беременную одолевают резкие смены настроения и переживания за предстоящие роды, особенно если это первые роды.
Если болит живот на 36 неделе беременности, женщина тоже может начать беспокоиться. Но тут надо разобраться с причиной боли. В том случае, когда живот болит сбоку, это может быть связано с растяжением связочного аппарата. А также побаливать живот может при повышении тонуса мышц матки.
Тонус матки на 36 неделе беременности
На протяжении нескольких недель вы могли замечать у себя повышение тонуса матки, которое больше даже было похоже на схватки. Это явление по-другому ещё называют тренировочными схватками, посредством которых миометрий готовится к будущим родам. Но тонус матки может повышаться и по другим причинам. Бывало ли у вас напряжение живота после долгой ходьбы? Это не должно пугать беременную. В таком случае просто нужно найти возможность передохнуть, и через некоторое время живот расслабится. Ещё матка может «каменеть» после тяжёлых нагрузок (к примеру, по возвращении из магазина с объёмными пакетами) или резких движений.
Если каменеет живот на 36 неделе беременности, важно не допускать того, чтобы мышцы матки долго были напряжены. Найдите возможность расслабиться, полежать
А если у вас начинаются болевые ощущения и вы обнаружили специфические выделения (это может быть кровь или водянистые выделения), не медлите и вызывайте бригаду скорой помощи.
Выделения на 36 неделе должны сохранять свои свойства, разве что они становятся чуть более вязкими в силу приближения родов. Иногда вы можете замечать в них небольшие участки слизи, которые свидетельствуют о том, что постепенно отходит слизистая пробка. Иногда она может выйти целиком, что говорит о том, что вам скоро рожать. В ней порой встречаются прожилки крови, что не является патологическим признаком. Но если кровь присутствует в ваших выделениях, это повод для тревоги. В данном случае вам необходимо как можно скорее добраться до стационара, где вам смогут оказать помощь.
Роды на 36 неделе беременности
Случается и такое, что женщины рожают раньше срока. Роды на 36 неделе являются преждевременными, но стоит отметить, что чем ближе беременная к своим 40 неделям, тем больше вероятность того, что у малыша не будет никаких проблем. Многие родильные дома оснащены хорошей аппаратурой и имеют все необходимые условия, чтобы оказать помощь малышу, рождённому на таком сроке.
Секс на 36 неделе беременности
Если ваша беременность протекает благополучно, без всяких патологий, вы можете наслаждаться интимной близостью со своим партнёром. Но не забывайте о нескольких правилах на таком сроке:
- Позы должны быть максимально комфортными для будущей мамы.
- Никакого давления на живот!
- Оргазм вызывает сокращение мышц тазового дна, к которым относится и матка. Слишком частые половые акты могут спровоцировать родовую деятельность, поэтому не увлекайтесь.
- Если врач рекомендовал вам прекратить интимную близость, лучше выполнить эти рекомендации.
Ощущения будущей мамы
Из-за потяжелевшего живота, увеличившейся груди и скованности в движениях на 36 неделе вы можете чувствовать себя уставшей и разбитой. Но дышать, скорее всего, стало проще, и изжога отступила, ведь на этом сроке живот опускается в малый таз, и матка уже не давит на диафрагму и желудок.
Предвестники родов у первородящих
Примерно за 2 недели до предполагаемых родов вместо прогестерона главенствующую роль в гормональном фоне начинают играть эстрогены, от концентрации которых зависит скорость раскрытия шейки матки в начале родов. Беременная может почувствовать такие изменения в ощущениях и самочувствии:
- снижение массы тела и исчезновение отечности – так организм избавляется от лишней жидкости перед родами;
- изменения стула – разжижение вплоть до поноса и частые позывы – еще один способ выведения жидкости;
- отхождение слизистой пробки из цервикального канала, – это желеобразные выделения, светлые или желтоватые, иногда с примесью крови;
- тренировочные схватки – хаотичные сокращения матки, длящиеся несколько секунд, женщина отмечает, что тянет низ живота, но боль проходит самостоятельно.
У повторнородящих возникают те же симптомы, единственная разница – они могут появиться на 1-2 недели раньше и быть более ярко выраженными еще и потому, что опытная мама уже может отличить их от других состояний.
Готовим грудь к лактации
Рекомендация «закаливать грудь», растирая соски полотенцем после душа, – безнадежно устарела. Этот метод не только никак не поможет, но и навредит нежной коже ареолы: появится раздражение, а в процессе кормления и трещины.
А вот на что обязательно стоит обратить внимание, так это на форму соска. Если он плоский или втянутый, вам стоит запастись терпением и настойчивостью, потому что новорожденному сперва будет непросто правильно удерживать грудь во рту
Советуем вам заранее купить формирователь соска – устройство, напоминающее по форме ракушку, которое поможет ему приподняться. Изучите удобные позы для кормления и способы, как малышу помочь правильно захватить грудь.
«Я только на третьи сутки узнала, что она жива»
У Людмилы Лариной четверо детей. Из них одна девочка и мальчик родились раньше срока. Ульяна появилась на свет на 27-й неделе и весила 520 граммов, а Дима — на 34-й неделе с весом 1400 граммов.
Людмила Ларина с дочкой Ульяной, которой 2 года и 5 месяцев, и сыном Димой, которому 1 год и 5 месяцев
— Естественно, было страшно, когда Ульяна родилась. Нам никаких гарантий никто не давал. Я только на третьи сутки узнала, что она жива. На 24-й неделе беременности мне делали УЗИ, и все было в порядке, на 27-й неделе снова поехала на УЗИ, и моя гинеколог начала сомневаться, отправила на УЗИ в роддом. Оказалось, что кровоток был нарушен и ребенок мог задохнуться. Мне сделали кесарево. Выхаживали девочку в роддоме № 2, оттуда нас и выписывали. Два месяца она пролежала в реанимации, выписали еще через месяц с весом 2200 граммов. Сегодня у нас все в порядке. Единственное, что была одна операция из-за непроходимости пищи в желудке. Но прооперировали — и все нормально.
Ульяне здесь три дня. Фото: из личного архива семьи
Дима, брат Ульяны, тоже родился раньше срока, и тоже из-за нарушения кровотока. Но в этом случае Людмила уже лежала на сохранении, чтобы был больше срок беременности. В реанимации Дима провел двое суток и сразу сам задышал.
— Я горжусь своими детьми и бесконечно благодарна врачам, что все закончилось благополучно, — говорит она.
Дарья, родилась на 32-й неделе беременности весом 1150 граммов и ростом 37 сантиметров
Сейчас девушке 16 лет, она профессионально занимается танцами и планирует стать балериной.
Татьяне Медведевских было 25 лет, когда она впервые забеременела. Женщина признается, что вынашивание как-то сразу не задалось: сначала беспокоил жуткий токсикоз, а затем гестоз, который сопровождался повышенным давлением и отеками. Приходилось периодически ложиться на сохранение.
— На 24-й неделе беременности у меня открылось кровотечение. Как позже объяснили врачи, началась отслойка плаценты. Меня забрали в больницу и выписали только через три месяца, уже вместе с ребенком, — вспоминает непростое время Татьяна. — Сначала специалисты долго пытались сохранить беременность, с горем пополам дотянули меня до 32-й недели. Когда обнаружили, что нарушен кровоток между мной и дочкой, приняли решение кесарить.
Когда женщина пришла в сознание, медики назвали рост и вес девочки. 1 килограмм 150 граммов и 37 сантиметров — такие цифры привели маму в состояние шока. Она надеялась, что неправильно расслышала или что-то не так поняла. А когда увидела малышку в детской реанимации, не поверила, что младенцы могут быть настолько крохотными.
После родов выяснилось, что произошел так называемый резус-конфликт: у роженицы третья отрицательная группа крови, а у отца ребенка — первая положительная. Девочка унаследовала группу папы. Возможно, это и стало причиной такого непростого вынашивания ребенка.
При рождении девочка задышала самостоятельно. Это значительно ускорило выхаживание, началась интенсивная работа по набору веса. Малышку долго не хотели выписывать, хотя и все показания были в норме — просто она была слишком маленькой. При выписке мама получила эпикриз, исписанный мелким почерком множеством диагнозов.
— В длинном списке было все. Ребенок мог ничего не увидеть и не услышать, мог расти с задержкой в развитии. Началась интенсивная работа с массажистами, неврологами, дефектологами. Перевернулась она у меня в восемь месяцев — это достаточно поздно, а первый шаг сделала в год и два месяца. Мне стало легче, многие диагнозы сняли, — продолжает историю Татьяна. — В детстве Дашка была склонна к простудным заболеваниям. В садик пошла с 2 лет, так как с ее отцом мы разошлись и нужно было зарабатывать на жизнь. Плюс ко всему каждый год старалась отправить дочку на море, чтобы хорошенько там продышалась и оздоровилась.
Татьяна с трехмесячной Дашей
В детском садике Дашу называли цыпленком: уж больно маленькой и хрупкой девочкой она росла по сравнению с одногодками. Мама решила использовать параметры малышки ей во благо и с 4 лет отдала на танцы. Сначала девочка занималась народными танцами, а потом стала дополнительно танцевать в школьном ансамбле.
Сейчас девушка учится на первом курсе хореографического колледжа, а в будущем мечтает стать балериной:
— К народным танцам меня никогда особо не тянуло, но мама подтолкнула — и я пошла. А потом стали прислушиваться к рекомендациям педагогов. Впоследствии меня увлекла классическая хореография, а именно балет. Я бы даже сказала, что сейчас этим живу.
Через 10 лет у Даши появился братик Саша. На вторую беременность Татьяне было решиться непросто. К удивлению, вынашивание сына прошло как по маслу: женщина чувствовала себя настолько хорошо, что даже не пришлось ложиться на сохранение.
Среди других признаков приближающихся родов
Снижение веса
Вам может вдруг показаться, что вы несколько похудели. Это связано с выведением из организма лишней жидкости, отечность сокращается. С этим связаны и изменения в характере дефекации. В туалет может хотеться чаще, консистенция стула становится более жидкой, многие женщины жалуются на понос.
Опущение дна матки
Малыш прижимается головкой к нижней части матки и притягивает ее вниз ко входу в малый таз. Сам он занимает наиболее удобное положение для появления на свет. В результате этих приготовлений вы почувствуете, как стало легче дышать и исчезла изжога.
Отметим, что даже самый опытный гинеколог не сможет вам сказать, как скоро начнутся роды после появления названных симптомов.
Дарья, родилась на 28-й неделе беременности, весила 1650 граммов
Сейчас 16-летняя девушка может похвастаться математическим складом ума, собирается поступать на ветеринара.
— Мы с мужем очень хотели еще одного ребенка. Во время второй беременности я была очень активной. Однажды вела старшего сына в садик — сейчас Егору 23 года — и у меня открылось кровотечение, сразу вызвала скорую. Меня быстро уложили на операционный стол и провели экстренное кесарево, — Татьяна Рубан в деталях описывает обстоятельства, при которых дочка попросилась на свет. — Девочка не дышала, ее спасала детская реанимация, пришлось интубировать. Сама я врач по образованию, поэтому прекрасно понимала последствия раннего рождения.
Мама вспоминает, что каждый раз, когда она приходила проведать малышку и приносила ей сцеженное молоко, та в упор смотрела ей в глаза. Это редкость для младенцев, которые большую часть времени проводят во сне. Позже медперсонал объяснил, что кроха откликается на имя и чувствует, что пришла мама. В реанимации Даша провела два с половиной месяца, даже трубку ИВЛ выдернула себе сама, как раз когда у врачей это было лишь в планах. Оказалось, и такие чудеса случаются. Так девочка задышала сама.
Даша в 8 месяцев на руках у старшего брата
— Малышка хорошо ела и набирала вес. До года кормила ее грудным молоком. Полгода она почти не плакала, настолько слабенький был голосок. К счастью, дочка полностью отстроилась со временем, никаких операций не понадобилось, — с радостью делится семейной историей Татьяна. — Единственное, ставили нам легкую степень ретинопатии — повреждение сетчатки глаз. Зрение мы постоянно контролируем и сейчас, дочка пользуется линзами.
Даша учится в 10-м классе математической гимназии. Любит математику и химию. В будущем видит себя ветеринаром.
Анализы и УЗИ
В третьем триместре каждый ваш визит к гинекологу будет сопровождаться исследованием сердцебиения плода – кардиотокографией. Оценивая количество ударов в минуту в моменты покоя и во время шевелений, гинеколог может судить о состоянии ребенка, своевременно выявить осложнения и дать направление в стационар.
Ультразвуковое исследование проводится на 35 неделе, если ранее было выявлено или врач подозревает:
- обвитие пуповины;
- нарушения в плацентарном кровотоке или преждевременное старение плаценты;
- недостаточный или избыточный объем околоплодных вод.
Заключение УЗИ во многом определяет тактику родов. Так, например, в сложных случаях обвития назначается кесарево сечение.
Видео «Подготовка к поездке в роддом»
https://youtube.com/watch?v=NopNcNz_dGk
Анализы и исследования при беременности
УЗИ (ультразвуковое исследование) — 35-36 недель после первого дня последней менструации. Оценивается состояние плаценты, рост и вес ребенка, его положение в матке, количество и качество околоплодных вод.
Анализ крови на СПИД (ВИЧ), сифилис (RW) — через 35-36 недель после первого дня последней менструации. Эти заболевания могут осложнить течение беременности и родов.
Биохимический анализ крови — через 35-36 недель после первого дня последней менструации. Дает представление об общем здоровье беременной.
Мазок из влагалища — через 35-36 недель после первого дня последней менструации. Оценка микробной флоры накануне прохождения ребенка через родовые пути.
Посещение врача, наблюдающего беременность: 1 раз в неделю. Взвешивание, измерение артериального давления, измерение высоты дна матки, прослушивание сердцебиения плода.
Общий анализ мочи — перед каждым посещением врача. Свидетельствует о качестве работы почек.
Допплерография (исследование, позволяющее оценить кровоток в сосудах матки, плаценты и основных сосудах ребенка) — через 33-34 недели после первого дня последней менструации, по показаниям. Исследование позволяет узнать, достаточно ли кислорода и питательных веществ получает ребенок.
Кардиотокография (КТГ, синхронная запись сердцебиений плода и маточных сокращений) — через 33-34 недели после первого дня последней менструации, по показаниям. Оценивается состояние ребенка, исключается внутриутробная гипоксия.
Получение обменной карты с результатами анализов и обследований — через 30 недель после первого дня последней менструации. Этот документ, необходимый для поступления в роддом, рекомендуется всегда носить с собой.
Оформление декретного отпуска работающим — через 30 недель после первого дня последней менструации.
Полезно знать
Как проходят роды при тазовом предлежании плода
Выберите неделю беременности или триместр
I триместр
II триместр
III триместр
Все тексты для страничек о маме и малыше любезно предоставило издательство
«РАМА паблишинг» — это главы из книги Светланы Клаас «Ваш любимый человечек от зачатия до рождения»,
рецензент Ирина Николаевна Кононова, кандидат медицинских наук, доцент кафедры акушерства и гинекологии Уральской государственной медицинской академии (Екатеринбург).
<< 35 неделя беременности | 37 неделя беременности >>
Почему роды могут начаться на 36 неделе беременности?
В третьем триместре беременной нужно особенно себя беречь, ведь ребенок уже занял почти всё пространство матки и падения или резкие воздействия на живот нужно исключить. В случае многоплодной беременности, 36 недель — это максимальный срок для рождения детей. Но, в обычном случае, в чем же кроются причины этого явления? В нескольких факторах:
1.Гинекологические причины:
а) аборты до беременности;б) раннее отслаивание плаценты;в) генитальные инфекции.
- Болезни почек или сердца.3. Слишком молодой или зрелый возраст.4. Стресс5. Внешние факторы:а) плохое питание;б) большие физические нагрузки;в) плохие бытовые условия.
Все эти факторы приближают роды, на них тем более стоит обратить внимание, если у беременной опустился живот. Это значит малыш готов к родам и занял предродовую позицию
Но живот может опуститься как за две недели, так и за пару часов перед родами. Эти и другие признаки обязательно нужно знать.
Способы выслушивания сердцебиения
- 1. УЗИ (ультразвуковое исследование)
Таким способом исследование сердца проводят с первого по пятый месяц беременности. В более ранние сроки исследование проводится трансвагинально (через влагалище), позднее – трансабдоминально (через стенку живота).
УЗИ делает возможным определение различных патологий развития даже в ранние сроки. Всего положено сделать 3 УЗИ за беременность. Уже самое первое УЗИ определяет сердечные сокращения, на втором – просматриваются камеры сердца для исключения пороков или других отклонений. Если врач имеет какие-либо подозрения по поводу состояния сердца ребенка, то он может назначить дополнительные обследования для визуализации всех 4-х камер сердца. Таким образом выявляют почти 75 % возможных патологий развития сердца.
Во 2 и 3 триместрах также определяются объем и положение сердца, в норме оно располагается примерно на треть объема грудной клетки.
- 2. КТГ (кардиотокография)
Представляет собой регистрацию и анализ работы сердца плода в различных условиях (вариабельность ритма): при движении, при отсутствии движений, при маточных сокращениях и действии различных раздражителей. Таким методом возможно определить дефицит кислорода, когда он имеется.
Гипоксия (кислородная недостаточность) опасна тем, что снижает адаптивные возможности организма, приводит к замедлению развития и роста и возникновению различных патологий в родовой период и в период после родов.
При помощи КТГ определяется базальный ритм и вариабельность ритма. Базальным ритмом называется ЧСС при отсутствии движения и в движении ребенка. При этом норма ЧСС в покое примерно 109 — 159 ударов в минуту, а в движении – до 190. Вариабельность ритма представляет собой разность частоты сердечных сокращений в покое и в движении. Норма вариабельности ритма составляет не меньше 5 и не больше 25 сокращений.
Изменение этих значений может говорить о патологиях развития, однако на основании самих по себе этих значений нельзя ставить диагноз, нужны дополнительные исследования.
Существует 2 вида КТГ:
- непрямая или наружная – исследование работы сердца ребенка и сокращений матки женщины трансабдоминальным способом, датчики накладывают на живот матери. У этого метода не имеется противопоказаний, он может использоваться и во время беременности, и во время родов.
- прямая (внутренняя) – очень редко применяется. Он может использоваться только в период родов. Исследование производится ЭКГ-электродом, прикрепляемым на голову ребенка, и датчиком, который вводится в полость матки.
Результат исследования представляют по балльной системе:
- от 9 до 12 – норма;
- от 6 до 8 – небольшая гипоксия, назначают повторное обследование на следующий день;
- 5 – сильная нехватка кислорода, угрожающая ребенку, что является показанием к ЭКС.
- 3. Аускультация
Этот метод можно применять с пятого месяца беременности. Аускультация – это выслушивание тонов сердца при помощи стетоскопа через брюшную стенку беременной. Данная процедура проводится и во время визитов будущей мамы к гинекологу, и во время родов с интервалом в 20 минут для слежения за состоянием малыша. Во время аускультации врач определяет положение ребенка.
Определение положения плода при помощи аускультации:
- сердцебиение выслушивается ниже пупка женщины — следовательно, предлежание головное;
- сердцебиение выслушивается вровень с пупком – значит, положение плода поперечное;
- сердцебиение определяется выше пупка – следовательно, плод в тазовом предлежании.
Также аускультация выявляет ритмичность и характер сердцебиения, а значит, и возможную гипоксию и патологии развития сердца.
Аускультация неэффективна, если:
- расположение детского места по передней стенке матки,
- слишком большое количество околоплодных вод или наоборот маловодие,
- более одного плода в матке,
- ожирение беременной.
Однако все же аускультация – метод довольно надежный и простой в применении.