Гемангиомы у детей
Содержание:
Содержание статьи:
Базалиома, или базальноклеточный рак – это онкология, при которой происходит мутация базальных клеток кожи, в результате чего из них формируется опухоль. Новообразование чаще всего появляется на открытых участках кожного покрова и развивается очень медленно. По мере разрастания опухоль поражает соседние ткани и разрушает их.
Чаще всего болезнь диагностируют у людей старше 50 лет. Специалисты связывают такую тенденцию с продолжительным воздействием ультрафиолета на кожный покров в течение жизни человека, а также со снижением иммунных сил организма с возрастом.
Одна из главных характерных особенностей базалиомы – низкая склонность к метастазированию. Опухоль дает метастазы в легкие, печень или кости только в 0,3% случаев. Поэтому новообразование занимает промежуточное место между злокачественными и доброкачественными патологиями.
Несмотря на отсутствие метастазов, такой вид рака все же опасен. В первую очередь, высоким риском рецидива. У 39% пациентов опухоль появляется повторно, а в случае отсутствия своевременного лечения может прорастать в мышцы и кости черепа, значительно ухудшая прогноз. При адекватной терапии опухоли на ранних стадиях прогноз максимально благоприятен. Полное излечение возможно в 90-100% случаев.
Кератома: как лечить
Медикаментозная терапия
Различные препараты могут быть рекомендованы для удаления образований малых размеров – солнечных кератом. Пораженная область обрабатывается различными лекарственными средствами в виде крема, раствора или эмульсии с активными кислотами и цитостатиками в составе. Проводится прижигание керамтомы, которое можно осуществляться только врачом, чтобы не нарушить дозировку и не получить осложнений в виде химического ожога окружающих здоровых тканей.
Для применения в домашних условиях врач может рекомендовать мази с невысоким процентным содержанием активных веществ в составе препарата. Их наносят на поверхность кератомы на протяжении 3-4 недель дважды в день. В области кератомы формируется язвенный дефект, который затем обрабатывают препаратами для стимуляции регенерации тканей.
Запрещены попытки самостоятельного удаления кератомы. При травмировании тканей опухоли возможны крайне серьезные последствия вплоть до трансформации клеток в раковые.
Методы удаления кератомы
Если показано оперативное лечение, врач решает, как удалить кератомы. Могут использоваться следующие методики устранения дефекта:
- лазерная коагуляция пораженной области;
- криодеструкция элементов;
- электроэксцизия;
- метод радиохирургического удаления.
Среди ключевых показаний к удалению:
- образование кератомы на видном месте, где она представляет косметический дефект;
- трение одеждой, постоянное травмирование образования;
- подозрение на трансформацию опухоли (иссекают со здоровыми тканями, отправляют на биопсию).
Среди противопоказаний к удалению кератом можно выделить ряд проблем со здоровьем:
- период вынашивания плода и кормление ребенка грудью;
- тяжелый сахарный диабет;
- наличие онкологических заболеваний;
- выраженный загар;
- проблемы кожи в зоне удаления (дерматиты, пиодермии, травмы, раздражение кожи).
Перед проведением хирургического вмешательства необходимо пройти обследование, чтобы исключить возможные проблемы и снизить до минимума риск осложнений. Пациенту показаны:
- осмотр у дерматолога с выполнением цифровой дерматоскопии;
- УЗИ-исследование кожи и подкожной клетчатки;
- консультирование у онколога и хирурга.
Особенности удаления кератом различными методами
Лазерная коагуляция – это современное малоинвазивное вмешательство, имеющее минимальный объем противопоказаний. Кератому удаляют с первого раза, практически исключен риск рецидивирования.
Криодеструкция образования – это удаление клеток при помощи жидкого азота. Проводится без применения анестезии, практически не доставляет дискомфорта, поверх пораженных клеток наносят жидкий азот, ткани замораживаются, спустя несколько дней корочка отпадает, на месте него остается небольшое розовое пятнышко, исчезающее через несколько недель.
Электрокоагуляция кератом – выполнение процедуры за счет воздействия на кератому высокочастотным током. При удалении образуется небольшая ранка, на которой появляется корочка. После ее отпадения не остается рубцов.
Радиоволновая хирургия бесконтактным методом с применением радионожа – при удалении кератомы нет повреждения окружающих тканей, не формируются рубцы.
Традиционное хирургическое вмешательство проводится при помощи скальпеля с удалением образования с применением местной анестезии. После вмешательства врач наложит косметические швы. Их снимают примерно на 5-7 день, проводятся контрольные осмотры.
Виды опухоли костей черепа: первичные доброкачественные
- Остеомыпредставляют собой «костные выросты» на наружной или внутренней поверхности костей черепа. Они могут быть как одиночными, так и множественными. Эти опухоли очень медленно растут и практически никак себя не обнаруживают – их в большинстве случаев случайно выявляют во время рентгенологического обследования. В удалении такая опухоль нуждается в тех случаях, если она вызывает сдавление подлежащей мозговой ткани, а также если опухоль вызывает косметический дефект.
- Гемангиома– довольно редко встречающаяся доброкачественная сосудистая опухоль костей черепа, которая также в основном определяется случайно, во время рентгенографии или компьютерной томографии, по причине отсутствия каких-либо симптомов.
- Холестеатома– новообразование в мягких тканях, однако со временем оно может провоцировать развитие обширных дефектов костей черепа. Это опухолевидное образование, содержащее омертвевшие эпителиальные клетки и смесь других веществ (скопления кератина, кристаллы холестерина), окружённое соединительной тканью в виде капсулы.
- Эпидермоидные и дермоидные кисты– это опухолевидные образования, имеющие форму кисты и стенку из соединительной ткани, содержимым кисты являются придатки кожи (многослойный эпителий, потовые, сальные железы, волосы и жировые включения). Опасность такой кисты состоит в том, что она способна постепенно разрушать кости свода черепа. Формирование этих кист происходит ещё в эмбриональном периоде, затем они могут достигать размеров крупной горошины и даже грецкого ореха. Для лечения дермоидных и эпидермоидных кист используется только хирургическое вмешательство, других методов лечения нет. При этом их оболочка полностью удаляется.
Прорастать кости черепа с их разрушением может также и вышеописанная менингиома. Множественные дефекты в костях черепа по типу округлых «пробойников» встечаются при множественной миеломе (плазмоцитоме) – опухолевом заболевании крови из группы лейкозов.
К злокачественным опухолям костей черепа относятся хондросаркомы и остеосаркомы.
Остеогенная саркома развивается обычно у молодых пациентов, быстро растет, достигая больших размеров, имеет тенденцию прорастать в твердую мозговую оболочку и метастазировать в кости скелета – рёбра, таз, позвоночник, грудину. Вторичная остеогенная саркома развивается, когда происходит распространение метастазов из первичных опухолей (молочной железы, лёгких, щитовидной железы и других органов) в кости черепа.
Симптомы
Самый характерный признак базалиомы – это появление на коже небольшой язвочки в форме узелка, воронки или бляшки. Окрас пораженной области может быт розовым, телесным или пигментированным. В большинстве случаев вокруг уплотнения находится плотный валик с мелкими зернистыми вкраплениями, которые похожи на крошечные жемчужинки. В зависимости от конкретного вида болезни опухоль может иметь разную форму и характерные особенности.
Образование похоже на обычную ранку, которая периодически затягивается корочкой, но полностью не заживает. Со временем язва увеличивается в размерах и проникает в соседние ткани. Повышается риск формирования новых образований, которые со временем разрастаются и сливаются друг с другом. Иногда в районе опухоли появляются сосудистые звездочки.
Несмотря на то, что признаки базалиомы достаточно разнообразны, опытные дерматологи и дерматоонкологи безошибочно распознают патологию. К сожалению, очень часто пациенты обращаются за помощью на запущенных стадиях болезни. Связано это с тем, что заболевание не приносит дискомфорта и медленно развивается. Поэтому человек может прийти на прием к врачу спустя несколько месяцев или даже лет после появления первых симптомов.
Такое невнимательное отношение к своему здоровью может привести к непоправимым последствиям. Со временем опухоль поражает не только кожу, но и мышцы, хрящи, кости, вызывая при этом сильную боль. Лечение опухоли на поздней стадии имеет менее благоприятный прогноз. В случае удаления крупного новообразования на открытом участке кожи может потребоваться пластическая операция для устранения эстетических последствий.
Виды и симптомы аденомы гипофиза
Пролактиномы у женщин проявляются:
- истечением молока из груди, не связанным с кормлением ребёнка,
- а также нарушениями полового влечения,
- менструального цикла и бесплодием.
Иногда наблюдаются:
- умеренное ожирение,
- нерезко выраженный гипертрихоз (избыточный рост волос),
- акне (угревая сыпь),
- себорея волосистой части головы (повышенное саловыделение и образование чешуек перхоти).
Пролактинома у мужчин проявляется:
- нарушением полового влечения,
- импотенцией, бесплодием,
- гинекомастией (увеличением грудных желез).
Качественная диагностика и лечение аденомы гипофиза в нейрохирургическом отделении херсонской областной больницы Херсона!
Соматотропиномы
проявляются синдромом гигантизма у детей или акромегалией у взрослых. Акромегалия сопровождается увеличением кистей, стоп, черепа, особенно его лицевой части, а также других органов, возникает обычно после завершения роста организма, развивается постепенно. Вызывается выработкой чрезмерного количества соматотропного гормона (гормона роста).
Кортикотропиномы
проявляются синдромом Кушинга. Он включает в себя характерное ожирение, когда жир откладывается в области груди, шеи, живота и лица – оно становится «лунообразным». Особенностью этого расстройства считается также повышение аппетита, увеличение уровня глюкозы в крови, изменяется внешний облик – конечности становятся тоньше, что вызвано уменьшением мышечной массы, человек приобретает «фигуру паука». На коже, в области живота, плечевого пояса, бедер и ягодиц возникают характерные багрово-синюшные растяжки (стрии), кожа истончается и растягивается. Отмечается появление угревых высыпаний и ран в области пояса на животе и воротника на шее, где откладывается пигмент меланин, количество которого увеличивается прямо пропорционально количеству адренокортикотропного гормона, который вырабатывает эта опухоль гипофиза. Места кожного трения постепенно окрашиваются в более темный цвет, отмечается характерная пигментация кожи с «мраморностью» кожных покровов. У женщин появляется избыточное оволосение на груди, подбородке, происходит нарушение менструального цикла, мужчин беспокоит импотенция. В большинстве случаев наблюдается постепенное вымывание кальция из костной ткани – возникает остеопороз (разрежение костной ткани), который вначале проявляется болями в костях и суставах, затем переломами конечностей, позвоночника и рёбер. Нередко развивается «стероидный» сахарный диабет, артериальная гипертензия.
Гонадотропиномы
проявляются гипогонадизмом (недоразвитием первичных и вторичных половых признаков), редко отмечается уже упомянутая галакторея. Мужчины становятся женоподобными, а женщины – мужеподобными.
Тиреотропиномы
вызывают развитие тиреотоксикоза (повышенной функции щитовидной железы), который проявляется нарушением обмена веществ в сторону его патологического повышения, снижением веса, несмотря на хороший аппетит и достаточный приём пищи, увеличением щитовидной железы, нарушениями сердечного ритма, психическими нарушениями от мании до депрессии, расстройствами половой сферы.
Зрительные нарушения при аденомах гипофиза обусловлены давлением опухоли на область перекреста зрительных нервов и проявляются двоением в глазах, ограничением движений глазных яблок, снижением зрения, сужением полей зрения.
Симптомы саркомы
На ранних этапах развития проявления саркомы практически отсутствуют. Некоторые типы опухоли развиваются достаточно медленно и могут в течение нескольких лет практически никак себя не проявлять. С этим связана проблема раннего диагностирования болезни, так как даже первые дискомфортные ощущения пациенты обычно воспринимают как проявление других, неопасных патологий. При этом
Зачастую первой и главной особенностью саркомы является возникновение уплотнения в той или иной области, которое вызывает болезненные ощущения. На этом этапе уже необходимо обратиться за помощью к врачу и провести обследование патологии. Однако зачастую визит к доктору откладывается до тех пор, пока болевой синдром не становится слишком сильным.
На более поздних этапах боль сохраняется даже при приеме анальгетиков, усиливаясь в ночное время. Появляется покраснение и припухлость кожи. Иногда дискомфорт может отступать, а болевой синдром – полностью или частично купироваться. Однако вскоре боль возвращается снова, а со временем влияет на активность и образ жизни, ограничивая возможность свободно двигаться.
По мере развития опухоли вместе с нарастанием болевых ощущений появляются и другие признаки саркомы:
- постоянная незначительно повышенная (субфебрильная) температура на уровне 37,1-37,9 градусов;
- головные боли, головокружения;
- постоянное чувство усталости, быстрая утомляемость даже при отсутствии чрезмерных нагрузок и физической активности;
- отсутствие аппетита, на фоне которого происходит стремительное снижение веса.
В зависимости от точного места локализации опухоли описание симптоматики саркомы может меняться и дополняться другими проявлениями. Например, новообразование кишечника вызывает кишечную непроходимость, опухоль в средостении провоцирует одышку и отечность в области шеи, а злокачественное поражение матки сопровождается беспричинными кровотечениями между менструациями.
Симптомы
Первичная доброкачественная опухоль чаще всего встречается в грудном и поясничном отделах позвоночника. Так что, в зависимости от локализации гемангиомы будет и соответствующая симптоматика. Этот тип опухоли обычно поражает тело позвонка, но может захватывать и окружающие мышцы. Это наиболее часто бывает у пациентов в возрасте от 30 до 50 лет, что необходимо иметь ввиду. Гемангиома это вид опухоли, которая имеет очень мало симптомов. На самом деле, эта опухоль обнаруживается при исследовании отдела позвоночника в связи с другим заболеванием. Симптомы гемангиомы не специфичны и зависят от локализации размера и агрессивности опухоли. Пациенты, у которых есть симптомы, как правило, в возрасте старше сорока лет. В таких случаях у пациентов могут отмечаться небольшие переломы позвонков. Если есть выбухание опухоли в спинномозговой канал то это может привести к компрессии нервов, что, в свою очередь, может привести к боли, онемению или нарушению в функции органа, который иннервируется компримированным нервом. Такая же симптоматика может быть при больших опухолях или сосудистых аномалиях с вовлечением всего тела позвонка. Диагностика гемангиомы осуществляется в основном с помощью МРТ. Рентгенография же позволяет увидеть характерный сотовый характер повреждения позвонка и возможно снижение высоты позвонка.
Классификация
В зависимости от морфологии гемангиома бывает нескольких видов:
- Инфантильная (младенческая) гемангиома;
- Комбинированная гемангиома;
- врожденная гемангиома (RICH, NICH, PICH).
Инфантильная (младенческая) гемангиома состоит из капилляров. Она умеренно возвышается над поверхностью кожи ( то есть имеет умеренную элевацию), может быть плоской. Имеет алый, багровый или синюшный цвет. При надавливании на поверхность образования бледнеет.
Комбинированная гемангиома состоит из патологических сосудистых образований, которые представлены как на поверхности кожи, так и в глубоких слоях дермы, подкожно-жировой клетчатки. При надавливании кожа бледнеет.
Врожденные гемангиомы – это особенный вид. Ребенок рождается сразу с сосудистой опухолью больших размеров. Имеет красный, темно-бардовый цвет с белым центром. Встречается данный вид довольно редко. Врожденные гемангиомы (RICH, NICH, PICH):
- RICH — акроним термина rapidly involuting congenital hemangioma (быстро инволюционирующая врожденная).
- NICH — non-involuting congenital hemangiomas (неинволюционирующие врожденные).
- PICH — partially involuting congenital hemangioma (частично инволюционирующая врожденная).
Также существует классификация по темпу роста:
- быстрый рост;
- медленный;
- отсутствие роста.
Опухоли мягких тканей
К мягким тканям относят расположенные между костным скелетом и кожей мышцы, фасции, жировую клетчатку, сосуды, а также нейроэктодермальные ткани периферической нервной системы. Для опухолевых поражений всех этих тканей характерно сходство биологического поведения и клинической картины. Также данные опухоли могут поражать любые органы, где есть вышеперечисленные ткани.
Саркомы мягких тканей у собак встречаются сравнительно редко. Современная классификация большей частью основана на идентификации тканей, послуживших источником формирования опухоли.
У собак охарактеризовано около 30 морфологических типов доброкачественных и злокачественных новообразований мягких тканей, а также опухолеподобных поражений.
Опухоли фиброзной ткани
- Фиброма (твердая, мягкая)
- Фибросаркома
- Опухоли жировой ткани
- Липома
- Липосаркома
- Опухоли мышечной ткани
- Лейомиома
- Леймиосаркома
- Рабдомиома
- Рабдомиосаркома
Опухоли кровеносных и лимфатических сосудов
- Гемангиома
- Ангиосаркома
- Гемангиоэндотелиома
- Гемангиоперицитома
- Лимфангиома
- Лимфангиосаркома
- Тучноклеточная опухоль
- Мастоцитома
- Гистиоцитома
Симптоматика ангиолипомы
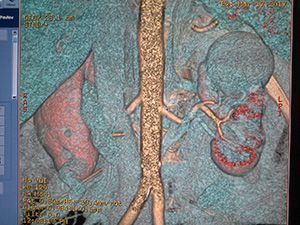
КТ почек
Стоимость: 10 000 руб.
Подробнее
Проявления заболевания зависят от размера: до 4 см в диаметре опухоль ведет себя бессимптомно. Однако и при увеличении ангиомиолипома почки может долго не проявлять себя. Так, у 80% обследованных обнаруживаются образования размером 5 см, а у 18% — 10 см, найденные случайно при исследовании почек по другому поводу.
Размер в 4-5 см считается предельно безопасным, поскольку у подавляющего большинства людей никаких симптомов при этом нет. В дальнейшем опухоли требуется больше кислорода. Мышечная ткань формируется быстрее сосудов, которые не успевают за ростом мышц.
В итоге сосуды растягиваются, нагрузка на них в разы увеличивается. В стенках сосудов образуются участки истончения и аневризмы, которые легко рвутся. К тому же сама структура сосудистой стенки в опухоли редко бывает нормальной. Кровоизлияния – наиболее частые осложнения таких опухолей.
Ангиомиолипома почки может проявлять себя таким признаками:
- тупые боли или дискомфорт в пояснице и животе на стороне опухоли;
- быстрая утомляемость, слабость;
- увеличение почки или ясно прощупываемое округлое эластичное уплотнение в животе;
- примесь ;
- скачки артериального давления.
При разрыве сосуда и кровотечении развивается картина геморрагического шока, появляется острая боль в пояснице, видимая кровь в моче, прощупывается увеличивающееся уплотнение в области почки. Если кровь излилась в брюшную полость, формируется картина «острого живота».
К осложнениям заболевания относятся также сдавление соседних органов, некроз тканей опухоли, сосудистый тромбоз и раковое перерождение. Иногда опухоль остается доброкачественной, но образуются мелкие узелки в соседних органах, часто в печени.
Информация о заболевании
Гемангиома позвоночника встречается у 10-11,5% населения. В общей сложности заболевание встречается в 1,5-2% случаях из общей массы доброкачественных новообразований скелета. Не имеет предрасположенности к перерождению в злокачественное. Такие случаи являются исключительными, составляют не более 1% от общей массы.
Чаще всего встречается гемангиома грудного отдела позвоночника в области 6 позвонка. Поражения крестцового и шейного отдела выявляют редко. Образования часто находятся в пределах одного позвонка.
В современной классификации различают 4 вида гемангиом, разных по гистологическому строению:
- капиллярные – образованы переплетением капилляров, слои разделяются прослойкой фиброзных и жировых тканей;
- рецематозные – включают крупные вены и артерии;
- кавернозные – состоят из прослоек соединительной ткани, покрытой эндотелием, включают много полостей с разными размерами и формой;
- смешанные – соединяют в себе особенности, свойственные для гемангиом всех перечисленных типов.
Различают агрессивное и неагрессивное течение заболевания. Для первого случая, характерно стремительное увеличение размеров новообразования, появление выраженных симптомов. Неагрессивные имеют благоприятное течение. Рост опухоли не прослеживается. Образование прогрессирует медленно и бессимптомно. Есть клинические случаи подтверждающие возможность самопроизвольного рассасывания.
Основная причина образования гемангиомы позвоночника – наследственная предрасположенность. Этот фактор подтверждают сведения статистики. Риск развития опухоли для человека возрастает при обнаружении патологии у его близких родственников. Вероятность прогресса усиливается при получении травм позвоночника и при гипоксии тканей.
Болезнь у женщин часто прогрессирует в возрасте до 40 лет. Частота обнаружения патологии сравнивается с мужчинами после достижения климактерического возраста. Медики связывают это со стабилизацией гормонального фона и снижением уровня эстрогенов в крови.
Симптомы опухолевого процесса зависят от габаритов и размещения опухоли по отношению к телу позвонка. Длительный период заболевание протекает в скрытой форме, не провоцируя возникновение клинической картины. Выявляется патология случайно, при проведении обследования после получения травм или по другим показаниям.
На раннем этапе развития патологии проявляется болевой синдром. Сама боль – слабая, появляется периодически. Ее интенсивность увеличивается по мере роста гемангиомы, в конце она становится нестерпимой. Опасны новообразования размером более 1 см в диаметре. Они провоцируют не только боль. Длительное течение приводит к расстройствам неврологического спектра, проявляющимся из-за нарушения структуры позвонка и сдавливания спинного мозга.
Заподозрить проблему на раннем этапе развития помогает боль, возникающая в ночное время или усиливающаяся после физических нагрузок. Она должна локализоваться в области пораженного позвонка. Не исключено онемение, парезы и параличи пораженной зоны.
У вас появились симптомы гемангиомы позвоночника?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Для диагностики патологии используют такие методы:
- рентгенологическое исследование в нескольких проекциях;
- компьютерная томография;
- магнитно-резонансная томография.
Атипичная гемангиома позвонка также подтверждается при использовании данных методов. Рентген позволяет установить опухоль позвоночника, но для постановки диагноза его недостаточно. Точные сведения получают после проведения КТ. МРТ показано пациентам с подозрениями на гемангиому шейного отдела позвоночника.
При агрессивном течении признаки гемангиомы позвоночника проявляются ярко. Не исключено появление серьезных осложнений, к перечню которых относят:
- компрессионные переломы тела позвонков;
- сдавливание спинного мозга и его корешков;
- парезы и паралич;
- нарушение функций органов тазовой области.
Предупредить развитие опухолевого процесса у лиц, имеющих наследственную предрасположенность практически невозможно
Снизить вероятность патологии помогает спокойный образ жизни с отказом от избыточной физической активности, важно избегать травм.
Разновидности сосудистой опухоли
В зависимости от структурных особенностей опухоли и места ее расположения выделяют следующие виды сосудистой гиперплазии головного мозга:
- Кавернозная и венозная гемангиома головного мозга — отличается обильным кровоснабжением и может вызвать мозговое кровоизлияние.
- Костные гемангиомы головного мозга – располагаются на костях черепа и могут стать причиной рецидивирующих кровотечений.
- Ветвистая форма – представляет собой извилистые тяжи из артерий.
Лечение гемангиомы головного мозга – гамма нож и другие передовые технологии
Метод лечения гемангиомы головного мозга зависит от локализации и особенностей новообразования. Не все клиники могут похвастаться современным медицинским оборудованием и специалистами высокой квалификации. Компания «Медицинский союз» предлагает пациентам современную диагностику в лучших клиниках России и Европы, где больному оперативно проведут обследования: компьютерную томографию, трехмерное УЗИ, контрастную ангиографию и другие дополнительные исследования, по итогам которых может быть назначен один из методов высокотехнологичного лечения:
- хирургическая операция;
- эндоваскулярная эмболизация;
- гамма нож – золотой стандарт радиохирургии.
Наиболее благоприятных прогнозов на выздоровление удается достичь при раннем обращении пациента за медицинской помощью.
Лечение
Метод лечения зависит от следующих факторов:
- возраст ребенка,
- локализация образования (места расположения),
- размер,
- тенденция к росту;
- форма;
- материалы, которые имеются в распоряжении у хирурга.
Раннему удалению (в первые месяца жизни) подлежат гемангиомы у детей, расположенные на лице или в аногенитальной области, суставах и т.д., имеющие тенденцию к быстрому росту. Методы удаления:
- местная терапия;
- лазерное лечение;
- терапия бета-блокатором (медикаментозное лечение)
- простое хирургическое удаление (при неэффективности других способов).
Лечение должно удовлетворять косметические принципы. Для решения вопроса о том, как лечить данное заболевание, необходимо обратиться к врачу. Гемангиома может изъязвляться и инфицироваться, что иногда приводит к серьезным последствиям.
Местное лечение с помощью аппликаций Тимолол (Арутимол):
Тимолол (арутимол) является неселективным блокатором бета-адренорецепторов с незначительной симпатомиметической активностью. По результатам научных работ, проведенных зарубежными авторами, доказан эффект от применения тимолола, как препарата, влияющего на инволюцию младенческих гемангиом.
Лазерное удаление (коррекция)
При данном способе гемангиому у детей убирают с помощью лазера. Он постепенно коагулирует сосуды, убирает слои опухоли. Данный метод является безопасным бескровным.
Данный метод имеет ряд противопоказаний:
- злокачественное заболевание;
- фотодерматит;
- эпилепсия;
- беременность;
- сахарный диабет;
- инфекционные заболевания.
Лечение бета-блокатором: прием бета-блокатора внутрь
Ингибиция (снижение) роста гемангиомы у детей происходит минимум по 4 механизмам: вазоконстрикция, ингибиция ангио- или васкулогенеза, индукция апоптоза и привлечение в гемангиому эндотелиальных клеток-предшественников. Бета-адренэргические рецепторы экспрессируются на эндотелиальных клетках гемангиом, которые в избытке находятся при пролиферативной фазе младенческих гемангиом.
Сосудистый тонус является результатом комплекса взаимодействий различных хемокинов и их соединения с рецепторами на поверхности эндотелиоцитов. Несколько исследований продемонстрировали, что активация бета-адренэргических рецепторов приводит к вазодилятации. Использование бета-блокаторов для уменьшения проявления адреналин-опосредованной активации бета-рецепторов привело к сужению сосудов, что в свою очередь привело к снижению кровотока внутри гемангиомы. Часто в течение нескольких дней или даже часов бета-блокатор клинически может вызывать заметное изменение цвета, а также плотности гемангиомы.
Активация бета-адренэргических рецепторов ведет к увеличению высвобождения VEGF, что запускает и ангио- и васкулогенез. Ингибиция этих рецепторов бета-блокаторами приводит к снижению продукции VEGF, тем самым ограничивая пролиферацию клеток сосудов и вероятность полностью прекращая рост.
Бета-адренэргичекие рецепторы также играют роль в апоптозе. Блокада бета-рецепторов показала индукцию апоптоза в культуре эндотелиальных клеток, что вносит свой вклад в эффективность бета блокаторов при лечении гемангиом у детей. Дополнительно новейшие публикации сообщают, что бета-блокаторы могут также запускать инволюцию младенческой гемангиомы через регуляцию ренин-ангиотензиновой системы. Бета-блокаторы могут снижать миграцию эндотелиальных клеток-предшественников, что предотвращает миграцию в зоны, предрасположенные к развитию гемангиомы.
Хирургический метод
Хирургический метод терапии используется довольно редко. Это связано с тем, что в крупных городах (в том числе в Москве) существует большое разнообразие методик с помощью которых можно удалить сосудистое образование. Современные возможности позволяет достичь лучших косметических результатов. Хирургический метод оправдан при расположении гемангиомы у детей на закрытых участках тела, когда дифференцировка опухоли завершилась.
Прогноз
Прогноз удовлетворительный. Часто Г. самопроизвольно исчезают, значительно реже им свойствен прогрессирующий рост, когда из точечной опухоли при рождении ребенка F. может в течение нескольких месяцев вырасти до больших размеров. С прекращением роста организма обычно прекращается и рост Г. При Г. различной локализации возможны такие осложнения, как кровотечение, изъязвление, инфицирование, тромбозы, флебиты с расстройством местного кровообращения.
При больших Г. в труднодоступных для лечения областях (напр., во внутренних органах) он значительно отягчается в связи с трудностями оперативного и другого вида лечения.
Наилучшие результаты как в косметическом отношении, так и в смысле излечения дает лучевая терапия Г. в раннем детском возрасте, когда опухоль имеет небольшие размеры.
Библиография: Вихерт А. М. и др. Опухоли мягких тканей, микроскопическая диагностика, с. 97, М., 1969; Волков М. В. Костная патология детского возраста, с. 258, М.. 1968; Злокачественные опухоли, под ред. H. Н. Петрова и С. А. Холдина, т. 3, ч. 1, Л., 1962; Клиническая онкология, под ред. H. Н. Блохина и Б. Е. Петерсона, т. 1, с. 232, М., 1971; Клиническая онкология детского возраста, под ред. М. В. Волкова, с. 283, М., 1965; Краковский Н. И. и Таранович В. А. Гемангиомы, М., 1974, библиогр.; Лагунова И. Г. Опухоли скелета, с. 173, М., 1962; Переслегин И. А. и Саркисян Ю. X. Клиническая радиология, М., 1973; Рейнберг С. А. Рентгенодиагностика заболеваний костей и суставов, т. 2, с. 404, М., 1964; Свистунова Т. М. Низковольтная рентгенотерапия гемангиом кожи у детей, Л., 1974, библиогр.; Тагер И. Л. и Дьяченко В. А. Рентгенодиагностика заболеваний позвоночника, М., 1971; Brocher J. E. Die Wir-belsaulenleider und ihre Differentialdiag-nose, Stuttgart, 1962; Die Gesunde und die Kranke Wirbelsaule in Rontgenbild und Klinik, hrsg. v. G. Schmorl u. H. Junghanns, Stuttgart, 1968.







