Что происходит на седьмой неделе беременности
Содержание:
Чек-лист шестой недели беременности
- Вы уже можете встать на учет в женской консультации или заключить контракт на ведение беременности в частном центре.
- Начните изучение дыхательной гимнастики: она поможет уменьшить уровень стресса и очень пригодится во время родов.
- Контролируйте массу тела: в норме еженедельная прибавка не должна превышать 600-700 грамм.
- Проводите 40-60 минут в день на свежем воздухе, желательно, вдали от автострад.
- При простуде и ОРВИ не принимайте без назначения врача никакие препараты и внимательно читайте инструкции.
- Если вдруг почувствовали, что кружится голова, постарайтесь быстрее присесть или опереться на что-то. Если состояния повторяются часто, проверьте уровень гемоглобина.
- Для профилактики запоров пейте больше воды, ешьте продукты, богатые клетчаткой, и занимайтесь спортом. Все это стимулирует перистальтику кишечника.
Когда можно беременеть после выкидыша
Вы можете вернуться к попыткам зачатия не ранее, чем через шесть недель после выкидыша. Столько времени нужно матке для восстановления. Конечно, многое зависит от индивидуальных обстоятельств, и самое главное — это моральная готовность обоих родителей.
Планирование ребенка
Принимая во внимание только медицинские соображения, врачи рекомендуют ждать три последовательных цикла, наблюдая, являются ли они регулярными, какова интенсивность кровотечения, нет ли выделений и боли в середине цикла. Это время также может использоваться для восполнения недостатков важных для сохранения беременности элементов, например, железа, или лечения половых инфекций. Когда причиной выкидыша стало гормональное расстройство, это время необходимо для восстановления баланса.
Визит в женскую консультацию
Оптимальным периодом для постановки на учёт в женскую консультацию считается срок 6–11 недель. Раньше беременность не определяется на акушерском кресле, так как матка почти не увеличена
Затягивать с визитом в женскую консультацию тоже не рекомендуется, ведь с 11 недели проводят важное обследование — первый скрининг, включающий анализы крови на гормоны и УЗИ. На текущем этапе УЗИ планово не проходят, но процедура может быть назначена при подозрении на внематочную беременность, при сложностях с зачатием, неблагополучном анамнезе пациентки (выкидыши, замершие беременности, аборты в прошлом)
Женщине выдадут обменную карту, куда будут заноситься все данные о течении беременности, результаты обследований и анализов. Заборы проб крови проводятся и из пальца, и из вены. При постановке на учёт необходимо сдать анализы крови:
- на сифилис, ВИЧ, гепатиты;
- на резус-фактор и группу крови;
- общий;
- биохимический;
- коагулограмму (определение свёртываемости крови);
- на TORCH-инфекции (микоплазмоз, цитомегаловирус токсоплазмоз, вирус герпеса);
- на сахар.
Берутся пробы мочи и кала, мазок из влагалища, проводится ЭКГ (электрокардиограмма). Сдать анализ на резус-фактор и группу крови придётся и папе будущего малыша, а также пройти флюорографию.
Результаты этих исследований позволят выявить возможные отклонения в состоянии здоровья мамы, оценить риски появления различных осложнений беременности. Также доктор направит женщину на обязательный медосмотр. Ей нужно посетить:
- терапевта;
- окулиста;
- стоматолога;
- ЛОРа;
- эндокринолога;
- кардиолога.
Перед каждым визитом к врачу женщина сдаёт анализ мочи для своевременного выявления инфекций, воспалительных процессов в мочеполовой системе.
Что видно на УЗИ
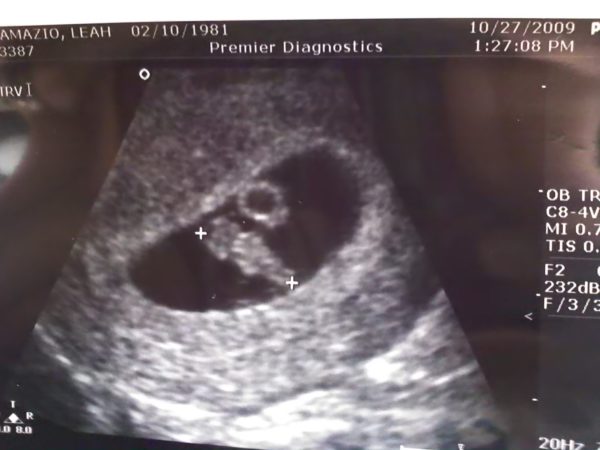
Разглядеть малыша на УЗИ ещё проблематично
Процедура УЗИ считается безопасной для мамы и плода, планово проводится впервые в 11–14 недель беременности. Сейчас эмбрион ещё слишком мал, чтобы оценить его развитие и выявить возможные патологии. Внеплановое УЗИ может быть назначено врачом уже сейчас, если есть угроза выкидыша, подозрения, что беременность внематочная или замершая. Мама может пройти УЗИ по своему желанию в частной клинике, чтобы подтвердить наличие плода в матке и оценить общее состояние репродуктивных органов. Получить фото малыша в утробе пока не получится — эмбрион слишком мал, а его конечности ещё неразвиты.
Как правило, УЗИ на данном этапе проводится трансвагинально — датчик помещают во влагалище, чтобы максимально приблизить его к эмбриону и улучшить визуализацию. Процедура безболезненна и не угрожает беременности. Врач оценивает следующие показатели:
- наличие эмбриона и желточного мешка в полости матки;
- количество плодов;
- сердцебиение эмбриона.
Если эмбрион не обнаруживается ни в матке, ни на других репродуктивных органах, беременность отсутствует. Если плодное яйцо находится вне полости матки, устанавливается диагноз внематочная беременность. В этом случае требуется срочная процедура удаления плодного яйца хирургическим путём. При обнаружении 2 и более эмбрионов устанавливается многоплодная беременность. Если не удаётся обнаружить сердцебиение эмбриона, значит, беременность замершая, требует искусственного прерывания.
Седьмая неделя беременности – это сколько?
В нашей статье речь идет о седьмой неделе акушерского срока беременности, который отсчитывается от первого дня последних месячных. В реальности оплодотворение происходит в среднем на 2 недели позже. Срок, который отсчитывают с момента зачатия, называется эмбриональным или гестационным. Таким образом, 7 недель акушерского срока соответствуют пяти неделям гестационного, а 7 недель гестационного – девяти неделям акушерского. Вы беременны примерно один месяц и две недели, то есть почти полтора месяца.Рассчитать, какой срок беременности в неделях, и вычислить дату родов по последней менструации
Прием ведется строго по предварительной записи !!!
ООО «Доктор Плюс» Лицензия № ЛО-77-01-004801
Запись в клинику по телефону +7 (495) 125-49-50
Записаться на прием в клинику
- +7 (495) 125-49-50
-
Ежедневно
- Перезвоните мне
Аборт на 7 неделе беременности считается оптимальной процедурой по прерыванию беременности, так как в этот период опасность для здоровья женщины минимальна, а также он сохранит возможность планирования ребенка в будущем.
Новость о беременности не всегда приносит радость женщине, в силу обстоятельств или по медицинским показаниям она может оказаться нежелательной. В таком случае современная медицина позволяет прервать беременность с помощью разных видов безопасного аборта, в нашей стране закон позволяет проводить подобные манипуляции при сроке до 12 недель.
Определение срока беременности по ХГЧ
Определение срока беременности по ХГЧ относится к одному из самих точных методов. ХГЧ или хорионический гонадотропин человека представляет собой гормон-белок, который вырабатывают оболочки эмбриона в течение всей беременности. Именно ХГЧ блокирует в женском организме процессы, отвечающие за менструальный цикл, и усиливает выработку гормонов, которые отвечают за сохранение беременности. ХГЧ повышается при зачатии и выступает одним из достоверных признаков наступившей беременности. Уровень ХГЧ повышается с первой недели беременности, то есть в течение 14 дней после зачатия. Данный показатель удваивается с каждым днем, начиная с 3 недели беременности и вплоть до 12 недели. С 12 и по 22 неделю уровень гормона не повышается, а вот с 22 недели снова начинает расти.
Скорость увеличения ХГЧ в крови дает возможность определить отклонения в развитии беременности. Так, при замершей или внематочной беременности, ХГЧ ниже нормы. А резкое увеличение данного показателя свидетельствует о многоплодной беременности либо о хромосомных заболеваниях. Поэтому гинеколог, как и сама беременная должны следить за динамикой концентрации ХГЧ в крови в период беременности. Давайте рассмотрим нормы содержания ХГЧ и влияние данного гормона на определение срока беременности.
|
Дни прошедшие после последней менструации |
Номы уровня ХГЧ для этого периода мЕд/мл |
Срок беременности |
|
26 дней |
0-50 |
12 дней |
|
27 дней |
25-100 |
13 дней |
|
28 дней |
50-100 |
2 недели |
|
29 дней |
100-200 |
15 дней |
|
30 дней |
200-400 |
16 дней |
|
31 день |
400-1000 |
17 дней |
|
32 дня |
1050-2800 |
18 дней |
|
33 дня |
1440-3760 |
19 дней |
|
34 дня |
1940-4980 |
20 дней |
|
35 дней |
2580-6530 |
3 недели |
|
36 дней |
3400-8450 |
22 дня |
|
37 дней |
4420-10810 |
23 дня |
|
38 дней |
5680-13660 |
24 дня |
|
39 дней |
7220-17050 |
25 дней |
|
40 дней |
9050-21040 |
26 дней |
|
41 день |
10140-23340 |
27 дней |
|
42 дня |
11230-25640 |
4 недели |
|
43дня |
13750-30880 |
29 дней |
|
44 дня |
16650-36750 |
30 дней |
|
45 дней |
19910-43220 |
31 день |
|
46 дней |
25530-50210 |
32 дня |
|
47 дней |
27470-57640 |
33 дня |
|
48 дней |
31700-65380 |
34 дня |
|
49 дней |
36130-73280 |
5 недель |
|
50 дней |
40700-81150 |
36 дней |
|
51 день |
45300-88790 |
37 дней |
|
52 дня |
49810-95990 |
38 дней |
|
53 дня |
54120-102540 |
39 дней |
|
54 дня |
58200-108230 |
40 дней |
|
55 дней |
61640-112870 |
41 день |
|
56 дней |
64600-116310 |
6 недель |
Обратите внимание, что значения, указанные в таблице не являются эталоном. Так, в зависимости от особенностей организма женщины и течения беременности изменяются и нормы ХГЧ при определении срока беременности
[], [], []
Поводы для волнений
Некоторые ощущения и изменения в организме могут волновать женщину на седьмой неделе беременности, но не все они опасны. Например, тянущие ощущения внизу живота, которые возникают время от времени и не слишком интенсивно, связаны с ростом матки и не должны беспокоить женщину. Если же живот тянет или болит сильно, и это происходит регулярно, к врачу нужно обратиться, не дожидаясь следующего планового приема.
Выделения на седьмой неделе беременности в норме должны сохраняться слизистыми, прозрачными, без цвета и запаха. Если они стали коричневыми, это тоже повод для обращения к врачу.
Как развивается плод?
Активно развивается в вашем организме эмбрион. Это просто чудо и ему всего 7 недель. Сердце малыша уже имеет правое с левым предсердием и работает как часы, продолжая развиваться дальше. Сердце уже четырёхкамерное и может быстрее прокачивать кровяной поток по всему организму. Благодаря этому, крупные кровяные сосуды растут быстрее.
Внутренние органы с системами у эмбриона развиваются и растут не менее интенсивно. Аппендикс с толстой кишкой сформировались, а кишечник удлинился. В поджелудочной крошки уже вырабатывается инсулин. В печени появились протоки, по которым будет проходить желчь.
На 7 неделе будут сформированы почки с лёгкими, эндокринные железами. Скоро будет понятно кого вы ожидаете девочку или мальчика? На этом сроке половые железы преобразуются в яички либо яичники и врач при УЗИ может ошибочно интерпретировать пол ребёнка. Начиная с 16 недели, на УЗИ вы его узнаете точно.
Копчико-теменной размер у эмбриона на этом сроке всего 13 мм. Он свободно находится в распрямленном положении в матке. Клетки мозга активно развиваются, потому головной мозг увеличивается. У него уже есть 2 полушария и он продолжает делиться на 5 отделений и скоро станет подобен мозгу каждого взрослого.
Голова продолжает расти, а на лице с каждым днём всё четче проступают черты. Внешнее с внутренним ухом активно оформляются. На веках появляются ресницы. Радужка глаза окрашивается в пигмент. У новорожденных глаза голубые, а потом они темнеют или остаются голубыми, серыми.
Глаза у малютки сейчас находятся на значительно расстоянии друг от друга, но пройдёт время и они сблизятся. У крошки уже формируется нос с челюстью и верхней губой. На стадии закладки первые из молочных зубов. Формируется и быстро развивается, становится более совершенной нервная система крошки.
Сейчас ручки у плода растут быстрее ножек и это естественно. Руки уже гнутся в локтях и запястьях, что позволит малютке хвататься за всё, к чему дотянется. На этой неделе будут сформированы ладони на руках и наметятся крошечные пальчики, что и покажет УЗИ на 7 акушерской неделе.
У эмбриона начинают расти плечи с предплечьями. Клетки костей вместе с эпидермисом активно развиваются. Эмбрион по чуть-чуть шевелится, но будущая мамочка этих движений пока не ощущает. К концу 7 недели пуповина будет окончательно сформирована.
Плацента станет плотнее и лучше наладится кровоток (маточно-плацентарный). Полностью плацента станет плотной и окончательно будет сформирована только к 12 неделе вынашивания малыша.
Видео, как проходит седьмая неделя беременности:
Уже сформирована пробка из слизи, которая надёжно закрывает матку и не даёт патогенным микробам или чему-то извне повредить плоду. Так, в матке поддерживается стерильное состояние до рождения малыша. Главное не повредить слизистую пробку. Когда плод созреет, пробка слизи выйдет и это будет основным признаком, что скоро начнутся роды.
Что увеличивает риски выкидыша
Потеря беременности может произойти у любой женщиной, независимо от возраста и состояния здоровья. Однако, как и в случае любого нарушения или болезни, есть факторы, которые стимулируют выкидыши.
- Возраст. Чем старше женщина, тем больше вероятность, что оплодотворенная яйцеклетка будет дефектной. Риск самопроизвольного прерывания на ранних сроках беременности значительно возрастает после 35 лет. В то время как для женщин в возрасте до 29 лет риск составляет менее 10%, а в диапазоне 30-34 лет — 11,7%. Для женщин старше 40 лет риски патологий превышают 50%. У зрелых женщин количество аномальных яйцеклеток выше, и чаще встречаются гормональные нарушения и хронические заболевания, такие как диабет и гипертония. Исследования также подтвердили, что возраст отца тоже имеет значение. Выкидышу способствует низкое качество спермы, а также ее повреждения, например, в результате воздействия токсических веществ.
- Некоторые хронические заболевания. Диабет, заболевания крови, а также гормональные нарушения (например, синдром поликистозных яичников) могут не только препятствовать зачатию, но и прекращать беременность.
- Изменения в репродуктивных органах. Наиболее распространенные патологии: гипоплазия матки, аномальная структура органа, полипы, опухоли, миомы, дефекты шейки матки, эрозии и воспаление.
- Генетические проблемы. Если в семье женщины или ее партнера были случаи генетического заболевания или женщина уже родила ребенка с таким заболеванием, риск выкидыша выше.
- Лекарственные препараты. Некоторые из них, даже те, которые использовались ранее и хорошо переносились, могут быть опасны для плода.
- Вирусы и бактерии. Исследования показали, что риск выкидыша возрастает при наличии эпидемического паротита, краснухи, кори, цитомегаловируса, ВИЧ. Риск увеличивается при венерических заболеваниях, инфекциях и состояниях с высокой температурой. Проблемы с вынашиванием также создают диабет, заболевания щитовидной железы, гормональные нарушения, травмы.
- Контакт с токсинами. Могут нарушить развитие новой жизни следующие вещества (включая испарения): свинец, мышьяк, этиленоксид, формальдегид, бензол и т.д. Будьте осторожны с радиацией и анестетиками.
- Нездоровый образ жизни. Для беременных опасны алкоголь, курение и другие стимуляторы. Также к выкидышу приводят: переутомление, ношение тяжестей , стресс. Большую угрозу представляет недостаток железа и фолиевой кислоты.
- Психическое состояние будущей мамы. Угрозу беременности создают: страх беременности, беспокойства, депрессивные состояния или постоянный стресс.
- Гормональные состояния. Риск выкидышей выше у женщин, лечившихся от бесплодия, а также в случае многоплодной беременности.
- Дефекты развития. Может случиться, что остановка развития зародыша вызвана, например, дефектом пуповины или хориона, гипоплазией плаценты (acinar oblongata).
- Повторная беременность. Если с момента предыдущего родов не прошло 3 месяца, существует высокий риск того, что организм не справится с такой нагрузкой.
Курящая девушка
Диабет
Депрессивное состояние
Развитие эмбриона
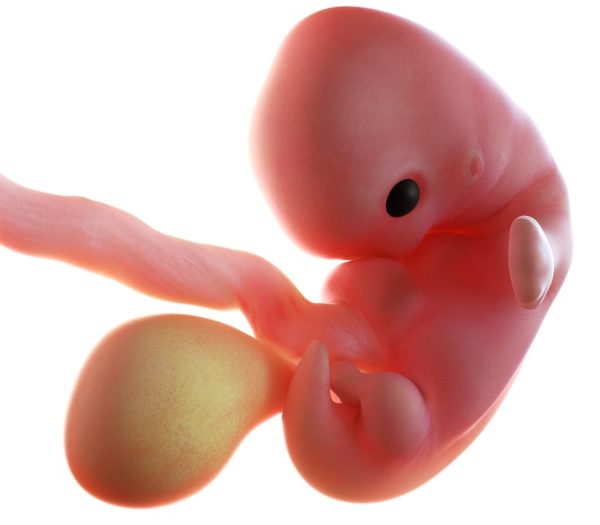
У малыша ещё есть «хвостик», но он скоро исчезнет
К 7 неделе вынашивания малыш по размеру сравним с небольшой виноградиной или фасолью. Длина тела составляет около 7–13 мм, масса тела — чуть менее 1 г. В развитии крохи происходят следующие изменения:
- начинают формироваться черты лица — появляются зачатки глаз, носа, ушей, губ;
- в области будущих половых органов появляется бугорок;
- удлиняются пальцы, но они ещё соединены друг с другом перепонками;
- формируются полушария мозга;
- сердце делится на камеры;
- образуются зачатки бронхов, лёгких, пищевода, толстой кишки, надпочечников;
- печень вырабатывает кровь;
- тело немного выпрямляется — принимает вид дуги;
- пуповина сформирована, начинает действовать маточно-плацентарный кровоток;
- малыш начинает шевелиться, но пока совершенно незаметно для мамы;
- формируются суставы и предплечья;
- закладываются зачатки молочных зубов;
- имеется «хвостик», который в будущем превратится в отдел позвоночника;
- скелет полностью состоит из хрящей.
На УЗИ различить малыша невооружённым взглядом пока проблематично, органы ещё не сформированы
Врач пока не оценивает их развитие, на внеплановом УЗИ обращает внимание на сердцебиение плода, место прикрепления плаценты, размеры эмбриона
Что делать, если красно-коричневые, кровянистые выделения из влагалища у беременной женщины на раннем сроке
Уважаемая Наталья!
Женщины из Москвы, Санкт-Петербурга, Саратова и других городов часто спрашивают онлайн у врача в сарклиник про светло-бежевые, коричневые или коричневатые, красные или красноватые, красно-коричневые, красно-бежевые и бежево-красноватые мажущие выделения из половых путей, из влагалища во время беременности в 1, 2, 3 триместре, в 1-й или 2-й половине беременности, на 1 – 9 месяце беременности, в 3 – 5 недель. Такие выделения из влагалища встречаются у 25% женщин во время беременности.
Вариантов, из-за которых могут быть такие кровянистые выделения или мазня, очень много. Например, выделения могут быть связаны с такими причинами, как имплантация плодного яйца в слизистую оболочку матки, гормональные нарушения, угроза выкидыша, самопроизвольный аборт, нехватка прогестерона, эрозия шейки матки, внематочная беременность или пузырный занос (это не Ваш случай, смотрите УЗИ), замершая беременность, ретрохориальная гематома, половые инфекции, полипы влагалища, во втором триместре беременности — отслойка плаценты.
Учитывая Ваш анамнез, выделения, боли, больше шансов за угрозу прерывания беременности или нарушение гормонального фона. Но точный ответ можно дать только после полного обследования и оценки всех факторов. Вам лучше обратиться к своему гинекологу для комплексной оценки ситуации. Возможно, Ваш врач назначит дюфастон или утрожестан, дицинон или но-шпу, но все будет решаться на месте по ситуации. Желаем Вам крепкого здоровья и сохранения беременности. Не переживайте, не прыгайте, не бегайте, не поднимайте тяжести, больше отдыхайте и воздержитесь от сексуальной жизни. Адекватно назначенное лечение обязательно поможет.
Имеются противопоказания. Необходима консультация Вашего лечащего гинеколога.Размер плода на седьмой неделе беременности
Размер плода на седьмой неделе равен 7,5 мм, а его вес составляет 0,8 граммов. Тело зародыша имеет форму дуги, половину размера туловища составляет головка. Между ней и телом уже начинается образование будущей шеи. В дистальной части туловища появляется небольшой хвостик.
На этой неделе начинают активно развиваться руки ребенка. Пальцы еще не сформированы, но на кистях уже имеются межпальцевые промежутки. Ноги становятся более длинными, на них начинают образовываться пальцевые пластинки. Между ног появляется бугорок, из которого уже совсем скоро начнут формироваться половые органы.
Продолжает развиваться лицо плода. Появляется прообраз носа – носовая ямка, закладываются нижняя и верхняя челюсти, развиваются уши.
Начинает расширяться и вытягиваться трахея зародыша, начинают формироваться бронхи. Происходит закладка надпочечников.
Головной мозг активно развивается и уже может посылать простые сигналы к зачаткам будущих мышц. Благодаря этому плод начинает шевелиться.
Главным событием седьмой недели является окончательное формирование пуповины, благодаря чему происходит образование маточно-плацентарного кровотока. Теперь у матери и плода единая система кровообращения, через которую ребенок будет получать кислород и питательные вещества напрямую, из организма матери.
Анализы и УЗИ
Тридцать третья неделя беременности – оптимальное время для третьего УЗИ. Его цели:
- оценить, соответствуют ли норме показатели развития плода;
- определить зрелость плаценты;
- измерить объем амниотической жидкости.
Результаты исследования важны для определения способа родоразрешения, поскольку при ягодичном предлежании зачастую рекомендуется кесарево сечение.
В третьем триместре во время каждого визита в гинекологию вам будет предложено сделать кардиотокографию, или КТГ. Вы отдыхаете полулежа на кушетке в течение 30 минут, а специальные датчики на вашем животе измеряют сердцебиение плода. Также нажатием кнопки женщина фиксирует каждый эпизод шевеления.
Расшифровка КТГ при беременности 33 недели проводится гинекологом в этот же день, чаще всего сразу в присутствии беременной. Одним из главных показателей является БЧСС – базальная частота сердечных сокращений. В норме она должна составлять от 120 до 160 ударов в минуту.
Особенности состояния плода
Данный срок внутриутробного развития характерен развитием у малыша специфических изменений. Ребенок на этом сроке своего развития является уже довольно развитым.
Важно помнить, что многие особенности могут быть физиологическими и не являться патологией. Так, на особенности конституции малышей сильное влияние оказывают параметры его родителей
При оценке внутриутробного развития доктор обязательно будет учитывать эти особенности.
Только при помощи нескольких диагностических обследований можно выявить какие-либо отклонения и нарушения во внутриутробном развитии малыша.
Развитие на этом сроке
Для того чтобы определить основные критерии внутриутробного развития малыша на этом этапе, врачи используют специальные клинические признаки. Одними из них являются анатомические особенности :
На этом сроке беременности вес ребеночка уже достигает 2000-2100 граммов. Рост малыша при этом составляет приблизительно 43-44 см
Важно помнить, что эти параметры являются ориентировочными. У женщин, которые вынашивают сразу несколько малышей одновременно за одну беременность, детки могут развиваться по-разному
Часто бывает так, что один ребенок развивается несколько интенсивнее, чем другой. Это может проявиться и тем, что размеры его тела будут больше.
Окружность головы малыша на этом этапе его внутриутробного развития составляет около 29-33,3 см. При выполнении обследования можно также измерить и параметры других анатомических образований. Так, окружность животика ребенка на этом этапе составляет приблизительно 26,8-32,5 см.
При ультразвуковом исследовании врач может также определить размеры некоторых косточек. Так, длина бедер малыша на этом сроке его развития составляет 5,8-6,8 см, плечиков — 5,5-6,3 см.
Физиологические изменения
На этом сроке своего внутриутробного развития малыш ведет уже достаточно активную внутриутробную жизнь. Если в мамином животике находится достаточное количество околоплодной жидкости, ребеночку комфортно двигаться. Активность малыша чувствует сама женщина, ее также можно обнаружить во время проведения ультразвукового исследования.
На этом этапе внутриутробного развития у малыша начинают происходить изменения в конфигурации тела. Постепенно накапливается жировая ткань. Это необходимо для того, чтобы малыш после своего рождения был адаптирован к жизни в новой среде обитания.
Жировая ткань имеет терморегуляторную функцию. Именно благодаря необходимому количеству жировых депо ребенок не переохлаждается сразу же после своего появления на свет. У недоношенных деток, которые родились раньше положенного срока, часто возникают проблемы с теплорегуляцией.
Расположение ребенка в матке является также очень важными. Как правило, на этом сроке беременности малыш уже принимает правильное положение. При этом его голова находится внизу, по направлению к половым путям.
Положение ребенка в матке является важным оцениваемым показателем для определения тактики родовспоможения. малыша является физиологически невыгодным. Данное состояние требует более внимательного подхода со стороны врачей.
Помимо анатомии малыша, врач обязательно учитывает и особенности других детских органов. Очень важным образованием является плацентарная ткань. Значение плаценты нельзя переоценить. Этот орган является непосредственным участником в системе кровообращения между мамой и малышом.
В плаценте проходят кровеносные сосуды, посредством которых организм малыша обеспечивается всеми необходимыми компонентами, необходимыми для его полноценного роста и развития.
Для того чтобы определить патологии плацентарного кровотока, доктора используют доплер. Для каждого срока беременности существуют определенные нормы. Их использование позволяет врачам своевременно выявлять различные патологии. При помощи доплера доктор может оценить и эффективность кровотока по плацентарным кровеносным сосудам.
Малыш в периоде своего внутриутробного развития находится в водной среде. Это обеспечивается наличием в матке околоплодной жидкости. Для того чтобы ребенок полноценно рос и развивался, необходимо ее достаточное количество.
Снижение околоплодной жидкости может привести к развитию опасных для плода состояний. Количество амниотической жидкости обязательно оценивается во время проведения ультразвукового обследования.










