Календарь беременности. 6-я акушерская неделя
Содержание:
- Запреты, советы и дельные рекомендации
- Профилактика и лечение брадикардии плода
- Признаки наступления беременности, ощущения женщины, выделения
- Основные этапы ЭКО
- Что происходит с малышом
- Описание
- Анализы и исследования
- Тревожные симптомы
- Как начинается и развивается беременность
- Как чувствует себя мама на 12 неделе беременности
- Как меняется ребенок?
- Что происходит с эмбрионом на 6 неделе беременности?
- Эмбрион 3 недели
- Рекомендации и советы для будущих мам
- Трофобластические опухоли
- Причины коричневых выделений во время беременности
- Рекомендации для будущей мамы
Запреты, советы и дельные рекомендации
Плацента пока еще пребывает на этапе формирования. Кровь практически не фильтруется при попадании в плод. Из-за этого вредные вещества и токсины могут легко навредить малышу. Поэтому вопрос сохранения адекватного двигательного режима, сбалансированного питания и профилактической витаминотерапии остается особенно актуальным.
Наиболее распространенными рекомендациями врачей являются:

- Употреблять максимально простую, но натуральную пищу. Учитывая возможное развитие запора, неплохо увеличить в рационе количество кураги, изюма, свеклы и других источников клетчатки. Они стимулируют перистальтику и помогут избавиться от неприятных симптомов.
- Для дополнительного облегчения прохождения каловых масс по кишечнику рекомендовано употреблять до 1,5 л воды в день.
- Под запретом остается табак и алкоголь.
- Если иногда хочется скушать какие-то не очень полезные продукты (чипсы, сладости), то можно немного себя побаловать. Главное – не злоупотреблять ими.
На 6 неделе беременности продолжают закладываться органы и системы. Не рекомендуется использовать медикаментозные препараты без предварительной консультации у доктора
Особо осторожно женщине нужно вести себя с антибактериальными, гормональными и противовирусными средствами
Интимная жизнь без ограничений. Что касается физических упражнений, то стоит отказаться от подъемов тяжестей и активных прыжков. Однако пешие прогулки и утренняя гимнастика принесут только пользу для матери.
Прием витаминных комплексов оправдан, если из-за постоянной тошноты нет возможности обеспечить сбалансированность рациона. Фолиевая кислота остается обязательным препаратом. Она нужна для нормального развития нервной трубки плода.
Профилактика и лечение брадикардии плода
К брадикардии склонны женщины с хроническими заболеваниями сердечно-сосудистой, эндокринной, пищеварительной систем, ожирением, психическими расстройствами. Факторами риска также являются:
- Постоянный эмоциональный стресс – например, из-за напряженной работы, нездоровой обстановки в семье (в том числе физического и сексуального насилия);
- Физический дискомфорт – в частности, регулярное поднятие тяжестей, занятия спортом, работа или проживание в высокотоксичной среде, нарушения питания;
Лечение этого заболевания зависит от его интенсивности, риска для здоровья матери и плода, причин появления. Основная цель терапии заключается в устранении провоцирующего фактора, снижении опасности для женщины и будущего ребенка:
- При легкой брадикардии врач назначает профилактические меры – прогулки на свежем воздухе, малоинтенсивные физические упражнения, прием минерально-витаминных комплексов, диетическое питание и т. д. В этом случае будущая мать не остается на лечении в стационаре, лишь проходит регулярные обследования.
- Тяжелая брадикардия может привести к потере беременности, поэтому пациентка помещается на сохранение в больничный стационар. Врач назначает лечение основного заболевания матери, вызывающего патологию, параллельно стимулирует плацентарный кровоток, чтобы уменьшить или исключить гипоксию плода. Однако, даже если эти проблемы решены, женщина остается под наблюдением до конца беременности. Обычно в таких случаях назначается кесарево сечение, так как естественные роды ребенок может просто не пережить.
Выявление брадикардии плода на ранних сроках – залог успешного лечения этого заболевания. Поэтому всем беременным женщинам, даже если они не входят в группу риска и не имеют видимых симптомов патологии, рекомендуется регулярно посещать акушера-гинеколога и проходить медицинские обследования.
Признаки наступления беременности, ощущения женщины, выделения
На этом сроке плод ещё очень мал, чтобы как-то беспокоить свою маму. Уровень прогестерона растёт, поэтому женщина может чувствовать следующие признаки:
- слабость;
- быструю утомляемость;
- головокружение;
- жжение и лёгкое покалывание в груди.
Все эти проблемы связаны с изменением гормонального фона женщины. Грудь готовится к кормлению малыша. Под действием гормонов окрас ареолы соска меняется, а сам сосок набухает. Однако вышеприведённые признаки характерны и для женщины, у которой должны начаться критические дни. Матка давит на мочевой пузырь, в связи с чем будущая мама часто бегает в туалет по-маленькому. В нижней части живота женщина может чувствовать небольшой дискомфорт. А вот сам животик пока что не растёт. Если у женщины наблюдается токсикоз, то он просто изматывает будущую маму. В связи с этим у неё может возникнуть депрессия.
Сейчас у женщины наблюдаются нормальные светлые выделения, которые могут быть белыми или желтоватыми, но не обильными. Нужно обратиться к врачу, если они стали следующими:
- зеленоватыми;
- творожистыми;
- ярко-жёлтыми;
- дурнопахнущими.
Все вышеприведённые выделения свидетельствуют о наличии инфекции. На шестой неделе иногда возникают молочница и кольпит. Если же у женщины наблюдаются кровянистые выделения, то медлить нельзя — нужно как можно быстрее посетить гинеколога. Такие выделения могут свидетельствовать об угрозе прерывания беременности.
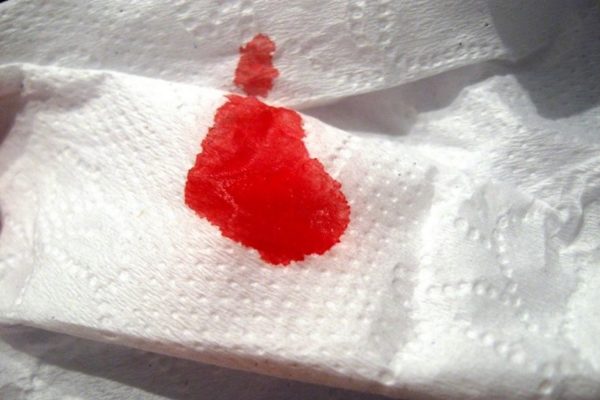
Кровянистые выделения на шестой неделе могут свидетельствовать об угрозе прерывания беременности
Примерно на шестой неделе я узнала о двух моих беременностях. С первым ребёнком я чувствовала себя очень хорошо и наслаждалась новым состоянием. Меня вообще ничего не тревожило. А вот со вторым малышом я могла долго спать даже днём, испытывая сильную слабость. Мне было свойственно расплакаться без повода от того, что я сама себе казалась очень беззащитной. В транспорте я ездила с трудом. Конечно, меня не рвало, но чувствовала я себя очень плохо. Меня подташнивало, начинала кружиться голова. В магазине я вела себя просто неадекватно: у меня чуть ли не слюни текли при виде всяких неполезных продуктов. Хотелось помидоров с уксусом или чипсов с самой острой приправой. Меня просто трясло, когда я видела эти продукты. Такое состояние длилось где-то до двух месяцев. А когда оно закончилось, я наконец-то с облегчением вздохнула и смогла насладиться своим «интересным» положением.
Основные этапы ЭКО
Экстракорпоральное оплодотворение проходит в несколько этапов:
-
предварительная диагностика (пары);
-
гормональная стимуляция;
-
пункция фолликулов;
-
непосредственно искусственное оплодотворение;
-
перенос эмбрионов в полость матки;
-
контроль над развитием беременности.
Обследование
Предварительное обследование является обязательным этапом подготовки к ЭКО. Мужчина и женщина встречаются с репродуктологом, который отвечает на их вопросы и подробно рассказывает обо всех тонкостях искусственного оплодотворения. После этого пару начинают готовить к процедуре. Специалист выдает направление на лабораторные и диагностические исследования.
Результаты диагностики используют для выбора программы ЭКО в Москве.
Гормональная стимуляция
Чтобы повысить шансы на наступление беременности, проводится стимулирование овуляции с помощью индивидуально подобранной гормональной терапии. Схема приема гормональных препаратов всегда разрабатывается индивидуально в зависимости от целого ряда факторов.
Кроме стимуляции овуляции для получения пригодных к зачатию ооцитов, целью терапии является подготовка женского организма к последующему приему эмбриона.
Пункция фолликулов
Как только яйцеклетки созрели для экстракорпорального оплодотворения производится их забор. Пункция фолликулов проводится трансвагинально под постоянным контролем УЗИ. Пункционная игла прикрепляется к ультразвуковому зонду, благодаря чему специалист, осуществляющий процедуру, может наблюдать всю картину на мониторе.
После, ооциты помещают в специальную питательную среду, где они будут находиться непосредственно до начала процесса оплодотворения сперматозоидами.
К этому же времени необходимо получить сперматозоиды (партнера или донора), которые, также, должны пройти специальную подготовку.
Оплодотворение ЭКО
Подготовленные сперматозоиды помещают к яйцеклеткам в «пробирку», где и происходит процесс оплодотворения.
Если сперма содержит недостаточное количество пригодных (подвижных) сперматозоидов, то в яйцеклетку с помощью специальной инъекции вводится, заранее отобранный активный и морфологически правильный сперматозоид, этот метод называется ИКСИ.
Оплодотворенные яйцеклетки переносят в специальный инкубатор, где происходит дальнейшее развитие эмбриона. В эмбриологической лаборатории создаются близкие к естественным условия для полноценного развития эмбрионов.
Перенос эмбрионов в полость матки
Через 3–6 дней после искусственного оплодотворения необходимо перенести эмбрионы в полость матки. При необходимости, перед переносом проводится преимплантационная генетическая диагностика эмбрионов, которая позволяет выявить большинство хромосомных и генных нарушений.
Эмбрионы переносятся в матку через маленькую трубку (катетер).
Деликатное размещение зародышей в правильном месте с минимальным нанесением травм и манипуляций является залогом успеха.
Чаще всего переносят, не более двух эмбрионов. Это повышает шансы на успех и снижает риск наступления многоплодной беременности. Оставшиеся неиспользованными эмбрионы криоконсервируют.
Поддержание беременности
ЭКО беременность чаще всего определяют при помощи показателя ХГЧ (хорионический гонадотропин человека) в крови пациентки примерно через 2 недели после переноса эмбрионов. Чтобы поддержать наступившую беременность, женщине назначают специальную гормональную терапию (на основе прогестерона) – для успешного принятия эмбриона.
Внимательный подход и поддержка опытных специалистов нашего центра искусственного оплодотворения помогли многим парам зачать, выносить и родить здорового малыша. Многие наши пациенты возвращаются в клинику, чтобы провести ЭКО повторно, через несколько лет после рождения своего первенца.
Что происходит с малышом
Если попасть на УЗИ сейчас, можно услышать биение маленького сердечка. Частота сокращений 110-130 в минуту!
Сердечко крохотное, да и бьется так часто, что стетоскопом не прослушивается, а на УЗИ сердцебиение отображается в виде пульсирующей точке.
Каждый день зародыш меняется. Внешне эти изменения не видны, но внутри крохотного организма происходит настоящее чудо:
- оформляются глазные впадины, что позволяет дифференцировать лицо;
- закладывается наружное ухо и глазные яблоки;
- образуется головной мозг, в котором выделяются отделы (гипофиз, мост, мозжечок);
- формируются легкие, поджелудочная железа;
- оформляются гендерные различия, у мальчиков появляются яички, у девочек — яичники;
- обосабливается спинной мозг;
- укрупняются зачатки верхних и нижних конечностей.
Внешне эмбрион похож на маленького головастика или запятую. У него даже есть хвостик, который исчезнет к 8-9 неделе.
Описание
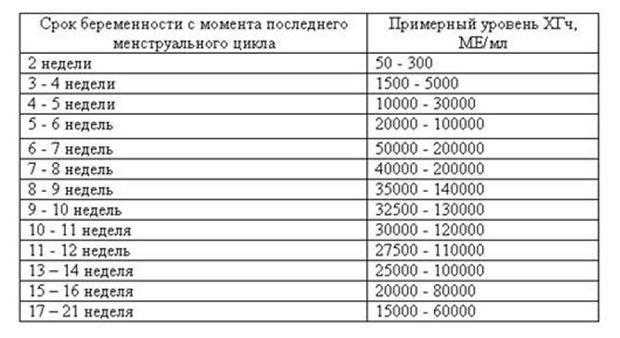
Бета-ХГЧ — гормон, который делает возможным раннее определение беременности начиная с 6–8 дня после оплодотворения.
Клетки оболочки зародыша — хориона — вырабатывают гормон. На основании анализа крови на b-ХГЧ определяется присутствие в организме хориальной ткани, и наличие беременности.
ХГЧ состоит из двух единиц альфа- и бета-ХГЧ. Альфа-составляющая ХГЧ имеет схожее строение с единицами гормонов ТТГ, ФСГ и ЛГ, а бета-ХГЧ — уникальна. Поэтому в диагностике решающее значение имеет лабораторный анализ b-ХГЧ. В крови бета-субъединица присутствует в составе димера и свободном виде.Функции гормона
В первом триместре беременности бета-ХГЧ стимулирует образование гормонов, необходимых для развития и поддержания беременности: прогестерона, эстрадиола и свободного эстриола. При нормальном развитии беременности синтез этих гормонов переключается на плаценту на более поздних сроках.
У плода мужского пола бета-ХГЧ стимулирует клетки Лейдига, которые синтезируют тестостерон. Гормон тестостерон способствует формированию половых органов по мужскому типу, а также оказывает воздействие на кору надпочечников эмбриона.ПоказанияЖенщины:
- ранняя диагностика беременности;
- динамическое наблюдение за течением беременности;
- аменорея;
- подозрение на эктопическую беременность;
- оценка полноты оперативного прерывания беременности;
- подозрение на угрозу прерывания беременности и неразвивающуюся беременность;
- диагностика трофобластических заболеваний (хорионэпителиомы, пузырного заноса);
- контроль эффективности лечения трофобластических заболеваний;
- динамическое наблюдение после перенесённого трофобластического заболевания.
- пренатальная диагностика (входит в состав тройного теста вместе с АФП и свободным эстриолом).
Мужчины:
Подготовка
Кровь рекомендуется сдавать утром, в период с 8 до 11 часов. Взятие крови производится натощак, спустя 6–8 часов голодания. Допускается употребление воды без газа и сахара. Накануне сдачи исследования следует избегать пищевых перегрузок.
Чувствительность метода в большинстве случаев позволяет диагностировать беременность уже на 1–2 днях задержки менструации. Скорость образования ХГЧ у женщин может варьировать, поэтому лучше проводить исследование после 3–5 дней задержки менструации во избежание ложноотрицательных результатов.
В случае сомнительных результатов тест следует повторить дважды с интервалом в 2–3 дня.
При определении полноты удаления эктопической беременности или аборта, определение ХГЧ проводится через 1–2 дня после операции, для исключения ложноположительного результата.
Интерпретация результатов
Единицы измерения: мМЕ/мл.
Референсные значения:Мужчины: 0–10Женщины (не беременные): 0–10Женщины беременные*:
| Беременные 1 нед | 50–500 | мМЕ/мл. |
| Беременные 2 нед | 100–5000 | мМЕ/мл. |
| Беременные 3 нед | 500–10000 | мМЕ/мл. |
| Беременные 4 нед | 1000–50000 | мМЕ/мл. |
| Беременные 5 нед | 10000–100000 | мМЕ/мл. |
| Беременные 6–8 нед | 15000–200000 | мМЕ/мл. |
| Беременные 9–14 нед | 10000–100000 | мМЕ/мл. |
| Беременные 15–16 нед | 10000–100000 | мМЕ/мл. |
| Беременные 17–18 нед | 10000–60000 | мМЕ/мл. |
| Беременные 19–20 нед | 10000–60000 | мМЕ/мл. |
| Беременные 21–22 нед | 10000–60000 | мМЕ/мл. |
| Беременные 23–24 нед | 10000–60000 | мМЕ/мл. |
| Беременные 25–26 нед | 10000–60000 | мМЕ/мл. |
| Беременные 27–28 нед | 10000–35000 | мМЕ/мл. |
| Беременные 29–30 нед | 10000–35000 | мМЕ/мл. |
| Беременные 31–32 нед | 10000–35000 | мМЕ/мл. |
| Беременные 33–34 нед | 10000–35000 | мМЕ/мл. |
| Беременные 35–36 нед | 10000–35000 | мМЕ/мл. |
| Беременные 37–40 нед | 10000–35000 | мМЕ/мл. |
*Срок указан в гестационных неделях
Анализы и исследования
Подозревая беременность и сделав домашний тест, женщина обращается к гинекологу. Становиться на учет еще рано, однако врач уже может назначить ряд предварительных исследований:
- общий анализ крови и мочи;
- тест на ВИЧ, гепатиты и СПИД;
- определение группы крови и резус-фактора.
Если же речь идет о 5 неделе от зачатия – эмбриональном сроке, который больше акушерского на 2 недели, — вас ждет обширный список анализов и консультаций узких специалистов.
Что видно на УЗИ
Ультразвук позволяет точно подтвердить или опровергнуть факт беременности. На 5 неделе эмбрион уже хорошо различим, специалист оценивает размер и количество зародышей, состояние матки и соответствие этих показателей предполагаемому сроку гестации. Иными словами – вам точно скажут, сколько недель и дней сейчас будущему ребенку.
В некоторых случаях на пятой неделе уже можно прослушать сердцебиение плода.
Тревожные симптомы
Периодическая тошнота, быстрая утомляемость и нервозность — пусть и не самые приятные, но совсем неопасные проявления беременности. Они не требуют консультации врача, а скорее служат показателем, что женщине необходим отдых.
Но есть и тревожные признаки, которые могут возникать в этот период. И если они появляются, обратиться к врачу нужно как можно скорее.
Неукротимая рвота
В результате тяжелого токсикоза рвота может возникать слишком часто. Неукротимой считают рвоту, которая происходит после каждого приема пищи или более шести раз в день. Это состояние опасно тем, что женщина стремительно теряет питательные вещества, воду, минеральные соли. А это создает риски как для развивающегося внутри малыша, так и для будущей мамы.
Как правило, восполнить потерю жидкости, минеральных веществ и остановить неукротимую рвоту в домашних условиях не удается. В этом случае нужна срочная консультация врача и госпитализация в стационар.
Повышение температуры
Температура может повышаться на фоне инфекционного заболевания, а любая инфекция сейчас создает угрозу для развития ребенка и жизни матери. Поэтому обратиться к врачу нужно, даже если вы подозреваете обычную простуду.
Изменение вида выделений
На шестой неделе беременности выделений может стать больше. Если они светлые и не имеют запаха, это нормально, и не представляет угрозы для развития крохи. Насторожиться нужно, если выделения стали другими. Например, творожистыми, слишком обильными или вызывающими зуд. В этих случаях речь может идти об инфекции, остановить развитие которой можно лишь своевременной терапией.
Алые выделения — еще один тревожный сигнал. Так как менструации после зачатия невозможны, они могут говорить о риске прерывания беременности или ее патологиях. А вот коричневые выделения на шестой неделе беременности хоть и вызывают тревогу женщины, не столь опасны. Но и при их возникновении обратиться к врачу стоит, чтобы убедиться, что беременность протекает нормально.
Боли в животе
Если на шестой неделе беременности болит живот, нужно разобраться со своими ощущениями. Дискомфорт может быть вызван вздутием, и если это так, он не представляет опасности. Тревожным сигналом для будущей мамы должны стать тянущие ощущения, похожие на менструальные боли.
pixabay.com  / nastya_gepp
Как начинается и развивается беременность
Оплодотворение
Каждый раз в середине менструального цикла один, реже несколько, фолликул созревает в яичниках. В фолликуле находится яйцеклетка. Момент выхода яйцеклетки из фолликула называется овуляцией. После выхода яйцеклетка подхватывается маточными трубами и медленно перемещается по направлению к полости матки. Если в этот небольшой (3-6 дней) промежуток времени женщина вступает в половой контакт без средств, предохраняющих от беременности, возможно наступление беременности. Яйцеклетка вырабатывает особые вещества, сигнализирующие сперматозоидам о том, где она находится. Если «рандеву» состоится, происходит оплодотворение. Начинается беременность.
Оплодотворение происходит в маточных трубах, ещё до попадания яйцеклетки в полость матки. После слияния яйцеклетки и сперматозоида образуется зигота, с которой начинается рост эмбриона.
Что при этом происходит и как выглядит эмбрион? Как будет меняться размер эмбриона по неделям? Какие изменения будут происходить в процессе роста и развития? Как выглядят фото эмбриона по неделям? Чтобы наблюдать, как развивается эмбрион по неделям и месяцам, применяется УЗИ.
Как чувствует себя мама на 12 неделе беременности
Итак, самый непредсказуемый и рискованный для зарождающейся жизни период пройден, малыш достаточно прочно закрепился и продолжает свое активное развитие. Самое главное для него сейчас — спокойствие и хорошее самочувствие мамы. Какие же важные изменения происходят в организме беременной и как она себя чувствует к концу первого триместра?
К этому времени женщина привыкает к своему новому состоянию, ее чуть меньше тревожит токсикоз, а постоянные дискомфорт и слабость постепенно проходят. Не стоит переживать, если утренняя тошнота по-прежнему сохраняется, полностью неприятный симптом уйдет несколько позже — к 14–16 неделе, когда уже полностью будет сформирована плацента.
pixabay.com  / Philip Walker
Мария Прохорова предупреждает о возможных небольших изменениях в работе кишечника.
Наладить работу желудочно-кишечного тракта поможет правильное питание, употребление в пищу большого количества зеленых овощей, соблюдение питьевого режима и умеренные физические нагрузки.
Матка продолжает увеличиваться в размерах, она давно вышла за пределы лона и постепенно поднимается в брюшную полость. За счет этого она оказывает чуть меньше давления на мочевой пузырь, и частота позывов к мочеиспусканию уменьшается, зато может давить на кишечник, доставляя некоторый дискомфорт.
Как правило, к этому времени женщине из-за растущего животика может стать тесно в любимых брюках или узких джинсах. Уже на этом сроке беременной рекомендовано носить более комфортную одежду. То же самое относится и к нижнему белью. Бюстгальтер должен быть удобным и мягким, чтобы не нарушать процесс кровообращения в увеличивающейся молочной железе.
Возможно появление изменений на коже в виде пигментных пятен, которые порой сопровождают беременность и сильно пугают будущих мам.
Есть и приятные новости — в этот период многие женщины отмечают, что волосы стали более пышными, объемными и блестящими, а состояние ногтей заметно улучшилось.
После 12 недели беременную перестают мучить эмоциональные качели. Гормональный фон более-менее нормализуется, и настроение становится более стабильным. Впрочем, близким людям не стоит забывать, что женщина по-прежнему находится под влиянием гормонов, поэтому эмоциональные всплески — явление нормальное. К этому нужно отнестись с пониманием и немного потерпеть. Сейчас будущая мама как никогда нуждается в поддержке и любви со стороны родных.
На этом сроке уже возможна незначительная прибавка в весе, однако доктор предупреждает, что она не должна превышать 2,5 кг и рекомендует стараться не набирать более 300 г в неделю. Есть женщины, которые к этому моменту не прибавляют совсем, это тоже вариант нормы.
Выделения должны быть слизистыми и прозрачными, могут стать чуть более обильными, чем раньше. Это нормально. А вот боли внизу живота в идеале не должны беспокоить женщину.
Как меняется ребенок?
Развитие плода продолжается в интенсивном темпе. На данном этапе все больше дифференцируются внутренние органы. Главными изменениями остаются:
- Практически окончательное деление главного мозга на отделы. Они пока выглядят как маленькие пузырьки, но уже имеют свои собственные места локализации. Это обусловливает увеличение головы зародыша в объемах.
- Формируются хрусталиковые и ушные плакоды. Из них в будущем вырастут соответственно полноценные глаза, орган слуха и равновесия. Многие ученые заверяют, что уже на данном этапе беременности эмбрион способен различать базовые колебания жидкости вокруг себя. Однако из-за отсутствия коры главного мозга, он пока не может их проанализировать.
- Малыш может уже немного поворачиваться и сгибаться. Подобные движения пока не ощущаются матерью, но свидетельствуют о дальнейшем развитии мускулатуры.
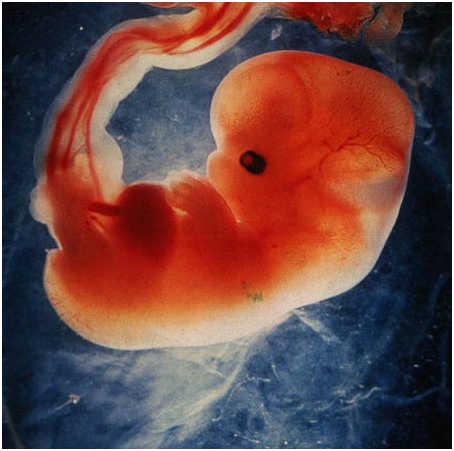
Когда на календаре уже 6 неделя беременности, это значит, что вес плода составляет примерно 2-3 грамма, а размер около 3-4 мм, не учитывая плодовые оболочки.
Что происходит с эмбрионом на 6 неделе беременности?
На 6 неделе беременности размер эмбриона примерно соответствует размеру сладкого горошка или зернышка граната. Он совсем крохотный, всего 6–7 мм в длину. За предыдущую неделю он вырос примерно в 3 раза, а за следующую увеличится вдвое.
Будущий малыш все еще похож на головастика, он согнут в форме буквы «C», у него есть хвостик, но уже обозначилась голова, начало формироваться лицо, появились зачатки ручек и ножек: они пока еще представляют собой почки, зачатки, но уже могут немного шевелиться. Появились зачатки носа, глаз, ушей, подбородка, шеи, щек, век. Уши пока еще представляют собой крохотные углубления в области шеи. Позже они поднимутся на свои привычные места и приобретут окончательный внешний вид. Зачатки, которые дадут начало глазам, пока представляют собой небольшие темные точки, просвечивающие сквозь кожу. Поначалу они находятся по бокам головы, в последующем постепенно смещаются к носу. В глазных яблоках уже есть хрусталик, радужка, роговица, сетчатка. Вы не сможете узнать, какой цвет глаз у вашего будущего малыша, но он уже предопределен на уровне генов. Система кровообращения эмбриона все больше усложняется. Сердце бьется с частотой 100–160 ударов в минуту, вдвое быстрее, чем у мамы. Раньше представлявшее собой простую трубку, теперь оно разделяется на 4 камеры. Из нервной трубки, которая проходит вдоль тела эмбриона, формируется головной и спинной мозг, нервы, позвоночник. В головном мозге возникают электрические волны: если бы ребенку в это время провели ЭЭГ, то их можно было бы зарегистрировать. Начинают формироваться большие полушария головного мозга. Активно идет формирование внутренних органов: развивается кишечник, появляются зачатки будущих легких и бронхиального дерева, почек, печени, главная эндокринная железа – гипофиз. В зачатках половых желез появляются первые простейшие половые клетки. Питание эмбриона происходит через плаценту и пуповину.
Эмбрион 3 недели
На 3 неделе эмбрион из стадии гаструлы переходит в стадию нейрулы. Эктодерма в области будущего позвоночника образует канавку, которая постепенно уходит вглубь эмбриона. Края канавки при этом смыкаются. Образовалась нервная трубка, которая станет головным и спинным мозгом. Образуется зачаток, который станет сердцем малыша.
На 3 неделе начинает формироваться плацента – система жизнеобеспечения эмбриона. Трофобласт и часть эктодермы образуют амнион и хорион. Амнион в народе называют «рубашкой». В амниотической полости собираются околоплодные воды. Хорион – это ворсинчатое образование, которое также продуцирует хорионический гонадотропин. Спустя какое-то время с участием мезодермы из хориона образуется плацента. К концу 3 недели эмбрион подрастает до размеров 4 мм.
Рекомендации и советы для будущих мам
На 6 неделе беременности для будущих мам будут актуальны следующие советы:
- Калорийность рациона следует увеличить, но всего лишь на 10%, что будет вполне достаточно для обеспечения потребностей плода в питательных веществах.
- Питание должно быть максимально разнообразным.
- Если работа будущей мамы связана с возможным риском для будущего малыша, например, требуются поднятие тяжелых предметов или частые командировки, рекомендуется как можно раньше встать на учет и получить соответствующую справку, чтобы воспользоваться положенными правами и добиться уменьшения уровня нагрузки на работе.
- Тем женщинам, которые имеют проблемы с щитовидкой, необходимо срочно сдать анализ крови, чтобы определить уровень гормонов и при необходимости подобрать соответствующий препарат. Недостаток выработки тироксина в организме женщины может резко замедлить развитие плода.
- Следует беречь себя от простуды и других возможных инфекций и уменьшить контакты с другими людьми, особенно в период эпидемий гриппа и других заболеваний.
По совету врача можно принимать препараты, восполняющие дефицит некоторых витаминов и микроэлементов, например, «Магнелис», содержащий достаточное количество магния. Но самостоятельное назначение любых лекарств недопустимо, так как это может спровоцировать негативные изменения в развитии плода. Также перед приемом нужно ознакомиться с описанием препарата и возможными противопоказаниями. А также не забывайте про прием фолиевой кислоты!
Трофобластические опухоли
Также динамика ВХГЧ дает возможность диагностировать трофобластические опухоли.
Частичный и полный пузырный занос
Если беременность развивается нормально, то после сливания сперматозоида и яйцеклетки образуется зигота, в которой вмещается генетическая информация отца и матери. Но в некоторых случаях происходит своеобразное изгнание хромосом яйцеклетки из плодного яйца. В таком случае у женщины развивается состояние, похожее на беременность, но только в нем участвует только генетический материал отца. Такое явление определяют как полный пузырный занос.
Если имеет место частичный пузырный занос, то информация яйцеклетки остается, однако удваивается информация сперматозоида.
И при нормальном течении беременности, и при пузырном заносе хромосомы отца определяют формирование плаценты и трофобласт. Если эти хромосомы удваиваются, то трофобласт развивается очень быстро, при этом в кровь начинает выделяться очень большое количество гормонов, среди которых – и гонадотропин человека. На этом и основывается диагностика этой болезни.
Если у женщины имеет место пузырный занос, то беременность нормально развиваться не может. В итоге происходит спонтанный аборт. Однако наибольшая опасность такого состояния в том, что гиперактивный трофобласт постепенно внедряется в матку, далее за ее пределы и, как следствие, потом происходит образование опухоли с метастазами.
Поэтому надо своевременно определить эту болезнь и провести лечение.
Главными признаками пузырного заноса являются:
- Постоянная, неукротимая рвота, намного боле мучительная, чем при обычном токсикозе.
- Маточное кровотечение (сильная мазня) на раннем сроке.
- Размеры матки больше, чем в норме на таком сроке.
- Симптомы преэклампсии (иногда).
- Дрожание пальцев, сильное сердцебиение, уменьшение веса (редко).
Когда отмечаются описанные выше признаки, важно обратиться к гинекологу, пройти УЗИ и сдать анализ на ХГЧ. Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л
Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы
Если беременность развивается нормально, то показатель этого гормона редко увеличивается больше 500000 МЕ/л. Существует приблизительный расчет норм гормона для каждого срока. Но если развивается пузырный занос, уровень ХГЧ отличается, в несколько раз превышая эти нормы.
Чтобы излечить пузырный занос, нужно удалить из матки весь трофобласт. Для этого проводят выскабливание либо другие оперативные вмешательства.
Может произойти так, что доброкачественный пузырный занос превратится в злокачественную хорионкарциному. Как правило, при этой опухоли очень быстро появляются метастазы. Но она хорошо поддается лечению с помощью химиотерапии.
Существуют следующие показания для проведения химиотерапии:
- Уровень ХГЧ выше 20000 МЕ/л спустя месяц после того, как пузырный занос был удален.
- Увеличение уровня этого гормона после того, как пузырный занос был удален.
- Метастазы в другие органы.
Хорионкарцинома
Хорионкарцинома может проявиться как после пузырного заноса, так и после родов или аборта. Если у женщины развивается это заболевание, то спустя 40 дней после того, как беременность завершилась, уровень ХГЧ не упал, а отмечается его прирост. Также могут отмечаться маточные кровотечения, признаки, которые свидетельствуют о метастазах. В такой ситуации есть показания к проведению химиотерапии, оперативного вмешательства. В дальнейшем пациентка должна пребывать под наблюдением. Насколько долго оно должно длиться, решает врач.
Причины коричневых выделений во время беременности
Период прорастания хориона в ткани эндометрия может протекать с выделениями коричневого цвета из влагалища. 1-2 неделя с момента оплодотворения характеризуется прикреплением плода к стенкам матки, в результате микротравм капилляров эндометрия выделившееся малое количество крои выходит из полости матки и попадает во влагалище.
Кровомазание в первые несколько недель, совпадающее по срокам с возможной менструацией, обусловлено незавершившейся перестройкой гормональной системы. Именно этот период является одним из критических моментов, от которых зависит существование беременности, рост и развитие плода.
Тревожным признаком следует считать подтвержденный факт беременности аптечными тестами, если на фоне коричневых выделений возникает выраженная боль в малом тазу.
Разобраться в причинах болей и кровомазания должен гинеколог, проведя ручное обследование и УЗИ для исключения грозной патологии – внематочной беременности.
Появление коричневых выделений во 2 триместре беременности может характеризовать отслоение части плаценты. Коричневого оттенка выделения сопровождаются спастическими болями. Кровомазание постепенно перерастает в обильное выделение крови и может нести угрозу жизни матери и сохранению плода.
Патологическое расположение части плаценты в области шеечного канала – частая причина коричневых выделений во время беременности. Выделение крови происходит из сосудов плаценты, не имеющих возможность прикрепиться к полноценному эндометрию.
Воспаления слизистой шейки матки: истинные или ложные эрозии могут вызывать выделения коричневого оттенка после полового соития.
Беременность не исключает заражение ИППП, поэтому кровомазание требует проведения комплексной диагностики.
Полезная информация по теме:
- Анализы на половые инфекции
- Прием гинеколога в клинике
- Диагностика гинекологических заболеваний
- Анализы в клинике и выезд на дом
- Диагностика кожных заболеваний
- Лечение выделений
- Диагностика при выделениях из уретры
- Хламидиоз
- УЗИ малого таза
- УЗИ на дому
- УЗИ простаты
- Причины выделений у женщин
- Причины выделений у мужчин
- Диагностика половых инфекций
Рекомендации для будущей мамы
На 6 неделе беременности разумно придерживаться следующих советов:
- Нужно питаться, применяя сбалансированные, полезные продукты, богатые витаминами и микроэлементами. Если возникают нехарактерные пристрастия и предпочтения в еде, их нужно удовлетворять в рамках обычного рациона. При запорах увеличивать слабящие ингредиенты (курагу, чернослив), при рвоте – количество употребляемой жидкости.
- Применять препараты, рекомендованные врачом, в том числе и витамины.
- При обычном течении беременности никаких противопоказаний к занятию сексом нет. Они могут возникнуть при возникновении угрозы прерывания беременности или других патологических состояниях.
- Физическая активность может сохраняться на среднем уровне. Если она была чрезмерной (занятие тяжелой атлетикой и т. д.), необходимо обсудить план двигательной активности с доктором. Во время беременности хороший эффект оказывает посещение специальной дородовой гимнастики.
Аборт на 6 неделе беременности
Не всякую беременность возможно продлить. В этом случае проводится её прерывание. Срок 6 недель делает эту процедуру возможной. Выбор метода осуществляется доктором с учетом всех факторов, а также особенностей беременности. Выбирая между медикаментозной процедурой, вакуум-аспирацией и т. д. необходимо помнить о том, что нет абсолютно безопасных абортивных средств, и даже на таком маленьком сроке прерывание беременности — серьезный шаг.
Вера Орлова, семейный врач, специально для Mirmam.pro