Что такое плацента
Содержание:
Диагностика предлежания плаценты
Анамнез. Диагностика предлежания плаценты начинается со сбора акушерско-гинекологического анамнеза
Стоит обратить внимание на наличие в нём перенесённых воспалительных процессов в матке и придатках, дисфункций яичников, аномалий развития матки, перенесённых абортов и операций (удаление миоматозных узлов, кесарево сечение) и осложнений после них
Жалобы. Главный симптом, который указывает на предлежание плаценты — безболезненные кровотечения из половых путей во второй половине беременности, которые периодически повторяются. Обычно это признак полного предлежания плаценты. При частичном предлежании кровотечения, как правило, появляются в конце беременности или с началом родовой деятельности. Безболезненное кровотечение в III триместре беременности, независимо от его интенсивности, должно рассматриваться как следствие предлежания плаценты до тех пор, пока диагноз не уточнён окончательно .
Осмотр врачом. Наружное акушерское исследование. Подозрение на аномальное расположение плаценты должно возникнуть при неправильном положении плода и высоком расположении предлежащей части плода (головки) над входом в малый таз. При пальпации головка ощущается не так чётко: как будто через губчатую ткань (стенки матки и плацента), и её можно принять за тазовый конец.
Состояние плода. При расположении плаценты в нижнем сегменте по задней стенке предлежащая часть часто выступает над лоном, смещаясь кпереди. Когда головка смещается кзади и к мысу, появляется ощущение сопротивления, что может привести к урежению сердцебиения плода. Однако диагностическая ценность указанных признаков низкая.
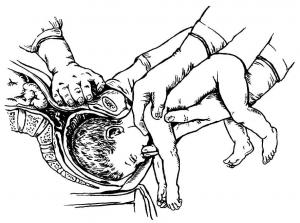
Влагалищное исследование беременной. Имеются чёткие диагностические признаки (наличие плацентарной ткани в области внутреннего зева), указывающие на аномальное расположение плаценты. Однако такое исследование необходимо проводить максимально бережно с целью предотвращения кровотечения. Если УЗИ показало полное предлежание плаценты, то от влагалищного исследования стоит вовсе отказаться.
Инструментальные методы исследования. Самым безопасным и наиболее объективным методом диагностики предлежания плаценты является ультразвуковое исследование (УЗИ).
УЗИ-диагностика предлежания плаценты
С помощью УЗИ возможно не только установить факт и вариант предлежания плаценты (полное, частичное), но и оценить размеры, площадь, структуру и степень зрелости плаценты, определить степень отслойки, а также узнать о «миграции плаценты» .
Метод точен на 98 %. Результат может быть ложноположительным при переполненном мочевом пузыре, поэтому в случае сомнений нужно повторить ультразвуковое исследование при опорожнённом мочевом пузыре .
Раньше применялись непрямые методы исследования (цистография, ангиография, использование радиоизотопов), но ультразвуковая диагностика вытеснила их.
При обнаружении неправильного расположения плаценты проводят динамический ультразвуковой контроль для оценки процесса «миграции плаценты». Контроль проводиться трансабдоминальным (через переднюю брюшную стенку) или трансвагинальным (через влагалище) доступом как минимум трёхкратно в сроках 16, 24-26 и 34-36 недель . Более достоверные результаты дает трансвагинальное УЗИ .
При отслойке плаценты с помощью УЗИ можно определить наличие гематомы (скопления крови) между плацентой и стенкой матки, если не произошло кровотечение из полости матки.
На каком сроке ставят диагноз предлежание плаценты
Диагноз ставят с 20 недель, так как 80 % предлежаний плаценты и низкое её расположение в ранних сроках беременности к доношенному сроку исчезают.
Лечение предлежания плаценты
Решающим фактором, определяющим тактику ведения беременности, является наличие или отсутствие кровотечения .
Особенности ведения беременности
Выбор метода лечения зависит от ряда обстоятельств :
- времени возникновения кровотечения (во время беременности, в родах) и его интенсивности;
- вида предлежания плаценты;
- срока беременности;
- состояния родовых путей (степень раскрытия шейки матки);
- положения и состояния плода;
- общего состояния беременной (роженицы);
- состояния гемостаза.
При отсутствии кровянистых выделений в первой половине беременности женщина может находиться под амбулаторным наблюдением. Необходимо соблюдать определённый режим: исключить физическую нагрузку, стрессовые ситуации, поездки, половую жизнь. Беременная должна чётко знать, что при появлении кровянистых выделений необходима срочная госпитализация в стационар .
Медицинское сопровождение беременных с предлежанием плаценты
При выявлении предлежания плаценты во второй половине беременности, особенно при полном предлежании, пациентка должна находиться в стационаре. Лечение в акушерском стационаре при сохранении удовлетворительного состояния беременной и плода направлено на продление срока беременности до 37-38 недель.
- Назначают строгий постельный режим, а также препараты, нормализующие сократительную деятельность матки (спазмолитики, β-адреномиметики, магния сульфат).
- Проводят лечение плодово-плацентарной недостаточности и анемии (препараты железа, поливитамины).
- По показаниям проводят переливание эритроцитной массы, свежезамороженной плазмы .
- Одновременно назначаются дезагреганты (препараты, препятствующие тромбообразованию), препараты, укрепляющие сосудистую стенку.
- Если нет уверенности в продлении срока беременности до 36 недель, то для профилактики развития синдрома дыхательных расстройств у ребёнка после родов беременным показано введение глюкокортикоидов (гормональных противовоспалительных средств).
Как рожать с предлежанием плаценты
В ряде случаев необходимо проведение экстренного кесарева сечения.
Показания к экстренным родам с помощью кесарева сечения (независимо от срока беременности):
- начавшееся кровотечение при полном предлежании плаценты;
- одномоментное массивное кровотечение, угрожающее жизни беременной, несмотря на срок беременности и состояние плода (плод нежизнеспособен или мертвый);
- повторяющиеся кровотечения;
- небольшие кровопотери в сочетании с анемией и снижением артериального давления .
Показания к плановому кесареву сечению:
- Полное предлежание плаценты является абсолютным показанием. В этом случае внутренний зев шейки матки полностью перекрыт плацентой, поэтому естественные роды невозможны. Кроме того, с началом родовой деятельности плацента будет прогрессивно отслаиваться, а кровотечение усиливаться. Такое состояние угрожает жизни роженицы и плода .
- Неполное предлежание плаценты, осложнённое сопутствующей патологией :
- неправильное положение плода (поперечное, тазовое, косое);
- узкий таз;
- рубец на матке;
- многоплодная беременность;
- выраженное многоводие;
- возраст первородящей и т. д.
Естественные роды при предлежании плаценты
Естественные роды через родовые пути с ранней амниотомией (вскрытием плодного пузыря) необходимо вести под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки (КТГ). Естественное родоразрешение возможно при неполном предлежании плаценты и благоприятных условиях:
- плод находится в головном предлежании;
- кровотечение отсутствует или остановилось после вскрытия плодного пузыря;
- отсутствует сопутствующая акушерская патология;
- шейка матки зрелая;
- родовая деятельность хорошая.
Однако чаще всего в случае предлежания плаценты акушеры выбирают оперативное родоразрешение. Кесарево сечение используется с частотой 70-80 % при данной патологии .
В раннем послеродовом периоде кровотечение также может возобновиться из-за нарушения процессов отделения плаценты, снижения сократительной способности матки и повреждения сосудистой сети шейки матки .
Секс и предлежание плаценты
Из-за риска кровотечения при предлежание плаценты рекомендуется физический и половой покой.
Трофобласт
В начале второго месяца эмбриогенеза трофобласт имеет большое количество вторичных и третичных ворсинок, которые придают ему лучистый вид. Ворсинки погружены в мезодерму хорионической пластинки, а на периферии прикрепляются к материнской децидуальной оболочке с помощью внешнего слоя цитотрофобласта. Поверхность ворсинки покрыта синцитием, лежащим на одном слое клеток цитотрофобласта, покрывающего сердцевину ворсинки, образованную васкуляризированной мезодермой. Капиллярная система сердцевины стволовых ворсинок вступает в контакт с капиллярами хорионический пластинки и соединительной ножки, давая начало внезародышевой сосудистой системе.
В течение следующих месяцев от стволовых ворсинок отрастают многочисленные мелкие веточки в окружающие лакунарные и межворсинчатые пространства. Сначала эти ворсинки примитивные, но до начала четвертого месяца клетки цитотофобласта и некоторые соединительнотканные клетки исчезают. Таким образом, материнскую и плодовую сосудистую систему разграничивают только синцитий и эндотелиальная стенка кровеносных сосудов ворсинок хориона.
Синцитий может утончаться, и большие его сегменты с несколькими ядрами отрываются, попадают в межворсинчатые кровяные лакуны. Такие обломки — синцитиальные узлы — попадают в материнскую сосудистую систему и конечно дегенерируют, не оказывая никаких симптомов. Исчезновение клеток цитотрофобласта начинается от меньших ворсинок и переходит на большие. Хотя некоторые элементы цитотрофобласта остаются в больших ворсинках, они не участвуют в обмене веществ между материнской и плодовой системами кровообращения.
Печень при нормальной беременности
При нормально протекающей беременности печень и селезенка вернее их размеры, остаются в пределах нормы. У части временных (около 60%) на 2–5 месяце беременности могут появляться пальмарная эритема и телеангиэктазии на коже груди, лица, шеи, рук, что обусловлено гиперэстрогенемией. Эти кожные проявления исчезают в течение первых двух месяцев после родов.
Беременности свойственен слабый холестаз, который связывается с влиянием эстрогенов. Он проявляется повышением содержания желчных кислот в сыворотке крови и замедлением экскреции бромсульфалена. Отмечается повышение щелочной фосфатазы (не более чем в 2-4 раза выше нормы) преимущественно за счет плацентарной фракции, которая в конце беременности составляет около 50% от общего уровня ЩФ сыворотки крови. Характерно повышение уровней холестерина (в 1,5-2 раза), триглицеридов (в 3 раза), а- и в-липопротеидов, фосфолипидов. перечисленные выше отклонения имеют наибольшую выраженность в третьем триместре, нарастая концу беременности. Уровень сывороточного билирубина, как правило, не изменяется, редко отмечается небольшое его повышение (не более чем 2 раза) в различные сроки беременности. Отмечается некоторое снижение уровней общего белка, альбуминов 20% от нормы, что объясняется простым разведением при увеличении объема циркулирующей крови, достигающего максимальных значении в конце второго и начале третьего триместра. Уровень у-глобулинов не изменяется или незначительно снижается. В то же время синтез некоторых белков в печени увеличивается во время беременности, что отражается в повышении уровней а- и в-глобулинов, церулоплазмина, трансферрина, фибриногена, некоторых факторов свертывания. Уровни у-глютамилтранспептидазы (у-ГТ), а также сывороточных аминотрансфераз в норме не изменяются. Нормализация измененных во время беременности биохимических показателей происходит в первые 4-6 недель после родов.
При физиологической беременности наблюдается повышение объема циркулирующей крови и увеличение сердечного выброса. Чрезвычайно важным является увеличение портального венозного давления, что связано с увеличением объема циркулирующей крови, а также с ростом беременной матки и повышением внутрибрюшного давления.
Кроме того, беременная матка, особенно в положении на спине, может сдавливать нижнюю полую вену, в результате чего увеличивается кровоток через систему v.azygos и возможно транзиторное расширение вен пищевода у здоровых беременных. Максимальное увеличение портального венозного давления наблюдается в конце второго – начале третьего триместра беременности, а также во втором периоде родов.
Гистологическое исследование печени у беременных не выявляет каких-либо патологических изменений. Возможны неспецифические изменения, выражающиеся в небольшом повышении содержания гликогена, жировых вакуолей в гепатоцитах.
Поражения печени, обусловленные патологией беременности
Эмбрион. 6 недель с момента оплодотворения.
На 6 неделе уже можно различить черты будущего лица. Развиваются конечности, пальчики. Малыш начинает совершать первые движения. На радужной оболочке образуется пигмент, обуславливающий цвет глаз. На 6 неделе сердцебиение эмбриона можно увидеть и услышать с помощью ультразвукового сканнера или УЗИ. Плацента полностью сформирована. Формируются зачатки лёгких, почек, половых желез, желудка и кишечника. Околоплодные воды уже окружают эмбрион. 6 неделя беременности в западных странах считается оптимальным временем для первого визита к врачу-гинекологу. Необходимо сделать УЗИ, сдать ряд анализов, пройти осмотр узких специалистов.
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
«Дорога жизни» длиной в девять месяцев
Самое удивительное, что плацента — орган одноразовый. Природа позаботилась, чтобы беременность прошла благополучно, поэтому «лепешка» помогает женщине справиться с вынашиванием плода. Она принадлежит малышу и делает все, чтобы он спокойно рос и развивался. Для этого у нее есть «дорога жизни» — пуповина.
Плацента, как губка, впитывает питательные вещества и кислород из крови мамы и отправляет их через пуповину малышу. При этом она умеет определять, что ребенку полезно, а что к нему пропускать нельзя.
Кровь мамы и ребенка не смешивается благодаря удивительной мембране, которая разделяет две сосудистые системы.
Важно!
Плацента не всесильна. Она не может задержать никотин и алкоголь, поэтому врачи так настаивают на том, чтобы будущие мамы отказались от вредных привычек.
Кровообращение плода
Перед рождением плода кровь от плаценты, примерно на 80% насыщенная кислородом, возвращается к плоду через пуповинную вену. Основная масса этой крови проходит через венозный пролив в нижнюю полую вену, минуя печень. Небольшая часть крови поступает в синусоиды печени и смешивается с кровью воротной системы кровообращения.
Сфинктерный механизм в венозном протоке регулирует поступление пуповинной крови в синусоиды печени. Если при сокращениях матки венозный приток растет, этот сфинктер закрывается, что предотвращает перегрузки сердца плода.
После короткого пути через нижнюю полую вену, где плацентарная кровь смешивается с деоксигенованой кровью, возвращающейся из нижних конечностей таза и почек, она попадает в правое предсердие. Из правого предсердия кровь попадает в овальное отверстие благодаря действию клапана нижней полой вены, и основная масса крови переходит в левое предсердие. Небольшая часть крови остается в правом предсердии благодаря задержанию ее нижним краем вторичной перегородки — раздельным гребнем. Здесь эта кровь смешивается с десатурированной кровью, которая возвращается от головы и верхних конечностей через верхнюю полую вену.
Из левого предсердия кровь, которая смешивается с небольшим количеством десатурированной крови из легких, попадает в левый желудочек и восходящую аорту. Поскольку венечные и сонные артерии являются первыми ветвями восходящей аорты, миокард и мозг поставляются хорошо оксигенированной кровью. Десатурованная кровь из верхней полой вены через правый желудочек попадает в легочный ствол.
Вследствие того, что сопротивление в легочных сосудах во время внутриутробной жизни высокое, основная масса крови проходит непосредственно в артериальный проток и нисходящую аорту, где она смешивается с кровью с проксимальной аорты. Из нисходящей аорты кровь направляется к плаценте двумя пуповинной артериями. Насыщение крови кислородом в пупочных артериях составляет около 58%. На пути от плаценты в органы плода кровь в пуповинной вене постепенно теряет высокую насыщенность кислородом через смешивания с десатурированной кровью. Смешивание крови может происходить в нескольких местах:
1) в печени (слияние с кровью, возвращающейся из воротной системы);
2) в нижней полой вене (с кровью от нижних конечностей, таза и почек);
3) в правом предсердии (с кровью от головы верхних конечностей);
4) смешивание с кровью от легких;
5) смешивание в месте вхождения артериального протока в нисходящую аорту.
Изменения кровообращения плода при рождении вызываются прекращением плацентарного кровотока и началом дыхания. В это время артериальный (Боталов) проток закрывается благодаря мышечным сокращениям ее стенки и количество крови, проходящей через легкие, растет. Это приводит к увеличению давления в левом предсердии. В это время давление в правом предсердии уменьшается вследствие прекращения плацентарного кровотока. Тогда первичная перегородка накладывается на вторичную, и овальное отверстие закрывается функционально. В сосудистой системе плода после рождения происходят выраженные изменения:
1. Закрытие пупочных артерий благодаря мышечным сокращением их стенок, термическим и механическим раздражителям, изменениям в насыщении кислородом. Полная анатомическая облитерация может продолжаться 2-3 мес. Дистальные части пупочных артерий образуют медиальные пупочные связки, а проксимальные части остаются открытыми и образуют верхние пузыре артерии.
2. Закрытие пуповинной вены и венозного протока происходит сразу после закрытия пупочных артерий. Кровь из плаценты еще некоторое время после рождения может поступать к плоду. После облитерации пуповинная вена образует круглую связку печени в нижнем крае серповидной связки. Венозный пролив проходит от круглой связки к нижней полой вены, также облитерируется и формирует венозную связь.
3. Закрытие артериального протока вследствие сокращения мышечной стенки наступает почти сразу после рождения и регулируется брадикинином и веществом, которое высвобождается в легких во время начального вдохе. Полная анатомическая облитерация длится 1-3 мес. Облитерированный артериальный проток образует артериальную связку.
Какие обследования необходимо пройти на сроке 12 недель
Несмотря на то, что самое опасное для плода время уже позади, риски замершей беременности существуют на любом сроке, поэтому будущая мама обязательно должна встать на учет в женскую консультацию, если до сих пор еще этого не сделала, регулярно наблюдаться и проходить все назначенные врачом обследования.
Мария Прохорова предупреждает, что самостоятельно определить состояние ребенка не представляется возможным, поскольку шевелений плода женщина пока не ощущает, а параметры сердцебиения невозможно определить в домашних условиях даже с помощью специальных датчиков.
pixabay.com  / No-longer-here
Поэтому будущим мамам рекомендуется встать на учет по беременности как можно раньше. Кстати, за постановку на учет до 12 недель даже полагается некоторое пособие от государства. Выплата небольшая, но все же.
Важно! На сроке 12–13 недель проводится первый пренатальный скрининг, который позволяет выявить возможные пороки развития плода на раннем этапе, если таковые имеются. В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови
Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие
В это важнейшее обследование входит высокопрофессиональное УЗИ и особый анализ крови. Диагностика должна проводиться врачом, который специализируется на выполнении таких скринингов. На аппарате доктор увидит общее состояние малыша, а также ряд важных параметров, таких как толщина воротникового пространства (ТВП), длина носовой кости, копчико-теменной размер, окружность головы и некоторые другие.
Многим родителям не терпится поскорее узнать пол будущего ребенка. Мария Прохорова поясняет, что на 12 неделе можно лишь предположить, появится на свет мальчик или девочка, но достоверно определить пол можно только по анализу крови. Или придется подождать следующего планового УЗИ, которое делается на сроке 20–22 недель.
В день проведения ультразвукового обследования пациентка параллельно сдает кровь, которая отправляется в лабораторию, где специальная программа рассчитывает генетические риски у плода.
Иногда случается так, что приходят плохие результаты. В таком случае Мария Прохорова призывает в первую очередь не паниковать, поскольку на параметры скрининга влияет много факторов, в том числе, например, расчет возраста. Если будущие родители старше 35 лет, то в программе автоматически закладывается возрастной параметр и результаты будут чуть хуже, чем у более молодых пациенток. В любом случае решение всегда остается за женщиной, и доктор не имеет права склонять ее в ту или иную сторону. Он может только успокоить, поддержать и проинформировать о возможных вариантах развития событий.
Если женщина еще не успела обследоваться при постановке на учет, то первый скрининг можно совместить с классическим обследованием и сдать общий анализ крови и мочи. Кроме того, сейчас самое время посетить узких специалистов. В обязательном списке:
- терапевт;
- стоматолог;
- отоларинголог;
- офтальмолог;
- другие врачи — при наличии показаний.
Толщина плаценты и ток крови внутри нее
Плацента может формироваться слишком тонкой или утолщенной. Тонким считается орган с недостатком массы при вполне нормальном по сроку беременности диаметре. Часто такая истонченная плацента указывает на имеющиеся у плода аномалии в развитии, имеющие врожденное происхождение. При такой истонченной плаценте формируется выраженная фето-плацентарная недостаточность, образующаяся в силу нарушений тока крови по сосудам. Поэтому наличие аномалий толщины плаценты считают высоким фактором риска для формирования такой проблемы, как ЗВУР. Она же приводит к серьезным проблемам ребенка уже после родов. Однако, тонкая плацента не сопровождается риском рождения детей со слабоумием.
А вот наличие толстой плаценты специалисты оценивают как очень хороший знак. У женщин, имеющих такую плаценту, обычно рождаются здоровые дети, кровь по сосудам циркулирует очень активно, малыш рождается без каких либо проблем с доставкой кислорода и питательных веществ. Ни о каких патологиях она не свидетельствует.