Допплерометрия, как метод оценки гемодинамики в системе мать-плацента-плод
Содержание:
Методы диагностики
Наиболее эффективным способом диагностирования маточно плацентарного плодового кровотока считают допплерометрию. Такой способ является наиболее результативным и позволяет выявить наименьшие изменения в процессе кровообращения между плодом и матерью.
Помимо этого, широко используются и вторичные способы диагностирования патологии, которые позволяют получить полную картину состояния плода и предупредить возможные негативные последствия. Безусловно, они лишь косвенно могут свидетельствовать о наличии нарушений кровотока, но в некоторых ситуациях без них не обойтись.
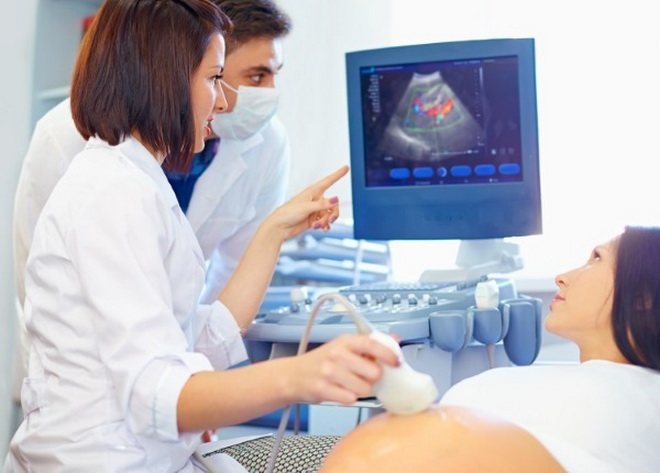
Допплерография
Допплерографию рассматривают в качестве разновидности ультразвукового исследования. Она проводится на обычном аппарате, но при этом требуется наличие специального программного обеспечения. Данный вид исследования дает возможность получить адекватную оценку интенсивности кровообращения в различных сосудах (чаще всего исследуют сосуды пуповины и матки).
Современное оборудование позволяет не только оценить степень интенсивности кровотока, но и узнать скорость крови, а также ее направление во всех видах сосудов (пуповинных, маточных), а также получить все сведения, касающиеся внутриплацентарного кровообращения.
Данный метод дает возможность сделать наиболее верный прогноз развития плода. Дело в том, что нарушения в маточно-плодовом кровотоке, как правило, предшествуют клиническим изменениям (нарушение ритма сердца, снижение массы). Выявление нарушений кровообращения позволяет своевременно предпринять меры по предупреждению неблагоприятных последствий.
Такой способ диагностики не оказывает отрицательного воздействия ни на беременную, ни на малыша.
При этом цена на допплерографию маточно плацентарного кровотока отличается в каждом медицинском учреждении. Она варьируется от 600 рублей и может достигать 5 тысяч рублей. Если вести речь о столичных клиниках и медицинских центрах, то здесь средняя стоимость данной диагностической процедуры составляет 2 тысячи рублей.
Вторичные методы диагностики
Ко вторичным методам диагностирования нарушения маточно-плацентарного кровообращения относят следующие:
- Сбор и анализ жалоб пациентки — обычно в случае нарушения кровотока происходит гипоксия плода, что проявляется в виде увеличения интенсивности его двигательной активности.
- Прослушивание сердцебиения ребенка при помощи стетоскопа — о кислородном голодании может свидетельствовать ускорение или снижение ритма, которое не соответствует нормальным физиологическим показателям.
- Кардиотокография — чтобы диагностировать гипоксию плода, достаточно 40 минут.
Помимо этого, существует ряд ультразвуковых показателей, которые позволяют судить об ухудшении состояния плода. Здесь может применяться исследование биофизического профиля, преждвевременное старение плаценты.
Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Гиперпролактинемия
Гиперпролактинемия является заболеванием, при котором происходит повышенная секреция гормона пролактина. Этот гормон отвечает за лактацию, и блокирует гормоны, ответственные за овуляцию и менструацию. Однако, если в организме женщины наблюдается избыток пролактина вне периода кормления, способность к зачатию уменьшается. Часто повышенный уровень этого гормона является результатом стресса, физических упражнений, нерегулярной половой жизни или приема некоторых лекарственных препаратов, например, антидепрессантов или средств от язвы желудка. Иногда гиперпролактинемия может приводить к доброкачественной опухоли гипофиза, которая, в зависимости от размера, удаляется хирургическим путем или с помощью химиотерапии.
Какие симптомы указывают на нарушения кровотока при беременности
Заподозрить проблемы с кровотоком в плаценте очень трудно без обследования. Но есть несколько симптомов, при возникновении которых лучше обратится к доктору:
Патологическая двигательная активность малыша. Если он чрезмерно активный или, наоборот, практически не шевелится, это сигнализирует о гипоксии.
Сильный токсикоз во второй половине беременности. Поздний гестоз часто сопровождает патологию плацентарного кровотока.
Слишком медленное увеличение окружности живота
Самостоятельно это заметить трудно, поэтому на это, как правило, обращает внимание гинеколог при плановом посещении пациентки.
Кровяные вагинальные выделения. Это самый опасный симптом, который указывает на отслоение плаценты.
Классификация ФПН
ФПН по срокам образования:
- Первичная – развивается до 16 гестационной недели, главная причинам- проблемы в имплантации, плацентации.
- Вторичная – происходит после 16 недели из-за внешних неблагоприятных факторов.
ФПН по стадии развития:
- Острая форма – развивается быстро и в любой момент течения беременности, даже возможно образование патологии при родах. Орган перестаёт предавать кислород, в результате развивается гипоксия и угроза летального исхода для ребёнка. Чаще это происходит из-за тромбоза, отслойка, инфаркта плаценты.
- Хроническая форма – развивается в основном из-за проблем в кровообращении матка-плацента. Формируется патология во втором триместре и активно проявляется в последние недели вынашивания.
Наиболее распространяя является хроническая фетоплацентарная недостаточность, её подразделяют на несколько форм:
- компенсированная – не опасна для жизни ребёнка и купируется защитным механизмом организма. Врач же при таком диагнозе более тщательно ведёт беременность и при необходимости прописывает терапию;
- декомпенсированная – представляет угрозу для развития плода, легко обходит защиту и требует лечения. Может стать причиной гипоксии, задержки развития и вызвать патологии сердца, сосудов;
- субкомпенсированная – данная форма не поддаётся защитным механизмам и вызывает осложнения у плода (патологии и болезни), срывает нормальное течение беременности;
- критическая – наиболее опасная. Функционирование плаценты практически полностью нарушено и гибель плода неизбежна.
ФПН степени:
- 1 – выделяют 1а – патология из-за нарушения кровотока в матке-плацента и 1б – нарушен в форме плод-плацента;
- 2 – дисфункция кровотока обоих формах: матка-плацента и плод-плацента;
- 3 – критическая степень. Нарушен кровоток в форме плод-плацента, а матка-плацента может либо функционировать, либо работать , но не в полную меру.
От вида, формы и степени патологии зависит терапия, жизнь ребёнка и его развитие.
Патофизиология
Некоторые изменения анатомии женского организма при беременности могут вызвать новый эпизод аритмии или спровоцировать рецидив ранее существовавших нарушений ритма сердца. Повышенные внутрисосудистые объемные нагрузки создают более высокую нагрузку на предсердия и индуцируют растяжение всех камер сердца. Другими сопутствующими сердечно-сосудистыми факторами риска являются физиологическая тахикардия и повышенная сократительная способность сердца, возникающие при беременности . Также предрасполагать беременных женщин к дальнейшему развитию аритмии могут изменения чувствительности к катехоламинам, повышенная симпатическая активность и гормональные изменения . Во время беременности частота эктопических сокращений увеличивается, и часто встречаются жалобы на сердцебиение .
Плацентарная недостаточность: как предупредить?
Для того чтобы избежать проблем с кровотоком, женщине важно полноценно питаться. Рацион должен быть по максимуму обогащен витаминами, содержать необходимые микроэлементы, а также в нужном количестве белки, жиры и углеводы
Важно пить достаточно жидкости, если нет отеков. Женщине следует следить за массой тела
Общая прибавка в весе к концу беременности более 10 килограммов считается фактором риска.
Женщины из наиболее уязвимых групп – в возрасте менее 18 лет и более 35 лет, обладающие вредными привычками, страдающие хроническими заболеваниями – должны профилактически принимать необходимые медикаменты для предупреждения проблем с кровотоком.
В заключение следует отметить, что плацентарная недостаточность – серьезная проблема, чреватая порой фатальными осложнениями как для матери, так и для будущего ребенка
Поэтому важно уже на этапе планирования проанализировать свой образ жизни и исключить возможные риски, а во время беременности отслеживать свое состояние и не пренебрегать врачебными рекомендациями
Что нужно знать про плацентарную недостаточность:
Рубрика: Беременность.
Причины
Этиология нарушения тока крови по сосудам в объединенной системе матки и плаценты включает в себя множество факторов, которые делят на эндогенные (внутренние) и экзогенные (наружные). В числе эндогенных причин патологии:
- Низкое прикрепление плаценты в матке, что сопровождается недостаточным поступлением крови к плоду.
- Развитие позднего токсикоза, поражающего сосуды мелкого калибра в матке и нарушающего микроциркуляцию.
- Анемия у беременной, вызывающая усиление скорости кровотока, недостаток кислорода и питания тканей.
- Конфликт резусов матери и плода, провоцирующий у ребенка анемию и нарушения в иммунной системе.
- Патологическое развитие пуповинных артерий.
- Многоплодная беременность, когда плоду недостает питательных веществ.
- Пороки развития матки, угрожающие сдавливанием плода и сосудов, питающих его и плаценту.
- Эндокринные патологии вроде сахарного диабета, повреждающие сосуды.
- Болезни женщины, имеющие гинекологический профиль, такие как эндометриоз или миома матки, требующие соответствующей терапии еще в период подготовки к зачатию.
- Заболевания сосудистой системы у матери, такие гипертония.
- Наличие у женщины болезней венерологического профиля.
- Генетические дефекты.
В свою очередь внешние факторы, способные привести к нарушениям гемодинамики, представлены:
- Инфекции бактериального и вирусного генеза, которые могут проникать в плаценту.
- Воздействие неблагоприятных факторов: стресса, чрезмерных физических нагрузок, ионизирующего излучения, некоторых лекарственных средств.
- Наличие у матери вредных привычек.
Существует и несколько социально-бытовых факторов, которые могут привести к формированию патологических изменений в циркуляции крови по сообщающейся системе сосудов матки и плаценты:
- Возраст женщины, превышающий 30 лет или менее 18 лет.
- Дефицит питания.
- Профессиональные вредности.
- Психоэмоциональные перегрузки.
Чем грозит нарушение маточно-плацентарного кровотока?
Состояние плацентарной недостаточности приводит к снижению концентрации поступающих к плоду полезных биологически значимых элементов, витаминов и кислорода. Если это состояние не скорректировать вовремя, то может случиться прерывание беременности, повышается риск гибели плода в антенатальном или околородовом периоде, плод испытывает состояние гипоксии. Нарушение кровотока в плодово-плацентарном круге при беременности является причиной врожденных анатомических дефектов сердца у ребенка, позднего гестоза беременных, отслойки и преждевременного старения плаценты. Первая степени плацентарной недостаточности обычно не критична для ребенка, отставание в росте и весе в процессе роста компенсируется.
При декомпенсированном нарушении кровотока третьей степени прогноз чаще неблагоприятный. Беременность может завершиться остановкой развития плода или рождением ребенка с пороками развития, в том числе несовместимыми с жизнью ребенка.
Польза бананов для кормящей мамы
Лечение
Нарушенный маточно-плацентарный кровоток любой степени необходимо лечить. В основном лечебные мероприятия направлены на то, чтобы патология в дальнейшем не прогрессировала. Гемодинамика нормализуется только в том случае, если выявлено нарушение кровотока 1 Б степени.
При беременности, протекающей с отклонениями, используются различные средства, улучшающие состояние плода. В основном применяют консервативные методы лечения. Хирургическое вмешательство возможно только в случае осложнений и по жизненно важным показаниям. При нормализации нарушения кровотока применяют комплекс мероприятий – патогенетическое, этиотропное и симптоматическое лечение.
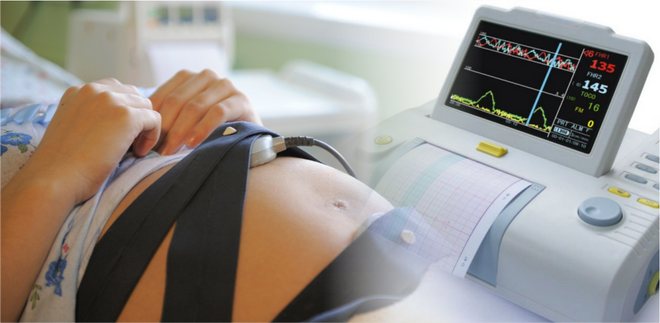
Кардиотокография
Помимо допплерометрии, есть другой вид исследования, назначаемый с аналогичными целями — кардиотокография. Преимущество такой диагностики в том, что после нее врач получает ленту с результатами. Это позволяет более длительно проанализировать и оценить состояние плода.
Эти методы дополняют друг друга.
Особенности проведения допплерометии при беременности
Накануне процедуры не нужно соблюдать особую диету. Допплерометрия будет информативна и без специальных подготовительных мер.
Показания к назначению допплерометрии
Процедура может быть назначена при несоответствии параметров тела плода при измерении при УЗИ скринингах, для прогнозирования развития осложнений при скрининговых исследованиях. Это основные показания к проведению данного исследования. Кроме того, допплерометрия рекомендуется беременным пациенткам при:
- преэклампсии;
- слишком малом или слишком большом количестве;
- амниотических вод;
- патологиях пуповины;
- беременности на фоне сахарного диабета, гипертонии и других хронических заболеваний;
- конфликте по резус-фактору;
- отставании в росте одного из близнецов;
- при патологиях плаценты;
- системном коллагенозе у будущей матери;
- наличии в анамнезе пациентки невынашивания и преждевременных родах;
- неудовлетворительных результатах кардиотокографии.
допплерометрия
Сроки проведения допплерометрии
Плановая диагностика показана на сроках в 11-14 и 19-21 недели и 32-33 недели. В это время плод, сосуды плаценты и матки уже достаточно сформированы. По показаниям допплерометрия может быть проведена позже указанных сроков.
Вредна ли допплерометрия
Обследование основано на оценке частоты шумов, отраженных от движения кровотока в сосудах. Как и ультразвуковое исследование, допплер безопасен для здоровья матери и будущего ребенка. В течение всей беременности процедура может назначаться несколько раз, в том числе по назначению врача.
Клиническая картина нарушений тока крови
Симптоматика нарушения кровотока зависит от того, настолько выражены изменения в сосудистом русле. Со стороны самой беременной признаков патологии может не быть вовсе или присутствует только гестоз. Нередко нарушения гемодинамики выявляется из-за того, что женщина проходит обследование из-за угрозы выкидыша или преждевременного начала родов, что проявляется:
- Болью в области живота и паха.
- Появлением кровянисто-слизистых выделений из половой щели.
Часто у беременных с подобной патологией во время гестации происходит появление или обострение кольпита.
Являясь осложнением патологически измененного тока крови в системе матки и плаценты, кольпит может привести к внутриутробному инфицированию ребенка.
Со стороны плода симптоматика нарушений гемодинамики более выражена. При развитии гипоксии происходит урежение частоты движений ребенка
Во время осмотров на приеме у акушера-гинеколога, специалист может обратить внимание на увеличение или уменьшение частоты сердцебиения у ребенка. Также врач может отметить то, что объем живота и высота стояния дна матки не соотносимы со сроком гестации
Патология циркуляции крови между маткой и плацентой по объединенному сосудистому руслу может стать причиной формирования преждевременной отслойки плаценты, вне зависимости от ее локализации
Это одна из причин, по которой важно обратить внимание на малейшие признаки патологии
Что выявляет допплерометрия плода
Допплер помогает своевременно выявить гипоксию плода и избежать проблемы еще до того, как ребёнку будет угрожать опасность, или же свести негативные последствия к минимуму. С его помощью врач может узнать причины обвития пуповиной и увидеть сколько раз и насколько туго обвита шея младенца. Без этой жизненно необходимой информации специалисты не смогут выбрать правильную тактику родов, что ставит под угрозу здоровье и жизнь ребенка.
Также с помощью доплера можно увидеть:
- состояние и ритм работы сердца плода в состоянии покоя и движения;
- состояние сердечных клапанов основных кровеносных сосудов, артерий и вен;
- скорость и объем кровотока периферийной кровеносной системы;
- кровообращение в пуповине и плаценте;
- состояние кровеносной системы, сердца и почек беременной.
Полученная информация позволяет врачу оценить:
- проходимость и состояние сосудистого русла, наличие отклонений, блокирующих кровоток плода;
- насыщение кровью и питательными веществами всех тканей ребенка;
- проходимость и состояние пуповины, обвитие шеи младенца;
- эффективность работы плаценты;
- состояние и работа кровеносной системы женщины в период беременности.
Советы родителям
Профилактика
Действия профилактического характера начинаются с подготовки к зачатию и продолжаются до родов. Они включают в себя:
- Правильная подготовка к беременности, включающая в себя устранение экстрагенитальных и гинекологических патологий, переведение хронических заболеваний в состояние ремиссии, постановка будущей матери на учет к акушеру-гинекологу, для мониторинга состояния и получения соответствующих рекомендаций.
- На протяжении всей гестации будущая мать должна получать полноценное питание, с соблюдением пропорций белков, жиров и углеводов, дополненное витаминотерапией. При необходимости рацион должен быть дополнен пищевыми добавками вроде препарата ламинолакт.
- Применение препаратов с целью поддержания сбалансированного тканевого обмена и окислительно-восстановительных процессов, если будущая мать входит в группу риска. Могут использоваться антиоксиданты и гепатопротекторы.
- При появлении выраженной отечности женщине советуют поддерживать потребление жидкости на уровне 1-1,5 л в сутки, но не меньше.
- Если у женщины наблюдаются отклонения в работе нервной системы, что наиболее часто присутствует у астеников с высоким уровнем тревожности, ей рекомендуют ноотропные препараты и слабые успокоительные средства.
- Часто встречающиеся нарушения сна у беременных корректируют при помощи различный комплексных фитопрепаратов, в основе которых мелиса.
- Если у беременной имеется вегетососудистая дистония, имеющая гипотонический тип, то ей рекомендованы адаптогены.
На протяжении всего вынашивания ребенка беременная должна исключить любые контакты с инфекционными больными.
Женщины, употребляющие табачную или алкогольную продукцию, или наркотические препараты, включены в группу риска по формированию патологических изменений в гемодинамике системы сосудов матки с плацентой. Поэтому исключение любых вредных привычек входит в период подготовки к вынашиванию ребенка.
Патология маточно-плацентарного кровотока – серьезное осложнение беременности, которое не может быть излечено в домашних условиях, без помощи специалиста. Беременной необходим постоянный мониторинг у врача, чтобы повысить шансы появления на свет здорового новорожденного естественным путем. В случае же несвоевременного выявления, нарушения предписаний специалиста или отказа от терапии значительно повышается риск формирования опасных заболеваний плода и новорожденного или вовсе летального исхода для ребенка.
Можно ли кормящей матери есть бананы
Можно ли кормящей маме бананы, насколько они полезны (или бесполезны) для нее самой и для ее ребенка? Давайте разбираться. Период кормления грудью очень важный в жизни мамы и малыша, ведь именно в это время формируется иммунитет у ребенка, происходит улучшение работы пищеварительной системы. До 3 месяцев у ребенка не хватает ферментов для быстрого переваривания пищи, а значит — его маме нужно быть особенно внимательной к своему питанию, особенно, если малыш питается исключительно ее грудным молоком. Потому на вопрос можно ли кормящей матери есть бананы, ответ будет условно-положительным. Можно, но в очень маленьких количествах, так как это довольно тяжелая пища. Многие педиатры так вообще рекомендуют воздержаться от употребления бананов до исполнения ребенку 2-3 месяцев. А после в день лучше съедать не более 1 банана. Сначала съешьте половину и посмотрите не появилась ли сыпь, кишечные колики, запор. Если все нормально, то можете смело съедать по целому банану.
Несмотря на такие ограничения, банан является хорошим стимулятором для выработки грудного молока и продуктом, способствующим борьбе с послеродовыми психологическими проблемами, которые возникают у каждой второй молодой мамы. А все благодаря тому, что банан очень вкусный, а еще в нем содержится самый настоящий гормон счастья — серотонин.
В каком виде лучше есть бананы? В любом, как вам больше нравится. Главное, чтобы совместно с бананами употреблялись продукты, разрешенные кормящим матерям. И еще, не стоит есть банан непосредственно перед приемом пищи, так как тот здорово снижает аппетит.
Попробуйте приготовить коктейль из нежирного йогурта и банана. Для коктейля возьмите нежирный йогурт и банан, измельчите их с помощью блендера и выпейте за полчаса до кормления. Это улучшит выработку грудного молока. Также можно есть нежирный творог с бананом, готовить печенье, кексы, пироги, салаты.
Кекс можно приготовить в микроволновой печи, смешав: банан – 1шт., сливочное масло — 50 гр и муку -1стакан, молоко -1/2 стакана и соду -1/2 чайной ложки, сахар – 2 столовые ложки. Сделайте из банана пюре и добавьте молоко, затем замесите тесто из муки, соды, растопленного сливочного масла, сахара и бананового пюре с молоком. Эта смесь может потемнеть, но при тщательном перемешивании светлеет. Тесто следует разлить в формочки для кексов и отправить на 2 минуты в микроволновую печь. В формочку для кекса -1 ложку теста.
Для разнообразия можно быстро приготовить несложный и полезный салат. Для этого необходимо взять банан — 1шт., яблоко — 1шт., нежирный творог – 2 столовые ложки, сметану -1столовая ложка. Порежьте мелко банан и отправьте на дно посуды, сверху положите нарезанное дольками яблоко, присыпьте все это творогом и полейте сметаной. Для сладости можете присыпать сахаром.
Как видите, кормящей маме есть бананы можно в любом виде. Но при приготовлении блюд старайтесь использовать как можно меньше сахара, потому что он является одной из причин процессов брожения в кишечнике, а следовательно — причиной вздутия живота и кишечной колики у малыша.
Диагностика
Чтобы выявить нарушение кровотока 1 А степени при беременности, необходимо пройти ряд обследований, с помощью которых устанавливают вид и степень возникших изменений, а также определяют состояние плода. В этом случае врач назначает следующие процедуры:
- анализ крови на такие гормоны, как эстрогены, хорионический гонадотропин, прогестерон;
- кардиотокография;
- ультразвуковое исследование;
- допплерометрия.
В некоторых случаях врач уже во время осмотра способен определить возникшее нарушение, ориентируясь на частоту сердечных сокращений ребенка, которые подсчитываются во время аускультации. Но самые достоверные результаты обычно получают после лабораторного и инструментального исследования.
Знания ребенка
Математика считается сложной наукой. Чтобы исключить сложности в ее изучении, дошкольнику нужно иметь основные математические навыки. В летний период, перед началом учебного года, будущему первокласснику рекомендуется пройти подготовительные курсы. После такого обучения ребенок должен уметь считать до десяти, знать цифры, рисовать фигуры, разделять квадрат и круг на несколько одинаковых частей. Другие навыки:
- умение измерить высоту, длину и ширину предметов;
- понимать, что означает выше, ниже, шире, уже, больше и меньше;
- решать простые задачи в одно действие.
Математика для детей до 6 лет легко усваивается, если ее объяснять правильно, придерживаясь советов психологов. Нельзя заставлять ребенка в возрасте 5—6 лет решать одну задачу дольше 40 минут. Во время занятий не следует сразу давать малышу подсказку. Урок должен проводиться с заданиями различного типа. Похвала — это то, чего ждет ребенок от родителей.
Некоторые малыши не хотят учиться даже в игровой форме. Это может быть связано с неправильным подходом родителей к методике проведения уроков. Нельзя заниматься математикой, следуя схеме «сиди и решай». Нелюбовь к счету объясняется и перегруженностью детей разными развивающими секциями. Возможно, ребенку не нравится реакция мамы или папы на неверный ответ. В таких случаях родителям требуется профессиональная помощь.