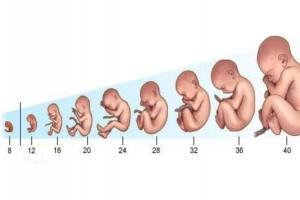
3d/4d узи плода
Содержание:
Признаки беременности выявляются следующими методами:
- Обследование с помощью зеркал;
- Осмотр входа во влагалище и наружных половых органов;
- Опрос;
- Выдавливание молозива и ощупывание молочных желез;
- Обследование женщины (двуручное влагалищно-абдоминаьное или влагалищное).
С наступлением беременности постепенно увеличиваются размеры матки. Метаморфозы происходят и с формой матки. У небеременной женщины она грушевидной формы, а форма матки с плодным яйцом претерпевает следующие изменения:
- 5-6 неделя — шаровидная форма;
- 7-8 неделя — асимметричная с выпячиванием одного из углов;
- 10 неделя — шаровидная;
- Конец беременности — овоидная форма.
Лечение
Лечение может быть как медикаментозным, так и хирургическим. Главная цель всех медицинских мероприятий — освобождение матки от погибшего плода и предотвращение осложнений (возникновения воспалительных процессов, интоксикации организма и т.д.). Врачи выбирают метод лечения, основываясь на сроке беременности, состоянии организма пациентки, наличии сопутствующих патологий и т.д.
На ранних сроках могут осуществляться:
- Медикаментозный аборт. Его проводят до 6-7 недели беременности. Пациентке назначают препараты, под воздействием которых происходит сокращение матки и изгнание плода.
- Вакуумная аспирация. Осуществляется до 12 недели беременности. Полость матки опорожняют с помощью специального вакуумного отсоса, вводя наконечник прибора в шейку матки без установки расширителей. Процедура проводится под местной анестезией или общим наркозом.
- Кюретаж (выскабливание полости матки с помощью хирургического инструмента, который называется кюретка). Операция проводится под общей анестезией. Это достаточно травматичная процедура, в результате которой повреждается эндометрий. В канал шейки матки пациентки вводят расширитель, а затем производят выскабливание с удалением верхнего слоя слизистой оболочки матки. После операции женщина в течение нескольких дней во избежание развития осложнений находится в стационаре. Биологический материал, полученный в результате выскабливания, отправляется на гистологическое исследование — с его помощью врачи быстрее и точнее определят причину замершей беременности.
После извлечения плода из матки обычно проводят антибактериальную медикаментозную терапию.
На поздних сроках принимают такие меры:
- искусственная стимуляция родовой деятельности;
- кесарево сечение.
После лечения пациентке рекомендуется пройти следующие обследования (для предотвращения повторной замершей беременности):
- Осмотр у терапевта для диагностики хронических заболеваний;
- Общие анализы крови и мочи;
- Анализ крови на гормоны;
- УЗИ органов малого таза;
- Генетическое обследование обоих партнеров (обязательным оно является, если замершая беременность была уже третьей по счету, в остальных случаях — если врач видит в этом необходимость);
- Иммунологическое исследование (проводится, если у доктора есть подозрения, что неразвивающаяся беременность была обусловлена аутоиммунными нарушениями);
- Обследование у эндокринолога;
- Исследование свертывающей системы крови;
- Анализы, позволяющие выявить инфекции, передающиеся половым путем.
Плановые УЗИ
После первого УЗИ, при котором устанавливается сам факт беременности, назначаются повторные УЗИ, которые согласуются со сроками развития плода.
- 10 – 11 неделя – на этом сроке исследуется образование сердца у плода. Также проводится обследование для раннего выявления возможных аномалий плода.
- 19 – 21 неделя – в это время назначается третье плановое УЗИ. Теперь оценивается развитие органов и систем ребёнка, наличие/отсутствие патологий плода, которые нельзя было определить на более ранних сроках.
- 32 – 34 неделя – третье плановое УЗИ во время беременности. Это последнее исследование перед родами. Исследуется плод на возможность задержек в развитии, патологий. Определяется количество околоплодной воды, предлежание плаценты, правильность расположения плода.
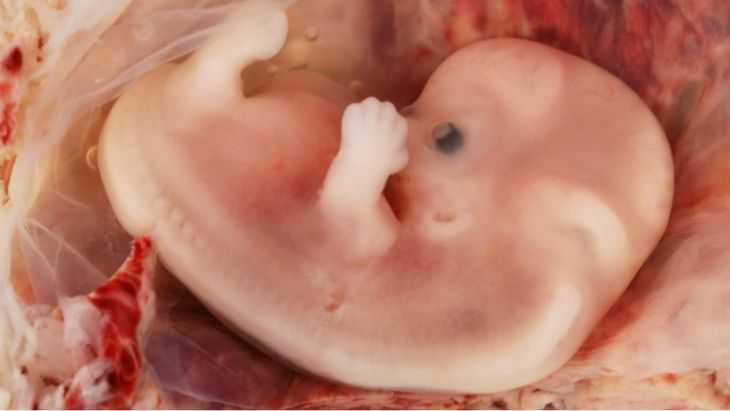
Что происходит с эмбрионом на 6 неделе беременности?
На 6 неделе беременности размер эмбриона примерно соответствует размеру сладкого горошка или зернышка граната. Он совсем крохотный, всего 6–7 мм в длину. За предыдущую неделю он вырос примерно в 3 раза, а за следующую увеличится вдвое.
Будущий малыш все еще похож на головастика, он согнут в форме буквы «C», у него есть хвостик, но уже обозначилась голова, начало формироваться лицо, появились зачатки ручек и ножек: они пока еще представляют собой почки, зачатки, но уже могут немного шевелиться. Появились зачатки носа, глаз, ушей, подбородка, шеи, щек, век. Уши пока еще представляют собой крохотные углубления в области шеи. Позже они поднимутся на свои привычные места и приобретут окончательный внешний вид. Зачатки, которые дадут начало глазам, пока представляют собой небольшие темные точки, просвечивающие сквозь кожу. Поначалу они находятся по бокам головы, в последующем постепенно смещаются к носу. В глазных яблоках уже есть хрусталик, радужка, роговица, сетчатка. Вы не сможете узнать, какой цвет глаз у вашего будущего малыша, но он уже предопределен на уровне генов. Система кровообращения эмбриона все больше усложняется. Сердце бьется с частотой 100–160 ударов в минуту, вдвое быстрее, чем у мамы. Раньше представлявшее собой простую трубку, теперь оно разделяется на 4 камеры. Из нервной трубки, которая проходит вдоль тела эмбриона, формируется головной и спинной мозг, нервы, позвоночник. В головном мозге возникают электрические волны: если бы ребенку в это время провели ЭЭГ, то их можно было бы зарегистрировать. Начинают формироваться большие полушария головного мозга. Активно идет формирование внутренних органов: развивается кишечник, появляются зачатки будущих легких и бронхиального дерева, почек, печени, главная эндокринная железа – гипофиз. В зачатках половых желез появляются первые простейшие половые клетки. Питание эмбриона происходит через плаценту и пуповину.
Методы ультразвукового исследования
УЗИ при задержке месячных является оптимальным способом определения причины такого поведения организма. Проводят исследование влагалищным датчиком, который позволяет определить, в каком состоянии находятся следующие органы:
- малого таза;
- матка;
- яичники;
- фаллопиевы трубы.
Доктор по результатам анализов к ультразвуковому исследованию может назначить такие исследования, как УЗИ щитовидки, надпочечников, проведение анализов на заболевания, передающиеся половым путем. А также анализы на гормоны, МРТ, рентген органов малого таза, электроэнцефалографию и некоторые другие исследования, которые можно пройти в нашей клинике на новейшем оборудовании и с врачами, имеющими самую высокую квалификацию.
Есть 2 способа проведения исследования. Это так называемый, абдоминальный, при котором «просвечивают» через брюшную стенку и трансвагинальный, когда датчик вводится во влагалище. Если Вы хотите узнать о причине задержки раньше, стоит выбрать второй вариант.
Внеплановые УЗИ
Если, при проведении УЗИ на раннем сроке беременности или по ходу ведения, была обнаружена патология плода или какие-то осложнения беременности, врач-гинеколог может назначить внеплановые УЗИ. Также, они могут быть назначены, если женщина, во время беременности, обращается к врачу с жалобами на боли внизу живота, кровянистые выделения и т.п. Врач должен знать динамику развития патологии, прогнозировать состояние и принимать меры в зависимости от ситуации. Причинами внепланового исследования можно отнести такие патологии, как:
- Патологические состояния матери, угрожающие жизни матери и плода (заболевания, травмы матери)
- Неправильное предлежание плода, преждевременная отслойка плаценты
- Дистресс плода
В этом случае, для своевременной реакции и лечения, УЗИ может быть назначено в любой момент. Так что частота УЗИ во время беременности – это важный фактор в заботе врача о матери и ребёнке, а также защита жизни и здоровья обоих.
Рис.3. Измерение КТР в сроке 8 недель
УЗИ на 6 неделе беременности: фото
Сегодня достаточно часто ультразвуковая диагностика проводиться на более ранних сроках, чем назначается первый скрининг. Это может быть связано с рядом причин. Некоторые гинекологи после осмотра считают необходимым назначить процедуру ультразвукового исследования для подтверждения беременности при других ее сомнительных признаках. Нередко данная процедура проводится для выявления каких-либо патологий развития плода, при условии наличие предрасполагающих факторов. На 6 неделе беременности уже происходят изменения, как в организме матери, так и эмбриона. Эти изменения не столь заметны при исследовании, но жизненно важные для развития эмбриона.
Во время ультразвуковой диагностики на таком сроке четко визуализировать эмбрион еще не получится. На 6 неделе беременности размер эмбриона составляет чуть больше одного сантиметра. Для отчетливой визуализации и хорошего ультразвукового снимка необходим сверхточный датчик ультразвукового аппарата.
6 неделя беременности: фото эмбриона на УЗИ
Малыш на этом гестационном сроке крошечный, весом около 1 грамма, при ультразвуковом исследовании эмбрион выглядит,  как ушная раковина взрослого человека. На данном сроке беременности проводится только двухмерное исследование, поэтому полученное и выведенное на экран изображение, будет в черно-белых тонах. Фото, которое будет предоставлено родителям, выглядит таким образом, что на сером фоне отчетливо видно будет темное округлое образование – это полость матки. Начиная с 10-11 недели беременности, допускается применение метода трехмерного исследования. При проведении 3Д снимок будет в ином виде, где эмбрион будет виден более объемно. При проведении УЗИ на 5-6 неделе беременности (фото) предоставляет возможность увидеть в полости матки светло-серое образование, которое имеет С-образную форму. Рядом с этим эмбрионом, как правило, при нормальной беременности видно округлое образование, которое является желтое тело.
как ушная раковина взрослого человека. На данном сроке беременности проводится только двухмерное исследование, поэтому полученное и выведенное на экран изображение, будет в черно-белых тонах. Фото, которое будет предоставлено родителям, выглядит таким образом, что на сером фоне отчетливо видно будет темное округлое образование – это полость матки. Начиная с 10-11 недели беременности, допускается применение метода трехмерного исследования. При проведении 3Д снимок будет в ином виде, где эмбрион будет виден более объемно. При проведении УЗИ на 5-6 неделе беременности (фото) предоставляет возможность увидеть в полости матки светло-серое образование, которое имеет С-образную форму. Рядом с этим эмбрионом, как правило, при нормальной беременности видно округлое образование, которое является желтое тело.
УЗИ на 6 акушерской неделе беременности: фото
Фотография, сделанная во время ультразвуковой диагностики, является первым знакомством родителей с их будущим малышом. Пусть на этом снимке не совсем понятно, что изображено, но будущая мама с большим трепетом и любовью сохранит его на долгие лета
Важно, что на ультразвуковой фотографии запечатлено изображения развивающегося организма
Что оценивается при УЗИ в 1 триместре
1. Копчико-теменной размер (КТР) плода
Этот показатель точно определяет срок гестации (беременности), особенно в случае, если женщина не помнит 1-й день последней менструации, либо если менструальный цикл у нее не регулярный. В заключении срок беременности выставляется по КТР плода, а не по дате последней менструации.
Правильное измерение КТР плода
2. Маркеры хромосомной патологии:
— толщина воротникового пространства (ТВП) – является основным признаком хромосомной патологии у плода. Патологической величиной считается увеличение ТВП больше 95-й процентили для каждого срока гестации. Каждое увеличение ТВП повышает риск существования хромосомной аномалии у плода.
ТВП в норме ТВР при патологии
Важно понимать, что увеличение ТВП — это признак (маркер), но не точная диагностика хромосомных аномалий у плода. Определить наличие синдрома Дауна и других заболеваний у будущего ребенка позволяет только инвазивная диагностика с последующим генетическим анализом.. — носовая кость
У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
— носовая кость. У плодов с синдромом Дауна носовая кость может отсутствовать, либо быть уменьшенной (гипоплазированной). Очень редко такое может встречаться и у совершенно здоровых детей. Точный диагноз устанавливается только при помощи генетического анализа.
Нормальная носовая кость Отсутствие носовой кости
— кровоток в венозном протоке – это маленький сосуд в печени плода. При обратном (ретроградном) токе крови в данном сосуде можно предположить, что у плода хромосомный синдром, либо врожденный порок сердца.
Нормальный кровоток в венозном протоке
Но важно правильно получить этот кровоток и дать ему оценку. Для этого требуются определенные навыки и квалификация врача, которые подтверждаются ежегодной сертификацией FMF.. — кровоток через трикуспидальный клапан в сердце плода
Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
— кровоток через трикуспидальный клапан в сердце плода. Здесь ретроградный (обратный) кровоток тоже указывает на хромосомную патологию, либо может проявляться при врожденных пороках сердца.
Ручка плода Мозг плода в виде “бабочки” в норме
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Гормоны, органы, системы
Постепенно изменения затрагивают тело женщины, хотя живот еще совсем плоский, и начнет расти еще не скоро. Прежде всего, слегка может увеличиться размер шеи за счет активного включения в работу щитовидной железы для развития плода. По этому признаку, кстати, в древнем мире определяли беременность не хуже, чем сейчас это делают экспресс-тесты на определение беременности. Щитовидная железа, точнее ее гормоны, принимают активное участие в развитии нервной ткани плода и головного мозга, в закладке его органов и обмене веществ — дефицит гормонов щитовидной железы у матери может приводить к проблемам с развитием плода, порокам развития или выкидышам.
Грудь женщины становится чувствительной, увеличивается и уплотняется, могут возникать ощущения легкого дискомфорта (как перед менструацией). Это вполне физиологическое явление, ткани железы перестраиваются под воздействием гормонов беременности. Жировая ткань груди постепенно начинает заменяться железистой тканью, дольки и млечные протоки увеличиваются в размерах. Повышается чувствительность сосков, поэтому нужно носить только натуральное белье, с мягкими хлопковыми вставками в области соска. Может отмечаться некоторое потемнение околососкового кружка за счет усиления пигментации.
Советы для женщин на 6 неделе беременности
· Не забывайте о том, что на ранних сроках беременности эмбрион особенно уязвим. Любое негативное воздействие может спровоцировать выкидыш. Вам нужно беречь себя. Ни в коем случае не употребляйте алкоголь, кофеин, не курите. · Возможно, вам очень хочется избавиться от симптомов, которые вы сейчас испытываете, но перед тем, как принимать какие-либо лекарства, обязательно проконсультируйтесь с врачом. · В течение первых 12 недель беременности не стоит использовать постоянные краски для волос. · Возможно, из-за тошноты вам стало сложнее глотать пренатальные витамины. Вы можете попросить врача, чтобы он порекомендовал вам подходящие жевательные формы (такие выпускают для детей). · Если вас беспокоят частые мочеиспускания, не пытайтесь справиться с ними, ограничивая потребление жидкости. Это не решит проблему и может нанести вред вам и ребенку. · Существует один простой совет, который помогает при частых мочеиспусканиях. Наклонитесь вперед, когда вы мочитесь, это поможет лучше опустошить мочевой пузырь. После того как вам показалось, что вы закончили, натужьтесь еще раз. · Если вас беспокоит изжога, старайтесь не есть на ночь, не съедать за раз много пищи (лучше несколько раз понемногу), не носите одежду, которая сдавливает ваш живот. · Если вы только недавно узнали о том, что беременны, запланируйте в ближайшее время визит в женскую консультацию. Врач должен осмотреть вас и назначить некоторые исследования, приближается время первого скрининга. · Старайтесь больше бывать на свежем воздухе.
Беременность на 6 неделе двойней
Как вы считаете: могли вы забеременеть двойней?
Выделяют две основные разновидности близнецов: · Гетерозиготные (разнояйцевые) – когда два сперматозоида оплодотворяют две яйцеклетки. При этом могут родиться два ребенка одного или разных полов. Они похожи, как обычные брат с сестрой. Вероятность родить такую двойню для среднестатистической женщины – 1:89. Вероятность родить тройню, четверню или больше детей намного ниже – 1:565. · Монозиготные (однояйцевые) близнецы появляются в результате оплодотворения одной яйцеклетки одним сперматозоидом. На определенной стадии зародыш делится на две части, из каждой развивается ребенок. Такие близнецы всегда одного пола и похожи друг на друга, как две капли воды. Шанс родить монозиготных близнецов для среднестатистической женщины – 1:250.
Ваши шансы родить близнецов выше, если: · Вы принимали лекарства против бесплодия или использовали вспомогательные репродуктивные технологии. · У будущей мамы или у будущего папы есть брат или сестра-близнец. · Вероятность повышается с возрастом женщины. Ученые считают, что это связано с изменением гормонального фона. · С каждой новой беременностью шансы повышаются. · Высокие крупные женщины рожают близнецов чаще, чем низкие, миниатюрные. Если вы беременны двойней, то симптомы, которые характерны для ранних сроков беременности, возникнут у вас раньше, будут более выражены. Точно вы сможете узнать о том, сколько в вашей матке эмбрионов, во время первого УЗ-скрининга на сроке 10–14 недель.
Передозировка
«Полисорб» считается безвредным, а случаев передозировки порошка пока еще не было. Теоретически, если случайно ребенок получит слишком большую дозу этого препарата, это может привести к аллергической реакции или запору. В такой ситуации нужно обратиться к лечащему врачу.
Диагностика и обследования
Если женщина уверена в наступлении беременности, в этот момент нужно посетить врача акушера-гинеколога
Сейчас важно убедиться, что эмбрион закрепился в теле правильно и исключить внематочную беременность. Для этого делают УЗИ: абсолютно безопасную и безболезненную процедуру
Кроме того с ее помощью врач выполнит первый контроль здорового развития малыша и убедится в том, что ребенок развивается правильно.
При необходимости врач назначит будущей маме анализы крови и мочи, возьмет мазок на уточнение состава микрофлоры влагалища. Раннее выявление заболеваний женщины в этот период снижает вероятность развития патологий ребенка. Поэтому чем раньше женщина встанет на учет в женской консультации, тем лучше. Это позволит врачу контролировать течение беременности с первых недель и своевременно реагировать на патологические изменения, которые могут оставаться незамеченными будущей мамой.
Например, на повышение тонуса матки, что ухудшает снабжение плода кислородом и может нарушать его развитие. Или на замершую беременность на шестой неделе, заметить которую может только специалист, а точно диагностировать позволяет лишь ультразвуковое обследование. Советы врача необходимы и для коррекции рациона, образа жизни будущей мамы, чтобы предстоящие месяцы позволили выносить здорового малыша и не отразились негативно на здоровье женщины.
pixabay.com  / xusenru
Виды УЗИ в гинекологии
УЗИ в гинекологии может выполняться тремя способами. Различают следующие виды:
- трансректальное УЗИ (проводится через прямую кишку у девочек, не живущих половой жизнью);
- трансвагинальное УЗИ (осуществляется с помощью введения датчика во влагалище для точного обследования заболеваний органов малого таза);
- трансабдоминальное (или просто абдоминальное) УЗИ, или просто абдоминальное УЗИ (проводится через стенку живота при обнаружении признаков воспаления органов малого таза или у девушек, не живущих половой жизнью).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
При каких показаниях делают УЗИ органов малого таза у женщин?
- выявление причин бесплодия;
- нарушения менструального цикла;
- оценка патологии матки и яичников;
- боли внизу живота;
- воспалительные заболевания органов малого таза: эндометрит, параметрит, вульвовагинит, сальпингоофарит;
- выделения из влагалища;
- исследование природы опухолей малого таза (рак мочевого пузыря, миома, рак матки);
- воспалительные заболевания мочевыделительной системы (цистит, пиелонефрит, мочекаменная болезнь);
- изучение состояния яичников и матки во время ЭКО;
- хирургические манипуляции на мочевом пузыре, матке, маточных трубах или яичниках;
- осложнения беременности;
- наблюдение за установленной внутриматочной спиралью (см. методы контрацепции).
Какие заболевания и состояния может выявить УЗИ в гинекологии?
- опухолевые процессы в области малого таза;
- перекрут кисты яичника; киста яичника;
- осложнения после беременности и родов;
- патология развития матки и придатков (удвоение маточных труб, недоразвитая «инфантильная» матка, двурогая, седловидная матка);
- полипы эндометрия;
- непроходимость маточных труб (образование спаек и перетяжек);
- наличие жидкости в органах малого таза;
- миома матки;
- воспалительные заболевания органов малого таза, эндометриоз;
- беременность (маточная и внематочная).
1
УЗИ в гинекологии
2
Ультразвуковой сканер Voluson 10
3
УЗИ в гинекологии
Женское УЗИ поможет определить следующие показатели:
- размеры яичников;
- наличие и разновидность кист яичников (фолликулярные, лютеиновые, эндометриоидные);
- размер и форма матки;
- толщина слизистой оболочки матки (изменяется в зависимости от дня цикла);
- наличие опухолей матки и придатков, их расположение и природа образования (доброкачественные или злокачественные).
Причины неразвивающейся беременности
Основные причины, по которым беременность может замереть, можно условно разделить на несколько больших групп:
- Врожденные и приобретенные аномалии матки.
- Патологии эндометрия (внутренней слизистой оболочки матки).
- Острые инфекции.
- Генетические/хромосомные нарушения.
- Гормональные нарушения.
- Патологии свертывающей системы крови.
- Иные причины.
К врожденным патологиям внутренних половых органов относятся:
- двурогая матка (аномалия, при которой полость матки полностью или частично разделена перегородкой на две части — рога);
- полное удвоение матки (у женщины две матки и два влагалища, у каждой матки всего по одной маточной трубе);
- однорогая матка (развита только одна половина матки и имеется одна маточная труба);
- седловидная матка (матка имеет почти нормальное строение, но в центре ее дна имеется углубление).
Врожденные патологии матки выявляются примерно у 10-25% женщин с замершей беременностью. Приобретенные аномалии часто диагностируются у пациенток, перенесших кюретаж (гинекологическое выскабливание матки, в ходе которого удаляется верхний слой слизистой оболочки). Также они могут быть следствием предыдущей замершей беременности. К приобретенным аномалиям внутренних половых органов относят:
- истмико-цервикальную недостаточность (преждевременное раскрытие шейки матки при беременности);
- субмукозную миому (доброкачественное новообразование, развившееся из мышечного слоя матки);
- возникновение внутриматочных спаек.
Патологические состояния эндометрия способны стать причиной неудачной имплантации эмбриона или недостаточного питания плода. Это приводит к замиранию беременности. Наиболее частыми нарушениями, из-за которых гибнет плод, являются хронический эндометрит и синдром регенераторно-пластической недостаточности эндометрия (состояние, в результате которого слизистая оболочка матки атрофируется).
Острые инфекционные заболевания далеко не всегда вызывают гибель плода, чаще они становятся причиной развития врожденных аномалий у ребенка (глухоты, пороков сердца, задержки умственного развития и т.д.). И все же в ряде случаев даже ОРВИ может спровоцировать замирание беременности. А к наиболее опасным для плода инфекциям относят краснуху, цитомегаловирус, герпес, токсоплазмоз, хламидиоз, гонорею.
Генетические и хромосомные нарушения часто становятся причиной замирания беременности на ранних сроках (до 8 недели). В некоторых случаях плод гибнет позднее — на 13-20 неделе, но такое происходит гораздо реже. В результате генетических и хромосомных нарушений у плода может сформироваться кариотип (хромосомный набор), несовместимый с жизнью. В этом случае в дальнейшем развитии эмбриона нет смысла, и он погибает. Патологические гены способны передаваться как от отца, так и от матери (а иногда аномалии обусловлены несовместимостью генов женщины и мужчины), а хромосомные нарушения возникают непосредственно в процессе деления клеток после оплодотворения. Они могут быть качественными (наблюдаются дефекты в строении хромосом) или количественными (хромосом больше или меньше, чем нужно).
Гормональные нарушения могут появиться из-за наличия у будущей мамы заболеваний эндокринной или репродуктивной систем или аутоиммунных нарушений. Беременность способна замереть в двух случаях:
- при недостатке прогестерона (гормона, отвечающего за подготовку матки к имплантации эмбриона);
- при избытке мужских половых гормонов в организме женщины.
Патологии свертывающей системы крови у матери могут стать причиной сбоя процесса имплантации плодного яйца, повреждения маточно-плацентарных сосудов или нарушения функций плаценты. Все это способно привести к замиранию беременности.
Иногда причины неразвивающейся беременности так и остаются неизвестными. К возможным факторам, повлиявшим на гибель плода, в таких случаях относят генетическую несовместимость родителей ребенка или наличие в организме матери аллоиммунных антител, способных вызвать резус-конфликт.