Приобретенные пороки сердца: причины и методы лечения
Содержание:
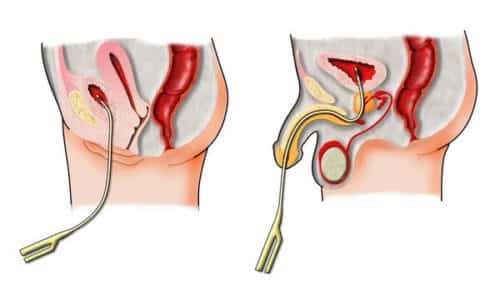
Дефекты перегородок сердца
В сердце человека имеются две перегородки. Одна разделяет предсердия (межпредсердная перегородка), а другая – желудочки (межжелудочковая перегородка). Иногда ребенок рождается с отверстием в какой-либо из них, или с двумя отверстиями – в каждой из перегородок – одновременно.
Дефект межпредсердной перегородки (ДМПП)
Если у ребенка имеется отверстие в межпредсердной перегородке, оба предсердия сообщаются между собой и находящаяся в них кровь перемешивается. Так как давление в левых отделах сердца выше, то кровь из левого предсердия, богатая кислородом, начинает поступать в правое предсердие и из него – вновь поступает в легкие. В аорту попадает меньше крови, и организм страдает от нехватки кислорода. Перегруженные кровью правые предсердия и желудочек увеличиваются в размерах, что приводит к нарушению работы сердца. Могут развиться нарушения сердечного ритма (аритмии), сердечная недостаточность.
Так же, как и при ОАП, в случае дефекта небольших размеров – симптомов может не быть, а при значительном дефекте проявляются такие симптомы, как одышка, утомляемость, частые простудные заболевания, отставание в развитии. Хирургическое закрытие дефекта в первые годы жизни ребенка позволяет предотвратить развитие осложнений и в дальнейшем ребенок растет здоровым. С каждым годом увеличивается число детей с такими врожденными пороками, которым вместо открытой операции на сердце выполняют закрытие дефекта окклюдером системы «Amplatzer».
Открытое овально окно
Овальное окно – это физиологическое отверстие в межпредсердной перегородке, функционирующее у плода. В норме оно закрывается сразу после рождения, так же, как и артериальной проток. Но так случается не всегда. При открытом овальном окне происходит сброс венозной, бедной кислородом крови из правого предсердия в левое, минуя легкие. Чем опасно открытое овальное окно? Если в правом предсердии образуются патологические сгустки крови (тромбы и эмболы), например, во время предсердных аритмий (фибрилляции или трепетании предсердий), то с током крови они могут попасть в левые отделы сердца, а оттуда в сосуды головного мозга, коронарные артерии и крупные сосуды, отходящие от аорты в органы и конечности. Может развиться инфаркт, инсульт, закупорка крупной артерии. Такое осложнение называют пародоксальной эмболией. Человек с таким пороком часто вынужден принимать препараты, препятствующие свертыванию крови (антикоагулянты), чтобы предотвратить осложнение. В настоящее время овальное окно можно успешно закрыть системой «Amplatzer».
Дефект межжелудочковой перегородки (ДМЖП)
Большое отверстие в межжелудочковой перегородке позволяет значительному количеству артериальной крови перетекать из левого желудочка в правый. Сброс обогащенной кислородом крови обратно в легкие вызывает кислородное голодание, вынуждает сердце работать с дополнительной нагрузкой. Перегрузка сердца ведет к его увеличению и развитию сердечной недостаточности, сильно уменьшающей эффективность работы сердца. Также повышается давление в легочной артерии и в сосудах легких, что со временем может стать необратимым.
8.6. ОСТРАЯ АОРТАЛЬНАЯ НЕДОСТАТОЧНОСТЬ
Этиология. Острая аортальная недостаточность бывает связана с инфекционным эндокардитом (перфорация створок), расслаивающей аневризмой аорты, травмой.
Клиническая картина. Левый желудочек обычно почти не увеличен, но объёмная перегрузка его особенно велика. Поэтому в клинической картине на фоне признаков основного заболевания часто преобладает острая левожелудочковая недостаточность (одышка, сердечная астма, отёк лёгких).
У больного отмечают тахикардию. Типичные для хронической аортальной недостаточности изменения АД и другие особенности периферического кровообращения обычно менее выражены. Аускультативная картина соответствует хронической аортальной недостаточности, часто обнаруживают протодиастолический ритм галопа. На ЭКГ обычно не бывает характерных изменений. ЭхоКГ в допплеровском режиме позволяет убедиться в аортальной регургитации и оценить её выраженность. Рентгенологическим методом выявляют усиление движений левого желудочка, имеющего нормальные или несколько увеличенные размеры. Расширение восходящей аорты отсутствует (изменения аорты могут быть связаны с расслаивающей аневризмой или травмой). Признаки венозного застоя в лёгких (иногда отёк лёгких) контрастируют с близкими к норме размерами левого желудочка.
Порок сердца – это
Дефекты стенок, перегородок, всего клапанного аппарата, негативным образом отражающиеся на гемодинамике, четко характеризуют, обобщают все кардиопороки. Патологии протекают в хронической форме, имеют медленное течение, исключаются благодаря хирургии.
Проблема проявляется ошибками в кровообращении, при которых заметна гипоксия отдельных органов, тканей. Кардиопатии встречаются в педиатрии и у взрослых пациентов обоих полов, отличаются прогнозом, клиникой и причинами возникновения.
Миокард имеет две половины:
- Первая запускает и контролирует малый кровяной круг. Здесь кровь из вен наполняется кислородными частицами.
- Вторая занимается большим кругом, питанием всего тела.
Центральная перегородка – барьер, благодаря чему кровь из вен и артерий не смешивается. У сердечной мышцы 2 желудочка, пара предсердий, уникальная клапанная система. Сообща все эти элементы отвечают за упорядоченное кровяное движение в едином направлении. Всего один дефект, и аппарат дает сбой. Образуются неприятные симптомы, кислородное голодание тканей, ставится диагноз «порок сердца».
Диагностика
Различным болезням сердца врачебное сообщество издавна уделяло самое пристальное внимание. Поэтому и способов диагностики наработано немало
Один из самых популярных и распространенных – эхокардиография (ЭхоКГ). Ультразвук помогает получить исчерпывающую картину состояния сердца и сосудов.
Рентгенография при помощи введенного в организм контрастного вещества помогает поставить диагноз по рентгеновскому снимку грудной клетки.
Электрокардиограмма дает кривую, показывающую, как работает сердце. Специалист ее расшифровывает и получает довольно информативную картину. Усовершенствованными видами ЭКГ считаются тредмил-тест и велоэргометрия. Человека обклеивают датчиками и дают нагрузку при помощи велотренажера или беговой дорожки.
Холтеровское исследование проводится также при помощи электронной фиксации работы сердца однако наблюдение идет целые сутки. При этом становится понятно, как работает миокард при нагрузках и отдыхе, в различное время суток.
Лечение стеноза коронарных артерий
Выделяют две группы методов лечения:
- консервативные и медикаментозные;
- хирургические.
На ранних стадиях болезни чаще проводится консервативное лечение. Оно предполагает изменение образа жизни в сторону здорового, отказ от вредных привычек, оптимизацию уровня физической активности и соблюдение гипохолестериновой диеты. Питание должно быть дробным. Ограничивается употребление соли, сладостей, алкоголя, жирных сортов мяса и хлебобулочных изделий. В рацион включают растительные масла, рыбий жир и сложные углеводы, которые содержатся в крупах
Также важно выпивать до 2 литров жидкости и поменять принцип приготовления пищи: продукты следует варить, тушить или запекать
При ишемической болезни сердца назначают препараты, например:
- гипохолестериновые — снижают уровень холестерина в крови (статины, фибраты, ингибиторы PCSK9, эзетимиб);
- дезагреганты и антикоагулянты — «разжижают» кровь, уменьшают её свёртываемость и вязкость, препятствуют образованию тромбов (ацетилсалициловая кислота, клопидогрел, варфарин, апиксабан, ривароксабан, дабигатран, прасугрел);
- антиангинальные — расширяют сосуды, предупреждают приступы стенокардии (нитроглицерин, амлодипин, сиднофарм, бисопролол, ранолазин);
- ангиопротекторы — защищают сосуды от повреждений и растяжения (ингибиторы АПФ);
- лекарства для стабилизации артериального давления, снижения частоты пульса и профилактики аритмий — мочегонные (индапамид, гипотиазид, торасемид), ингибиторы АПФ (рамиприл, периндоприл), бета-адреноблокаторы (метопролол, бисопролол) и ивабрадин;
- метаболические — нормализуют обмен веществ (триметазидин, неотон).
Длительность приёма у каждого препарата разная. Коррекция доз и замена лекарств производится строго под контролем врача.
Хирургическое лечениевключает два основных вида воздействия на стеноз коронарных артерий:
- стентирование;
- шунтирование.
Стентирование предполагает установку стента в суженный сосуд. Стент представляет собой металлический каркас. При помощи проводника через бедренную или лучевую артерию этот каркас продвигают до поражённой коронарной артерии, фиксируют там и расправляют. Он не даёт артерии сужаться и нормализует кровоток.
Стентирование производится как планово для профилактики инфаркта миокарда, так и экстренно. Операция малоинвазивная: не требует обширных разрезов и общего наркоза.
Шунтированиенаправлено на создание нового пути кровотока в обход закупоренного сосуда. Материалом для шунта служат собственные вены и артерии пациента. Хирург подшивает их выше и ниже сужения коронарной артерии.
Такая манипуляция предполагает вскрытие грудной клетки, нередко приводит к долгой реабилитации и серьёзным осложнениям, таким как ишемический инсульт, анемия, аритмия, закупорка шунтов тромбом, длительное заживление грудины с формированием ложного сустава и образованием жидкости в лёгких, отёчность и долгое заживление ноги .
Ещё существует третий хирургический метод лечения стеноза —эндартерэктомия. Она предполагает удаление тромба и холестериновой бляшки из просвета сердечной артерии. Однако сейчас эндартерэктомия практически не применяется, так как она сопровождается большими рисками и не исключает повторное образование тромбов.
Диагностика аортального стеноза
Предположительный диагноз аортального стеноза ставят клинически и подтверждают эхокардиографией. Двухмерную трансторакальную эхокардиографию используют для выявления стенозирования аортапьного клапана и его возможных причин. Это исследование позволяет определить количественно гипертрофию левого желудочка и степень диастолической или систолической дисфункции, а также обнаружить сопутствующие клапанные нарушения (аортальная регургитация, патология митрального клапана) и осложнения (например, эндокардит). Доплеровскую эхокардиографию используют для количественного определения степени стеноза путем измерения площади аортального клапана, скорости потока и надклапанного градиента систолического давления.
Площадь клапана 0,5-1,0 см или градиент > 45-50 мм рт. ст. свидетельствуют о тяжелом стенозе; площадь 50 мм рт. ст. — о критическом стенозе. Градиент может быть завышен при аортальной регургитации и недооценен при систолической дисфункции левого желудочка. Скорость потока через аортальный клапан
Катетеризацию сердца проводят, чтобы определить, является ли ИБС причиной стенокардии, или при несоответствии между клиническими и эхокардиографическими результатами исследования.
Выполняют ЭКГ и рентгенографию грудной клетки. ЭКГ демонстрирует изменения, характерные для гипертрофии левого желудочка, с ишемическими изменениями сегмента STv зубца Т или без них. При рентгенографии грудной клетки можно выявить кальциноз аортального клапана и признаки сердечной недостаточности. Размеры левого желудочка обычно нормальные, если нет терминальной систолической дисфункции.
Наши медицинские центры
-
Северное отделение (МРТ и КТ)
Удельная
Развернуть
м. Удельная, пр-т Энгельса, д. 33
ПН-СБ: с 8.00 до 22.00ВС: выходной
МРТ и КТ
-
Центральное отделение (Клиническое отделение)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.4
ПН-СБ: с 8.00 до 20.00ВС: 09.00 до 17.00
Клиническое отделение
-
Центральное отделение (МРТ и КТ)
Фрунзенская
Развернуть
м. Фрунзенская, ул. Киевская, д. 5 к.5
ПН-ВС: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (МРТ и КТ)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
Кабинет МРТ: с 8.00 до 22.00 ежедневно; вт, пт: с 8:00 до 6:00Кабинет КТ: с 8.00 до 22.00
МРТ и КТ
-
Южное отделение (Клиническое отделение)
Ленинский проспект
Развернуть
м. Ленинский проспект, Ленинский пр., д. 160
ПН-СБ: с 8:00 до 17:00ВС: выходной
Клиническое отделение
Суть патологии
В норме желудочки не сокращаются в собственном режиме. Все сердечные сокращения происходят слаженно, а ритм задается синоатриальным узлом.
Это комплекс нервных клеток, способных вырабатывать электрический импульс. Он расположен в верхнем углу правого предсердия. У здорового человека синоатриальный узел вырабатывает 60-80 импульсов в минуту.
После того, как импульс появился в СА-узле, он распространяется по всему миокарду по специальной проводящей системе. Это сеть нервных клеток и волокон, обеспечивающих сокращение каждого отдела сердца.
На желудочки импульс распространяется из атриовентрикулярного узла Далее начинается проводящая система желудочков, состоящая из пучка Гиса, двух его ножек и волокон Пуркинье (фото). Эти элементы обеспечивают сокращение всех участков желудочков.
Проводящая система желудочков
При каких-либо изменениях в проводящей системе развивается нарушение внутрижелудочковой проводимости. Чаще это состояние оказывается незаметным для общей сократительной функции сердца, но иногда могут развиваться нарушения ритма.
Причины
Иногда нарушение проводимости может возникать на фоне полного здоровья.
Но чаще для этого есть предрасполагающие факторы:
- вредные привычки;
- стрессы;
- заболевания сердца;
- гипертония;
- тиреотоксикоз;
- действие некоторых лекарств;
- заболевания легких.
Преходящие нарушения проводимости могут возникать при обезвоживании.
Воспалительные заболевания сердца — перикардит
Перикардит — что это?
Воспаление околосердечной сумки (перикарда) — серозной оболочки сердца; возникает чаще всего как осложнение того и или иного заболевания, реже, как самостоятельное заболевание. Причины развития перикардита также разнообразны, как и при других воспалительных заболеваниях сердца. Принципиально выделяют инфекционные (бактерии, вирусы, простейшие и даже некоторые виды грибов) и неинфекционные (заболевания соединительной ткани, опухоли, травмы, послеоперационные). По форме — острые (сухой, экссудативный, с тампонадой сердца или без) и хронические.
Проявляется перикардит увеличением объема жидкости в полости околосердечной сумки или образованием фиброзных стриктур, затрудняющих работу сердца.
Перикардит: симптомы
Специфические симптомы перикардита отсутствуют, при остром процессе развивается сердечная недостаточность. Перикардит обычно дает болевой синдром в грудной клетке, левой руке, отдаленно напоминающий инфаркт миокарда, но на ЭКГ при перикардите сохраняется достаточная амплитуда R, отсутствует патологический зубец Q, изменения касаются конечной части желудочкового комплекса (сегмента ST и зубца Т). Помимо боли, появляются жалобы на одышку, сердцебиение, общую слабость, похудение, может развиваться сухой кашель, в тяжелых случаях — кровохарканье, чувство тяжести в правом подреберье, увеличение окружности живота (следствие прогрессирования сердечной недостаточности).
Острый сухой перикардит чаще возникает внезапно — с резкого повышения температуры, болей колющего характера в области сердца, ощущения перебоев сердца.
Экссудативный перикардит может развиваться постепенно, чем больше скопилось жидкости в околосердечной сумке, тем ярче проявляются симптомы перикардита: набухание шейных вен, отеки на ногах, синюшность (цианоз) лица, удушье, расстройства глотания, асцит (скопление свободной жидкости в брюшной полости), тахикардия.
Перикардит: диагностика
При любых подозрениях на нарушения работы сердца необходимо срочно проконсультироваться со специалистом. Врач-кардиолог может поставить предположительный диагноз уже при физикальном осмотре. Аускультативным подтверждением диагноза станут отсутствие или смещение верхушечного толчка и перкуторное расширение границ сердца, приглушение тонов сердца или шум трения перикарда (при сухом перикардите). Инструментальная диагностика — ЭКГ, эхокардиография — позволит верифицировать диагноз.
Заболевания перикарда опасны, поэтому недопустимо заниматься самолечением, пить «что-нибудь от сердца». Без правильной и быстрой диагностики заболевания, возможны тяжелые последствия.
Перикардит: лечение
Лечение воспалительных заболеваний сердца проводится под наблюдением врача, как правило в стационаре. Только в некоторых легких случаях, допустимо амбулаторное лечение. Приоритетное направление терапии при перикардите — лечение основного заболевания. Для уменьшения объема жидкости в перикарде могут быть назначены мочегонные препараты. При угрозе тампонады (сдавления полостей сердца) выполняют чрескожную пункцию и эвакуируют содержимое. Лечение сдавливающего (констриктивного) перикардита только оперативное.
Факторы риска развития перикардита
Развитие воспалительных заболеваний серозной оболочки сердца провоцируют:
- ревматизм;
- системные аутоиммунные заболевания;
- тяжёлые пневмонии;
- хроническая почечная недостаточность;
- туберкулез, бруцеллез;
- склонность к аллергическим реакциям.
Профилактика воспалительных заболеваний сердца
Первичная профилактика большинства воспалительных заболеваний сердца заключается в двух простых правилах:
- повышение сопротивляемости организма к инфекциям (закаливание, здоровый образ жизни);
- своевременное лечение очаговой инфекции (тонзиллиты, кариес, гаймориты, фурункулез и т.д.).
Вторичная профилактика воспалительных заболеваний сердца заключается в предупреждении рецидивов заболевания, мероприятия по диспансерному учету пациентов, соблюдение рекомендаций лечащего врача по лечению основного заболевания (если оно имеется).
Что такое Сочетанный аортальный порок сердца —
Сочетанный аортальный порок, т.е. стеноз устья аорты и недостаточность аортального клапана, развивается почти во всех случаях в результате ревматизма, чаще у мужчин. Гемодинамические нарушения складываются из патологических влияний на левый желудочек сердца нагрузки сопротивлением, свойственной стенозу, и нагрузки объемом вследствие регургитации из-за недостаточности аортального клапана. Отсутствие периода замкнутых клапанов препятствует необходимому при стенозе повышению градиента давления между левым желудочком и аортой. Гипертрофия левого желудочка, развивающаяся в этих условиях, не снижает существенно гиперфункцию миокарда, поэтому относительно быстро возникает дилатация левого желудочка и декомпенсация порока. Снижение конечного диастолического давления в аорте увеличивает степень коронарной недостаточности гипертрофированного миокарда.
В чем отличие ВПС от ППС
Приобретенные на одном из жизненных этапов и врожденные кардиопатии имеют существенные отличия. И разница касается не только природы образования дефектов
Тут важно обращать внимание на нюансы, признаки патологии, механику нарушений. Лучше всего оценить разницу между двумя вариантами, рассмотрев таблицу
| Разновидность | Наименование | Клиника (картина) | Сбой движения крови, то есть гемодинамики |
| Без посинения покровов (ВПС) | Повреждения перегородок между желудочками, предсердиями. | Шум систолического типа в левой части грудной клетки, выпячивание передней стенки. | Кровь сбрасывается слева на право. Рефлекторный артериальный спазм приводит к повышению показателей легочного давления. Левый желудочек перегружается. |
| ОАП, когда проток не закрыт. | В левой части груди прослушивается шум систоло-диастолического вида. | По малому кругу кровоток усиливается. Левосторонние части перегружаются. Сброс происходит из аорты в легочную артерию. | |
| Стеноз (порок сердца). Сужение просвета легочной артерии. | Над клапаном ЛА есть грубоватый систолический шум. | Правый желудочек получает высокую нагрузку, легочный кровоток объединяется. | |
| Сужение просвета – коарктация. | Высокое давление, шумы по левому грудному краю. | Левый желудочек получает высокую нагрузку, недостаточный просвет мешает нормальному току крови. | |
| С посинением (ВПС) | ТМС – сосудистая транспозиция. | Гипоксия, выраженная достаточно ярко. | Питание органов нарушено. |
| Один желудочек. | Шумы систолитического характера вверху, гипоксия. | Кровь венозная и артериальная смешиваются, усиливается скорость ее движения. | |
| Фалло | Это тетрада | Кровь сбрасывается справа налево | |
| ППС, связанные с митральным клапаном | Недостаточность. | Систолический шум на верхушке. | Обратное кровяное течение в предсердие с левой стороны. |
| Стеноз. | Диастолический шум на верхушке. | Предсердие с левой стороны перегружено, расширено, гипертрофировано. | |
| ПАК (аортальный порок сердца) | Недостаточность клапана. | Сонные артерии заметно пульсируют. АД повышено (пульсовое). | Левый желудочек растянут из-за обратного кровяного сброса. |
| Сужение АК. | Обморочные состояния, болезненность, схожая со стенокардией. | Выброс крови в аорту нарушен. | |
| ПКЛА | Недостаточность клапана ЛА. | На клапане тон II ослаблен. | Кровь при движении снова забрасывается в желудочек справа. |
| Сужение ЛА. | Желудочек с правой стороны заметно пульсирует. | Выброс в легочную артерию затруднен. | |
| Травмы трехстворчатого клапана | Недостаточность. | Есть систолический шум. | Заброс крови в правое предсердие. |
| Стеноз. | Тон I усилен. | Правое предсердие перегружается, расширяется. Прослеживается гипертрофия. |
8.10. СЛОЖНЫЕ ПОРОКИ
Пороки с вовлечением различных клапанов, с сочетанием стеноза и недостаточности на уровне одного клапана находят довольно часто, и особенно они характерны для ревматического поражения сердца, хотя могут возникать после инфекционного эндокардита. Симптоматика складывается из признаков и синдромов поражения отдельных клапанов (гипертензия малого круга, венечная недостаточность, сердечная недостаточность и др.). ЭхоКГ позволяет судить о структуре и функции отдельных клапанов
В диагнозе следует перечислять имеющиеся поражения и, по возможности, выделить преобладающее, гемодинамически наиболее значимое, что важно при обсуждении хирургического лечения. Подходы к лечению аналогичны таковым при изолированных клапанных пороках
Сложные пороки, как правило, имеют худший прогноз, чем изолированные, и хирургическое лечение их технически сложнее.
Диагностика патологии
Диагностика включает в себя как лабораторные, так и инструментальные виды исследований. Лечение нарушения сердечного ритма подбирается согласно выявленной во время обследования форме нарушения.
Анализ крови
Исследования проводятся для определения уровня лейкоцитов в крови, а также для изучения скорости оседания эритроцитов. Биохимический анализ крови позволяет изучить электролитный состав лимфы, так как нарушения в балансе калия и магния могут спровоцировать болезнь.
Профиль липидов
Данная диагностика нарушений ритма сердца направлена на изучение состояния сосудистой стенки
При этом особое внимание уделяется плотности липидов и уровню вредного холестерина.
ЭКГ (электрокардиография)
Данный метод диагностики является одним из основных. Процедура позволяет выявить любые нарушения в области миокарда. При этом изучается источник ритма, ЧСС, наличие внеочередных сокращений миокарда, фибрилляция или трепетание желудочков и предсердий.
ЭКГ по Холтеру
Суточное монтирование позволяет отследить работу миокарда при различных состояниях пациента – в момент бодрствования, сна, во время физической активности или отдыха. Для фиксирования активности и показателей пациенту необходимо вести специальный дневник.
Событийный мониторинг
Исследование проводится с помощью небольшого переносного устройства. Процедура проводится при различных расстройствах в области сердечно-сосудистой системы. Вся информация передается по телефону с помощью специального датчика.
Тредмил-тест
Мониторинг состояния пациента проводится с помощью физических упражнений, выполняемых на беговой дорожке. При развитии дискомфорта во время процедуру исследования прекращают и анализируют полученные данные.
Тилт-тест
Процедура представляет собой разновидность предыдущего тестирования. При этом пациент фиксируется ремнями и переводится в вертикальное положение.
Диагностика позволяет определить уровень артериального давления, изменение показателей, зафиксированных на ЭКГ, а также оценить мозговую активность.
ЭхоКГ (эхокардиография)
Диагностика направлена на оценку состояния структур сердца, скорости кровотока, давления в сосудах. В некоторых случаях процедура позволяет выявить даже незначительные нарушения.
Электрофизиологический метод исследования
Метод исследования заключается в введении специальной трубки через полость носа в пищевод. При отсутствии возможности процедура проводится внутривенно с помощью датчика. При этом специалист посылает небольшой импульс разряда в датчик и провоцирует аритмию.
УЗИ щитовидной железы
Диагностика проводится с целью определения патологических процессов, протекающих в области щитовидной железы. При пониженной функции наблюдаются признаки брадикардии, при повышенной – экстрасистолы или тахикардии.
Также в разделе
|
Антигипертензивные препараты и их применение
Класс лекарств Показания Противопоказания обязательные возможные обязательные возможные Диуретики… |
|
| Врожденный порок сердца Врожденные пороки сердца — заболевания сердца, которые находят у 1% детей, рожденных живыми. Большая часть их умирает за несколько лет, и только менее 15%… | |
| Гипертонический криз: классификация, патогенез, лечение Современное определение гипертонического криза базируется на оценке угрозы развития острого поражения органов-мишеней (которые описаны в статье об… | |
| Гипертония 3 степени Гипертония 3 степени — заболевание, которое характеризуется стойким повышением артериального давления, и является следствием поражения органов-мишеней…. | |
| Внезапная сердечная смерть Внезапная сердечная смерть (ВСС) — естественная смерть от сердечных причин, проявившаяся внезапной потерей сознания в течение 1 часа после проявления острых… | |
|
Диагностика гипертензий Артериальная гипертензия , по определению Комитета экспертов ВОЗ, — это постоянно повышенное систолическое и/или диастолическое давление. Эсенциальная… |
|
| Острый коронарный синдром: лечение Лечение, о котором будет сказано ниже, проводится всем больным с ОКС – при инфаркте миокарда с подъемом сегмента ST, ИМ без подъема сегмента ST, нестабильной… | |
| Мерцание (фибрилляция) предсердий, или мерцательная аритмия Мерцание (фибрилляция) предсердий, или мерцательная аритмия, — это такое нарушение ритма сердца, при котором на протяжении всего сердечного цикла наблюдается… | |
| Эндокардит инфекционный (септический) Инфекционный (септический) эндокардит — это бактериальная инфекция клапанов сердца или эндокарда, развившаяся в связи с наличием врожденного или… | |
| Желудочковая экстрасистолия Желудочковая экстрасистолия — это преждевременное возбуждение сердца, возникающее под влиянием импульсов, исходящих из различных участков проводящей системы… |
9.8. ВРОЖДЁННЫЙ СТЕНОЗ УСТЬЯ АОРТЫ
Врождённый стеноз устья аорты — сужение выносящего тракта левого желудочка в области аортального клапана. В зависимости от уровня расположения обструкции стеноз может быть клапанным, подклапанным, надклапанным.
Распространённость
Врождённый стеноз устья аорты составляет 6% от всех врождённых пороков сердца. Наиболее часто отмечают клапанный стеноз (80%), реже подклапанный и надклапанный. У мужчин стеноз устья аорты наблюдают в 4 раза чаще, чем у женщин.
ГЕМОДИНАМИКА
• Клапанный стеноз (см. рис. 9-7). Наиболее часто аортальный клапан двустворчатый, при этом отверстие расположено эксцентрично. Иногда клапан состоит из одной створки. Реже клапан состоит из трёх створок, сращённых между собой одной или двумя спайками.
Рис. 9-7. Гемодинамика при стенозе устья лёгочной артерии. А — аорта; ЛА — лёгочная артерия; ЛП — левое предсердие; ЛЖ — левый желудочек; ПП — правое предсердие; ПЖ — правый желудочек; НПВ — нижняя полая вена; ВПВ — верхняя полая вена.
• При подклапанном стенозе отмечают три вида изменений: дискретную мембрану под аортальными створками, туннель, мышечное сужение (субаортальная гипертрофическая кардиомиопатия, см. главу 12 «Кардиомиопатии и миокардиты»).
• Надклапанный стеноз устья аорты может быть в виде мембраны или гипоплазии восходящей части аорты. Признаком гипоплазии восходящей аорты считают отношение диаметра дуги аорты к диаметру восходящей аорты менее 0,7. Нередко надклапанный стеноз устья аорты сочетается со стенозом ветвей лёгочной артерии.
Надклапанный стеноз устья аорты в сочетании с умственной отсталостью называется синдромом Уильямса.
Стеноз устья аорты часто сочетается с другими врождёнными пороками сердца — ДМЖП, ДМПП, открытым артериальным протоком, коарктацией аорты.
В любом случае создаётся препятствие кровотоку и развиваются изменения, приведённые в главе 8 «Приобретённые пороки сердца». Со временем развивается кальцификация клапана. Характерно развитие постстенотического расширения аорты.
КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Жалобы
Большинство больных при незначительном стенозе жалоб не предъявляют. Появление жалоб свидетельствует о выраженном стенозе устья аорты. Возникают жалобы на одышку при физической нагрузке, быструю утомляемость (из-за сниженного сердечного выброса), обмороки (в результате гипоперфузии мозга), загрудинные боли при физической нагрузке (из-за гипоперфузии миокарда). Возможно возникновение внезапной сердечной смерти, но в большинстве случаев этому предшествуют жалобы или изменения на ЭКГ.
Осмотр, перкуссия
См. раздел «Стеноз устья аорты» в главе 8 «Приобретённые пороки сердца».
Пальпация
Определяют систолическое дрожание вдоль правого края верхней части грудины и над сонными артериями. При пиковом систолическом градиенте давления менее 30 мм рт.ст. (по данным ЭхоКГ) дрожание не выявляется. Низкое пульсовое давление (менее 20 мм рт.ст.) свидетельствует о значительной выраженности стеноза устья аорты. При клапанном стенозе обнаруживают малый медленный пульс.
Аускультация сердца
Характерно ослабление II тона или его полное исчезновение вследствие ослабления (исчезновения) аортального компонента. При надклапанном стенозе устья аорты II тон сохранён. При клапанном стенозе устья аорты выслушивают ранний систолический клик на верхушке сердца, отсутствующий при над- и подклапанных стенозах. Он исчезает при выраженном клапанном стенозе устья аорты.