Врожденный неопухолевый невус (родимое пятно, синдром стерджа-вебера)
Содержание:
Себорейный дерматит
Себорейный дерматит – это заболевание, которое характеризуется и образованием сальных чешуек. Себорейный дерматит чаще всего поражает волосистую части головы, но может возникать и на лице, ушах, шее и под подгузником.
Дифференциальный диагноз себорейного дерматита включает:
- атопический дерматит
- лангергансово-клеточный
У младенцев себорейный дерматит обычно проходит спонтанно в нескольких недель или месяцев. Лечение себорейного дерматита у детей слабо изучено.
Учитывая самостоятельное разрешение течения себорейного дерматита волосистой части головы, предлагается поэтапный подход к лечению.
Консервативные меры могут включать:
- Частое мытье головы детским шампунем и удаление чешуек мягкой щеткой (например, мягкой зубной щеткой) или частым гребнем после мытья.
- Нанесение смягчающих средств (белый вазелин, растительное масло, минеральное масло, детское масло) на кожу головы, чтобы размягчить корочку, а затем легкий массаж кожи головы с помощью мягкой щетки.
- Если себорейный дерматит сохраняется несмотря на эти меры, можно подключить к терапии использование противосеборейного шампуня или местных кортикостероидов легкого действия (например, гель гидрокортизона 1%).
- В качестве второй линии терапии предлагается шампунь или крем с 2% кетоконазолом.
Невус сальных желез Ядассона
Невус сальных желез Ядассона — является врожденным поражением кожи, которое поражает в основном кожу головы или лица.
Это — узловое опухолевидное образование, возникающее в результате нарушения эмбрионального развития органов и тканей, состоящее из тех же компонентов, что и орган, где оно находится, но отличающееся их неправильным расположением и степенью дифференцировки, которая сочетает в себе эпидермис и секрет волосяных, сальных и . Невус сальных желез происходит приблизительно у 0,3% новорожденных.
Он обычно присутствует уже при рождении, но может появиться и позднее. Характеризуется появлением одиночных, четко ограниченных, овальных или линейных зон облысения, восковидных , от желтого до желто-коричневого цвета. Поверхность может быть бархатистой или бородавчатой, реже медуллярной или в виде папиллом. Размеры варьируют от нескольких миллиметров до нескольких сантиметров в длину. До полового созревания образования увеличиваются в размерах пропорционально росту ребенка, в период полового созревания они становятся более выпуклыми, более напоминающими бородавки, и более блестящими.
Невус Ядассона обычно не имеет внекожных поражений, но иногда может вызывать мозговые, глазные и скелетные отклонения. В таком случае говорят об эпидермальном невус-синдроме, также называемый факоматозом невуса Ядассона.
Это образование способно превращаться как в доброкачественную, так и злокачественную опухоль. Развитие вторичных злокачественных новообразований является редким, и встречается почти исключительно у взрослых.
Обычно это образование иссекают хирургическим путем из-за риска вторичных злокачественных новообразований в этом месте, хотя в настоящее время доказано, что реальный риск малигнизации гораздо ниже, чем считалось ранее. Выбор возраста проведения операции является спорным вопросом.
Эрозивный пустулезный дерматоз волосистой части головы
Эрозивный пустулезный дерматоз волосистой части головы развивается у детей с перинатальной травмой кожи головы.
Выпадение волос может сопровождаться гнойничковыми, эрозивными поражениями и образованием корочек в ответ на терапию местными или системными антибиотиками. Лечение местными кортикостероидами сводит к минимуму риск постоянной потери волос.
Другие поражения кожи младенцев
Опасное солнце.
Для каждого человека критическая продолжительность воздействия солнечных лучей сугубо индивидуальна. Определить эту грань нелегко, поэтому лучше просто запомнить, что длительное пребывание на солнце идет во вред организму. Кожа вынуждена защищаться от ультрафиолетового излучения. Чрезмерный загар — это неминуемые ожоги. Если же вы настолько любите пляжный отдыха, что просто не можете отказать себе в этом удовольствии, прислушайтесь хотя бы к следующим советам. Соблюдая эти несложные рекомендации, вы не только укрепите здоровье, но и снизите риск опасного заболевания.
- Пребывание на солнце безопасно с утра до 10 часов, вечером после 17 часов.
- Людям с большим количеством родинок пребывание на солнце лучше сократить.
- Постарайтесь не допускать покраснений и солнечных ожогов на коже. Если это произошло, 2-3 дня проведите в тени.
- После купания в море обязательно ополосните кожу пресной водой.
- Даже молодым и здоровым людям находиться на солнце можно не более полутора- двух часов в день.
- Прием определенных лекарств повышает светочувствительность кожи. Перед отпуском проконсультируйтесь со своим терапевтом.
- Используйте солнцезащитную косметику: в начале отпуска показатель должен быть максимальным, около 40 единиц.
- Не пользуйтесь на пляже декоративной косметикой, дезодорантами и духами — они могут спровоцировать появление пигментных пятен на коже.
Немного информации о родинках
Родинки — родимые пятна — есть у всех без исключения жителей земного шара. Человек рождается с родинками и приобретает их в любом возрасте. Основная часть родинок появляются у человека впервые в 2-3 месяца отроду. Активным периодом появления новых родинок является также переходной возраст у подростков и период ожидания ребенка у женщин. Родимые пятна могут также трансформироваться, видоизменяться в течение жизни человека.
Согласно медицинской терминологии родинками называют пигментные невусы, которые классифицируются как дефекты кожных покровов, которые могут быть врожденными, или приобретенными. Состоит такой невус из клеток эпидермиса, или дермы и меланоцитов (клеток с пигментным меланином).
Не все родинки идентичны: есть нормальные родимые пятна, доброкачественные и есть патологические, которые представляют существенную опасность для здоровья и для самой жизни человека.
Виды невуса
На сегодняшний день нет единой классификации невусов, так как благодаря многообразию их видов и схожести с доброкачественными опухолями кожи, сложно их дифференцировать друг от друга.
В зависимости от того, какая структура эпидермиса задействована в формировании так называемого порока кожи, различают:
Пигментный (меланоцитарный) невус
Представляет собой скопление измененных клеток кожи меланоцитов – невоцитов. Это образования, известные нам как родинки и родимые пятна.
Бородавчатый невус
Развивается в результате папилломатозного порока развития кожи, характеризуется наличием на теле групп папилломатозных разрастаний. Бородавчатые разрастания могут быть локализованными или занимать обширные площади тела. Степень пигментации тоже бывает разной.
Сальный невус Ядассона
Аномалия развития сальных желез. Это папилломатозные участки кожи с повышенным содержанием в них сальных желез, имеют желтый цвет, лишены волос, даже если располагаются на голове.
Сирингома
Порок развития потовых желез. Представляет собой мелкие светлые округлые образования, которые по своему строению являются скоплением кистозно расширенных потовых протоков.
Сосудистые невусы
Участки скопления мелких сосудов. Часто локализуются на лице, имеют розовый, красный или фиолетовый оттенки.
Невус Беккера
Осложнения и последствия болезни
Беспигментная меланома может осложниться отсевов дочерних опухолей, метастазов, во внутренние органы. Это приводит к ухудшению их работы:
- метастазы в легких ухудшают насыщение крови кислородом;
- метастазы в мозге вызывают судороги, изменение личности, нарушение движений и/или чувствительности конечностей. Дочерние опухоли в ствол мозга приводят к нарушению дыхания, сердцебиения, поддержания нормального уровня артериального давления;
- метастазы в кости вызывают сильные боли, разрушение костей, затруднение движений — вплоть до полной их невозможности;
- метастазы в печень приводят к нарушению пищеварения, пожелтению и зуду кожи, ухудшению работы мозга;
- метастазы в кожу вызывают болевой синдром.
Когда неоплазию обнаруживает иммунная система организма, развивается интоксикация. Она проявляется слабостью, снижением аппетита, сонливостью, тошнотой. Человек перестает нормально питаться, и тело не получает нужных ему для жизнедеятельности и для борьбы с опухолью нутриентов.
Через время развивается раковая кахексия — истощение. Оно проявляется потерей веса, постоянной слабостью, отсутствием аппетита. Кахексия еще больше ухудшает состояние человека, нарушает метаболизм и работу всех его внутренних органов.
Разновидности невусов
Пятна имеют чёткие границы и цвет от бледно-коричневого до чёрного.
Маленькие и средние образования из-за своего светлого тона могут быть практически неразличимы в первые 2-3 месяца после рождения ребёнка. Однако по мере роста темнеют и пропорционально растут в размерах. Невусы бывают в том числе беспигментными, тогда определить их можно наощупь по отличающейся структуре кожи.
Пятна делятся по размеру на:
- мелкие — до 1,6 мм;
- средние — от 1,6 до 10 мм;
- крупные — от 10 до 20 см;
- гигантские — от 20 см.
Ещё один критерий для классификации — клинический тип. По нему невусы бывают:
- Аденоматозные. Располагаются на лице и голове, имеют выпуклую форму, четкие границы, цвет варьируется от желтоватого до темно-коричневого.
- Бородавчатые. Располагаются на торсе или конечностях. Для них характерны неровные очертания и поверхность, тёмный цвет.
- Гигантские пигментные. Зачастую развиваются ещё внутриутробно, могут располагаться с одной или с двух сторон тела. Поверхность покрыта волосками, нередко вокруг их сопровождает россыпь мелких новообразований.
- Голубые. Располагаются в верхней части тела, на лице и руках. Цвет голубоватый или серо-голубой, поверхность плотная и глянцевая. Невус чуть выступает над поверхностью кожи и не превышает в диаметре 2 см.
- Папилломатозные. Располагаются на голове, не имеют четких границ и очертаний. Поверхность неоднородная, цвет – от светлого до почти чёрного. При травмировании воспаляется.
- Эпидермальные. Располагаются на конечностях обычно по одному. Имеют неровную поверхность и цвет от светлого до тёмного.
Характерный признак незлокачественного новообразования — наличие волосков на поверхности.
Виды и особенности родинок
Невус (так звучит научное название родинки) – доброкачественное образование, состоящее из скопления клеток с избытком меланина (так называемых меланоцитов) в разных слоях кожи. Невусы бывают врожденные и приобретенные.
Рассмотрим различные виды невусов. В медицине принято выделять эпидермальный, пограничный и внутридермальный невусы. Все они различаются по локализации в толще кожи – эпидермальный располагается в самом верхнем слое, а внутридермальный, соответственно, в самом глубоком. Такие родинки представляют собой скопление меланоцитов небольшого размера (обычно от нескольких миллиметров до сантиметра), округлой формы, гладкое, с четкими границами.
Широкое распространение получила также следующая классификация родинок:
-
Сложный невус (он же смешанный). Эта родинка располагается одновременно в нескольких слоях кожи. В остальном же ничем более не отличается от вышеперечисленных образований.
-
Розовый и синий (голубой) невусы. Первый чаще всего можно наблюдать у блондинов с очень светлой кожей, так как пигмент меланин в данном случае имеет розоватый или красноватый оттенок. Второй вид невуса так же отличается лишь оттенком кожного пигмента, который в этом варианте будет сине-фиолетовым.
-
Галоневус (невус Сеттона) – родинка с белым ореолом вокруг.
-
Папилломатозный невус. Эта родинка имеет сходство с папилломой, за что и получила свое название. Характеризуется бугристой поверхностью, выступающей над уровнем кожи, может иметь ножку (так называемая «висячая» родинка).
-
Врожденные невусы. Это большая группа, включающая в себя диспластический невус (невус Кларка или атипичный невус), гигантский врожденный невус, невус Ита, невус Ота, сосудистый невус, невус Ядассона и т.д. Все их объединяет то, что они развиваются еще внутриутробно и ребенок рождается уже с пятном на коже. Эти пятна могут быть абсолютно любой формы, размера, они могут иметь поверхность с самой различной структурой: от гладкой до напоминающей мозговые извилины и поросшей волосами, могут локализоваться на любой части тела, включая кожу век и половых органов.
Последнюю группу ввиду своих размеров можно отнести скорее к родимым пятнам, нежели к родинкам, однако если эти невусы имеют небольшие размеры, то неспециалисту будет трудно отличить эти образования.
Диагностика гигантского пигментного невуса
Именно внешний вид невуса упрощает его диагностику. Врач может определить гигантский пигментный невус практически сразу же после рождения ребенка. Однако в обязанности специалиста-дерматолога входит выявление возможного преобразования пятна в меланому. Для этого используются такие кожные исследования, как сиаскопия и дерматоскопия. Суть их заключается в исследовании кожи на поврежденном участке под сильным увеличением. Таким образом, врач может обследовать невус детально и понять, в каком состоянии находится его кромка и структура. Если врач пришел к выводу, что лечение невозможно без проведения операции, требуется точно понять, где именно проходят границы образования.
Самостоятельный уход
Если у Вас большое количество родинок
Кожу нужно исследовать ежемесячно, если имеются родинки, которые растут, или меняются:
- в размере (увеличивается),
- в форме (становясь асимметричным с нерегулярным рваным краем)
- в цвете (неравномерный цвет с различными оттенками черного, коричневого или розового).
Кроме того, если она имеет тенденцию к кровотечению, сочится или покрывается коркой, или если родинка сильно отличается от других родинок на коже.
Если Вы беспокоитесь о родинке или родинках, Вы должны как можно скорее посетить своего врача.
Попросите члена семьи или друга осмотреть Вашу спину, полезно будет и сфотографировать для отслеживания любых изменений в родинке.
Защитите себя и детей от слишком большого количества солнечных лучей. Например, будьте осторожны, чтобы не загорать и не сгорать, прикрывайте себя и используйте солнцезащитные кремы SPF 50 или выше. Не используйте солярии.
Лучшие советы по защите от солнца
Защитите свою кожу соответствующей одеждой, надевайте шляпу, которая защищает Ваше лицо, шею и уши, и пару солнцезащитных очков от ультрафиолетового излучения. Выбирайте солнцезащитную одежду (с постоянно защищающей солнцезащитной тканью, широко доступной для взрослых и детей), если у Вас светлая кожа или много родинок.
Проведите время между 11:00 и 15:00, когда солнечно, в тени
Уйдите с солнца, прежде чем Ваша кожа сможет покраснеть или сгореть.
При выборе солнцезащитного крема обратите внимание на высокую защиту SPF (текущие рекомендации SPR 50 или 50+) для защиты от UVB, логотип UVA и / или 4 или 5 UVA звезд для защиты от UVA. Нанесите большое количество солнцезащитного крема за 15-30 минут до выхода на солнце, и повторно наносите его каждые 2 часа и сразу после купания и вытирания полотенцем.
Не допускайте нахождения младенцев и маленьких детей под прямыми солнечными лучами.
Британская ассоциация дерматологов рекомендует Вам сообщить врачу о любых изменениях на родинке или участке кожи
Если Ваш врач обеспокоен Вашей кожей, Вам посоветуют обратиться к дерматологу-консультанту – специалисту по диагностике рака кожи.
Солнцезащитные ширмы не являются альтернативой одежде и тени, они обеспечивают дополнительную защиту. Никакой солнцезащитный крем не обеспечит 100% защиты.
Рекомендации по витамину D
Свидетельства, касающиеся влияния уровня сыворотки витамина D, воздействия солнечного света и потребления витамина D на здоровье, остаются неубедительными. Избегая воздействия солнечного света, если Вы страдаете от легкой восприимчивости или сокращаете риск возникновения меланомы и других раков кожи, Вы можете испытать дефицит витамина D.
Лица, полностью избегающие воздействия солнца, должны рассмотреть возможность измерения уровня витамина D. Если уровень уменьшен или недостаточен, они, возможно, пожелают рассмотреть возможность приема дополнительного витамина D3, 10-25 микрограммов в день и увеличения потребления продуктов с высоким содержанием витамина D, таких как жирная рыба, яйца, мясо, обогащенные маргарины и злаки. Добавки витамина D3 широкодоступны в магазинах здорового питания.
Эта статья была переведена из рекомендаций Британской ассоциации дерматологов «Обзорная информация для пациента», адаптирована на русский язык профессором Святенко Т.В., г. Днепр, Украина.
Будьте здоровы и привлекательны!
Обращайтесь только к профессионалам.
Используйте при изучении информации о вашей проблеме только данные доказательной медицины, такие, как приведены в этой статье.
Когда обращаться к врачу для лечения бородавок
Бородавки не являются поводом для срочного обращения к врачу и зачастую проходят так же внезапно, как и появились, не требуя медицинского лечения. Особенно часто это случается у здоровых детей и подростков. Кроме того, существует немало способов, которые помогают вывести бородавки в домашних условиях. Однако прежде чем начинать лечение необходимо убедиться, что вы имеете дело именно с бородавкой, а не с более серьезным кожным заболеванием. Для этого желательно посетить дерматолога.
Врач сможет определить, бородавка ли это по внешнему виду новообразования. Также врач порекомендует наиболее оптимальный вариант лечения в зависимости от расположения бородавки, её размера и количества элементов.
Обязательно обратитесь к врачу, если образование на коже:
- кровоточит;
- меняет внешний вид;
- разрастается;
- вызывает боль, неудобство или неловкость.
Не следует заниматься самолечением бородавок беременным женщинам, многие из существующих методов лечения для них противопоказаны. Не желательно самостоятельно лечить маленьких детей, лучше предварительно проконсультироваться с врачом.
Теперь можно искать пару США vs Россия – таблицы соответствия
Виды меланомы глаза
Разработана классификация меланомы хориоидеи по морфологическому признаку. В зависимости от клеточной структуры, выделяют следующие типы данной опухоли:
- Веретеноклеточный.
- Эпителиоидный.
- Смешанный (микстмеланома).
- Фасцикулярный.
- Некротический.
Данная классификация имеет определенные недостатки, так как некротическая меланома хориоидеи определяется клинически, а вот определить ее клеточную принадлежность из-за обширного некроза невозможно. Веретенообразный и фасцикулярный тип имеют сходный прогноз. В связи с этим, в настоящее время морфологически принято выделять только 2 типа: веретеноклеточный и эпителиоидный. Смешанная форма занимает промежуточное положение. Ее прогноз зависит от преобладания тех или иных клеток. Наименее благоприятной прогностически считается эпителиоидноклеточная меланома хориоидеи.
Ответы на распространенные вопросы
Какая профилактика при гемангиомах?
Так как точная причина появления гемангиомы не определена, грамотной профилактической мерой является проведение один раз в год ультразвуковой диагностики печени. При наличии каких-либо сомнений следует дополнительно сделать КТ или МРТ.
Обязательно ли соблюдать диету при гемангиоме печени?
Правильный подбор питания обязателен в случае, если пациент настроен на положительный результат. Употребление недопустимых в рационе заболевшего продуктов может спровоцировать резкий рост и разрыв гемангиомы.
Чем опасна гемангиома печени?
Ее главная опасность заключается в возможном разрыве тканей и последующим за ним кровотечением. Также существует вероятность, что из-за больших размеров опухоли будут сдавлены соседние органы, в связи с чем будет нарушена их работа.
Как лечить гемангиому печени?
Лечение данного недуга подбирается в зависимости от его размеров и скорости разрастания. Специалист может подобрать гормональную терапию, малоинвазивные методы (например, лучевую терапию), а также хирургическое вмешательство. Для закрепления эффекта от лечения необходимо соблюдать специальную диету.
Что такое невус?
У каждого человека есть невусы (родинки), это норма. Некоторые из них присутствуют с рождения и увеличиваются в размерах с ростом организма, другие появляются сразу после рождения, многие являются приобретенными и могут возникать в любом возрасте.
У большинства взрослых людей на коже имеется около 20-100 невусов. Пигментные образования на теле появляются в любое время жизни, но в норме после 50 лет многие из них исчезают. Часть пациентов обращается к хирургам исключительно с целью коррекции косметического дефекта, другие боятся опасных родинок. И это правильно!
Каких невусов следует опасаться
С 1950 по 2000 год по данным статистики SEER (The Surveillance Epidemiology and End Results) уровень заболеваемости меланомой возрос на 600%.
Меланома – это злокачественная опухоль, развивающаяся из пигментных клеток кожи (меланоцитов). Под воздействием неблагоприятных факторов невус (доброкачественное скопление меланоцитов) перерождается в опухоль.
Диагностика заболевания на ранней стадии позволяет полностью вылечить пациента. Поэтому необходимо регулярно посещать врача. Зарубежные специалисты имеют большой опыт удаления невусов как в косметических целях, так и для предотвращения злокачественного перерождения сомнительных пигментных образований.
При первичном осмотре невуса принято обращать внимание на следующие подозрительные признаки:
A. Asymmetry – ассиметричная форма невуса
B. Border irregularity – неровный край образования
C. Color – невус одновременно нескольких цветов
D. Diameter – диаметр образования превышает 6 миллиметров
E. Evolving – родинка меняет форму, цвет, контуры
Меланомонеопасные невусы никогда не кровоточат, не изъязвляются, не покрываются корочкой, не чешутся и не болят.
Пациент самостоятельно не может исключить злокачественное перерождение невуса, поэтому вышеуказанные ключевые признаки не являются причиной для откладывания посещения врача. Израильские специалисты тщательным образом обследуют потенциально опасные пигментные образования и по необходимости их удаляют пластическим методом.
Виды и принцип действия дизельных форсунок
Основная работа дизельных моторов заключается в автономной подаче воздушного потока и топлива. Первым запускается воздух очищенный в цилиндр, он сжимается с одновременным нагреванием до 700-800 градусов. В дальнейшем через распылитель под сильным давлением подаётся в камеру сгорания дизтопливо в определённом объёме и оно сразу же воспламеняется. Данное устройство является связывающим звеном между ТНВД и камерой создавая топливовоздушное соединение. Форсунка или «инжектор» служит конструктивной частью системы впрыска двигателя. В наше время большую популярность и широкое применение получили форсунки, оснащённые электронным контролем и управлением впрыска.
В зависимости от метода выполнения впрыскивания форсунки разделяются на три основных вида: электромагнитная, электрогидравлическая и пьезоэлектрическая. Последняя категория на сегодняшний день относится к последнему поколению форсунок. Система Common Rail получает все более и большее распространение за счёт более высоких показателей, чем у такого же объема бензиновых. Такая форсунка эксплуатируется с минимальным давлением 130 Bar и максимальным до 1350 Bar и удовлетворяет требования евро 5 и выше.
Популярные вопросы
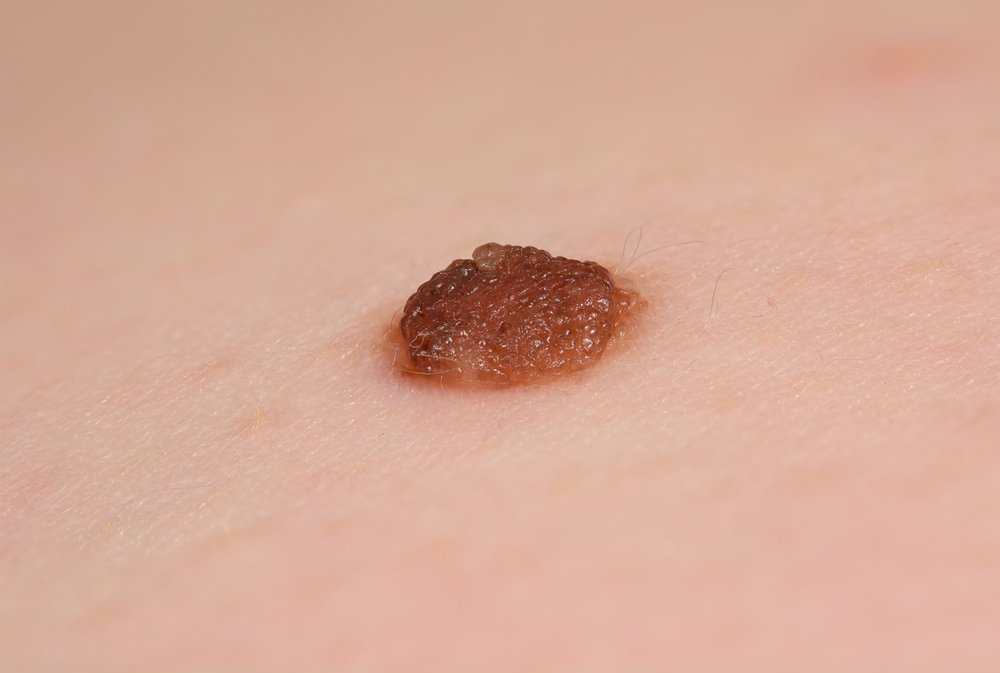
Опасна ли кератома?
На этот вопрос однозначного ответа нет, потому что кератома — не одно заболевание, а целая группа дерматологических патологий. Кератомы бывают разные, одни из них опасные и могут превращаться в рак, а другие — безопасные, не болят и не создают никаких проблем, кроме эстетических. Чаще встречаются неопасные кератомы. Если вы желаете точно знать, опасно ли именно ваше кожное образование, его можно удалить и отправить на гистологическое исследование. Лаборатория даст однозначный ответ.
Можно ли лечить кератому в домашних условиях?
Лечить можно, вылечить нельзя. Домашние попытки удаления обычно предполагают использование растений, щелочей или кислот, вызывающих химические ожоги кожи. Это опасно и в большинстве случаев не слишком эффективно. Кератомы удаляют в клинике. Для этого используют лазер, кюретаж, жидкий азот и т.д. Врач это делает аккуратно и безболезненно.
У кого появляется кератома?
Чаще всего у лиц пожилого возраста (после 60 лет). Мужчины страдают от этих кожных образований чаще женщин. Но с той или иной вероятностью кератомы могут образоваться у всех, в том числе у детей, так как некоторые виды обусловлены врожденными нарушениями обменных процессов. Тем не менее, до 30 лет кератомы появляются редко.
Как предотвратить появление кератомы?
Предотвратить появление кератом на 100% нельзя. Снизить риск их образования можно, если реже бывать на солнце. Эта рекомендация относится и к тем, кто уже прошел через процедуру удаления кератом, потому что возможен рецидив.
В медицинском центре «СМ-Клиника» для удаления кератом и других кожных новообразований используется аппарат «Сургитрон». Это современный радиохирургический аппарат, обеспечивающий минимальную травматичность и ускорение процесса регенерации. Преимущество радиоволнового метода перед другими состоит в том, что здоровые ткани не повреждаются. Это сводит к минимуму риск возникновения послеоперационного рубца. У метода почти нет противопоказаний, перед операцией проводится консультация специалиста.
- Дерматоскопия в диагностике невусов и доброкачественных опухолей кожи. Тлеугабилова Г.А. Наука о жизни и здоровье, 2014. с. 172-177
- Влияние эпигенетических механизмов на развитие доброкачественных образований кожи и слизистых, вызванных вирусом папилломы человека. Назарова М.Н., Киселев В.И., Масюкова С.А., Полозников А.А., Бабкина И.О., Ахтямов С.Н., Тарасенко Э.Н. Российский журнал кожных и венерических болезней, 2017. с. 106
- Новые технологии дифференциальной неинвазивной диагностики новообразований кожи. Козлов С.В., Захаров В.П., Каганов О.И., Морятов А.А., Орлов А.Е., Братченко И.А., Артемьев Д.Н., Копылов А.В., Андреева А.А. Злокачественные опухоли, 2017. с. 156-157
- Роль оксидативного стресса в развитии эпителиальных новообразований кожи при дерматогелиозе. Снарская Е.С., Ткаченко С.Б., Кузнецова Е.В. Российский журнал кожных и венерических болезней, 2014. с. 4-7
- Модель оказания медицинской помощи пациентам с новообразованиями кожи на базе учреждений дерматовенерологического профиля. Бакулев А.Л., Шерстобитова К.Ю., Шнайдер Д.А. Саратовский научно-медицинский журнал, 2020. с. 835-837
Невус Ото
Синоним: серо-синюшный глазоверхнечелюстной невус
Причины и патогенез. Причины остается неясной. Патологию считают наследственной. Передается по наследству аутосомно-доминатно. Некоторые авторы рассматривают невус Ото как вариант голубого невуса. Чаше встречается у лиц азиатского происхождения (японцы, монголы и др.), а также у людей других национальностей.
Симптомы. Невус Ото может развиться с рождения или появляется в детском возрасте, чаще страдают женщины. Клиническая картина заболевания характеризуется односторонним изменением окраски кожи в зоне иннервации первой и второй ветви тройничного нерва (кожа лба, вокруг глаз, висков, щек, носа, ушей, конъюнктива, роговица, радужная оболочка глаз). Цвет очагов поражения колеблется от светло-коричневого до серо-черного с голубоватым оттенком. Их поверхность гладкая, не возвышается над уровнем кожи. Склеры часто окрашиваются в голубой цвет, конъюнктива — в коричневый. Границы очага неправильные, нерезкие. Зрение обычно не страдает. Со временем интенсивность окраски ослабевает. Пятнистые высыпания также могут располагаться в зоне губ. полости рта (мягкое небо, глотка), на слизистой носа. Описаны случаи перерождения в меланому в результате раздражения невуса, сочетания с невусом Ото и двухстороннего расположения очага.
Гистопатологии. Характерно наличие дендритических мелапоцитов между пучками коллагеновых волокон.
Дифференциальный диагноз проводят с другими пигментными невусами.
Лечение. Специфическая терапия отсутствует. Необходимо диспансерное наблюдение у дерматолога и окулиста.
Диагностика
Наличие невуса подтверждается при визуальном осмотре.
Дерматоскопия – ключевой метод детальной диагностики невусов, в ходе которого оцениваются следующие параметры образования:
- точный размер;
- симметричность;
- четкость границы;
- цветовые паттерны;
- особенности сосудистого рисунка.
Разновидность дерматоскопии – цифровая поляризованная диагностика: просвечиваются глубинные слои невуса, а их изображение, увеличенное в несколько раз, выводится на экран компьютера. Цель исследования – выявление природы и степени злокачественности образования.
Решающее значение в диагностике имеет гистологический анализ, позволяющий подтвердить или опровергнуть злокачественную природу невуса.
В нашей клинике соблюдаются мировые стандарты диагностики меланомы: гистологическому исследованию подлежат все удаленные невусы.
Также мы рады предложить инновационную услугу – цифровая гистология – для еще более точной диагностики.
Виды невусов
С точки зрения механизма появления невусов их обычно разделяют на две большие группы:
- Врожденные родинки. Врожденные родинки меньше подвержены риску перерождения в меланому, но все равно относятся специалистами к предраковым состояниям. При остановке роста организма обычно останавливается и рост образования. К врожденным невусам принято относить и те родинки, которые были впервые замечены родителями или врачом в возрасте до 3 лет включительно. Считается, что до этого момента образования были настолько малы, что их попросту не обнаружили при рождении.
- Приобретенные родинки. Приобретенные родинки появляются на протяжении жизни человека под воздействием факторов, о которых говорилось выше. По статистике они больше подвержены риску малигнизации (злокачественного перерождения), нежели врожденные образования. Объяснить это можно тем, что само появление невусов является следствием воздействия внешних или внутренних факторов. Дальнейшее их влияние может поспособствовать и трансформации новообразования в рак.
Существуют следующие виды меланомонеопасных невусов:
- внутридермальный пигментный невус;
- папилломатозный невус;
- галоневус;
- монгольское пятно;
- фиброэпителиальный невус.
Внутридермальный пигментный невус
отсюда и название типа, «дерма» по-гречески – кожакак это происходит с некоторыми другими типамизлокачественное перерождение Внутридермальные невусы локализуются преимущественно в следующих частях тела:
- кожа шеи и горла;
- кожные складки у основания конечностей (в паховой или подмышечной области);
- под грудью (у женщин);
- кожа туловища или конечностей (крайне редко).
Фиброэпителиальный невус
Существуют следующие виды меланомоопасных невусов:
- голубой невус;
- пограничный пигментный невус;
- гигантский пигментный невус;
- невус Ота;
- диспластический невус.
Диспластический невус
врожденный диспластический синдромНа теле данный вид родинок располагается в следующих местах:
- верхняя часть спины;
- нижние конечности;
- задняя поверхность бедер (до копчика);
- паховые складки и кожа вокруг наружных половых органов;
- другие локализации (наблюдаются заметно реже).
встречаются даже рыжеватые и розовые образованияособенно при приобретенном варианте