Операция по удалению халязиона
Содержание:
Классификация
Если вы сомневаетесь, какая именно у вас болезнь глаз, ячмень или халязион, советуем сходить на прием к врачу-офтальмологу. Специалист сделает осмотр, поможет с постановкой диагноза, назначит правильное лечение.
Классификация:
- Хронический халязион – характеризуется длительным, стабильным течением, имеет сформировавшуюся капсулу с плотным содержимым.
- Абсцедирующий – когда к хронической форме присоединяется инфекция. Содержимое капсулы воспаляется, веко отекает, появляется зуд, болезненность, раздражение.
- Запущенный недуг – представлен большого размера опухолью в толще века, больше 1 см, которая становится болезненной, мешает при моргании и зрении.
По локализации халязион бывает:
- верхнего века;
- нижнего века;
- обоих век одновременно;
- правого и левого глаза.
Стадии течения заболевания:
- Появление опухоли. Симптоматика схожа с ячменем.
- Увеличение опухоли в размерах. На этом этапе проводится четкая дифференциация заболевания и назначается этиологическое лечение.
- Воспаление опухоли на глазу. В случае отсутствия лечения и присоединения инфекции.
- Рассасывание или хирургическое удаление.
- Этап осложнений. Перерождение в кисту или онкологию. При пропуске пунктов 2, 3, 4.
Лечение халязиона с помощью инъекций
Перед назначением лечения врач клиники проводит диагностику, основная задача которой — выявление причин заболевания, чтобы избежать рецидива.
В зависимости от давности возникновения патологии и наличия/присутствия воспалительного процесса назначается тактика лечения.
Высокой степенью эффективности отличается метод кортикостероидных инъекций. Для этого в нашей клинике используются такие препараты, как Кеналог, Дипроспан, Дексаметазон, способствующие рассасыванию образования. Введение лекарства вовнутрь халязиона осуществляется посредством тонкой иглы. Процедура занимает несколько минут и является абсолютно безболезненной для пациента.
Причины возникновения халязиона
Халязион не является самостоятельным заболеванием, а чаще всего проявлением какого-либо соматического заболевания или патологии развития мейбиевых желез. Можно выделить следующие основные причины возникновения этого заболевания:
- Нарушения гигиены глаз.
- Различные заболевания век (ячмень, блефарит). Воспаление края века способствует закупорке протоков желез.
Хроническому блефариту подвержены лица, работающие за компьютером и постоянно находящиеся в сухом кондиционированном помещении.
- Неправильное использование контактных линз.
- Постоянные простудные заболевания и пребывание на сквозняке.
- Анатомические и функциональные особенности строения (особенно это касается раннего детского возраста): узкие выводные протоки, слабая функция гладких мышц, которые участвуют в выведении секрета.
- Дисбактериоз, хронический гастрит, энтероколит, дискинезия желчевыводящих путей.
- Гиповитаминозы.
- Заболевания кожи (розацеа, себорея, демодекоз). Формирование халязионов и ячменей характерно для средней степени тяжести офтальморозацеа (поражения глаз при кожном заболевании розацеа). При множественных халязионах в 75% случаев выявляются условно-патогенные паразиты — клещи рода Demodex. В норме они обитают в фолликулах ресниц и мейбомиевых железах, а при нарушении равновесия симбиоза и снижении резистентности организма клещи активно размножаются. Их размножение влечет повреждение эпителия и появление стойкого воспаления в железе. При хроническом пролиферативном воспалении внутренняя стенка гранулемы представлена полуразрушенной клещом эпителием, а наружная — это соединительнотканная капсула.
- Избыток сальных выделений. Доказано, что дети с жирной кожей склонны к халязиону.
- Сахарный диабет. У пациентов с сахарным диабетом на фоне изменения иммунологического статуса имеется риск развития воспалительных процессов, поскольку концентрации микроорганизмов в полости глаза у них значительно выше, чем у здоровых. Именно с этим связано частое развитие и рецидивирование халязионов.
- Мелкие травмы века.
- Онкологическая патология и состояние после химиотерапии. Онкологические больные имеют ослабленный иммунитет и у них часто развиваются блефариты и дисфункция мейбомиевых желез, а это способствует появлению градины. Кроме того, метастатический рак века на ранних стадиях выглядит как халязион, поэтому у онкологических больных их удаляют, а материал направляют на гистологическое исследование.
Методы хирургии
Существуют несколько способов, при помощи которых проводится удаление халязиона.
Лазерная операция.
Данный вид хирургии считается самым эффективным и безопасным в настоящее время. Вся операция длится не более 15 минут, после чего пациент может покинуть клинику.
Процесс выполняется в несколько этапов:
Лазерное удаление халязиона считается низкотравматичным методом, поскольку коагулирующий луч точно воздействует на область новообразования, не затрагивая здоровые ткани и исключая риск возникновения кровотечений. Кроме того, после удаления халязиона таким методом возможность появления рецидивов сводится к минимуму, не требуется длительной реабилитации кроме контрольного осмотра врачом по прошествии двух дней после операции. Отличительным преимуществом лазерной хирургии градины является возможность сбора её содержимого (экссудата) для дальнейшего гистологического исследования.
Электрокоагуляция.
Этот способ аналогичен лазерному иссечению, только разрушительное воздействие на кисту осуществляется электрическим током. Метод обладает всеми теми же достоинствами, что и лазерная коагуляция. Однако далеко не все клиники оснащены оборудованием и инструментами, необходимыми для осуществления такого лечения. К тому же стоимость операции лазеро- или электрокоагуляции довольно высока.
Операция скальпелем.
Удаление халязиона таким путём доступно практически в любом стационаре, однако по сравнению с другими видами офтальмохирургии у методики существует ряд недостатков, которые следует учитывать.
Операция проводится амбулаторно под местной анестезией и длится около часа. Пациента укладывают на спину, закрывают голову и лицо стерильным полотном, оставляя только оперируемую область. В пораженное веко вводят обезболивающее лекарство (новокаин, лидокаин).
Хирург фиксирует оперируемое веко специальным зажимом, после чего скальпелем рассекает капсулу. Разрез делается перпендикулярно веку, если операция осуществляется на внутренней стороне и параллельно веку, если халязион расположен снаружи.
Затем необходимыми инструментами извлекают инфильтрат, далее скальпелем удаляют саму кисту. После удаления халязиона на внешней стороне века хирург накладывает саморассасывающиеся швы. За веко закладывают бактерицидную мазь и закрывают прооперированный глаз давящей повязкой.
Повязку нужно носить несколько дней, снимая её только для процедур реабилитации. Послеоперационный период очень важен в этом случае, поскольку классическое рассечение сопряжено с рисками возникновения осложнений, такими как отек, слезоточивость, рубцевание, кровоподтёки. Возможно также инфицирование через разрез, влекущее за собой тяжелое воспаление (кератит, блефарит и др). Бывают случаи, когда после удаления халязиона в прооперированном месте чувствуется уплотнение. Это говорит о том, что удаление халязиона было неполным и возможен рецидив.
Если хирургия проводилась высококвалифицированным врачом, всех этих рисков можно избежать, строго следуя схеме восстановления.
Она предполагает:
-
непрерывное ношение повязки 5-7 дней, кроме периода проведения лечебных процедур;
-
прием противовоспалительных препаратов (капель, мазей), назначенных офтальмологом;
-
соблюдение домашнего режима первые дни, отказ от посещения саун, бань и пр. в течение двух недель;
-
отказ от косметических средств до полного заживления века;
-
периодический осмотр врачом-офтальмологом.
Если удаление халязиона проводится у ребенка, то операция осуществляется по той же схеме, что и у взрослого согласно выбранной методике. Однако часто вместо местной анестезии используют общий наркоз. Как правило, удаление халязиона у детей проводят лазером, реже скальпелем. Ношение стерильной повязки после удаления халязиона в любом случае обязательно!
Симптомы и причины недуга
На первой стадии халязион проявляется в виде припухлости века. Он может быть как на верхнем, так и на нижнем веке. Однако зачастую недуг проявляется в нескольких местах на глазу. Закупорка железы первоначально провоцирует покраснение и припухлость века, а затем образуется уплотнение. Также ребенок может ощущать следующие симптомы:
- легкую боль в глазу;
- раздражение;
- отек века;
- размытость зрения;
- зуд;
- слезотечение;
- светобоязнь.
Не имея больших познаний в области медицины, можно понять, что с глазами ребенка что-то не так и вовремя показать его офтальмологу.
Что касается причин возникновения этой неприятности, то их может быть масса:
- несоблюдение гигиены;
- привычка тереть глаза грязными руками. Зачастую это делают маленькие дети, которые часто посещают общественные места, где за ними нет должного контроля. Ребенок поиграет на улице, затем потрет немытыми руками глаза, после чего в них попадает инфекция и начинает развиваться болезнь;
- ослабленный иммунитет. Чаще всего это бывает после перенесения какой-либо болезни, например, гриппа, или же ветрянки. Также ослабленная иммунная система может быть, если у ребенка неправильное питание;
- сильное переохлаждение;
- нарушение в работе сальных желез.
Как мы видим, причины могут быть как простые, так и серьезные, вызванные проблемами в организме. Более того, нередко бывают случаи возникновения данной болезни в результате таких серьезных патологий, как:
- Гастрит.
- Дисбактериоз.
- Энтероколит.
- Фолликулит (более известный как ячмень).
У детей, страдающих близорукостью, которые носят специальные линзы, при несоблюдении гигиенических правил надевания, снятия и ухода может возникнуть такое заболевание, как халязион.
Лечение мейбомита
Основной и наиболее действенный метод лечения мейбомита — это гигиена век. Она включает в себя массаж век и тёплые компрессы (можно использовать тёплую кипячёную воду или гелевые подушки).
Несмотря на кажущуюся незначительность, данный метод лечения крайне важен ввиду своей незамысловатости и простоты. Утверждение о высокой эффективности этого метода недавно было подтверждено рандомизированным исследованием .
Считается, что компрессы и массаж положительно влияют на состояние мейбомиевых желёз, разогревая секрет и расплавляя его. Это объясняется особенностью температуры плавления мейбума у пациентов с мейбомитом: она равна 35ºC. У здоровых людей она составляет 31-32ºC .
Как показывает практика, регулярность компрессов и массажа у большинства пациентов оставляет желать лучшего. К тому же эти процедуры весьма неудобны и затратны по времени. Поэтому было разработано около 25 разных устройств, которые обладают тем же принципом: нагревают мейбум и воздействуют на железы с помощью вибрации. Однако ни один из них не сертифицирован в России.
Также для лечения мейбомита можно использовать препараты на основе чайного дерева, которые участвуют в уничтожении клещей рода Demodex. Хотя постоянного участия этих микроорганизмов в мейбомитах не было доказанного .
Другим способом воздействия на мейбомиевы железы является Intense pulsed light (IPL) — интенсивный импульсный свет. Эта методика позволяет бороться с расширенными, а также новообразованными патологическими сосудами области мейбомиевых желёз, которые выделяют медиаторы воспаления, поддерживающие мейбомит .
Также при мейбомите используют капли, стабилизирующие слёзную плёнку. Их задача — сделать слёзную плёнку крепкой и лёгкой. Эффективность капель описана в неоднократных систематических обзорах . Они стабилизируют и ослабляют симптомы за счёт уменьшения трения, увеличения поверхностно-активных веществ (ПАВ) в слёзной плёнке. Фактически они имитируют работу мейбума.
Гелеобразные формы капель, как правило, проигрывают в отношении имитации мейбомиевого секрета. Всё дело в том, что при моргании они превращаются в комок, который веки начинают «гонять» по конъюнктивальной полости. К тому же через гель сложно смотреть, так как он не такой тонкий, как вода или загущённая вода. Однако гели достаточно хорошо справляются с сухим кератоконъюнктивитом, который требует длительного нахождения препарата на глазной поверхности (например, при неполном смыкании век во время сна или при тяжёлых формах синдрома сухого глаза) .
Несмотря на то, что мейбомит не связан с бактериями определённого вида, было доказано, что местное и системное применение таких антибиотиков, как азитромицин, фузидиевая кислота, метронидазол, а также фторхинолоны, макролиды и тетрациклины, весьма эффективно. Механизм действия этих средств при мейбомите до конца не изучен, но считается, что они блокируют некоторые воспалительные факторы и медиаторы .
Также было отмечено, что азитроминцин восстанавливает состав мейбума до нормы. Вероятно, это происходит благодаря антилипазному фактору, разжижающему жир .
Помимо местного эффекта, производные тетрациклина (например, доксициклин) при системном применении предотвращает выработку свободных жирных кислот, что также стабилизирует мейбум.
Важно отметить, что применение антибиотиков при мейбомите не несёт в себе борьбу с бактериями, а также не является первым способом лечения. Они не рекомендуются детям младше 8 лет
Омега-3 добавки в пищу улучшают показатели стабильности слёзной плёнки, уменьшают симптоматику и тяжесть течения мейбомита. Это подтверждают неоднократные исследования, однако механизмы их воздействия доподлинно ещё не изучены .
Причины
Первая и основная причина — это попадание инфекции в область века. Попадает инфекция извне самым непосредственным образом: ребенок может грязными руками почесать глаз, попытаться достать из него соринку и т. д. Иногда одного этого достаточно, чтобы развилось воспаление.
Весьма способствуют развитию халязиона перенесенные инфекционные и простудные заболевания, которые дают причины желтых белков глаз. На фоне этих болезней сильно «садится» детский иммунитет, поэтому воспаление может возникнуть быстро.
На видео – причины появления:
Сахарный диабет у ребенка является провоцирующим возникновение халязиона фактором. Кроме того, избыточные выделения сальных желез тоже могут провоцировать возникновение закупорки.
Халязион: причины появления, симптомы и лечение
Среди глазных заболеваний немало тех, которые невозможно выявить самостоятельно — а в том случае, если всё-таки ясно, что проблема есть, не всегда удаётся решить её своими силами. Некоторые болезни доставляют куда больше хлопот, чем другие, и когда речь идёт о глазах, стоит позаботиться о здоровье как можно раньше.
К примеру, немало осложнений влечёт за собой распространённое заболевание под названием халязион. Верхнее и нижнее веко он поражает почти с одинаковой частотой, однако снизу встречается несколько реже. Его легко спутать с обычным воспалением века, которое возникает из-за работы за компьютером и усталости — но лишь на начальной стадии. Чем дальше, тем очевиднее, что дела обстоят куда более серьёзно.
Что такое халязион?
Халязион — это воспаление мейбомиевой железы, которое чаще может возникнуть у ребёнка, нежели у взрослого. Оно развивается буквально за пару дней и на раннем этапе выглядит как болезненная припухлость. Веко краснеет, кожа становится чувствительнее, температура воспалённого участка повышается.
Халязион при этом не заразен, поэтому не стоит бояться, что можно передать его кому-то ещё. Однако лишний раз припухлость, разумеется, трогать не стоит, даже если вы только что мыли руки и не собираетесь ни с кем контактировать — вам может быть очень неприятно.
Кроме того, если не свести на нет эту болезнь вовремя, шишка на веке может перерасти в кисту, и тогда потребуется помощь хирурга.
Симптомы халязиона
-
На ранней стадии это может быть маленький прыщ на нижнем веке или внутри века, который в случае отсутствия лечения может дорасти даже до размеров оливки.
-
Помимо прочего, если коснуться покрасневшей и натянутой из-за припухлости кожи, вы сразу заметите, какая она горячая.
-
Если халязион внутренний, разглядеть его получится, только если вывернуть веко. Шишка внутри глаза лишь доставляет дискомфортные ощущения, но снаружи всё выглядит как простое покраснение с небольшой опухолью.
Как понять, халязион это или ячмень?
Два этих заболевания действительно нередко путают, однако они даже поражают разные зоны. Халязион затрагивает мейбомиеву железу, а ячмень — волосяной фолликул в области роста ресниц. Кроме того, в случае возникновения ячменя в сердце припухлости появляется область, заполненная гноем. Гнойный узелок на веке может прорваться сам, и тогда заболевание сходит на нет. От халязиона же просто так не избавиться: нужны либо препараты, либо услуги хирурга, если шишка уже разрослась до кисты.
Причины появления халязиона
Это заболевание развивается из-за закупорки канальцев, благодаря которым мейбомиевы железы обеспечивают смазывание поверхности глаза. Закупорка может произойти по самым разным причинам, но исход всегда один: железа воспаляется, увеличивается в размерах, а в случае занесения грязи на глаз воздействует ещё и инфекция.
Кроме того, далеко не всегда халязион появляется сам по себе: иногда его развитие провоцирует синдром сухого глаза или какой-либо иной воспалительный процесс — к примеру, розацеа.
Лечение и профилактика
Вне зависимости от того, у ребёнка начинается халязион или у взрослого, лечить нужно с одинаковой срочностью — и на ранней стадии. Первым делом стоит отправиться к офтальмологу — и лишь потом в домашних условиях соблюдать все его рекомендации.
Многие люди, болеющие халязионом, склонны к рецидивам. В таком случае необходимо внимательно следить за гигиеной век и ежедневно массировать их с лечебным гелем или специальными салфетками.
Иногда халязион проходит сам — но крайне редко. Не стоит гадать, произойдёт ли так и с вами, иначе можно затянуть и тогда потребуется удаление хирургическим путём.
Чаще всего для размягчения секрета воспалённой железы прописывают физиотерапию с нагреванием. Поэтому, если вы сомневались, можно ли греть халязион, переживать не о чем — в этом нет ничего страшного. А если припухлость появилась параллельно с каким-либо иным заболеванием, скорее всего, вам пропишут глазные капли.
Позаботьтесь о своём здоровье вовремя и не допускайте развития болезни!
Как распознать заболевание
В начале процесса симптомы халязиона напоминают проявления ячменя: веко слегка отекает, появляются признаки раздражения и небольшая болезненность. Спустя один-два дня боль и отеки проходят, но остается небольшое округлое образование, которое не вызывает боли при нажатии и ощущается как мягкая горошина под кожей века. Капсула увеличивается в размере в течение первой недели, иногда рост продолжается и далее. При значительном увеличении в размерах она может сдавливать глазное яблоко, из-за чего зрительное восприятие слегка размывается, появляется болезненность при нажатии.
Различают халязион верхнего или нижнего века, обоих век, одного или обоих глаз. Течение заболевания может быть:
- хроническим – с длительным формированием плотной капсулы, без обострений и признаков воспаления;
- абсцедирующим – с развитием воспаления при попадании в капсулу инфекции, из-за чего появляются отечность и раздражение, болезненность, ощущение «песка в глазах» и зуда под кожей;
- запущеным – с опухолью, размеры которой превышают 1 см в диаметре, создающей помеху для зрения и болезненной при моргании.
Как видим, признаки халязиона изменяются в зависимости от наличия и или отсутствия инфекции в опухоли. Примерно в четверти случаев через некоторое время капсула самопроизвольно разрывается, и содержимое выходит естественным путем. Однако это не означает, что патология не требует лечения. Запущенное заболевание приводит к появлению нескольких капсул на одном или обоих глазах.
У вас появились симптомы халязиона?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Диагностика и лечение халязиона
Для точной постановки означенного диагноза необходимо обратиться к офтальмологу. Только специалист способен определить природу и характер припухлости в области глазного века. Для постановки предварительного диагноза, как правило, достаточно поверхностного осмотра области поражения. Специалист подробно осматривает проблему и проводит ряд тестов на определение наличия воспалительных и других отрицательных процессов. В некоторых случаях (при подозрении на злокачественные опухоли) может понадобиться проведение гистологического исследования тканей.
Важным моментом в диагностике рассматриваемого заболевания является выявление признаков, отличающих халязион от ячменя. Для офтальмолога такая задача не является сложной. Но, вот самодиагностика в таком деле – не лучший вариант. Неверно расшифрованные признаки заболевания могут привести к неподходящему выбору лечения, что лишь усложнит ситуацию.
Методы лечения
В некоторых вариантах халязион требует лечения. Разросшийся крупный узелок может давать болезненность и портить внешний вид глаза. Также неприятностями могут закончиться воспалительные процессы в означенной области.
Чаще всего для подавления роста и устранения халязиона выбирается консервативная терапия. При начальных стадиях заболевания эффективными могут быть следующие варианты лечения:
- Легкий массаж, провоцирующий разжижение и выход скопившегося секрета.
- Компрессы – сухое тепло.
- Закапывание антибактериальных глазных препаратов.
- Закладывание за веко специальной мази (желтая ртутная мазь).
- Общеукрепляющая витаминотерапия.
При более сложных вариантах заболевания могут применяться физиотерапевтические процедуры (ультравысокочастотные токи, ультразвук). Эти виды процедур благотворно воздействуют на кровоток, тем самым провоцируя направление внутренних секреционных процессов в нужное русло.
В случае необходимости инъекционной терапии пациенту вводятся кортикостероиды продленного действия. Препараты способствуют быстрому устранению воспалительного процесса и выведению сального секрета.
В вариантах случаев, когда все разновидности консервативного лечения не дают видимых результатов, а заболевание продолжает прогрессировать может быть оправдано хирургическое вмешательство.
Для оперативного удаления халязиона существуют следующие показания:
- Опухолевое образование, значительно воздействующее на зрительную функцию глаз.
- Сильно выраженный отрицательный эстетический эффект.
- Постоянно рецидивирующая форма заболевания.
- Острый воспалительный процесс в области возникновения опухоли.
Как правило, хирургия проблемы проводится под местной анестезией.
Целью оперативного вмешательства является полное иссечение опухолевого образования и прилегающих соединительных тканей. В некоторых вариантах течения болезни может понадобиться иссечение свищевых ходов и плотно сращенных пораженных тканей. В зависимости от метода хирургии после завершения операции может понадобиться или не понадобиться ушивание тканей.
Современные медицинские технологии позволяют применение новейших методик удаления халязиона. Например, лазерная коррекция обеспечивает безболезненное, бескровное и быстрое удаление такого новообразования.
Как правило, после хирургического лечения проблема больше о себе не напоминает. В редких случаях халязион развивается вновь на другом участке глазного века. В таких случаях пациенту назначается полное обследование организма для выявления причины, провоцирующей постоянное развитие патологических процессов в области глаз.

Крайне редко рассматриваемое заболевание перерождается в злокачественный недуг. Однако стоит отметить, что такой вариант развития событий имеет очень малую вероятность возникновения. Чаще диагноз – аденокарцинома мейбомиевой железы является самостоятельным. В основе причин возникновения злокачественного заболевания лежат совсем другие факторы, никак не схожие с теми, которые провоцируют халязион.
Основные прогнозы в направлении такого заболевания достаточно благоприятные. Однако это не дает повода оставлять халязион без внимания. Своевременная диагностика и верно подобранная терапия – залог успешного излечения в любых вариантах болезней.
Хирургическое лечение века
Операция по изъятию затвердения длится около тридцати минут, обычно амбулаторно, если неосложнённый вариант.
Этапы проведения:
- местное обезболивание;
- обработка зоны вмешательства;
- накладывание зажима Люэра;
- после рассечения ткани изъятие узелка;
- наложение швов, при необходимости, и повязки с мазью;
- направление хализина на гистологию.
На следующий день повязка снимается, через три дня возможен привычный жизненный режим, на десятый день рекомендовано посещение офтальмолога. Если рассекалась конъюнктива, то показано недолгое ношение мягкой контактной линзы во избежание осложнений.
До назначенного осмотра нужно:
- самостоятельно закапывать выписанные лекарства с антибиотиком;
- избегать попадания воды;
- не трогать прооперированное место;
- отказываться от нагрузок;
- сократить время пребывания на воздухе, есть нужда в солнцезащитных очках;
- не плавать в открытых водоёмах или бассейне.
Видео: Партнёрская программа от сервиса «Перевозка 24»
Консервативные методы
Чтобы вылечить халязион без операции, применяют консервативные способы. Они результативны, пока не начался воспалительный процесс. Терапия заболевания включает:
- использование антибактериальных мазей;
- обработку поверхностей антисептическими растворами;
- массажные процедуры на начальной стадии и в период ремиссии;
- физиолечение – лазер, УВЧ, электрофорез, ультрафиолетовое облучение;
- диетическое питание;
- использование глазных капель;
- использование антибиотиков для внутреннего применения;
- прием Иммуноглобулина для повышения защитных сил.
Массаж века
Проведение этой процедуры способствует усилению микроциркуляции, активизации обменных процессов. При массаже происходит расширение закупоренных протоков, выведение густого секрета, очищение канала мейбомиевой железы. Процедуру может провести врач с использованием специального микроскопа – щелевой лампы. Он выполняет:
- механическое сдавливание века;
- направленные движения от периферии к краю.
Полезно делать массаж в домашних условиях. Его проводят на начальной стадии заболевании или в период после снятия воспаления, выведения гноя, с целью ускорения заживления. Особенности процедуры:
- провести нагревание сухим теплом;
- выполнять круговые вращения по направлению к ресницам;
- продолжительность сеанса – 15 минут;
- частота – до пяти раз в сутки;
- процедуру проводить ежедневно;
- допускается использовать Блефарогель -2, касторовое масло;
- выведенный секрет удалить с помощью салфетки;
- провести антисептическую обработку глаза.
Мазь
Применение лекарственных препаратов в форме мазей результативно на всех стадиях заболевания. Средства отличаются по своему действию, назначаются в зависимости от симптомов, состояния больного. Популярные препараты для лечения заболевания век:
- Гидрокортизон – устраняет воспаление, рези, зуд, снимает отек, имеет противоаллергическое действие;
- Желто-ртутная мазь – ускоряет рассасывание, вытягивает гной;
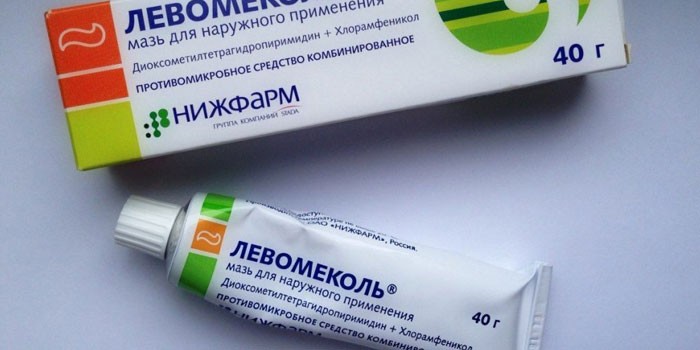
- Левомеколь – регенерирует ткани, устраняет воспаление;
- мазь Вишневского – обладает антибактериальным свойством, способствует прорыву гнойного мешочка.
Эффективное средство при лечении халязиона – Ихтиоловая мазь. Лекарство имеет:
- дезинфицирующее, антисептическое действие, вытягивает гной, устраняет шелушение, зуд, повышает эластичность эпидермиса;
- показания к применению – фурункулы, прыщи;
- действующее вещество – ихтаммол;
- нанесение тонким слоем дважды в день на наружную поверхность века – попадание в глаза недопустимо;
- противопоказания – чувствительность к компонентам;
- побочные эффекты – аллергические реакции.
Популярное офтальмологическое средство – Эритромициновая мазь. Препарат характеризует:
- лечебное действие – устранение бактерий, снятие болей, зуда;
- состав – антибиотик эритромицин из группы макролидов;
- показания для использования – ячмень, конъюнктивит;
- дозировка – нанесение тонкой полоской на внутреннюю поверхность века трижды за сутки;
- положительные моменты – быстродействие;
- противопоказания – чувствительность к макролидам, патологии почек, печени, желтуха;
- побочные действия – покраснения, зуд.
Капли
При лечении офтальмологических заболеваний не обойтись без применения лечебных растворов. Капли для глаз имеют противовоспалительное, антибактериальное, противоаллергическое действие. Популярные лекарственные средства:
- Тобрекс – нейтрализует воспаление, производит мощный антибактериальный эффект;
- Флоксал – отличается безопасностью, быстродействием, применяется для лечения грудничков;
- Ципромед – рекомендован в начале заболевания, уничтожает патогенные микроорганизмы;
- Диклофенак – производит обезболивание, снимает воспаление.
Капли с антибактериальным эффектом Офтаквикс подавляют синтез ДНК микроорганизмов. Препарат характеризует:
- лечебный эффект – противодействие бактериальным инфекциям;
- состав – антибиотик группы фторхинолонов – левофлоксацин;
- показания для использования – инфекционные патологии глаз;
- положительные моменты – возможность применения для детей, начиная с года;
- дозировка – до 8 раз в сутки, по схеме, назначенной врачом, курс – 5 дней;
- противопоказания – беременность, чувствительность к компонентам, период лактации;
- побочные эффекты – жжение, снижение зрения.
Популярный офтальмологический препарат – капли Ципрофлоксацин, которые отличает:
- антибактериальное действие против большинства микроорганизмов;
- показания – инфекционно-воспалительные глазные патологии;
- состав – антибиотик ципрофлоксацин;
- дозировка – по 2 капли каждые 4 часа по назначению врача;
- противопоказания – беременность, возраст до 18 лет, непереносимость компонентов;
- побочные действия – гиперемия, болезненность.
Как лечить халязион на глазу
Халязион, или «застывший ячмень на глазу», чаще всего лечится хирургическим путем. Безболезненное течение способствует запущенности заболевания. Как правило, пациенты обращаются за помощью в больницу, когда опухоль на веке долго не проходит, а все лечение народными методами не принесло результата. На этой стадии уже невозможно консервативно добиться того, чтобы халязион прорвался сам.
Народные методы лечения и медикаментозная терапия эффективны только до момента формирования плотной капсулы, это первые две-три недели. На этом этапе механический массаж века, размягчающие препараты, антибиотики, прилив крови за счет прогревания, улучшенное питание тканей способствуют разрушению опухоли на глазу у взрослых и детей.
Домашние средства
Народные средства отлично помогают избавиться от халязиона. Самомассажи и прогревания, используемые в домашних условиях, способны эффективно бороться и быстро вылечить недуг дома.
Для прогревания используются компрессы, примочки из отваров ромашки, семян укропа, календулы, алтея, листьев березы. Сухое прогревание осуществляется с помощью вареного яйца, картофеля, жареной морской соли, разогретых семян льна. Хорошим вытягивающим действием обладает сок алоэ, его часто используют при лечении глазных болезней.
Массаж делается круговыми движениями по поверхности кожи век, снизу вверх, от места крепления века к периферии, по ходу оттока секрета сальной железы. Массаж необходимо продолжать около 15 минут, три раза за сутки.
Видео: Как делать массаж век дома
Пациенты часто спрашивают: « Можно ли прижигать опухоль на глазу, как и ячмень, мазать йодом или зеленкой?». Можно, но не нужно. В этом нет никакого лечебного смысла, так как патология расположена в толще тканей. Йод не попадет в очаг воспаления сквозь кожу, а со стороны слизистой его нанесение невозможно, это грозит ожогами. Поэтому процедура бессмысленная.
Традиционное лечение
Следующим этапом в лечении халязиона без операции является применение эффективных препаратов. Особенно показано лечение лекарственными средствами на этапе воспаления содержимого капсулы. Тут необходимы антибиотики, которые обладают бактерицидным действием, уничтожая вредную микрофлору.
Консервативное лечение состоит из таких лекарств, как глазные капли («Тобрекс», «Флоксал», «Ципромед»), глазные мази (тетрациклиновая, гентамициновая, мазь Вишневского), антисептические растворы («Фурацилин», физраствор) и инъекции в саму капсулу халязиона. Для инъекций используют стероидные противовоспалительные препараты («Кеналог», «Дексаметазон»), которые препятствуют формированию капсулы.
Как удаляют халязион на глазу
Хирургическое удаление халязиона на глазу – это последний, радикальный этап лечения. Его используют при сформировавшейся капсуле и увеличении ее размеров. Операция проводится амбулаторно, в течение 15 минут, под местной анестезией.
Разделяют два метода удаления:
- Микрохирургический путь – в этом случае все манипуляции проводятся руками хирурга под контролем микроскопа.
- Лазерный метод – отличие от предыдущего способа только в том, что сам разрез производится не скальпелем, а лазером. Все остальные этапы также осуществляются вручную.
Доступ к опухоли на глазу выбирает доктор по показаниям. Разрез может быть снаружи, на коже, или внутри, со стороны слизистой, при этом веко выворачивают специальным инструментом. Опухоль на глазу не вскрывается, а удаляется вместе с капсулой, это помогает избежать ненужного инфицирования соседних тканей. После удаления накладывается маленький шов, который впоследствии не оставляет никакого косметического дефекта. Чтобы после удаления глаз не начал гноится, продолжайте терапию антибиотиками.