Гинекомастия
Содержание:
- Почему опухло верхнее веко?
- Диагностика мастита
- Гистология гинекомастии
- Виды блефарита
- Как лечить покраснение
- Лечение боли груди
- Циклические и нециклические боли в груди
- Обзор
- Виды
- Источники
- Причины болей груди у женщин
- Как увеличить грудь без операции
- О каких заболеваниях говорит боль в груди в менопаузе
- Острая боль, сопровождающаяся покраснением тканей
- Как найти причину проблемы?
- Вторая причина – недостаток мужских половых гормонов
- Патологии молочной железы в период кормления
- Осложнения молочницы
Почему опухло верхнее веко?
Отек глаза — это часто встречающийся офтальмологический симптом, который входит в симптоматику множества заболеваний, причем как системных, так и глазных. Возникает он из-за скопления избыточного количества жидкости в клетках и внеклеточном (межклеточном) пространстве. При этом под отечностью глаз подразумеваются обычно несколько различных симптомов: отек век, а также мешки или синяки под глазами.
Кожа лица отличается повышенной эластичностью. Она очень тонкая, а потому почти любые изменения в тканях, связанные с циркуляцией жидкости, отражаются на ее состоянии. Отеки возникают на разных частях тела, но заметны они, прежде всего, на лице, особенно в области глаз. При болезнях, которые сопровождаются нарушением оттока жидкости, опухнуть может рука или нога, что наблюдается, например, у пациентов с больными почками, печенью, сосудами. Однако на начальной стадии таких патологий отечность зачастую возникает именно у глаз, в том числе на верхних веках.
Из-за чего же может опухнуть глаз и что делать? Следует ли купировать симптом, используя для этого противоотечные мази или капли и всевозможные народные средства — чай, ромашку и календулу? Делать это не рекомендуется по следующим причинам:
- примочки и компрессы помогают немного снять отечность при некоторых инфекционных глазных недугах, но они противопоказаны при травмах;
- капли и мази — это лекарственные средства, которые можно применять только по назначению врача, так как они способны вызвать побочные эффекты и осложнения;
- массаж, полезный при повышенной зрительной утомляемости или бессоннице, нельзя делать при сильном воспалении, травмах и ожогах.
Таким образом, в каждом конкретном случае способ лечения определяется видом отека, его причинами. Так как данный симптом не является специфическим, то самостоятельно выявить природу его происхождения Вы не сможете. Именно поэтому не занимайтесь самолечением.
Если у Вас опухли веки, отечность не проходит на протяжении нескольких к дней, к ней присоединяются другие тревожные симптомы, обязательно сходите в больницу.
Чтобы детальнее охарактеризовать эту проблему, перечислим основные факторы, которые могут спровоцировать отек верхнего века одного глаза.
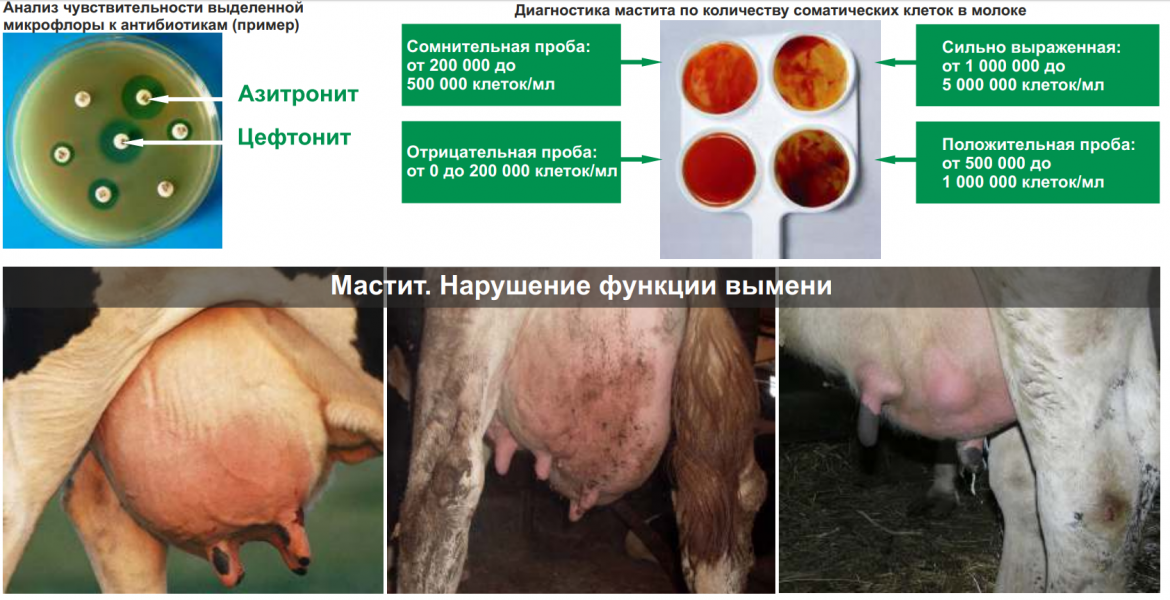
Диагностика мастита
При возникновении симптомов застоя молока или мастита необходимо как можно скорее обратится к врачу. Это может быть врач-акушер-гинеколог в женской консультации, поликлинике или платной клинике. Кроме того, помощь при развитии лактостаза и мастита могут оказать в родильном доме, где вы рожали. Если нет возможности попасть к гинекологу, обратитесь к хирургу. Диагностика и лечение мастита тоже входит в его компетенцию.
Основа диагностики мастита — осмотр молочной железы. Прощупывание ее может быть болезненным, но это необходимо врачу для определения стадии процесса и дальнейшей тактики лечения. При лактостазе, в ходе осмотра врач может «расцедить» грудь, что сразу же принесет облегчение.
Гистология гинекомастии
Гинекомастия характеризуется гистологически доброкачественной пролиферацией (разрастанием) тканей грудной железы. Ранние стадии патологии гинекомастии отличаются протоковой эпителиальной гиперплазией (пролиферацией, удлинением протоков), разрастанием соединительной ткани, воспалительными процессами и отечностью. Эти проявления наблюдаются на протяжении около 6 месяцев после начала заболевания и обычно сопровождаются болевым синдромом и повышенной чувствительностью в участке грудных желез. На поздних этапах происходит формирование фиброзной ткани (стромальный фиброз), при этом эпителиальная пролиферация и воспалительные реакции практически отсутствуют. Поэтому боль и гиперчувствительность на этих стадиях патологии наблюдаются редко.
Гинекомастию нужно отличать от так называемой псевдогинекомастии (или ложной гинекомастии), при которой происходит увеличение молочных желез без железистой пролиферации из-за скопления избыточной жировой ткани. Псевдогинекомастия, как правило, встречается у пациентов, страдающих ожирением. Она нередко сочетается с истинной гинекомастией. Такое сочетание именуется смешанной гинекомастией.
Виды блефарита
В зависимости от причин и симптомов воспаления выделяется несколько разновидностей рассматриваемой патологии:
- Чешуйчатый, или себорейный. Характерный признак — чешуйки на ресницах, представляющие собой слущенные частички эпидермиса. Также наблюдаются такие симптомы, как очень сильный зуд, покраснение конъюнктивы, уплотнение краев века. При тяжелом протекании болезни ресницы седеют и выпадают.
- Язвенный. Характеризуется заболевание воспалением фолликулов ресничек. Из выводных протоков мейбомиевых желез в большом количестве вытекает гной. На веках образуются корочки, из-за которых впоследствии появляются рубцы. Отмечается нарушение роста ресниц и их выпадение.
- Демодекозный. Причиной этого блефарита является клещ рода демодекс. Он практически всегда находится на коже лица, но не представляет опасности, если человек соблюдает гигиену, иммунитет у него укреплен и он следит за своим здоровьем. Попавшие в мейбомиевы железы клещи могут начать размножаться при переохлаждении, простудном или вирусном заболевании. Размножающиеся паразиты питаются секретом сальных желез. Продукты жизнедеятельности клещей вызывают воспаление.
- Мейбомиевый. Болезнь этого типа сопровождается сильным уплотнением и покраснением. При попадании в выводные протоки век бактерий начинается повышенная выработка секрета, но вследствие закупорки желез, он не выходит наружу. Это и приводит к развитию воспаления.
- Угревой. Данный недуг называется еще офтальморозацеа. Для него характерно наличие высыпаний на коже лица и век. Угри розового цвета быстро распространяются и доставляют дискомфорт в виде жжения и зуда.
- Аллергический блефарит — единственная разновидность патологии, которая вызывается не микробами и вирусами, а потому не является заразной. Аллергия проявляется в сильном зуде, обильном слезотечении, повышенной светочувствительности, отеках.
Точно установить причину и вид блефарита можно только после обследования, в ходе которого берутся аллергические пробы, проводятся лабораторные исследования выделений и другие процедуры.
Как лечить покраснение
Методы лечения, которые применяются когда имеется покраснение молочной железы, полностью зависят от причины.
- Если пятно имеет аллергическую природу, необходимо устранить контакт с аллергеном. Назначается лечение антигистаминными препаратами. Местно назначают мази с противовоспалительным и противоаллергическим эффектом.
- При нейродермите назначают седативную терапию, физиопроцедуры. Рекомендовано лечение у психотерапевта.
- Воспалительные процессы в молочной железе лечатся с помощью антибактериальной терапии и противовоспалительных препаратов. При выраженных гнойных процессах проводится оперативное вмешательство.
- Если у пациентки диагностировано злокачественное новообразование, лечение проводится оперативным путем, а также с помощью лучевых и химиотерапевтических методов.
Оперативное лечение
может заключаться как в дренировании гнойника, так и в частичном или полном
удалении молочной железы. Прогноз зависит от диагноза и стадии патологического
процесса.
Статья не является медицинским советом и не может служить заменой консультации с врачом.
Лечение боли груди
Крайне важно при появлении первых болей в груди тут же идти к специалисту. В случае если симптом спровоцирован каким-либо заболеванием, такая оперативность не допустит его интенсивного развития.. Не менее значимо найти действительно грамотного специалиста, работающего с проверенным и надежным диагностическим оборудованием
Именно от точности показаний последнего во многом зависит, насколько верный диагноз будет поставлен и, следовательно, оптимальный курс лечения подобран.
Не менее значимо найти действительно грамотного специалиста, работающего с проверенным и надежным диагностическим оборудованием. Именно от точности показаний последнего во многом зависит, насколько верный диагноз будет поставлен и, следовательно, оптимальный курс лечения подобран.
Большой штат высококлассных терапевтов, гинекологов, онкологов, хирургов и специалистов ультразвуковой диагностики собран в АО «Медицина» (клиника академика Ройтберга). Удобно располагаясь в центре Москвы, здание медицинского центра обладает множеством комфортных подъездных путей, в частности, отличается близким расположением станций метро «Тверская», «Чеховская», «Новослободская», «Белорусская» и «Маяковская».
Прием специалистов осуществляется по предварительной записи. Чтобы попасть на консультацию, достаточно позвонить по круглосуточному телефону +7 (495) 775-73-60 или оставить заявку на прием в форме обратной записи на главной странице сайта клиники https://www.medicina.ru.
Циклические и нециклические боли в груди
Существует две основные категории боли в груди: циклическая и нециклическая.
Циклическая боль в груди возникает регулярно и связана с гормональными изменениями, которые происходят на протяжении всего менструального цикла.
Уровень эстрогена повышается во второй половине менструального цикла. Это стимулирует ткани молочной железы, вызывая боль и отек. Уровень эстрогена также достигает максимума в середине первой половины менструального цикла, перед овуляцией. Это может вызвать циклическую боль в груди, которая усиливается после месячных.
Циклическая боль в груди является наиболее распространенным типом боли в груди у женщин в пременопаузе. Циклическая боль в груди обычно появляется примерно в одно и то же время каждый месяц и влияет на обе молочные железы.
Нециклическая боль в груди не связана с менструальным циклом. Боль может быть постоянной или прерывистой и обычно поражает только одну грудь.
Обзор
Молочница у женщин (вагинальный кандидоз) — одна из самых распространенных инфекций половых органов, возбудителем которой являются дрожжеподобные грибки Кандида альбиканс (Candida albicans).
Молочница (кандидоз) может поражать влагалище, рот, кожу, а у мужчин — головку полового члена. Этот раздел посвящен кандидозу влагалища. Прочитайте подробнее, в чем особенность молочницы у мужчин, а также про молочницу полости рта в отдельных материалах.
Вагинальный кандидоз — частое заболевание. Приблизительно 3/4 женщин болеют молочницей в определенный момент жизни. У половины из них молочница повторяется неоднократно. Вагинальный кандидоз обычно встречается у женщин 20-30 лет. Реже заболевание бывает у девочек до начала менструаций и женщин в менопаузе.
В группе риска по развитию молочницы:
- беременные;
- принимающие антибиотики;
- больные сахарным диабетом;
- люди с ослабленной иммунной системой.
Симптомами молочницы являются зуд, раздражение, отечность влагалища и окружающих тканей. Иногда появляются белые творожистые выделения. Это не опасное заболевание, но оно причиняет значительные неудобства и может появляться повторно — в этом случае молочницу называют рецидивирующей.
Если вы испытываете симптомы молочницы впервые, обратитесь к врачу, так как ее проявления сходны с другими инфекциями, передающимися половым путем (ИППП). Врач сможет поставить диагноз и назначит подходящее для вас лечение. В следующий раз, при появлении знакомых симптомов, вы сможете сразу купить в аптеке без рецепта необходимые препараты. Однако вам стоит повторно обратиться к врачу, если лечение не помогает, или если молочница появляется слишком часто (по крайней мере, раз в несколько месяцев).
Виды
По характеру разрастания различают неинвазивный (не входящий за пределы анатомического элемента) и инвазивный рак молочных желез (прорастающий в другие ткани). По расположению в тканях различают протоковые и дольковые опухоли.
По гистологическим признакам рак груди может быть:
- папиллярным – растущим в просвет млечного протока, с невысоким уровнем злокачественности;
- медуллярным – медленно растущим, образующим объемную опухоль с четкими границами;
- воспалительным, или маститоподобным – с сопутствующим воспалительным процессом, который приводит к появлению отечности и уплотнения груди, развивающийся у 5-10% пациентов;
- аденокарциномой – наиболее распространенной формой (до 70% случаев), характерной для пациенток зрелого возраста (от 40 до 50 лет), склонной к быстрому прорастанию в другие ткани и метастазированию.
В редких случаях может развиваться болезнь Педжета – злокачественная опухоль, поражающая молочную железу в области соска, для которой характерно раннее изъязвление тканей.
Онкопатологии молочных желез поражают преимущественно женщин, но иногда онкологи диагностируют рак груди у мужчин. Заболевание развивается у представителей сильного пола, как правило, на фоне гормонального дисбаланса и генетической предрасположенности.
Источники
- Neslihan Cuhaci et al. Gynecomastia: Clinical evaluation and management. Indian J Endocrinol Metab. 2014 Mar-Apr; 18(2): 150–158.
- Ruth E. Johnson and M. Hassan Murad. Gynecomastia: Pathophysiology, Evaluation, and Management. Mayo Clin Proc. 2009 Nov; 84(11): 1010–1015.
- Ronald S Swerdloff. Gynecomastia: Etiology, Diagnosis, and Treatment. Endotext . South Dartmouth (MA): MDText.com, Inc.; 2000-.2015 Aug 3.
| Хирургическая патология | |
|---|---|
| Анатомия | Анальный канал • Аппендикс • Желчный пузырь • Матка • Молочные железы • Прямая кишка • Яички • Яичники |
| Заболевания | Аппендицит • Болезнь Крона • Варикоцеле • Внутрипротоковая папиллома • Вросший ноготь • Выпадение прямой кишки • Гинекомастия • Гиперактивный мочевой пузырь • Гипергидроз • Грыжа • Грыжа белой линии живота • Дисгормональные дисплазии молочных желез • Желчекаменная болезнь • Заболевания селезёнки • Липома • Миома матки • Недержание мочи у женщин • Опухоли молочной железы • Паховая грыжа • Повреждения селезёнки • Пупочная грыжа • Синдром Аллена-Мастерса • Уретероцеле • Фиброаденома молочной железы • Холецистит |
| Операции | Вазэктомия • Дезартеризация геморроидальных узлов • Пластика стопы • Подкожная мастэктомия • Секторальная резекция грудной железы • Слинговые операции • Уретропексия • Френулотомия • Хирургическое лечение геморроя • Холецистэктомия • TOT • TVT |
| Видеолапароскопическая хирургия | Лапароскопическая аппендэктомия • Лапароскопическая перевязка труб • Лапароскопическая радикальная простатэктомия |
|
Причины болей груди у женщин
Гормональные изменения
Гормональные всплески – одна из самых распространенных причин вне зависимости от того, слабо или сильно болит грудь.
Как правило, они не несут за собой угрозы, так как сообщают о сменах фаз менструального цикла. Так, примерно с 13 до 17 дней цикла может усилиться боль в груди при приближающейся овуляции. Также часто болит грудь перед месячными. Связано это с тем, что вследствие гормональных изменений молочные железы начинают удерживать в себе больше жидкости, грудь слегка увеличивается и начинает побаливать.
Однако если появились ощущение, не характерные ранее, лучше подстраховаться и обратиться к врачу.
Задержка месячных
При стабильном месячном цикле и отсутствии внешних факторов, которые могут спровоцировать задержку критических дней (сильный стресс, недостаток питания и сна), болит грудь зачастую с наступлением беременности.
Для подтверждения или опровержения подозрения рекомендуется сделать тест на беременность или произвести УЗИ.
Прием гормональных препаратов
Часто этим грешат оральные противозачаточные средства на гормональной основе.
Убеждая мозг в том, что уровень прогестерона пребывает на стабильно высоком уровне, когда на самом деле он не был включен в работу, контрацептивы заставляют женский организм ощущать все показатели задуманного природой цикла: овуляцию и беременность.
Несмотря на свою высокую надежность, противозачаточные средства оказывают большое воздействие на гормональную систему женщины, а потому нельзя назначать их себе самостоятельно. Грамотный гинеколог быстро подберет препарат, максимально подходящий конкретной пациентке.
Грудное вскармливание
Зачастую у женщин болит грудь во время грудного вскармливания. Это может означать, что малыш не съедает все вырабатываемое организмом матери молоко, и оно остается в протоках. Дабы не допустить застоя молока и образования воспалительного процесса, следует сцедить его самостоятельно.
Еще одной причиной может стать неправильный захват соска младенцем, ситуацию помогут исправить медсестры роддома или акушер-гинеколог.
Менопауза
Нередко болит грудь у женщины в период ее вступления в менопаузу, что сопровождается масштабной гормональной перестройкой организма.
Симптом возникает по причине роста жировых клеток в то время, а также обострения иных заболеваний, один из признаков которых – очень болит грудь.
Травма груди
Если болит низ груди или верх, болит правая грудь или левая, и вообще грудь испытывает хоть какую-то боль после удара или ушиба, рекомендуется обратиться к специалисту – травматологу, маммологу или онкологу, – чтобы тот исключил вероятность тяжелых последствий.
Заболевания молочных желез
Если неожиданно начала болеть грудь, а беременность, менопауза и другие рядовые причины исключены, то, скорее всего, имеет место одно из заболеваний, и следует срочно показаться гинекологу или онкологу.
- Мастопатия – разрастание железистой ткани. Сопровождается уплотнениями в области груди и лечится медикаментозным или хирургическим путем.
- Киста – новообразование с жидкостью внутри нее. Требуют внимательного изучения маммологом, онкологом, гинекологом или хирургом для определения рисков разрыва и назначения лечения.
- Доброкачественная опухоль – разрастание тканей, в результате которого болит грудь, тянет. Зачастую лечится хирургически.
- Мастит – воспаление, связанное с нарушениями в процессе грудного вскармливания или работе гормонов.
- Рак груди – злокачественная опухоль, требующая включения в обследование онколога.
Как увеличить грудь без операции
Как мы уже выяснили, размер и форма груди зависят от ряда анатомических особенностей. Это молочные железы, жир, мышцы, связки Купера, капиллярная система, осанка, кожа.
Посмотрим, что можно сделать.
- Молочные железы
Железистая ткань увеличивается под действием гормонов. Может ли усилится выработка половых гормонов после полового созревания, чтобы выросла грудь?
Самый очевидный положительный пример – это беременность. Грудь набухнет, и это естественное состояние. Во время лактации молочные дольки вырабатывают молоко, и бюст может увеличиться на несколько размеров.
Можно ли активизировать выработку гормонов искусственным путем? Разумеется, варианты гормональной терапии, приема эстрогенов мы сразу исключаем – мы себе не враги!
Остается два способа усилить выработку половых гормонов и тем самым незначительно увеличить грудь:
- вести здоровую половую жизнь,
- делать массаж груди (точечное воздействие на активные точки способно стимулировать выработку собственных гормонов, плюс улучшится кровоток и лимфоток).
Жировая прослойка
Тут здоровых вариантов нет. То есть при наборе веса грудь, конечно, тоже будет расти. Опытным путем выяснено, что с каждыми набранными десятью килограммами она увеличивается примерно на один размер. Но лишний вес – это болезненное и неэстетичное состояние. Кроме того, грудь под давлением жира потеряет упругость, провиснет. Поэтому нет.
Существует, правда, версия, что распределением жира по телу можно управлять. Например, японка Миеко Йошимару прославилась тем, что якобы увеличила свою грудь с «А» до «Н» при помощи своего авторского метода, заключающегося в перемещении на бюст жира со спины, живота, рук. Но без доказательной базы такие громкие заявления не вызывают доверия.
Мышцы и связки Купера
Упражнения на укрепление мышц груди и каркаса способны сделать грудь выше и немного объемнее. В основном, они работают с формой бюста: приподнимают и предотвращают дряблость и птоз. Фитнес-тренеры могут пообещать увеличить твою грудь на 1 размер при помощи тренировок, но это уже преувеличение.
Кровоснабжение и лимфоотток
Усиливаем приток крови к груди и налаживаем циркуляцию лимфы при помощи минимизации ношения бюстгальтера. Если бюстгальтер — только гуманный: мягкий, без косточек, не впивающийся в грудь и ребра, не передавливающий сосуды.
Осанка
Обязательно следим за осанкой. Быстро распрямить спину можно при помощи выверенного комплекса упражнений. Оптимальный способ – «Базовый марафон» MelAnnett, который вытянул позвоночники тысячам женщин, а заодно преобразил их фигуры и лица.
Кожа
Как мы уже говорили, за кожей зоны декольте необходимо регулярно ухаживать, чтобы она была упругой и поддерживала ткани груди. Ежедневно увлажняй ее, чтобы удержать влагу в межклеточном пространстве и сделать дерму более эластичной. Не жди, пока грудь начнет терять форму и провисать.
Что ведет к растяжению кожи и потере формы груди:
- колебания веса,
- возрастные изменения мягких тканей,
- мнимое увеличение груди искусственными способами.
Рекомендуем использовать натуральные масла и бальзамы. Они насыщают питательными веществами, регенерируют кожу, возвращают ей упругость и молодость, помогают удерживать ценную влагу. Все это необходимо, чтобы грудь не теряла форму и не провисала.
А если негативные процессы уже начались, то масла в комплексе с упражнениями и самомассажем помогут приподнять грудь. Она приобретет красивые очертания и будет казаться больше.
Также советуем позаботиться о молодости кожи зоны декольте при помощи конопляного бальзама Вербена Beauty365, в состав которого входят масла и масляные экстракты конопли, кокоса, карите, фисташки, календулы, семян моркови.
О каких заболеваниях говорит боль в груди в менопаузе
Иногда боли в груди при климаксе не связаны напрямую со здоровьем молочных желез.
В чем может быть причина:
- Заболевания сердца. Это миокардит, ишемическая болезнь сердца (ИБС), миокардиодистрофия. Возможно, речь идет о климактерической кардиалгии или кардиопатии. Боли в груди при этом локализуются в области сердца, их характер давящий, колющий или ноющий.
- Остеопороз грудного отдела позвоночника. Это снижение плотности костной ткани, ведущее к дегенеративным процессам в позвоночнике. Ноющая боль отдает в грудь, возникает симптоматика, сходная с сердечными заболеваниями.
Если кардиологические проблемы и остеопороз исключены, можно предположить следующие проблемы:
- Киста молочной железы. Это образование с жидким содержимым внутри. Для кисты характерны увеличение и боль молочных желез, отдающие в область подмышечных впадин. Боль распирающая, покалывающая.
- Мастопатия. Это фиброзно-кистозные изменения в тканях молочных желез. Риск развития мастопатии у женщин, вступивших в менопаузу намного выше, чем у молодых женщин в возрасте до 45 лет.
- Рак молочной железы. Это злокачественное новообразование, склонное к метастазированию. Лечение рака груди, начатое на начальных стадиях заболевания, дает шанс на длительную ремиссию.
Любые дискомфортные ощущения в молочных железах требуют консультации маммолога. Если он не найдет отклонений по своей специализации, то подскажет, к какому врачу следует обратиться.
Острая боль, сопровождающаяся покраснением тканей
Причина такого состояния – воспаление тканей железы. При этом заболевании женщина, кроме боли, ощущает жжение и распирание в пораженной области. Может подниматься температура, вероятно увеличение лимфоузлов, появление гнойных выделений из соска. Причина этой болезни – попадание инфекции в железистую ткань.
Существует неверное мнение, что мастит появляется только при беременности и кормлении. На самом деле он может возникнуть у любой женщины, даже в пожилом возрасте. Причина заболевания – попадание микробов из других органов с током крови. При травмах микроорганизмы могут проникнуть в ткани снаружи.
Мастит провоцирует переохлаждение, поэтому количество заболевших увеличивается весной и осенью. Больным назначаются антибиотики и противовоспалительные препараты.
Как найти причину проблемы?
Врач-гинеколог может назначить несколько вариантов исследований и анализов:
- общий анализ крови, позволяющий предположить наличие системных сбоев в организме;
- УЗИ малого таза – один из основных методов обнаружения патологий матки и яичников;
- ультразвуковое обследование молочных желез для определения их структуры и выявления возможных новообразований;
-
маммография – особенно рекомендуется женщинам старше сорока;
проверка уровня гормонов – в определенные дни цикла.
Исследуется уровень не только половых гормонов, но и гормонов гипофиза, от которых зависит функционирование репродуктивной системы, и тех, что могут указать на нарушение работы щитовидки или надпочечников.
По результатам этих анализов врач-гинеколог может ограничиться назначением особого комплекса витаминов и минералов или гормональной терапией. В некоторых случаях назначают оральные контрацептивы, которые существенно снижают боль и нормализуют цикл месячных. Ни в коем случае нельзя употреблять гормональные препараты без рецепта от врача, неправильно подобранные лекарства могут спровоцировать сильные сбои в работе организма.
Если вы заметили подозрительные симптомы или грудь болит слишком сильно – не тяните с походом к врачу! Все необходимые виды исследований доступны в Медицинском женском центре.
Вторая причина – недостаток мужских половых гормонов
В этом случае гормональный дисбаланс вызывается недостатком выработки андрогенов. Такое нарушение также имеет множество причин:
- Уменьшение выработки гормонов яичками. Нарушение может возникнуть после их воспаления – орхита, вызванного кокковыми инфекциями, ЗППП или свинкой (паротитом).
- Травмы органов мошонки, при которых повредились структуры яичковой ткани, вырабатывающие главный гормон мужчины – тестостерон.
- Возрастное снижение уровня гормонов. В этом случае возникает старческая гинекомастия. Такая особенность считается физиологической и не требует лечения.
- Подростковый период, во время которого у юноши еще не сформировался правильный гормональный фон. Увеличение груди, возникшее в это время, может сохраняться и во взрослом возрасте. Такая мастопатия называется персистирующей. Ее отличия – возникновение в подростковом возрасте и отсутствие сбоя гормонов в организме.
- Недоразвитие мужского полового аппарата, вызванное генетическими болезнями или врожденными патологиями. В этом случае больной похож на женщину – у него недоразвиты половые признаки и отсутствует типичное мужское телосложение.
Патологии молочной железы в период кормления
Примерно на 3–4 сутки после родов у молодых мам начинается повышение секреции молока. При сопутствующей неполной проходимости выводящих протоков может произойти кумуляция жидкости в грудных железах. Это приводит к уплотнению и болезненности груди, а также к субфебрильной температуре тела. Нужно обратиться к врачу, чтобы не пропустить воспалительный процесс.
Для профилактики застойных состояний, очень полезен массаж, полное опорожнению молочной железы самостоятельно или с помощью молокоотсоса. В первые дни кормления могут появиться трещины и кровотечение из сосков, которые мешают грудному вскармливанию и существенно ухудшает самочувствие в первые дни после родов. Чтобы этого избежать, используйте pH нейтральные средства для мытья груди, специальные бюстгальтеры для кормящих и впитывающие прокладки.
Массаж груди
На 2-3 неделе после родов достаточно часто развивается воспаление молочной железы. Оно развивается вследствие бактериального заражения, а трещины на сосках способствуют развитию инфекции. Болезнь начинается внезапно и дает гриппоподобные симптомы, такие как озноб, миалгия, лихорадка. Сама грудь очень напряженная, покрасневшая, плотная. Развивается мастит.
Лечение основано на применении антибиотиков и регулярном опорожнении железы от молока. Придется отказаться от грудного вскармливания. Чтобы не допустить воспаления, нужно правильно прикладывать ребенка к груди, полностью сцеживать молоко и заботиться о гигиене.
Осложнения молочницы
Молочница легкое заболевание и редко вызывает осложнения. Наиболее распространенные из них:
- лечение не помогает;
- симптомы молочницы возвращаются;
- депрессия и сексуальные проблемы;
- проблемы с половым членом у мужчин.
Если лечение молочницы в течение 7-14 дней не приносит результата, говорят о его неэффективности. Такое случается в 1 из 5 случаев или реже. Существует несколько причин, объясняющих неэффективность лечения. Возможно, у вас другая инфекция, например бактериальный вагиноз, являющийся самой частой причиной патологических выделений из влагалища. Вам следует посетить врача, если лечение безрезультатно. Он может назначить дополнительные тесты для подтверждения диагноза и предложить альтернативные методы лечения.
Если вы страдаете рецидивирующей (повторной) грибковой инфекцией, врач может назначить вам дополнительное обследование для подтверждения диагноза и исключения других заболеваний. Вам могут назначить длительный курс терапии против молочницы или посоветовать лекарство, которое пригодится вам в случае, если симптомы вернутся.
Согласно некоторым исследованиям, так называемая «поддерживающая терапия» способствует сокращению повторных эпизодов молочницы. Поддерживающая терапия включает прием оральных препаратов (таблеток) против молочницы или использование влагалищных свечей на еженедельной или ежемесячной основе, на срок до шести месяцев. Было доказано, что поддерживающая терапия сокращает количество рецидивов молочницы. Эффект от лечения сохраняет некоторое время после его окончания.
Если молочница часто повторяется, у вас могут развиться депрессия и психосексуальные проблемы, как, например, тревога во время секса. В этом случае врач может назначить вам консультацию психолога.