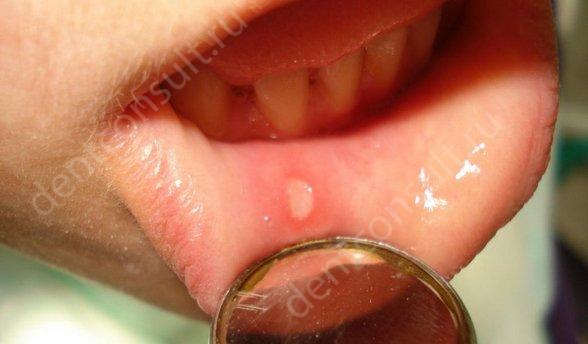
Заболевания передающиеся половым путем. или чем опасен оральный и незащищенный секс?
Содержание:
Профилактика
Специфической профилактики нет. Меры неспецифической профилактики традиционны и общеизвестны. В первую очередь — отказ от вредных привычек. Медики не устают повторять, что курение и алкоголизм это — помощники всех болезней, которые существуют. Отказ от имеющихся привычек — это первая профилактическая мера.
Конечно, профилактические приемы не способны повлиять на физиологические особенности, но вот максимально снизить риск проявления все-таки можно
Например, уделяя должное внимание гигиене. Для женщин хорошим советом будет своевременно удалять с лица макияж, не оставлять его на ночь
Так же всем необходимо помнить о «болезнях грязных рук», которые способствуют развитию целого ряда заболеваний. Детям рекомендуется чаще протирать лицо и руки, стараться максимально оградить их от тесного контакта с уличными предметами.
Если человек склонен или уже имеет незначительные проблемы работы сальных желез, в качестве профилактики, можно использовать народные средства, либо заранее до появления проконсультироваться с дерматологом о применении мазей в профилактических целях.
Постарайтесь защитить нежную кожу от механических повреждений, травм и ожогов, а так же от контакта с вредными химическими элементами, входящими в состав некоторых косметических средств, зубных паст, ручек, карандашей и т.п.
Осложнения и последствия
Осложнения могут появиться в случае неправильной несвоевременной диагностики и ошибочного отказа от лечения внешне схожих заболеваний.
Осложнением роста перламутровых гранул может стать нарушения половой жизни. Что касается самих «сальных бугорков» осложнение от их присутствия на коже может быть только в случае занесения инфекции. Такое возможно, при выдавливании в домашних условиях из-за недостаточно стерильности или при расчесах. Воспаление узелков приводит к неприятным осложнениям вплоть до образования гематом и воспалительных уплотнений, требующих хирургического вмешательства – нарывов.
Туберкулезная волчанка: причины и факторы развития болезни, ее виды, пути заражения, признаки патологии, диагностика и лечение, профилактические меры
Гнейс: причины развития, симптомы и особенности течения, диагностика, лечение и профилактические меры
Пиодермия: причины и признаки заболевания, классификация, диагностические методы, лечение и профилактика
Панариций — причины и признаки болезни, ее признаки и виды, методы лечения и профилактики
Отрубевидный лишай: причины и признаки болезни, методы диагностики и способы лечения
Розовый лишай или розеола розовая: причины, признаки, диагностика и лечение
Красный плоский лишай: причины и виды заболевания, методы диагностики и лечения, прогноз
Эктима: причины и признаки болезни, гриппы риска, диагностика и лечение
Меланома: причины появления новообразования, классификация, диагностика и лечение
Ринофима: особенности и признаки болезни, ее причины и формы, диагностика и лечение
Кандидоз (молочница)
Грибок кандида может поражать не только половые органы, но и околососковую область. Часто такое состояние возникает во время грудного вскармливания. Возле соска и на нем образуется белый налет, при снятии которого видна воспаленная ткань, иногда покрытая язвочками.
Причины кандидоза:
- Выраженный дисбактериоз всего организма, наступивший из-за приема высоких доз антибиотиков.
- Сниженный иммунитет, при котором организм не сопротивляется инфекциям, в том числе грибковым.
- Инфицирование кандидозом ребёнка у кормящей матери. У детей при разрастании колоний кандида появляются белый налет и язвочки на нёбе, внутренней щечной поверхности и языке. При кормлении грибок переходит к матери и остаётся внутри млечных протоков, образуя инфекционный очаг.
- Долго не заживающие трещины. Очень часто такие поражения кожи возникают при кормлении. Если это состояние не лечить, на тканях может появиться грибок.
Урология №1 / 2015
Оглавление номера
Урологические аспекты болезни Фокса–Фордайса
25 февраля 2015
ФУВ ГБУЗ МО «Московский областной научно-исследовательский клинический институт им. М. Ф. Владимирского», Москва
Представлено описание клинического наблюдения пациента 28 лет с множественными гранулематозными высыпаниями на коже мошонки, сопровождавшиеся зудом и болью при ходьбе. Проведено оперативное лечение, заключавшееся в иссечении кожи мошонки и заместительной дерматопластике. Болезнь Фокса–Фордайса подтверждена данными гистологического исследования удаленных тканей: выявлен кистозно расширенный проток сальной железы с формирующимся кальцификатом в его просвете. При сроке наблюдения 15 мес рецидивов заболевания не отмечено.
Введение. Болезнь Фокса–Фордайса (morbus Fox–Fordyce) – это доброкачественная гиперплазия протоков сальных желез . Названа она так в честь впервые описавшего ее дерматолога Джона Фордайса. В разных странах данная болезнь известна под различными названиями: болезнь Фордайса, Дельбанко–Дивансо, гранулы Фокса–Фордайса, себорейные кисты. Болезнь Фокса–Фордайса – довольно редкое заболевание кожи. Начинает проявляться в период полового созревания, его вероятность сохраняется на протяжении всей жизни. Болезнь характеризуется обменными нарушениями, влияющими на апокринные потовые железы, вызывая их воспаление и увеличение размеров .
Течение дерматоза хроническое. Гранулы Фокса–Фордайса – безболезненные плотные папулы небольших размеров, чаще локализующиеся на лобке, половых органах (половой член и мошонка у мужчин, половые губы и преддверие влагалища у женщин), в области пупка, подмышечных впадинах, на лице. Согласно общепринятому мнению, гранулы Фордайса являются вариантом нормы, не причиняют вреда здоровью, не вызывают осложнений, не передаются при половом контакте и являются косметическим недостатком . Заболевание характеризуется достаточно интенсивным зудом, чаще в области подмышек, лобка, промежности и вокруг сосков. У ряда пациенток наблюдается усиление зуда перед менструацией, уменьшение во время беременности.
Кожа в пораженной области становится более темной, сухой, появляются множественные небольшие папулы диаметром 2–3 мм, реже – более крупные, плотноватые на ощупь, не склонные к слиянию. Волосяные фолликулы часто вторично повреждаются на фон…
В.В. Дутов, Д.В. Романов
Что делать при воспалении?
- Опрос может что-либо показать при наличии жалоб.
- На глаз и при ручном гинекологическом или урологическом осмотре найти причину воспаления не выйдет. Нужно более глубокое обследование.
- УЗИ трансвагинальное и УЗИ простаты показывают воспаления в 80% случаев. Но только при соблюдении определенных стандартов.
Если приведенные выше пункты 1, 2 и 3 дополнить профессиональным лабораторным обследованием (с соблюдением всех стандартов), то, как правило, удается получить абсолютно точные данные по бактериальной чистоте мочеполовых органов. Это самый короткий путь в решении лечения воспаления, особенно – хронических воспалений женских и мужских половых органов.
Гинеколог и уролог в Киеве.Записаться к гинекологу в Киеве
можно по телефонам, указанным на сайте.
Профилактика от сыпи на половых губах
Для того чтобы предотвратить появление высыпаний в области интимной зоны необходимо:
регулярно мыть половые органы;
тщательно выбирать средства для интимной гигиены, без красителей и отдушек;
исключить беспорядочные половые связи;
при интимной близости использовать презервативы;
следить за своим гормональным фоном;
периодически посещать гинеколога;
с аккуратностью посещать места большого скопления людей: бассейны, сауны, бани, общественные душевые;
с особой осторожностью выбирать мастера по эпиляции;
не переохлаждаться и не перегреваться.
Также важно правильно выбирать нижнее белье, если есть склонность к раздражениям лучше остановиться на натуральных материалах и классическом покрое. Не рекомендуется приобретать некачественные прокладки с ароматизаторами, злоупотреблять спринцеванием.
| Прием дерматолога в клинике. Вызов дерматолога на дом. | Прием ведется строго по записи, запись на прием по тел.:+7 (495) 256-49-52 | Цены на услуги | Отзывы о клинике |
Сыпь на половых губах у беременных
Высыпания в области половых органов у беременной могут появляться по той же причине, что и у небеременных, только в этом случае проблема может нанести большой урон не только пациентке, но и плоду. Сложность ситуации заключается в том, что при вынашивании ребенка достаточно сложно подобрать безопасную терапию, которая бы не отразилась на здоровье эмбриона.
Любые ЗППП стараются выявлять на стадии планирования беременности и только после лечения, через полгода инициировать зачатие. Если инфекция была обнаружена в период беременности, есть большой процент, что заболевание передастся малышу или негативно скажется на его развитии. Поэтому нередко при таких диагнозах назначается кесарево сечение.
Инфекция, которая стала причиной появления сыпи на половых губах, может привести к таким последствиям:
- замирание беременности;
- остановка в развитии плода;
- развитие пороков и отклонений;
- задержки в психическом, физическом развитии ребенка после рождения.
При обнаружении ЗППП врач подбирает специальную терапию и более тщательно следит за поведением и состоянием плода. Если сыпь вызвана внешними раздражителями, их необходимо выявить и исключить.
Лечение сыпи на половых губах
Высыпание – это симптом, поэтому основная терапия назначается с учетом причины, которая привела к появлению сыпи в области интимной зоны. При аллергии выписываются антигистаминные средства, при заражении грибком – противогрибковые препараты, гормональные нарушения устраняются гормонотерапией, генитальный герпес лечится Ацикловиром. Если была обнаружена стрептококковая инфекция назначается стрептоцид, при наличии воспалительного процесса пациентке рекомендуется пройти курс в стационаре.
Терапевтическая схема подбирается с учетом результатов анализов, течения и сложности болезни. Дополнительно желательно принимать витаминно-минеральный комплекс, иммуномодуляторы, седативные средства растительного происхождения. В некоторых случаях необходима санация.
Мази от сыпи на половых губах
Средства местного применения помогают не только бороться с самой проблемой, но и устранять неприятные симптомы такие, как боль, жжение, зуд, дискомфорт. По мнению специалистов, такой способ лечения намного эффективнее так, как действует на клеточном уровне и быстрее достигает патологического очага.
При генитальном герпесе рекомендуется применять:
- Ацикловир;
- Панавир;
- Зовиракс.
- При воспалениях, сифилисе выписывают:
- Терациклиновую мазь;
- Эритромициновую мазь.
- При поражении грибком:
- Микозорал;
- Клотримазол;
- Нистатин.
Также можно использовать мазь Пимафукорт, которая помогает заживлять ранки и трещинки, Тержинан, способствующий уменьшению зуда и жжению. Все препараты дожжен назначать только врач
Перед применением важно тщательно ознакомиться с инструкцией и выполнять все рекомендации специалиста
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Мази, которые применяют при сыпи на губах
Подбирать лекарства для лечения высыпаний должен квалифицированный врач. Попытки избавиться от неприятных проявлений самостоятельно в лучшем случае снимут симптомы, не устраняя причину проблемы. В худшем – ситуация усугубится.
Сыпь на губах, вызванная вирусом герпеса, лечится препаратами противовирусного типа – для наружного использования или для приема внутрь. Применяются следующие мази:
- Ацикловир (Виролекс, Зовиракс, Ациклостад, Герперакс, Герпевир, Провирсан) – противовирусное средство, которое проникает в цепочку ДНК вируса и останавливает ее репликацию. Однако со временем эффективность препарата снижается, поэтому его использование требует обоснования;
- Пенцикловир (Вектавир, Фенистил Пенцивир) – входит в зараженные клетки, не затрагивая здоровых. Препятствуют синтезу вирусной ДНК;
- Докозанол (Герпанит, Эрабазан, Приора) – предотвращает соединение вируса с оболочкой клетки, назначается на первоначальных стадиях патологии.
При болезни Фордайса применяются мази с ретинолом. При хейлитах нужно пользоватся кортикостероидными мазями – «Преднизолоновой», «Флуцинаром». Схема терапии пероральных дерматитов обычно включает использование крема или гелей метронидазола, клиндацимина, эритромицина, средств с азелаиновой кислотой, крема пимекролимус.
Ответы на часто задаваемые вопросы по теме кожная сыпь:
- К какому врачу необходимо обратиться при кожной сыпи?
- Заразна ли кожная сыпь?
- Какая диета необходима при кожной сыпи?
- Какая необходима диагностика при кожной сыпи?
- Чем опасна кожная сыпь?
- Почему необходимо сдавать анализы при кожной сыпи?
- О каких заболеваниях говорит кожная сыпь?
- Какое обследование необходимо при кожной сыпи?
- Какая кожная сыпь является опасной?
- Как отличить аллергическую сыпь от инфекционной
- Как избавиться от сыпи на коже?
- Как избавиться от зуда при кожной сыпи?
- Какие органы поражаются при кожной сыпи?
- Как подготовиться к приему дерматолога?
- Как провериться на кожные заболевания?
- Какие болезни лечит дерматолог?
- Какие анализы необходимо сдать у дерматолога?
- Какую диагностику может провести дерматолог в клинике?
- Куда обратиться с кожным заболеванием?
Лечение сыпи на половых губах
Высыпание – это симптом, поэтому основная терапия назначается с учетом причины, которая привела к появлению сыпи в области интимной зоны. При аллергии выписываются антигистаминные средства, при заражении грибком – противогрибковые препараты, гормональные нарушения устраняются гормонотерапией, генитальный герпес лечится Ацикловиром. Если была обнаружена стрептококковая инфекция назначается стрептоцид, при наличии воспалительного процесса пациентке рекомендуется пройти курс в стационаре.
Терапевтическая схема подбирается с учетом результатов анализов, течения и сложности болезни. Дополнительно желательно принимать витаминно-минеральный комплекс, иммуномодуляторы, седативные средства растительного происхождения. В некоторых случаях необходима санация.
Причины появления, кто в группе риска
Основной причиной появления образований на губах специалисты считают неправильное (аномальное) расположение сальных желез.
Точных сведений о механике их появления нет, но врачи выделяют дополнительные причины и факторы, которые могут повлиять на развитие негативного процесса:
- определенные виды гормонального нарушения – от временного дисбаланса (на фоне приема лекарств), до серьезных заболеваний или осложнений;
- метаболические изменения в системе или в организме как целостной структуре;
- подростковый период (время полового созревания, начало менструации у девочек);
- гиперлипидемия – проблема представляет собой липидное расстройство, которое напрямую связанное с повышенным содержанием жира в организме;
- проявившиеся сбои в процессе циркуляции крови – в результате происходит накопление и расширение сальных желез на поверхности кожи;
- генетическая предрасположенность – от родителей к ребенку проблема переходит в 90% случаев;
- кожные поры слишком большие и забитые. Жир из сальных желез может образовывать пробки и закупорки. Подобные условия являются идеальными для образования гранул Фордайса;
- естественный процесс старения организма – после 45-50 лет начинается постепенное снижение метаболических процессов даже без нарушений со стороны организма. В этих условиях подкожный жир может накапливаться и откладываться быстрее в 2-3 раза;
- процесс заражения сальных желез – если в них проникла бактериальная или грибковая инфекция, то появление пятен белого или желтого цвета прослеживается в 90% случаев. Связано это с реакцией желез на патогенные условия и микроорганизмы;
- гормональный дисбаланс, расстройство на фоне имеющегося заболевания. В 90% случаев проблема является симптомом такой проблемы, как нарушение деятельности или заболевания, напрямую связанные с работой щитовидной железы;
- менопауза (повышается вероятность высыпаний у женщин после 55 лет);
- нарушения функций желез;
- травма области губ;
- последствия (осложнения) процесса увеличения с использованием гиалурона;
- беременность – проявления могут возникнуть на любой недели, так как у каждой женщины организм работает индивидуально;
- нарушение работы коры надпочечников;
- заболевания яичников (патологической природы или последствия возрастных изменений);
- нарушения со стороны гипоталамо-гипофизарной системы;
- наличие привычек, которые в 90% случаев причиняют организму вред (курение в 90% случаев);
- последствия хирургического вмешательства на железы внутренней секреции;
- стеноз протоков сальных желез.
Такие проблемы, как наличие лишнего веса или несоблюдение правил личной гигиены не приводят к образованию гранул на губах. Отмечено в ходе исследований, что снижение объемов тела (похудение) приводит к исчезновению новообразований или делает их менее заметными на коже.
Почему появляются гранулы Фордайса, где они могут быть и как от них избавляются:
Какие анализы необходимо сдать при сыпи на половых губах
Для диагностирования причины появления сыпи на половых губах назначается ряд лабораторных, инструментальных обследований:
- общий анализ мочи и крови, показывает общее состояние пациентки, выявляет воспалительные процессы;
- полимеразная цепная реакция (ПЦР), назначается для определения ДНК возбудителя, максимально информативный метод, способный выявлять заболевания на очень ранних сроках;
- реакция иммунофлюоресценции (РИФ) определяет антигены посредством применения специального вещества;
- культурный способ, эффективная процедура, которая позволяет определить наличие и тип возбудителя за счет помещения биоматериала в благоприятную для вируса среду;
- вульвокольпоцервикоскопия, осмотр на гинекологическом кресле с использованием микроскопа для изучения характера высыпаний.
Также врач может рекомендовать пройти иммуноферментный анализ (ИФА), серологический метод, иммунограмму. Нередко назначается ультразвуковое исследование органов малого таза, анализы на гормоны, онкомаркеры и другие диагностические мероприятия, способные найти основную причину появления неприятного симптома.
Диагностика кандидозного баланита (баланопостита)
Диагноз кандидозного баланита/баланопостита ставится на основании клинических проявлений и лабораторного исследования (микроскопии, культуры, молекулярно-биологических методов). Клинические образцы для микологического исследования должны быть взяты из пораженных участков (чаще всего препуциального мешка).
Микроскопический тест. При микроскопическом исследовании анализируется: нативный препарат, окрашенный по Граму, препарат, к которому добавляют 10% KOH. Характерно преобладание вегетативных форм грибов рода Candida (псевдомицелий и почкующиеся клетки). Чувствительность метода относительно небольшая 60-70%, специфичность зависит от наличия клинических проявлений и при наличии симптомов доходит до 100%.
Посев. Культура является обычным окончательным средством установления причины баланита, поскольку позволяет установить видовую принадлежность бактерий, вызвавших инфекцию, в данном случае грибов
Для посева важно собрать достаточное количество материала. Рост колоний грибов более 104 КОЕ/мл позволяет поставить диагноз кандидозного баланита или баланопостита
Посев проводится на обычные среды для выявления грибковой инфекции (среда Эндо, Сабуро, кровяной агар). К положительным сторонам метода относятся определение чувствительности к антимикотическим препаратам, что важно для определения тактики терапии, особенно при рецидивирующем течении. Культура назначается также при получении отрицательного результата микроскопического исследования.
ПЦР. При молекулярно-биологическом тестировании для определения фрагментов ДНК Candida spp. используется метод ПЦР. Выделяют качественные методы ПЦР для определения наличия или отсутствия дрожжей и количественные для определения количества грибков. ПЦР исследование – быстрый и точный анализ со специфичностью, приближающуюся к 100%.
Важно подчеркнуть, что диагноз ставится только при сочетании клинических симптомов, поражений и найденных по результатам лабораторного тестирования грибов. Бессимптомное кандидозное носительство препуциального пространства является обычным явлением (14–18%), в результате чего просто положительная лабораторная находка Candida spp
не позволяет поставить диагноз клинического заболевания кандидозной инфекцией.
При подозрении на диабет рекомендуется выполнить соответствующие тесты (анализ на уровень сахара, толерантность к глюкозе).
Куда обратиться с сыпью на половых губах
При первых признаках высыпаний необходимо записаться на прием к специалистам нашего многопрофильного медицинского центра, где трудится высококвалифицированный, грамотный медперсонал. Клиника славится прекрасной технической базой, которая состоит из инструментальной, лабораторной диагностики и терапевтического корпуса, где можно пройти разного рода лечение и самые современные диагностические мероприятия.
Медцентр также предлагает услугу – вызов врача на дом, которая дает возможность получить медицинскую помощь, сдать некоторые анализы, сделать УЗИ в комфортных домашних условиях. Выезд специалиста на адрес пациента помогает сохранить полную конфиденциальность, облегчить участь лежачих, пожилых больных и людей с ограниченными возможностями, сэкономить время.
Что такое фиброма
Это доброкачественное новообразование в виде небольшого узла на ножке или широком основании, которое состоит из фрагментов соединительной ткани. В большинстве случаев локализуется на слизистых оболочках десен, губ, неба, на внутренней стороне щек, немного реже на языке. С патологическим процессом чаще сталкиваются младшие школьники и подростки в возрасте 6-15 лет.
Пациенту не больно, на самой ранней стадии он и не замечает патологию. По мере роста утолщение легко нащупывается и случайно травмируется.
Может ли фиброма во рту рассосаться сама, без врачебного вмешательства? В большинстве случаев требуется хирургическое иссечение опухоли. Однако не стоит переживать насчет сложности и длительности операции. Меньше чем через час опытный врач устранит дефект без последующих осложнений и долгого реабилитационного периода. В настоящее время в клиниках используется лазерная и радиоволновая методики.
Несмотря на относительную безвредность фиброзных разрастаний, лечить их все-таки нужно даже при отсутствии дискомфортных ощущений. Если уплотнения увеличиваются в размерах и постоянно подвергаются травмирующему воздействию, с высокой долей вероятности в ранку проникнет инфекция. В таком случае лечение будет очень долгим, трудным и не всегда приведет к положительной динамике. Кроме того, отсутствие терапии иногда влечет за собой перерождение новообразование в злокачественное.
Какие существуют способы диагностики и лечения мочекаменной болезни?
Мочекаменная болезнь это заболевание, при котором образуются камни в почках и в мочевых путях. Причины возникновения мочекаменной болезни очень разнообразны: это и наследственная предрасположенность, и особенности обмена веществ, и характер питания. Мочекаменная болезнь занимает лидирующую позицию среди всех урологических заболеваний у сибиряков.
Нередко мочекаменная болезнь имеет бессимптомное течение, и камни обнаруживаются случайно при УЗИ почек или рентгенологическом исследовании. Бессимптомное течение мочекаменной болезни зависит не от размера камня, а от его локализации если камень не нарушает оттока мочи, то никаких признаков болезни не будет. Основным симптомом мочекаменной болезни является боль. Боль может быть довольно терпимой, ноющей, а может проявляться почечной коликой в этом случае боль практически невыносима. Сильный болевой приступ сопровождается тошнотой, рвотой, беспокойством. Локализация боли зависит от расположения камня. Только применение специальных методов позволяет точно определить мочекаменную болезнь. Если камень располагается достаточно низко, боль отдает в ногу, головку полового члена, мошонку у мужчин, у женщин чаще всего болезненное мочеиспускание. После окончания болевого приступа иногда появляется кровь в моче.
Я называю это жизнью на пороховой бочке, ведь часто наличие камня в почке или мочеточнике сочетается с опасностью инфекционных осложнений, появлением почечной колики или развитием почечной недостаточности. На ранних стадиях развития болезни можно попробовать избавиться от камней в почках при помощи консервативной терапии, без операции. Существуют препараты для уменьшения камнеобразования.
В более сложных случаях не обойтись без операции. Мы помогаем избавиться от любых камней в мочевых путях, выполняя эндоскопические операции через мочеиспускательный канал или через сантиметровый разрез под нижним ребром. Разрушение камней производится немецким лазерным оборудованием, которому подвластны конкременты любой плотности. Избавление пациента от камней различной локализации в мочевой системе происходит достаточно быстро, малоинвазивно, что сокращает период пребывания больного в стационаре и период реабилитации. Я часто говорю, что, удаляя камень, мы не удаляем мочекаменную болезнь. К сожалению, примерно у трети пациентов мочекаменная болезнь имеет рецидивирующее течение, то есть после лечения камни образуются вновь. Поэтому огромное значение приобретает профилактика дальнейшего камнеобразования: выяснение вида и причин развития камней, индивидуальная диета, профилактические курсы лечения. Такой комплексный подход залог длительного здоровья.
Занимаетесь ли вы онкологическими заболеваниями половых органов?
Да, мы работаем совместно с онкологом. Онкологические заболевания в сфере урологии — при своевременном выявлении — весьма успешно лечатся. В клинике проводятся операции по удалению опухолей всех органов мочеполовой системы как у мужчин, так и у женщин.
Урологические онкозаболевания занимают достаточно большой процент всех случаев обращения пациента к врачу. Самые частые онколозаболевания это рак мочевого пузыря (чаще встречается у женщин), рак простаты, рак почки, рак полового члена, рак яичка.
Симптомы
- появление крови в моче,
- учащенное мочеиспускание,
- ложные позывы на мочеиспускание,
- затрудненное мочеиспускание,
- чувство неполного опорожнения мочевого пузыря,
- прерывистое мочеиспускание,
- изменение формы, увеличение, отек, опухоль, покраснение, изъязвление на половом члене или яичке.
Рост онкоурологических заболеваний велик, отмечается тенденция к увеличению числа пациентов с онкопатологией ежегодно. Поэтому мы еще раз повторяем: регулярные профилактические осмотры необходимы каждому! Если вы обнаружили у себя какие-то из вышеперечисленных симптомов, выявили малейшие признаки патологического процесса – незамедлительно обращайтесь к врачу, ведь выявление любого онкологического заболевания на ранних стадиях это и есть залог успешного лечения.
В нашей клинике имеется все необходимое оборудование для диагностики и лечения онкоурологической патологии: ультразвуковые аппараты экспертного класса, МРТ и КТ самого высокого разрешения, операционные клиники оснащены современным оборудованием, что позволяет выполнять малотравматичные операции, и гарантирует быструю реабилитацию пациента в короткий послеоперационный период, большое значение в клинике уделяется и послеоперационному ведению пациента до полного его выздоровления.
Народные средства
Проводить лечение в домашних условиях можно только после консультации врача. Самолечение может усугубить ситуацию и изменить характер течения болезни. Лечение народными средствами длительное. Для лучшего результата лечение народными способами проводить в комплексе с медикаментозное терапией.
Если гранулы Фордаиса не вызывают дискомфорта (не чешутся, не воспаляются), то для уменьшения их размера можно использовать отвар корня лопуха. Залейте 1-1,5 ст. л. сухих измельченных корней 200 мл крутого кипятка. Настой должен постоять 10-15 минут. Затем смочите ватный диск в растворе и обработайте себорейные пятна.
Залейте 2 ст. л. чемерицы 200 мл воды. Поставьте емкость на огонь и прокипятите содержимое в течение 3-5 минут. Готовый отвар остудите и процедите через сито. Смазывайте перламутровые папулы дважды в день.
При лечении множественного высыпания эффективным считается средство из соды и глицерина. Смешайте компоненты в равных частях. Залейте 2 ст. л. смеси 200 мл кипятка. Полученное средство наносите на места высыпания дважды в день. Небольшие плотные узелки исчезнут уже после 2-3 применения.
В области половых органов гранулы легко убрать подмыванием теплым отваром из дубовой коры. Для его приготовления необходимо залить 2-2,5 ст. л. дубовой коры 300 мл воды. Далее довести отвар до кипения и снять с плиты. Подмывайтесь таким отваром два раза в день.
Успокаивающее действие также оказывает травяной сбор из корневища аира и зверобоя. Смешайте травы в равных долях. Заварите 2 ст. л. смеси с 200 мл воды.
На месте высыпания появился отек? Лечение в таком случае необходимо проводить противоотечными средствами, например, экстрактом чайного дерева. Протирайте пораженные места 3-4 раза в сутки.
Если сальные узелки самопроизвольно вскрылись, то их необходимо обработать антисептиком или перекисью водорода.
Чем опасна сыпь на губах
Степень опасности сыпи на губах и вероятные последствия определяются причинами данного проявления. К примеру, вирус герпеса встраивается в генетический аппарат клеток, высыпания появляются не только на лице, но и в любых местах, где есть нервные окончания. Это приводит к нарушению работы внутренних органов. При отсутствии лечения развивается вторичная бактериальная инфекция, начинается нагноение ранки. При серьезном снижении иммунной защиты герпес может стать причиной опасных заболеваний, например, энцефалита.
Аллергические реакции тоже создают определенные риски для здоровья. При аллергии в организме вырабатываются антитела для специфических белков, которые содержит аллерген. Из-за образования биологически активных веществ может учащаться сердцебиение, возникают спазмы гладких мышц, развиваются отеки. Наиболее опасным проявлением патологии считается анафилактический шок – отек гортани, который может привести даже к летальному исходу.
Любое заболевание проще лечить на начальной стадии, пока патологии еще не принесла значительного вреда организму. Именно поэтому при возникновении сыпи на губах не стоит пытаться замаскировать ее или вылечить самостоятельно. Лучшим решением будет посещение врача, который проведет диагностику и назначит адекватное лечение.
Как избавиться от проблемы?
Гранулы Фордайса (себорейные кисты) не нуждаются в медикаментозном лечении, они больше относятся к косметическому дефекту. Такая сыпь не имеет осложнений, не передается при контакте или половым путем. Удалить сыпь можно несколькими способами:
- криотерапией;
- электрокоагуляцией;
- лазером.
При появлении высыпаний не стоит выдавить их самостоятельно. В случае занесения инфекции может запуститься воспалительный процесс, после которого иногда остаются рубцы.
Криотерапия
Этот способ предполагает воздействие на сыпь жидким азотом. Холод активизирует отмирание тканей, происходит стимуляция сужения стенок сосудов, благодаря чему увеличивается приток крови к отдельному участку тела. Таким образом кожа регенерируется, а процесс заживления ран и воспалений ускоряется.
Однако стоит обратить внимание, что данная процедура имеет противопоказания:
- острая стадия хронических заболеваний;
- болезни крови, сосудов;
- наличие открытых ран, воспалений;
- психические недуги;
- индивидуальная непереносимость холода.
Электрокоагуляция
Электрокоагуляция предполагает удаление сыпь с помощью воздействия переменного высокочастотного электротока. Всего за 10-15 минут можно избавиться до 100 шт. нежелательных образований. После прижигания на коже остаются небольшие корочки, которые через несколько дней отпадают.
Нельзя воспользоваться данным методом в следующих случаях:
- проблемы со свертываемостью кожи;
- если образования носят злокачественный характер;
- при наличии склонности к формированию келоидных рубцов;
- при непереносимости электропроцедур.
Лазерная терапия
Наиболее распространенный способ борьбы с гранулами − применение лазера. Это методика, после которой не остается никаких видимых следов. Воздействие лазером активирует естественные биохимические процессы, которые способствуют регенерации клеток.
Благодаря лазерному воздействию:
- уменьшается спазм сосудов;
- улучшается кровоток и питание клеток;
- повышается иммунитет;
- усиливается лимфоотток.
Кроме того, лазеротерапия обладает антивирусным эффектом. После нее не требуется длительное восстановление.
Как и любая другая процедура, лечение лазером имеет свои противопоказания:
- предрасположенность к кровотечениям;
- болезни сердца;
- активная форма туберкулеза;
- онкологические заболевания;
- повышенная чувствительность.
Раньше также практиковалось хирургическое удаление образований, однако ввиду сильного повреждения тканей, большего кровотечения и шрамов, которые остаются после оперативного вмешательства, его использование не рекомендуется.
К сожалению, какой бы метод не был выбран, существует большая вероятность рецидива. Считается, что полностью избавиться от гранул невозможно. Опыт многих пациентов свидетельствует о том, что высыпания через пару лет после удаления возвращаются снова.