Эпидемический паротит (свинка). причины, симптомы, лечение и профилактика
Содержание:
Аллергический паротит
Аллергический паротит представляет собой острое или хрон, воспаление околоушной железы, возникающее вследствие сенсибилизации организма к эндогенным или экзогенным аллергенам. Среди аллергенов, вызывающих П., различают бактериальные антигены из очагов хрон, инфекции, нек-рые лекарственные средства (антибиотики, салицилаты, йод и др.), пищевые продукты (яйца, молоко, мед и т. д.).
В патогенезе аллергического П. ведущая роль принадлежит аллергическим реакциям немедленного типа, но встречаются случаи П., протекающие по типу гиперчувствительности замедленного типа (см. Аллергия).
Аллергический П. начинается остро. Иногда уже при жевании возникает боль в околоушной железе, происходит ее увеличение и уплотнение, затрудняется открывание рта и глотание, снижается слюноотделение, повышается температура тела. В легких случаях эти явления держатся недолго, и уже через 2—3 часа уменьшается отек околоушной железы, исчезает ее болезненность, восстанавливается саливация, нормализуется температура. Заболевание может длиться несколько суток и обычно заканчивается выздоровлением. Встречается и хрон, рецидивирующее течение аллергического П., для к-рого характерно периодическое увеличение железы, задержка секрета в слюнных протоках, болезненность железы при пальпации в период поступления экзогенных аллергенов или сенсибилизации к аутомикрофлоре. В период ремиссии все клин, симптомы сглаживаются или полностью исчезают. Воспаление околоушной железы аллергического генеза часто сочетается с поражением других слюнных желез, а также суставов.
Диагноз устанавливается на основании типичного клин, течения, характерной микроскопической картины секрета железы (наличие в слюне эозинофилов, кристаллов Шарко— Лейдена, разрушенных лимфоцитов), а также специального аллергологического обследования.
Аллергический Паротит следует дифференцировать с эпидемическим П., с П. инфекционного, травматического и послеоперационного происхождения.
После исключения подозреваемых в отношении аллергизирующего воздействия медикаментов и пищевых продуктов, назначают антигистаминные и гормональные средства, проводят симптоматическую терапию, а также лечение очагов хронической инфекции.
Библиография: Зедгенидзе Г. А. Рентгенодиагностика заболеваний слюнных желез, Л., 1953; Клементов А. В. Операции на околоушной слюнной железе, в кн.: Оперативная челюстно-лицевая хирургия, под ред. М. В. Мухина, с. 266, JI., 1963; он же, Паротиты, Калининград, 1967; Ногаллер А. М. Аллергия и хронические заболевания органов пищеварения, М., 1975; Робустова Т. Г. Актиномикоз челюстно-лицевой области и шеи, М., 1966; Ромачева И. Ф. и др. Обследование больных с заболеваниями слюнных желез, Стоматология, № 4, с. 57, 1972; Руководство по хирургической стоматологии, под ред. А. И. Евдокимова, с. 226, М., 1972; Сазама Л. Болезни слюнных желез, пер. с чешек., Прага, 1971; Солнцев А. М. и Колесов В. С. Хирургия слюнных желез, Киев, 1979; Diseases of the salivary glands, ed. by R. M. Rankow a. I. M. Polayes, Philadelphia, 1976; Interlandi J. Controlling allergic parotitis from foods, Illinois med. J., v. 141, p. 541, 1972; Кitamura T. Atlas of diseases of the salivary glands, Tokyo, 1972; Lehrbuch der klinischen Allergie, hrsg. v. K. Hansen u. M. Werner, Stuttgart, 1967; PfeifferK. Die Rontgendiagnostik der Speicheldriisen und ihrer Ausfiihrungsgange, Handb, med. Radiol., hrsg. v. L. Diethelm u. a., Bd 8, S. 308, B., 1968; Schulz H.-G. Das Ront-genbild der Kopfspeicheldriisen, Lpz., 1969.
Как происходит заражение вирусным паротитом
Источником заболевания является больной человек, выделяющий вирус во внешнюю среду в последние 1-2 дня инкубационного периода и в течение 9 дней от начала болезни. Особенно заразен больной в первые 3-5 суток заболевания. После того, как симптомы исчезают, больной уже не заразен. Источником заболевания могут быть также больные стертой и бессимптомной формой. Передача вируса происходит воздушно-капельным путем, однако в отдельных случаях заразиться можно и через бытовые предметы, например, посуду или игрушки.
Вирус обладает высокой контагиозностью в воздушной среде.
Примерно 25% всех случаев заболевания протекают бессимптомно, но при этом больной выделяет вирус в окружающую среду.
Кроме воздушно-капельного и бытового пути заражения, существует также вертикальный способ, когда вирус передается от матери к ребёнку во время беременности или при лактации.
Нормальная сопротивляемость организма к вирусу обычно высокая, а после болезни вырабатывается длительный и стойкий иммунитет.
Ворота инфекции – слизистая оболочка верхних дыхательных путей. Проникновение в слюнные железы происходит через кровь.
Попав в кровеносную систему, возбудитель разносится по всему организму, находя благоприятные условия для дальнейшего роста и размножения в железистых органах и нервной системе. Излюбленное место вируса – слюнные железы, где происходит его накопление и репродукция. Вирус повторно выбрасывается из слюнных желез и вирусемия поддерживается в течение 5 дней. За это время вирус успевает вовлечь в процесс другие органы и системы.
Поражение нервной системы может происходить параллельно с воспалением слюнных желёз, до или после него. Следует отметить, что возбудитель выделен из крови, паренхиматозной ткани поджелудочной железы, грудного молока.
В организме больного паротитом происходит выработка специфических антител, которые выполняют нейтрализующие, связывающие и иные функции, направленные на выведение возбудителя из организма. Эти антитела могут обнаруживаться в крови в течение нескольких лет после перенесенной болезни, и даже в течение всей жизни.
Поражение ЦНС, поджелудочной железы и периферической нервной системы происходит при вовлечении иммунных механизмов, а именно при снижении количества Т-клеток, ослаблении первичного иммунного ответа, наличии низкого титра иммуноглобулина M, снижении уровня выработки иммуноглобулинов класса А и G.
Нейтрализация вирусного возбудителя происходит благодаря выработке специфических антител, которые подавляют активность вируса, и его способность к внутриклеточному распространению.
Коронавирус кошек
Заболевание вызывается вирусом, который наименее изучен, при этом он может вызывать серьезные последствия у молодых особей вплоть до летального исхода. Чаще всего коронавирусом заражаются особи, содержащиеся в кучных сообществах (питомники). Основной путь заражения – фекально-оральный, а для котят источником заражения становится их мать.
Коронавирусный энтерит содержится в значительно высоком количестве в фекалиях зараженных особей. Сам процесс заражения происходит в момент вдыхания вируса, либо при его проглатывании. Коронавирус отличается устойчивостью, и очень легко распространяется, поэтому, даже находясь у лотка здорового животного, здоровая кошка может заразиться. Вирулентность вируса высокая, поэтому для заражения достаточно небольшого его количества. Некоторые исследования подтверждают, что в среднем от 60 до 80% кошек имели контакт, либо были заражены коронавирусом. Стойкость вируса впечатляет, ведь он может сохранять свою жизнедеятельность в течение 7-ми недель, попав в условия окружающей среды.
Механизм проникновения
Вирус проникает в организм через ротоглотку, после чего происходит поражение эпителиальных клеток тонкого кишечника. Далее иммунная система кошек начинает активно работать над борьбой с вирусом, и в большинстве случаев здоровая особь справляется с ним, в результате чего происходит его выведение из организма. При этом естественная элиминация может происходить в течение нескольких месяцев.
Коронавирус кошек не передается котятам через плаценту, а маленькие особи заражаются от матери в момент, когда уровень защитных антител в молоке становится меньше, и тогда организм становится более чувствительным. Происходит это в среднем в возрасте 5-7 недель.
Опосредованный путь передачи (перенос инфекции на предметах одежды, сумках и т.д.) крайне невелик, и возможен только в случае непосредственного ее загрязнения зараженными фекалиями.
Виды заболевания
Коронавирус кошек разделяют на два вида:
- FCoV – кишечный вирус.
- FIPV – вирус, вызывающий инфекционный перитонит кошек.
Оба вируса являются родственными по отношению друг к другу по антигенному составу, при этом FIPV является мутированным вирусом, который образуется в организме кошки после инфицирования кишечным вирусом под воздействием негативных факторов (например, стрессы, переохлаждение). Вирус FCoV практически безопасен для здоровья кошек, так как здоровый организм справляется самостоятельно с ним. А вот при мутировании кишечного вируса в FIPV и развитии инфекционного перитонита вероятность летального исхода равна почти 100%.
Несмотря на то, что оба вида вирусов имеют родственный состав, следует понимать, что коронавирусный энтерит и инфекционный перитонит – это абсолютно разные заболевания. Если кошка заболела кишечным вирусом FCoV, это не значит, что она заразится инфекционным перитонитом, и наоборот, FIPV не является осложнением FCoV.
Симптомы коронавируса
Коронавирусная инфекция чаще всего протекает без ярко выраженных признаков. Возможно появление симптомов кишечного расстройства (диарея, мягкий стул, возможно со слизью или примесью крови), что происходит из-за поражения клеток тонкого кишечника. Возможна потеря веса, исчезновение аппетита. Обычно симптомы не вызывают каких-либо опасений, а прогноз заболевания благоприятный, за исключением случаев снижения иммунитета, вторичного инфицирования, либо наличия сопутствующих заболеваний в анамнезе.
Важно! Несмотря на то, что корановирус почти безобиден для животного, при стрессе он может мутировать в FIPV, и закончиться летальным исходом. Многие владельцы кошек стараются приложить максимум усилий для того, чтобы корановирус как можно быстрее элиминировал из организма питомца
Но именно такое вмешательство и является сильным стрессом для организма кошки, поэтому даже такие действия с положительным посылом могут стать причиной развития инфекционного перитонита.
Наиболее уязвимы перед FIPV молодые особи до года, поэтому у взрослых кошек мутирование вируса практически исключено.
Лечение эпидемического паротита
Госпитализируют больных из закрытых детских коллективов (детские дома, интернаты, воинские части). Как правило, больных лечат на дому. Госпитализация показана при тяжёлом течении болезни (гипертермия свыше 39,5 °С, признаки поражения ЦНС, панкреатита, орхита). В целях уменьшения риска развития осложнений вне зависимости от тяжести течения заболевания весь период лихорадки пациенты должны соблюдать постельный режим. Показано, что у мужчин, не соблюдавших постельный режим в первые 10 дней болезни, орхиты развивались в 3 раза чаще.
В острый период заболевания (до 3–4-го дня болезни) больные должны получать только жидкую и полужидкую пищу
Учитывая нарушения саливации, большое внимание следует уделять уходу за полостью рта, а в период выздоровления необходимо проводить стимуляцию секреции слюны, используя, в частности, лимонный сок
Для профилактики панкреатитов целесообразна молочно-растительная диета (стол № 5). Показано обильное питьё (морсы, соки, чай, минеральная вода).
При головной боли назначают метамизол натрия, ацетилсалициловую кислоту, парацетамол. Целесообразно назначать десенсибилизирующие препараты.
Для уменьшения местных проявлений болезни на область слюнных желёз назначают светотеплолечение (лампа-соллюкс).
При орхите применяют преднизолон в течение 3–4 дней в дозе 2–3 мг/кг в сутки с последующим уменьшением дозы на 5 мг ежедневно. Обязательно ношение суспензория в течение 2–3 нед для обеспечения приподнятого положения яичек.
При остром панкреатите назначают щадящую диету (в первые сутки — голодную диету). Показан холод на живот. Для уменьшения болевого синдрома вводят анальгетики, применяют апротинин.
При подозрении на менингит показана люмбальная пункция, которая имеет не только диагностическое, но и лечебное значение. При этом также назначают анальгетики, дегидратационную терапию с использованием фуросемида (лазикс) в дозе 1 мг/кг в сутки, ацетазоламида.
При выраженном общемозговом синдроме назначают дексаметазон по 0,25–0,5 мг/кг в сутки в течение 3–4 дней при менингоэнцефалите — ноотропные средства курсами по 2–3 нед.
Как предотвратить корь?
Предотвратить корь можно с помощью противокоревой вакцины. Современные вакцины против кори обладают профилактической эффективностью в 95-98%.
В большинстве развитых стран детям назначают живую ослабленную вакцину. Первая доза рекомендуется в возрасте 12-15 месяцев, но во время вспышки кори может назначаться и 6-месячным. Рекомендуется 2 дозы. Детям, иммунизированным в возрасте меньше 1 года, требуется еще дважды повторная вакцинация на 2-м году жизни. Вакцинирование обеспечивает длительный иммунитет и снизило число случаев кори в США на 99 %. Вакцина вызывает легкие или инаппарантные формы болезни. Лихорадка более 38 С в течении 5-12 дней после вакцинации встречается менее чем у 5 % вакцинированных с последующей сыпью. Реакции со стороны ЦНС исключительно редки; вакцина не вызывает аутизма.
Современные вакцины национального календаря прививок:
- Вакцина живая коревая культуральная сухая (Россия).
- Прививка от кори, эпидемического паротита и краснухи
- Рувакс живая вакцина против кори (Франция).
- M-M-R-II живая вакцина против кори, эпидемического паротита и краснухи (Нидерланды).
- Приорикс живая вакцина против кори, эпидемического паротита и краснухи (Бельгия).
Микрокапсулированная живая вакцина против кори проходит в данный момент доклинические испытания, в стадии исследования находится ДНК-вакцина против кори.
Противопоказаниями к вакцинации против кори являются: системные опухоли (лейкемия, лимфома), иммунодефициты, лечение иммуносупрессантами, такими как глюкокортикоиды, алкилирующие агенты, антиметаболиты, лучевая терапия. ВИЧ-инфекция является противопоказанием только в том случае, если есть выраженная иммунносупрессия (стадия 3 по CDC с CD4 менее 15 %). В противном случае риск заразиться диким штаммом перевешивает риск заболеть от живой вакцины. Вакцинация должна быть отстрочена у беременных, лихорадящих, больных активным нелеченым туберкулезом или если применялись антитела (цельная кровь, плазма или другие иммуноглобулины). Длительность отсрочки зависит от типа и дозы иммуноглобулина, но может быть до 11 месяцев.
Восприимчивым к кори детям и взрослым в случае контакта с больным при отсутствии противопоказаний проводят иммунизацию живой коревой вакциной, но не позднее 72 ч после предполагаемого контакта. При большем сроке от момента предполагаемого инфицирования, а также ослабленным лицам или имеющим противопоказания к введению живой коревой вакцины показан нормальный иммуноглобулин человека. Иммуноглобулин, введённый внутримышечно в первые 6 сут после заражения, предохраняет от кори или облегчает её течение.
Метод неспецифической профилактики — ранняя изоляция больного с целью предупреждения дальнейшего распространения заболевания. Больные подлежат изоляции в течение 7 дней, при развитии осложнений — 17 дней от начала заболевания.
Детей не привитых и не болевших, контактировавших с больными корью, не допускают в детские учреждения в течение 17 дней с момента контакта, а получавших профилактически иммуноглобулин — 21 день. Первые 7 дней от начала контакта дети разобщению не подлежат.
Экстренная профилактика кори возможна, если проводится в течение 3 дней после контакта с больным корью. Если вакцинация отсрочена, вводят сывороточный иммуноглобулин в дозе 0,25 мл/ кг внутримышечно (максимальная доза 15 мл) немедленно, с последующей вакцинацией 5-6 месяцев спустя при отсутствии противопоказаний. При контакте с больным пациента с иммунодефицитом, которому вакцинация противопоказана, назначается сывороточный иммуноглобулин в дозе 0,5 мл/кг внутримышечно (максимально 15 мл). Иммуноглобулины не должны вводиться одновременно с вакциной.
Патологическая анатомия
В пораженных слюнных железах наблюдается нарастающий воспалительный отек интерстициальной ткани с наличием серозного или серозно-фибринозного экссудата, резкое полнокровие, иногда очаговые кровоизлияния, перитубулярная инфильтрация преимущественно из лимфоцитов с незначительной примесью сегментоядерных лейкоцитов. Протоки железы расширены, заполнены белковыми массами с примесью небольшого количества слущенных эпителиальных клеток.
В мукоцитах отмечают дистрофические изменения вплоть до некробиоза отдельных клеток. Внутриклеточных вирусных включений при П. э. не отмечено. В регионарных лимф, узлах обычно наблюдают реактивные изменения.
Яичко при его поражении увеличивается в объеме, ткань отечна, полнокровна. Микроскопически наблюдается диффузная лимфоидная воспалительная инфильтрация интерстициальной ткани с серозным или серозно-фибринозным экссудатом, очаговыми кровоизлияниями, дистрофическими и некробиотическими изменениями паренхимы. Семенные канальцы заполнены клеточным детритом, фибрином и белковыми массами, встречаются единичные лейкоциты .
Изменения в поджелудочной железе такие же, как и при остром серозно-фибринозном панкреатите — гл. обр. наблюдается лимфоидная инфильтрация стромы железы. В ацинарном эпителии и в клетках островкового аппарата наблюдаются умеренные дистрофические изменения.
При развитии менингоэнцефалита обнаруживают типичную для П. э. лимфоидную инфильтрацию мягкой мозговой оболочки, серозный или серозно-фибринозный экссудат. Лимфоидные инфильтраты располагаются также периваскулярно в ткани головного мозга. В белом веществе головного мозга — умеренная пролиферация нейроглии и мелкие очажки демиелинизации. Ганглиозные клетки сохранные или с незначительными дистрофическими изменениями.
Редко при П. э. возможны острые воспалительные изменения в вилочковой и щитовидной железе, молочных железах, а также в печени по типу серозного гепатита и в суставах по типу серозного или серозно-фибринозного артрита.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст,лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-возаболевших | 2 | 2 | 0.65 | 0.65 | 1 | 1.95 | 0.6 | 0.6 |
Что нужно пройти при подозрении на заболевание
- 1. Биохимическое исследование мочи
- 2. Общий анализ крови
-
Повышение активности диастазы мочи характерно для свинки (эпидемического паротита).
| Вcтречаемость(насколько часто симптом проявляется при данном заболевании) | |
|---|---|
| Боль, припухлость позади угла нижней челюсти | 100% |
| Общее повышение температуры тела (высокая температура, повышенная температура) | 100% |
| Боль в паху | 20% |
| Рвота разного характера, в том числе неукротимая | 10% |
Общие сведения
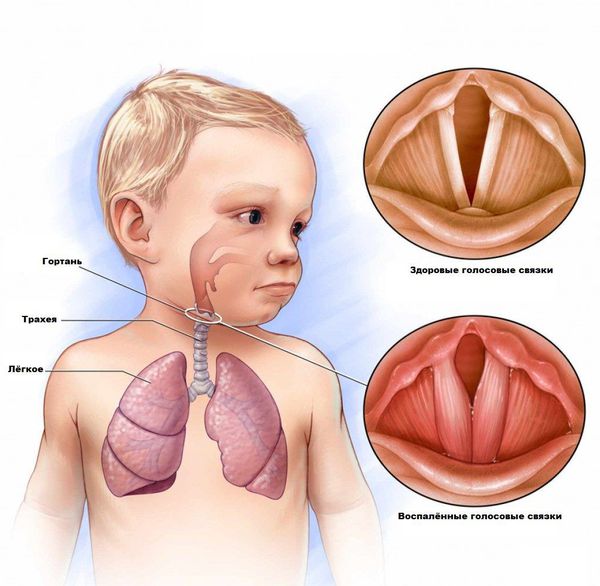
Паротит или, как называют его в обиходе свинка – острое инфекционное вирусное заболевание с преимущественным негнойным поражением железистых органов (слюнные железы, поджелудочная железа, яички и яичники) и/или центральной нервной системы (ЦНС), вызванное парамиксовирусом. Паротит, в основном, является легким детским заболеванием.
Источник передачи инфекции – больной человек, выделение вируса паротита начинается уже в инкубационном периоде, а именно за 1-2 дня до появления явных симптомов заболевания. Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека, который заразен от 6 суток до появления симптомов (припухлость околоушных слюнных желез) до 5-9 суток после дебюта клинических проявлений заболевания.
Диагностика Эпидемического паротита (свинки):
В типичных случаях распознавание эпидемического паротита трудности не представляет. Поражение околоушных слюнных желез при других инфекционных заболеваниях является вторичным и имеет характер гнойного поражения. Другие заболевания желез (рецидивирующий аллергический паротит, болезнь Микулича, камни протоков слюнных желез, новообразования) характеризуются отсутствием лихорадки и длительным течением. Наибольшую опасность представляют случаи, когда врач принимает за паротит токсический отек шейной клетчатки при токсической или субтоксической дифтерии зева. Однако внимательный осмотр больного, в частности фарингоскопия, позволяет без труда дифференцировать эти заболевания.
Большие трудности представляет дифференциальная диагностика осложненных форм эпидемического паротита, особенно если поражение слюнных желез выражено не резко или отсутствует.
Паротитный серозный менингит следует дифференцировать от серозных менингитов другой этиологии, прежде всего от туберкулезного и энтеровирусного. Помогает в диагностике тщательное обследование слюнных желез и других железистых органов (исследование амилазы мочи), наличие контакта с больным эпидемическим паротитом, отсутствие заболевания паротитом в прошлом. Туберкулезный менингит характеризуется наличием продромальных явлений, относительно постепенным началом и прогрессирующим нарастанием неврологической симптоматики. Эн-теровирусные менингиты встречаются в конце лета или начале осени, когда заболеваемость эпидемическим паротитом резко снижена.
Острый панкреатит приходится дифференцировать от острых хирургических заболеваний брюшной полости (острый холецистит, аппендицит и др.). Орхиты дифференцируют от туберкулезного, бруцеллезного, гонорейного и травматического орхита.
Из лабораторных методов подтверждения диагноза наиболее доказательным является выделение вируса паротита из крови, смывов из глотки, секрета околоушной слюнной железы, цереброспинальной жидкости и мочи. Иммунофлюоресцентные методы позволяют обнаружить вирусы на клеточной культуре уже через 2-3 дня (при стандартном методе исследования — лишь через 6 дней). Иммунофлюоресцентный метод позволяет обнаружить вирусный антиген непосредственно в клетках носоглотки, что дает возможность наиболее быстро получить ответ. Серологические методы позволяют выявить нарастание титра антител только через 1-3 нед от начала заболевания, для чего используют различные методы.
Наиболее информативным является твердофазный иммуноферментный анализ, более поздние результаты получают с помощью более простых реакций (РСК и РТГА). Исследуют парные сыворотки; первая берется в начале болезни, вторая — спустя 2-4 нед. Диагностическим считается нарастание титра в 4 раза и более. Может быть использована внутрикожная проба с антигеном (аллергеном). Диагностическим считается переход отрицательной пробы в положительную. Если кожная проба будет положительной уже в первые дни болезни, то это свидетельствует о том, что человек ранее перенес паротит.
Лечение паротита
1 – 2 недели при отсутствии осложненийДля предотвращения остаточных явлений после свинки помимо инфекциониста часто привлекаются другие специалисты:
- эндокринолог при поражении половых желез, щитовидной или поджелудочной железы;
- невропатолог при развитии серозного менингита или менингоэнцефалита;
- оториноларинголог (ЛОР) при развитии лабиринтита;
- ревматолог при сопутствующем выраженном поражении суставов.
В целом лечение паротита можно разделить на несколько направлений:
- соблюдение режима и уход за больным;
- соблюдение диеты;
- медикаментозное лечение (может сильно варьировать при развитии осложнений).
Соблюдение диеты
Диета для профилактики панкреатита предполагает соблюдение следующих принципов:
- ограниченная калорийность диеты (не более 2600 Ккал);
- учащенный режим питания (4 – 5 раз в день небольшими порциями);
- потребление 1,5 – 2 литров жидкости в сутки.
Потребление различных продуктов в рамках диеты номер 5 по Певзнеру
| Разрешенные продукты | Продукты, потребление которых следует ограничить | Запрещенные продукты |
|
|
|
Медикаментозное лечение
Группы препаратов, используемые для лечения эпидемического паротита
| Группа препаратов | Представители | Механизм действия | Указания к применению |
| Нестероидные противовоспалительные средства | Ибуфен, ибупрофен, диклофенак, аспирин, пироксикам, кетопрофен. | Препараты этого ряда эффективно сбивают высокую температуру и ослабляют воспаление. | Данные препараты составляют основу лечения в случае неосложненного паротита. Назначение производится лечащим врачом исходя из возраста пациента и интенсивности воспалительного процесса. |
| Кортикостероидные препараты | Дексаметазон, метилпреднизолон, преднизон. | Эти препараты обладают значительно более сильным противовоспалительным эффектом. Побочным действием является угнетение иммунной системы. | Применяются при тяжелых осложнениях для быстрого снятия воспаления (при орхитах). Дозировку и режим приема кортикостероидов обязательно согласовывают с лечащим врачом. |
| Десенсибилизирующие препараты | Супрастин, тавегил, эриус. | Данные препараты также борются с интенсивным воспалительным процессом и уменьшают реактивность иммунной системы. | Назначаются параллельно с другими препаратами на протяжении всего острого периода. |
| Анальгетики (обезболивающие средства) | Анальгии, баралгин, пенталгин. | Препараты этой группы борются с выраженным болевым синдромом, если таковой присутствует у пациентов. | Данные препараты применяются далеко не во всех случаях. Снятие болевого синдрома требуется обычно при панкреатитах, орхитах и менингитах. |
| Препараты ферментов поджелудочной железы. | Фестал, панкреатин, мезим. | Способствуют улучшению пищеварения и нормальному усваиванию пищи. Являются аналогами натуральных ферментов поджелудочной железы. | Применяются только при развитии панкреатита с выраженными симптомами со стороны ЖКТ (желудочно-кишечного тракта): рвота, диарея. |