Как понять заключение по электрокардиограмме: наикратчайший путеводитель по экг
Содержание:
Очевидцем не являлся
Теван Бадасян пришел на заседание в Пресненский суд вместе со своим адвокатом Анастасией Бухряковой. Как рассказал позднее «Известиям» бывший защитник Михаила Ефремова Эльман Пашаев, лишенный статуса адвоката после громкого процесса с ДТП на Садовом, всех адвокатов дал обвиняемым он. Все трое — его коллеги, работают вместе с ним в одной юридической фирме.
В деле Михаила Ефремова Теван Бадасян прославился своим эксцентричным поведением. Во время дачи показаний в августе прошлого года он грубил окружающим, препирался с прокуратурой и адвокатом потерпевших Александром Добровинским. На вопросы реагировал бурно, требовал проверить его на полиграфе и даже обвинил родных погибшего Сергея Захарова в «хайпе».
На суде по собственному уголовному делу его поведение было совсем иным — экс-свидетель был тих и спокоен, ни с кем не вступал в перепалку и не оскорблял журналистов, которых в предыдущем процессе в сердцах называл подлецами.
Обман мнениями

Теван Бадасян
Фото: ИЗВЕСТИЯ/Дмитрий Коротаев
Отвечая на вопросы судьи, прописанный в Астрахани уроженец Баку заметно волновался, он поначалу даже не мог понять значение слова «иждивение» — заявил суду, что у него нет на иждивении детей.
— У вас нет детей? — удивился судья.
— Дети есть.
— А почему же вы говорите, что нет?
— Так они же не на иждивении!
— Но вы же их содержите?
— Содержу, — кивнул обвиняемый.
Далее он замешкался, называя дату рождения одного ребенка, и долго не мог сообразить, состоял ли на учете в психоневрологическом диспансере.
— Подсудимый, соберитесь, — попытался взбодрить его судья.
Далее прокурор напомнил суду суть показаний Тевана Бадасяна в защиту Михаила Ефремова. Тогда Теван Бадасян заявил, что незадолго до ДТП шел по Плотникову переулку, чтобы купить сигарет, и увидел высокого мужчину в темной одежде и бейсболке. По его словам, тот шел по улице, а затем сел на заднее сиденье припаркованного в переулке джипа, принадлежавшего, как позже выяснит следствие, Михаилу Ефремову. Стекла задних сидений были затонированы, точное место парковки свидетель вспомнить не смог. При этом самого актера за рулем в тот момент не было, уверял свидетель.
Теван Бадасян описал события, очевидцем которых в действительности не являлся, заявило суду обвинение.
Обман мнениями

Свидетель Теван Бадасян в Пресненском суде города Москвы, где проходит рассмотрение дел свидетелей, давших показания на процессе о ДТП
Фото: РИА Новости/Пресс-служба Пресненского суда
— Обладая сведениями, имеющими важное значение для дела, обвиняемый из личной заинтересованности дал суду ложные показания с целью помочь Ефремову избежать уголовной ответственности, — заявил прокурор. С его слов, обвиняемый был предупрежден об уголовной ответственности за дачу ложных показаний и тем не менее реализовал свой преступный умысел с целью ввести суд в заблуждение
Сам Теван Бадасян сказал, что виновным в обмане суда себя не признает и не будет давать никаких показаний до окончания процесса
С его слов, обвиняемый был предупрежден об уголовной ответственности за дачу ложных показаний и тем не менее реализовал свой преступный умысел с целью ввести суд в заблуждение. Сам Теван Бадасян сказал, что виновным в обмане суда себя не признает и не будет давать никаких показаний до окончания процесса.
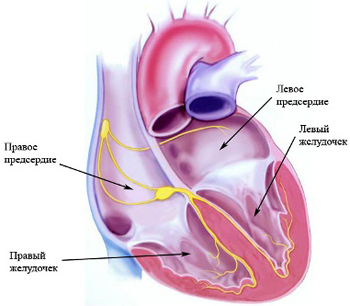
Правый желудочек
Функциональная анатомия правого желудочка
Объем правого желудочка у новорожденных составляет 8,5-11 см3,
у детей первого года жизни — 13-20 см3, в 7-9 лет — 28-40 см3,
к 18 годам достигает 150-225 см3. У новорожденных и детей до
1 года длина правого желудочка составляет 4,3-6,2 см, ширина 2,1-3,2
см, у 7-12 летних детей длина желудочка увеличивается до 5-7,2 см,
ширина — до 2-3,5 см. К 18 годам длина правого желудочка достигает
7,3-9,2 см, ширина — 3-5 см. Толщина свободной стенки правого желудочка
у детей до 1 года равна 0,1-0,16 см, к 6 годам она возрастает до 0,2
см, а к 12 годам достигает 0,32 см. Полость правого желудочка имеет
выраженную трабекулярность, при этом основания сосочковых мышц располагаются
в толще трабекул.
Одномерная эхокардиография правого желудочка
Приточный отдел правого желудочка изучают в I стандартной позиции,
отточный в IV позиции. Поперечный размер правого желудочка по данным
эхометрии не соответствует анатомическому поскольку ультразвуковой
луч пересекает полость желудочка в зоне соответствующей 1/3 максимального
поперечного диаметра сферы. Толщина свободной стенки правого желудочка
в одномерном и двухмерном изображении обычно больше, чем анатомическая
из-за выраженной трабекулярности полости. Нормальные значения полости
правого желудочка и толщины его свободной стенки представлены в таблицах
5, 8, 15.
Семиотика правого желудочка
Дилатация правого желудочка
- Идиопатическая дилатация легочной артерии.
- Врожденное отсутствие клапана легочной артерии.
- Частичное отсутствие перикарда.
- Дефект межпредсердной перегородки (первичный, вторичный).
- Аномальный дренаж легочных вен (частичный, тотальный).
- Аномалия Эбштейна (имеется в виду увеличение атриализированной
порции желудочка). - Недостаточность трикуспидального клапана.
- Недостаточность клапана легочной артерии.
- Фистула правой коронарной артерии в правый желудочек.
- Врожденное отсутствие клапана легочной артерии.
- Опухоль правого желудочка.
- Синдром гипоплазии левого желудочка.
- Транспозиция магистральных сосудов.
- Легочная гипертензия (первичная, вторичная).
- Миокардит.
- Застойная сердечная недостаточность.
- Рестриктивная кардиомиопатия.
- Изменение позиции сердца (ротация правого желудочка
кпереди).
Уменьшение полости правого желудочка
- Атрезия трикуспидального клапана.
- Тампонада перикарда.
- Атрезия легочной артерии с интактной межжелудочковой
перегородкой. - Концентрическая гипертрофия правого желудочка.
- Аневризма межжелудочковой перегородки.
- Сдавление правого желудочка объемным образованием
средостения. - Изменение позиции сердца (ротация правого желудочка
кзади).
Гипертрофия свободной стенки правого желудочка
(увеличение толщины стенки более 3 — 5 мм)
- Стеноз легочной артерии (инфундибулярный, клапанный,
надклапанный, стеноз левой или правой ветви легочной артерии). - Легочная гипертензия (первичная, вторичная).
- Рестриктивная кардиомиопатия.
- Опухоль правого желудочка.
- Тетрада Фалло.
- Транспозиция магистральных сосудов.
- У новорожденных, рожденных от матерей,страдающих
диабетом. - Гипертрофическая кардиомиопатия с обструкцией выходного
тракта правого желудочка.
Дополнительные эхосигналы в полости правого желудочка
- Аномальные мышечные пучки.
- Опухоли правого желудочка (чаще рабдомиомы).
- Разрыв аневризмы синуса Вальсальвы в полость правого
желудочка. - Аневризма межжелудочковой перегородки.
- Тромб в правом желудочке.
Двухмерная эхокардиография правого желудочка
Правый желудочек визуализируют во взаимно перпендикулярных осях сканирования:
приточную порцию — в проекции 4-х камер с верхушки и поперечном парастернальном
сечении; отточную — в парастернальной проекции выходного тракта
правого желудочка и поперечном сечении на уровне магистральных сосудов.
Объемная перегрузка правого желудочка
- Дилатация правого желудочка.
- Парадоксальное движение межжелудочковой перегородки
(см) (при наличии легочной гипертензии может не определяться). - Увеличение экскурсии передней створки трикуспидального
клапана. - Систолическое трепетание трикуспидального клапана.
- Уменьшение амплитуды и скорости открытия передней
створки митрального клапана.
Гипертрофия правого желудочка
- Увеличение толщины свободной стенки правого желудочка
более 5 мм. - Гипертрофия (правосторонняя) межжелудочковой перегородки.
- Повышенная трабекулярность полости правого желудочка.
Патогенез недостаточности митрального клапана
Сердце человека состоит из четырёх камер: правое и левое предсердия, правый и левый желудочки. Между предсердиями и желудочками расположены входные клапаны — трикуспидальный и митральный. На выходе из желудочков находятся похожие по строению выходные клапаны — лёгочный и аортальный.
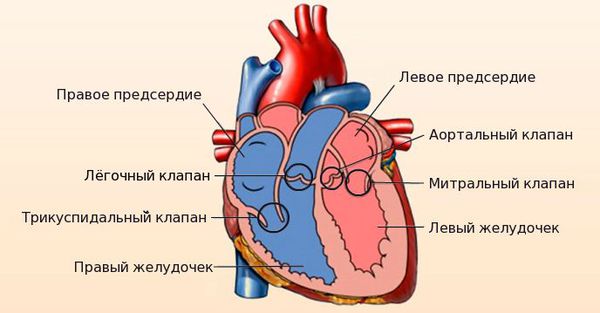
Клапаны имеют створки, которые открываются и закрываются во время сердечных сокращений. Иногда клапаны не открываются или не закрываются должным образом, при этом нарушается ток крови.
Митральный клапан состоит из двух створок и открывается, позволяя крови течь в левый желудочек. Затем клапан закрывается, чтобы кровь не текла обратно в левое предсердие. При митральной недостаточности этот клапан закрывается неплотно, в результате чего кровь попадает обратно в левое предсердие.
В патогенезе первичной или врождённой недостаточности митрального клапана важную роль играет хронический дефицит ионов магния. Нехватка магния приводит к тому, что фибробласты вырабатывают неполноценные эластин, коллаген и фибронектин, а также к нарушению свойств ферментов, регулирующих обмен коллагена. В результате нарушается строение и функции соединительных тканей сердца .
Вторичная форма митральной недостаточности возникает в результате перенесённых заболеваний и травм. При патологии происходит расширение полости левого желудочка, прогибание створок митрального клапана, дисфункция сосочков мышц и разрыв сухожильных хорд, соединяющих клапаны с сосочковыми мышцами. Иногда причиной развития вторичной недостаточности митрального клапана становится кальциноз клапанного фиброзного кольца. Кальциноз митрального кольца — это хронический дегенеративный процесс, при котором происходит отложение кальция в кольце клапана. Митральное кольцо при кальцификации становится утолщённым и менее гибким. Хотя изначально кальциноз митрального клапана считался возрастным дегенеративным процессом, накапливаются данные о том, что его развитию способствуют атеросклероз и генетически обусловленные нарушения кальций-фосфорного обмена .
Причины аномалии
Одной из главных предпосылок к формированию дополнительной хорды в сердечном желудочке (ДХЛЖ) является генетическая расположенность. Если мать ребенка имеет сердечные патологии, то риск развития врожденных заболеваний или отклонений сердца у плода высок. Среди частых патологий детского сердца отмечается АРХ, ложная хорда, пролапсы клапанных створок и др.
Можно назвать ряд причин формирования аномалий:
- Негативное влияние загрязненности воздуха и питьевой воды.
- Наличие мутагенных воздействий, связанных с употреблением наркотиков, спиртного, курением при вынашивании плода.
Внимание! Эти факторы наиболее опасны в период формирования соединительной структуры у плода в утробе матери (до шестой недели беременности) и на протяжении всего срока вынашивания ребенка. К ним можно отнести:. К ним можно отнести:
К ним можно отнести:
- наследственный фактор, когда один из родителей ребенка также имеет лишние жилистые образования внутри сердца, чаще всего передается по материнской линии;
- неправильный образ жизни матери – употребление наркотических веществ, напитков с содержанием алкоголя или курение табачных изделий может негативно повлиять на формирование плода. Особенно, если данные факторы имели место быть на 5-6 неделе беременности, когда идет активное формирование сердечной мышцы ребенка;
- неправильное питание с чрезмерным содержанием жиров животного происхождения;
- большие физические нагрузки на беременный организм;
- внутриутробные инфекции у плода;
- сниженный иммунитет матери в первом триместре беременности;
- проживание в загрязненном регионе (отходы химической и тяжелой промышленности, повышенный радиационный фон);
- частые стрессовые ситуации, которые имеют влияние на нервную систему и психику;
https://youtube.com/watch?v=qLOTc5ey2ug
Ребенок рождается с дополнительными хордами. Они сохраняются на протяжении всей жизни.
Хорды – специальные нити, поддерживающие клапаны, они своеобразные «шлюзы», пропускающие жидкость в желудочки, не позволяя ей выливаться обратно.
Точная причина развития данной патологии не установлена. Однако большинство специалистов считают, что ведущую роль играет наследственная предрасположенность.
Кроме того, не исключается роль воздействия ряда неблагоприятных факторов (алкоголь, курение и т.д.) на развивающийся организм. При этом такое структурное нарушение, как ложная хорда, вероятнее всего формируется на 5–6 неделе беременности (период развития соединительной ткани).
То есть, воздействие неблагоприятных факторов внешней среды именно на данном сроке значительно повышает вероятность формирования малой аномалии.
Врачи считают, что дополнительная хорда — малая аномалия развития сердца, диагностируют ее с помощью Эхо-КГ. Это добавочная нить в желудочке сердца, имеющая чаще наследственную природу.
В сердце здорового человека есть 4 камеры. Клапаны, расположенные между предсердиями и желудочками, во время выброса крови смыкаются и размыкаются. Функции хорд — помочь клапанам сохранить подвижность и гибкость. Дополнительные хорды (иногда их бывает несколько) могут мешать работе сердечно-сосудистой системы.
Но специалисты отмечают, что факторами, провоцирующими появление дополнительной хорды, могут быть:
- плохое состояние окружающей среды,
- курение мамы во время беременности,
- употребление женщиной спиртных напитков,
- употребление мамой наркотических средств.
Все эти условия становятся особенно опасными для ребенка во время образования соединительной ткани: это приблизительно 5—6 неделя внутриутробного развития.
Методы диагностики
Без специальных методов исследования выявить наличие хорд в полости желудочка сложно. Иногда при осмотре у педиатра или терапевта может выслушиваться шум, возникающий во время сокращения сердечной мышцы.
При проведении ЭКГ обычно изменений нет. В редких случаях могут наблюдаться укорочение интервалов. Значимые нарушения видны при развитии аритмии.
Основным методом диагностики аномалии является Эхо КГ – ультразвуковое исследование сердца. Дополнительное обследование допплеровским сканированием позволяет определить расположение, толщину, длину аномальной нити, место ее прикрепления, оценить скорость кровотока над ней.
Иногда кардиолог назначает мониторинг ЭКГ по Холтеру – суточное ЭКГ. Пациенту на тело прикрепляется небольшой аппарат, который в течение суток записывает ЭКГ. Этот метод позволяет определить, влияет ли аномальная хорда на ток крови (гемодинамику). Если патология не влияет на ток крови – лечение не требуется, а человек находится под диспансерным наблюдением у кардиолога. При выявлении нарушений гемодинамики врач-кардиолог прописывает лечение.
Список литературы
-
Сумароков А. В., Моисеев В. С. Клиническая кардиология. Руководство для врачей. Издание второе, исправленное и дополненное. — М.: Медицина, 1996.
-
Бураковский В. И., Бокерия Л. А. Сердечно-сосудистая хирургия. — М.: Медицина, 1989.
-
Шевченко Н. М. Рациональная кардиология. — М.: Стар Ко, 1997.
-
Сторожаков Г. И., Гендлин Г. Е., Миллер О. А. Болезни клапанов сердца. —М.: Практика, 2012.
-
Сумароков А. В., Моисеев В. С., Михайлов А. А., Касымов И. Ю. Распознавание болезней сердца (трудности частного и дифференциального диагноза). — Т.: Медицина, 1978.
-
В. Дж. Мандела. Аритмии сердца. Механизмы, диагностика, лечение. — М.: Медицина, 1996.
-
Виноградов А. В. Дифференциальный диагноз внутренних болезней. —М.: Медицина, 1987.
-
Маколкин В. И., Овчаренко С. И. Внутренние болезни: Руководство к практическим занятиям. — М.:,1987.
-
Насонов Е. Л. Ревматология. — М.: ГЭОТАР-Медиа, 2010.
-
Дупляков Д. В., Медведева Е. А. Сердечно-сосудистые заболевания в амбулаторной практике. — М.: ГЭОТАР-Медиа, 2019.
-
Бокарев И. Н., Попова Л. В. Венозный тромбоэмболизм и тромбоэмболия лёгочной артерии. — Медицинское информационное агентство, 2013.
-
Клеменов А. В. Первичный пролапс митрального клапана. — Изд.: НГМА, 2002.
-
Поляков В. П., Мовшович Б. Л., Савельева Г. Г. Кардиологическая практика. — Изд.: Самарский Дом печати, 1993.
-
Мартынов А. И., Нечаева Г. И., Акатова Е. В., Вершинина М. В. и др. Национальные рекомендации Российского научного медицинского общества терапевтов по диагностике, лечению и реабилитации пациентов с дисплазиями соединительной ткани // Медицинский вестник Северного Кавказа. — 2016. — Т. 11, № 1. — С. 2-76.
-
Митральная регургитация. Клинические рекомендации // Министерство здравоохранения Российской Федерации, 2016.
-
Yigal Abramowitz, Hasan Jilaihawi, Tarun Chakravarty, Michael J Mack, Raj R Makkar // Mitral Annulus Calcification // J Am Coll Cardiol, 2015; 66 (17): 1934-1941.ссылка
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
ложная хорда в сердце что это такое
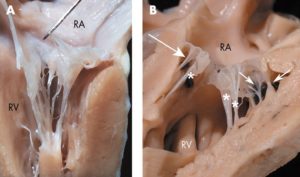
Дополнительная хорда, обнаруженная в сердце у ребенка – довольно распространенная на сегодняшний день аномалия. В последнее время возросла частота регистрации патологии. Во многом это благодаря эхографическому методу обследования – УЗИ сердца.
Сердце у ребенка и взрослого: особенности строения
Данный орган имеет 4 камеры – левое и правое предсердие и, соответственно, левый и правый желудочек.
В норме кровь циркулирует из предсердий в желудочки. Движение крови в одном направлении регулируется сердечными клапанами, которые смыкаются/размыкаются согласно сердечным сокращениям.
Подвижность и гибкость клапанов обеспечивают своеобразные пружинки – сухожильные нити – хорды. Последние чередуясь сокращаются, натягивая клапан и пропуская кровь к желудочку, а затем расслабляются, их створки смыкаются и кровь не забрасывается обратно.
Однако все чаще случается, что в период внутриутробного развития в органе формируется одна или сразу же несколько дополнительных (ложных) хорд.
Они представляют собой соединительно-тканное образование. Стоит отметить, что чаще ложная хорда локализуется в левом желудочке сердца у ребенка. В подавляющем большинстве случаев эти образования не приводят к увеличению гемодинамической нагрузки, то есть не нарушают функцию сердца. В медицине такое заболевание относят к малым аномалиям органа.
Хорды классифицируют на продольные, поперечные и диагональные в зависимости от их локализации.
В ряде случаев поперечные нити способны спровоцировать во взрослом возрасте нарушения ритма сердца (синдром укороченного PQ, ВПВ синдром).
Причины появления хорды в сердце у ребенка
К главным провоцирующим факторам относится наследственная предрасположенность.
Если у одного из родителей имеются патологии сердечно-сосудистой системы, высока вероятность развития одной или нескольких аномалий у потомков, к примеру, ложные хорды, пролапс митрального клапана, открытое овальное окно.
Помимо этого, не исключаются внешние негативные воздействия, мутагенные причины (наркотики, алкоголь, курение в период беременности), в особенности при закладывании соединительных тканей, то есть на 5-6 неделе после зачатия.
Дополнительная (ложная) хорда сердца у ребенка: симптомы
Если патология всего лишь одна, то высока вероятность того, что в течение всей жизни она никак себя не проявит.
Первые подозрения возникают у врачей при наличии систолических шумов в сердце во время прослушивания.
Стоит отметить, что в подавляющем большинстве случаев патологию диагностируют в период от новорожденности до 3-летнего возраста. Именно этому данную патологию еще называют болезнь новорожденных.
Когда дети становятся старше, в период интенсивного роста опорно-двигательного аппарата возникает задержка развития внутренних органов.
В результате увеличивается нагрузка на сердце, что проявляется болью, повышенной утомляемостью, ощущением сердцебиения, слабостью, головокружениями, психоэмоциональной нестабильностью. Реже наблюдаются нарушения ритма.
Чаще всего перечисленные симптомы возникают в подростковом возрасте и могут сопровождать человека на протяжении всей жизни.
Соответственно, симптомы могут выражаться и посредством нарушения функции таковых. В такой ситуации имеет место соединительно-тканная дисплазия.
Патология проявляется изменениями скелета (деформация конечностей, нарушение функций мускулатуры, сколиоз), каркаса трахеобронхиального дерева, органов пищеварения (грыжа диафрагмы, гастроэзофагеальный рефлюкс, деформация/загиб желчного пузыря), органов мочевыделения (опущение почки, расширение мочеточника или почечной лоханки) и т. д. Когда имеются множественные хорды не только в левом желудочке, а также обнаружены отклонения в других органах, можно говорить о том, что соединительная ткань плохо развита во всем организме.
Можно сказать, что только педиатр, кардиолог и ряд других узкопрофильных специалистов, сможет решить, идет ли речь о самостоятельном заболевании или об общем поражении организма.
Таких детей необходимо обследовать весьма тщательно и комплексно.
Как диагностируется дополнительная хорда
Выявление заболевания предполагает проведение нескольких процедур:
- Клинический осмотр, включающий аускультацию (выслушивание) ребенка. При наличии патологии слышны систолические шумы;
- ЭХО-КГ – ультразвуковое исследование сердца – самый эффективный метод обследования;
- При необходимости назначается ЭКГ, которое могут проводить с нагрузкой или без таковой, чтобы исключить нарушения сердечного ритма;
- Суточное мониторирование ЭКГ;
- Велоэргометрия – нагрузочные пробы.
Этиология проявлений
Механизм работы здорового сердца заключается в перекачке крови из предсердий в желудочки путем открытия и закрытия клапанов. Функциональную гибкость и подвижность последних обеспечивают нити-сухожилия, которые, сокращаясь и расслабляясь, поочередно открывают и закрывают створки.
В редких случаях при беременности, когда происходит формирование основных органов ребенка, может произойти сбой нормального алгоритма. В результате появляются добавочные соединительные нити.
Чаще всего это происходит в левом желудочке. Особых последствий для деятельности сердечной мышцы эти сухожилия не имеют, поэтому такое состояние квалифицируется как малая аномалия.
Дополнительные нити левой сердечной камеры систематизируются по направлению своего расположения. Волокна с продольной или диагональной направленностью не противодействуют кровотоку.
Поперечные нити при отсутствии постоянного кардиологического контроля в некоторых обстоятельствах могут стать поводом для развития негативных процессов. Необходимо понимать, что патологию с предвозбуждением желудочков по аномальному соединению (синдром Вольфа-Паркинсона-Уайта) и наджелудочковой тахикардией аномальные образования вызвать не могут.
Причины формирования ложной хорды имеют различную природу. Главные факторы риска:
- наследственность (в основном передается от матери и очень редко — от отца);
- отрицательное воздействие экологической среды;
- безответственное отношение матери к здоровью будущего ребенка и собственному при беременности — употребление алкоголя, курение, наркозависимость.
Особенности болезни у детей
Локализация проблемы заставляет серьезно переживать родителей, чьим детям поставлен диагноз «дополнительная хорда». Но в действительности люди могут всю жизнь до старости прожить с этой патологией, и чувствовать себя прекрасно.
Обычно такая анатомическа аномалия в сердце у ребенка дает о себе знать в подростковом периоде. Дети начинают жаловаться на постоянную усталость или боли в сердце. Нужно с максимальной ответственностью отнестись к таким жалобам ребенка и пройти обследование. Даже при отсутствии проявлений и лечения есть ограничения:
Правильно составить распорядок дня, чтобы у ребенка было достаточно времени на отдых.
Все физические нагрузки нужно тщательно контролировать. Чрезмерно нагружать ребенка с таким диагнозом нельзя.
Рацион больного нужно правильно спланировать
Дети должны получать все необходимые питательные вещества, это очень важно для сердечной деятельности.
Эмоциональные нагрузки тоже могут негативно отразиться на состоянии сердца, поэтому любые стрессы противопоказаны такому больному.
Есть определенные виды спорта, которыми допустимо заниматься детям с таким диагнозом. Медики часто рекомендуют гимнастку, так как нагрузки, характерные для этой разновидности спортивной деятельности, будут только на пользу детям.
Правосторонняя ложная хорда является серьезным диагнозом, при котором могут возникнуть другие сердечные патологии. Малыша, при обследовании которого выявили данную разновидность патологии, необходимо постоянно наблюдать у врача, контролировать его здоровье постоянно, даже дома.
Лишняя хорда не является приговором. Не нужно сильно переживать, если вдруг у ребенка диагностирована данная болезнь. Медицина способна оказать помощь таким больным, главное – вовремя обратиться к врачу. Чтобы обезопасить своего малыша от этого заболевания, необходимо тщательно планировать беременность, заранее избавиться от вредных привычек, наладить режим дня и правильно питаться. От будущей матери зависит здоровье ее малыша, поэтому нужно приложить все силы, чтобы ребенок родился без патологий.
Дополнительная хорда в сердце – это патология, которая достаточно часто встречается и не является опасной. Обычная хорда – это мышца, соединяющая противоположные стороны левого желудочка сердца, а дополнительная хорда – лишняя и имеет нетипичное строение. Чаще всего она находится именно в левом желудочке, очень редко – в правом.
Врачи долгое время изучали эту аномалию и в итоге пришли к выводу, что она не влияет на работу сердца и не несет в себе никакой опасности для жизни.
Чаще всего хорду в сердце обнаруживают у ребенка, реже – у взрослых. Это происходит потому, что в маленьком детском сердечке ее шумы легче услышать.
Симптомов у хорды в сердце никаких и нет. Чаще всего она обнаруживает случайно, так как при прослушивании сердца от нее исходят шумы. Кардиолог, услышавший такие шумы в сердце, обязан дать направление на ЭКГ, на котором и выясняется наличие хорды. Но также это может оказаться так называемой ложной хордой у ребенка, то есть у шумов в сердце, которые чаще всего появляются именно из-за нее, есть другая причина.
Дополнительная хорда в сердце – причины
Причиной дополнительной хорды у ребенка является исключительно наследственность по материнской линии. Возможно, у матери также присутствует эта аномалия или просто какое-то сердечное заболевание.
Дополнительная хорда в сердце – лечение
Так как никакой опасности в хорде нет, то в особом лечении она не нуждается, но все же нужно соблюдать щадящий режим.
- Физические нагрузки должны быть ограничены. Лучше заниматься спокойной лечебной физкультурой.
- Чередование отдыха и труда, чтобы избежать перегруза.
- Правильное питание.
Нормальный режим дня.
Стабилизация работы нервной системы, желательно избегать нервных потрясений.
Обязательный осмотр у кардиолога хотя бы дважды в год, так как шумы, появляющиеся из-за хорды, могут мешать услышать другие заболевания этого органа, лучше наблюдаться у врача.
Аномальная хорда у детей не должна быть проблемой и не надо считать ее каким-то страшным заболеванием. Ребенок с дополнительной хордой может быть совершенно здоров и прожить до старости, даже не узнав, что такое проблемы с сердцем. Главное, не поднимать панику, а следовать режиму и регулярно наблюдаться у врача. И помните, что дополнительная хорда не считается заболеванием и многие врачи даже признали ее, так сказать, нормальным отклонением от нормы.
Диагностика
Обнаруживаются аномальные хорды совершенно неожиданно, при проведении УЗИ в любом возрасте: как у детей, только что родившихся, так и у подростков. Чаще всего одну или несколько лишних хорд выявляют на плановом медицинском осмотре в детском возрасте (до совершеннолетия).
В большинстве случаев ложная хорда левого желудочка у пациента может считаться индивидуальной особенностью организма, вариантом нормального состояния сердечной мышцы.
Диагностируется аномалия только с применением ультразвукового исследования. Шумы в области сердца могут вызываться различными причинами, в том числе и развитием фальш-хорды. Поэтому после обнаружения шумов врач может порекомендовать полноценное обследование для уточнения диагноза.
Если будет констатирован факт нетипичного нитевидного тяжа, маленького пациента направляют на ЭКГ, чтобы определить, есть ли у него нарушения сердечного ритма.
Дети старшего возраста (в подростковом периоде) при наличии диагноза «дополнительная хорда в левом желудочке», проходят исследование методом велоэргометрии и холтеровского мониторинга.
Все эти приспособления закрепляются на теле у пациента, и он продолжает вести обычный образ жизни, совершая обычные повседневные действия. Иногда врач может рекомендовать умеренную физическую активность во время проводимого обследования, чтобы выяснить, как ведет себя сердце под нагрузкой.
Первым человеком, который применил такой способ исследования, был Холтер, отсюда и название процедуры.
Велоэргометрия — исследование сердечной деятельности во время совершения упражнений на велотренажере. Нагрузка может увеличиваться в соответствии с возрастом, предполагаемым диагнозом, целями и задачами обследовании. Запись показателей производят в состоянии покоя, во время тренировки и после нее.
Велоэргометрия — исследование сердечной деятельности во время совершения упражнений на велотренажере. Нагрузка может увеличиваться в соответствии с возрастом, предполагаемым диагнозом, целями и задачами обследовании. Запись показателей производят в состоянии покоя, во время тренировки и после нее.
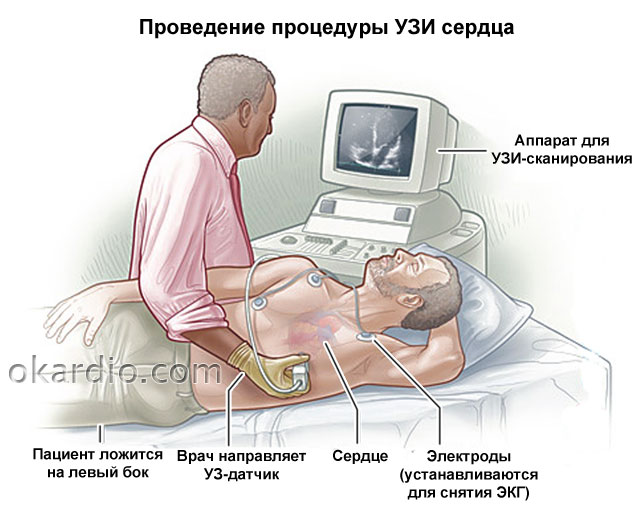
Суть эхокардиографии
УЗИ сердца — процесс изучения всех основных параметров и структур этого органа с помощью ультразвука.
Под воздействием электрической энергии датчик эхокардиографа испускает высокочастотный звук, который проходит через структуры сердца, отражается от них, захватывается тем же датчиком и передается на компьютер. Тот, в свою очередь, анализирует полученные данные и выводит их на монитор в виде двух- или трехмерного изображения.
В последние годы эхокардиографию все чаще применяют в профилактических целях, что дает возможность выявить аномалии сердечной деятельности на ранних этапах.
Что показывает УЗИ сердца:
- размеры сердца;
- целостность, структуру и толщину его стенок;
- размеры полостей предсердий и желудочков;
- сократимость сердечной мышцы;
- работу и строение клапанов;
- состояние легочной артерии и аорты;
- уровень давления в легочной артерии (для диагностики легочной гипертензии, которая может возникнуть при тромбоэмболии легочной артерии, например, при попадании тромбов из вен ног в легочную артерию);
- направление и скорость сердечного кровотока;
- состояние внешней оболочки, перикарда.
1
ЭХО-КГ в «МедикСити»
2
Эхокардиография в «МедикСити»
3
УЗИ сердца в «МедикСити»