Что такое открытое овальное окно, когда и чем оно опасно
Содержание:
Риски и прогнозы
Открытое отверстие в большинстве случаев не является опасным. Если размер дефекта не превышает несколько миллиметров, а самочувствие человека не ухудшается – прогноз благоприятный. Скорее всего, наличие порока никак не скажется на здоровье и продолжительности жизни.
При данной патологии возникает риск парадоксальной эмболии. В этом случае тромб образуется в венах и попадает в артерии. Такое состояние опасно из-за высокого риска развития следующих осложнений:
-
Инфаркт миокарда. Возникает при попадании эмбола в коронарные сосуды.
- Инсульт. Если тромб попадает в мозговые артерии, возникает отмирание клеток головного мозга. Это сопровождается нарушением речи или зрения, двигательными расстройствами, потерей чувствительности.
- Инфаркт почки. Развивается при попадании тромба в почечные артерии.
Риск развития парадоксальной эмболии высокий при наличии тромбоза. При нормальном функционировании свертывающей и противосвертывающей систем крови риск минимальный.
Овальное окно – это отверстие, которое нужно для нормального функционирования плода. После рождения в нем нет необходимости, поэтому при правильном развитии оно должно закрыться. Однако примерно у четверти населения этого не происходит.
Дефект не является смертельно опасным и не требует экстренного медицинского вмешательства, но при больших размерах отверстия его нужно устранить. Единственный эффективный метод лечения – хирургическое вмешательство.
Как лечить такое состояние?
Тактика терапии определяется наличием или отсутствием симптомов.
Если симптомов нет
Лечение не проводится. Практикуется наблюдение терапевтом, кардиологом и педиатром, проведение УЗИ для оценки динамики состояния овального окна.
При условии, что симптоматика не является выраженной, однако есть риск развития инсульта, ишемической атаки, инфаркта, болезней нижних конечностей, следует принимать курсы препаратов, разжижающих кровь — , Клопидогрель, .
Если симптомы проявляются
Проводится оперативное лечение, чтобы закрыть этот дефект окклюдирующим устройством. Такое лечение практикуется, если отмечен выраженный сброс крови справа налево, если существует повышенный риск парадоксальной эмболии. Также практикуется как профилактика, если открыто овальное окно у водолазов.
Специальное устройство прикрепляется на катетер, после чего его через бедренную вену его вводят в полость сердца. Во время хирургического вмешательства практикуется визуальный рентгенконтроль. После введения с помощью катетера в овальное окно окклюдера это устройство раскрывается как зонтик и закрывает отверстие. С помощью такого метода лечения можно значительно улучшить качество жизни людей с этой проблемой.
В настоящее время ученые практикуют и другие методы лечения – например, специальный рассасывающийся пластырь. Он закрепляется на овальное окно, и на протяжении месяца стимулирует естественный процесс заживления дефицита тканей. После этого пластырь рассасывается. Такой метод позитивен тем, что дает возможность избежать воспалительного процесса тканей вокруг окклюдера.
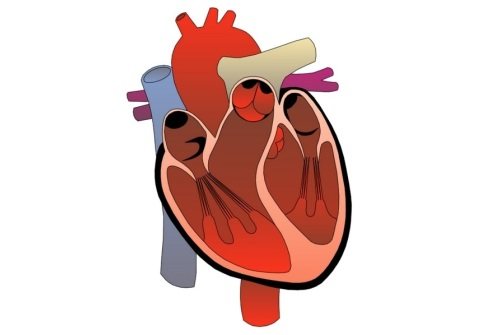
Открытое овальное окно в сердце представляет собой небольшое отверстие, находящееся в перегородке непосредственно между правым и левым предсердиями. В норме они не должны сообщаться друг с другом, чтобы не происходило смешения артериальной и венозной крови, а также перепадов давления. Данное состояние является патологическим явлением у взрослых людей и детей определенного возраста и встречается очень часто. Иногда заболевание не вызывает серьезного физического дискомфорта, но в некоторых случаях оно способно приводить к различным нарушениям в работе сердечно-сосудистой системы и требует лечения.
Наличие углубления овальной формы является нормой, поскольку во время беременности, пока легкие плода не функционируют и его организму требуется дополнительный приток кислорода, кровь перебрасывается в левое предсердие через данное отверстие. Отсутствие такого протока в процессе внутриутробного развития может приводить к различным аномалиям и даже гибели ребенка до рождения или сразу после него.
Когда младенец совершает свой первый вдох, запускается работа дыхательной системы, и его легкие моментально расправляются. Увеличившееся давление в левой половине сердца прекращает поступление крови через овальное отверстие.
У новорожденного ребенка овальное окно в сердце должно закрываться в течение нескольких дней или недель. Но очень часто во время очередного планового медицинского осмотра обнаруживается, что этого не произошло, и врач сообщает родителям о патологических отклонениях в развитии сердечно-сосудистой системы грудничка. Незакрытое овальное окно в большинстве случаев требует определенного лечения, но известный детский педиатр Е.О. Комаровский советует родителям не поддаваться панике и не прибегать к радикальным мерам. В своих работах он подчеркивает тот факт, что практически у половины всех новорожденных не происходит резкого закрытия отверстия в сердечной перегородке и оно может оставаться долгое время открытым, вплоть до пятилетнего возраста.
Несмотря на то, что незакрытый проход в перегородке между двумя предсердиями до некоторого времени может считаться вариантом нормы, существуют и другие факторы возникновения физического дефекта. Они могут служить причиной развития различных патологических изменений в работе сердечной мышцы. К таким факторам относятся:
- курение и употребление алкогольных напитков во время беременности;
- различные пороки внутриутробного развития (в том числе заражение инфекциями);
- несогласованный с врачом прием препаратов;
- наследственный фактор.
Если ребенок родился недоношенным, то это тоже повышает риск того, что отверстие в сердце не зарастет, и через него слабой пульсацией будет осуществляться переброс крови. При различных аномалиях в строении и развитии сердечной мышцы, может произойти резкое открытие соединившегося ранее овального окна из-за временного растяжения камер левого и правого предсердий.
Как сердце реагирует на спортивные нагрузки
При максимальной спортивной нагрузке сердце сокращается более двухсот раз, перекачивая более 30 литров крови в минуту. Стараясь облегчить колоссальную кардиальную работу, организм эффективнее распределяет кровь, снижая сопротивление сосудистых стенок, расширяя сосуды скелетных мышц и раскрывая дополнительные — коллатеральные сосуды, до того находившиеся в спавшемся состоянии. Тем не менее, даже при таком значимом компенсаторном уменьшении притока крови сердце работает на грани запредельных возможностей.
Под влиянием нагрузок сердце изменяет свою конфигурацию — ремоделируется для обеспечения жизнеспособности всех органов при интенсивной нагрузке. Морфологические — биологические изменения подправляют электрофизиологию миокарда, то есть возникновение электрического потенциала для сокращения камер сердца и их расслабления. У четырёх из десяти профессиональных спортсменов запись ЭКГ, отражающая электрофизиологические характеристики сердца, от нормальной электрокардиограммы отличается высотой и глубиной зубцов.
С течением времени, но до того пройдёт никак не меньше двух-трёх лет регулярных спортивных занятий, сердце приспособится к постоянным чрезмерным для обычного организма нагрузкам, чтобы скелетные мышцы были способны развить силу, недоступную нетренированному человеку.
Как определить открытое овальное окно?
Осмотр
Обычно внешний осмотр пациента не несет никаких данных за врожденную аномалию. Овальное открытое окно в сердце у ребенка иногда можно заподозрить в роддоме, когда появляется диффузный цианоз всего кожного покрова. Но этот признак нужно дифференцировать с другими патологиями.
ЭхоКГ
Чаще всего открытое окно между предсердиями находят при проведении УЗИ сердца. Лучше эхокардиографию проводить с допплером. Но при малых размерах окна эти методики не смогут определить аномалию.
Поэтому «золотым стандартом» обнаружения ООО является чрезпищеводная эхокардиография. Она позволяет увидеть само окно, закрывающую его створку, оценить объем шунтирующейся крови, а также провести дифференциальную диагностику с дефектом межпредсердной перегородки – настоящим пороком сердца.
Как инвазивный метод также весьма информативна ангиокардиография. Последние два метода используются только в специализированных кардиологических клиниках.
Открытый артериальный проток
Что такое открытый артериальный проток (боталлов проток)?
Боталлов проток (Рис 1, Видео 1) – это сосуд, который в норме функционирует у плода и соединяет два магистральных сосуда сердца – аорту и легочную артерию. Существует он для того, что бы кровь могла обойти мимо легкие, которые у внутриутробно не функционируют. В течение первых дней жизни новорожденного малыша боталлов проток в норме закрывается. Иногда случается, что открытый артериальный проток не закрывается, что приводит к ряду неприятных проблем. Проток, который не закрылся в течение месяца жизни ребенка, считается врожденным пороком сердца.
Естественное течение порока. Или к чему приведет открытый боталов проток?
Дело в том, что этот сосуд все еще соединяет два больших сосуда сердца – аорту и легочную артерию. Давление в аорте намного превышает давление в легочной артерии. Поэтому через открытый артериальный проток с аорты в легкие попадает избыточное количество крови, что сначала приведет к частым бронхолегочным заболеваниям, а при очень больших боталловых протоках – к необратимым изменениям в сосудах легких и неоперабельности. Кроме того, большой боталлов проток значительно увеличивает нагрузку на сердце, особенно на левый желудочек. Поэтому затягивать с лечением этого порока нельзя.
Лечение открытого артериального протока.
В настоящее время не существует такого боталлова протока, который нельзя было бы закрыть нетравматичным эндоваскулярным методом, который позволит избежать разреза, шрамов и длительной реабилитации. Хирургическое лечение этого порока осталось в прошлом, хирурги закрывают боталлов проток только недоношенным детям или в странах, где медицина имеет недостаточное финансирование. Во всех развитых странах Европы и Америки этот порок устраняется исключительно эндоваскулярно в ренгеноперационных. К тому же вероятность осложнений при эндоваскулярном лечении намного меньше.
Процедура эндоваскулярного закрытия.
|
Рис 2 – Внешний вид окклюдера |
|
Рис 3 — Внешний вид спирали |
При эндоваскулярном закрытии через маленький прокол в бедренные сосуды в сосуды сердца и в боталлов проток заводятся тоненькие трубочки, так называемые катетеры. Используя рентген и контрастное вещество, доктор оценивает размер и форму боталлова протока, после чего он выбирает самое подходящее окклюзирующее (от англ. Occlusion – закупорка) устройство. В качестве таких устройств могут использоваться окклюдеры (рис 2; Видео 1, 2, 3) или спирали (рис 3; Видео 4, 5, 6).
Выбор устройства для закрытия происходит во время операции, и зависит от размера и формы боталлова протока. Как правило, для больших протоков используются окклюдеры, для маленьких — спирали. В течение полугода окклюзирующие устройства полностью обрастают собственными клеточками сердца, происходит, так называемая, эндотелизация. Сброс через боталлов проток в 90% случаев прекращается сразу же после процедуры, в остальных случаях – по окончанию периода эндотелизации устройства.
Реабилитация после процедуры
1. Пациентов выписывают, как правило, на следующий день после процедуры. 2. В течении 6 месяцев рекомендуется проводить антибиотикопрофилактику инфекционного эндокардита.
У нас наибольший в Украине опыт по эндоваскулярному лечению открытых артериальных протоков – более 300 операций. Мы имеем доступ к оборудованию для закрытия боталлового протока любого размера и формы. Также, специализируемся на лечении дефектов межпредсердной и межжелудочковой перегородок. Для того чтобы попасть к нам на консультацию или госпитализироваться позвоните по одному из телефонов или запишитесь на прием онлайн.
|
https://youtube.com/watch?v=7DKaCqubuSg |
|
Видео 1 — Боталлов проток |
|
Видео 2 – В этой красочной анимации Вы сможете увидеть, как закрывают боталлов проток окклюдером |
|
Видео 3 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
|
Видео 4 — Видео из операционной: проток перекрыт окклюдером. Сброс крови прекратился |
|
Видео 5 – А в этом видео Вы сможете увидеть, как закрывают боталлов проток спиралью |
|
Видео 6 – Видео из операционной: кровь через открытый боталлов проток (сосуд по центру) попадает из аорты (крупный сосуд справа) в легочную артерию (сосуд слева) |
|
Видео 7 — Видео из операционной: проток перекрыт спиралью. Сброс крови практически прекратился |
Такие разные гипертрофии
Проявления здорового спортивного сердца и патологического схожи, но здоровая сердечная гиперфункция прерывиста, характеризуется снижением в период вне тренировки и соревнований, тогда как патологическая гиперфункция постоянна и со временем становится необратимой. Патологическое сердце всегда находится в работе, потому что всегда должно преодолевать свою скрытую слабость. Всё это обозначают как нарушение приспособления сердца к нагрузкам — дезадаптация, что может привести к внезапной смерти.
Спортсмен не ощущает перехода от физиологического спортивного сердца к патологическому, он просто становится менее работоспособным, легко устаёт и почти не восстанавливается при отдыхе, возможны приступы головокружение во время тренировок. В процессе обследования выявляют утолщение сердечной мышцы при недостаточности её расслабления в фазу диастолы, это уже свидетельствует о болезни — начальной бессимптомной кардиомиопатии.
Страдает не только сократительная функция, но и образование электрического потенциала для реализации сокращений — нарушается ритмичность. Нарушения сердечного ритма проявляются несвоевременными ударами, неправильным пульсом или просто потерей сознания. При отдыхе от тренировок нарушения ритма проходят, но изменения сердечной мышцы остаются. Постепенно сердечная мышца замещается рубцами, превращая желудочки сердца в слабо сокращаемые рубцовые мешки, с большим трудом «гоняющие» кровь, прогрессирует сердечная недостаточность.
Гипертрофия миокарда, как заболевание сердца, и патологическое спортивное сердце имеют сходство, но при болезни сердца гипертрофия нужна для компенсации анатомического или функционального дефекта, к примеру, клапанного порока. При спортивном сердце гипертрофия необходима для реализации мышечных усилий, то есть не имеет подоплёкой дефект. Тем не менее, при любой по причине патологической гипертрофии сначала нарушается клеточный обмен, затем изменяется структура миокарда с образованием рубцов, и наконец, страдает функция сердца.
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).. Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии. ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка. В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца. Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Особенности сердечно-сосудистой системы детей
Сердечно-сосудистая система ребенка имеет ряд анатомических особенностей, которые обуславливают и особенности ее функционирования. Так, если сравнивать с общей массой тела, то сердце новорожденного гораздо больше, чем сердце взрослого человека. При этом орган растет достаточно интенсивно, и к возрасту 3 лет его масса увеличивается в три раза по сравнению с новорожденным, а к 6 годам — в 11 раз.
Из-за высокой интенсивности обмена веществ, а также из-за особенностей регуляции работы сердечной мышцы частота сердечных сокращений у детей выше, чем у взрослых: у новорожденных частота пульса достигает 140-160 ударов в минуту, к первому году снижается до 140, к 5 годам частота пульса снижается до 100 ударов в минуту, а к 15 годам достигает нормального уровня (примерно 80 ударов в минуту).
Также в детском возрасте сердце имеет некоторые анатомические особенности, которые создают предпосылки для «неправильного» тока крови. Это так называемое овальное окно — отверстие, через которое могут сообщаться правое и левое предсердие. Со временем у ребенка оно должно закрыться, и врачи непременно контролируют этот процесс.
Почему овальное окно не закрывается?
В настоящее время существует очень много предположений и теорий по поводу того, почему «дырочка» в сердце у новорожденного не закрывается в нормальные сроки. Однако до сих пор нет четкой информации по этому поводу. Если не срастается клапан с окружностью овального окна, то врачи определяют такое состояние, как особенность организма. Это очень часто подтверждает эхокардиография сердца, так как во время этой процедуры подобное обнаруживают очень часто.
Иногда клапан маленький изначально, поэтому он не может полностью закрыть это отверстие. Подобное недоразвитие клапана может быть связано с разными факторами, воздействующие на плод в процессе его формирования:
- прием спиртного и курение в период беременности;
- контакт с вредными токсическими веществами;
- плохая экология;
- хронические стрессы.
Именно поэтому младенцы, у которых овальное отверстие открыто, часто рождаются недоношенными, незрелыми, у них диагностируются разнообразные патологии внутриутробного развития.
Чем опасно незакрытие
Овальное окно в сердце у детей и пациентов старшего возраста не считается грозным заболеванием.
Само по себе оно редко несет выраженную опасность для здоровья и жизни. Как было сказано, присутствует у 25% населения после 18 лет, но мало кто подозревает о проблеме.
Если же присутствие нарушения влечет симптомы, ухудшение состояния, также на фоне неграмотного лечения, вероятно развитие таких осложнений:
- Остановка сердца. В результате катастрофического падения сократительной способности миокарда.
- Инфаркт. Некроз кардиальных структур.
- Инсульт.
- Частые пневмонии. Воспаления легких застойного происхождения. Септической этиологии. Провоцируется бактериями. Может привести к дыхательной недостаточности.
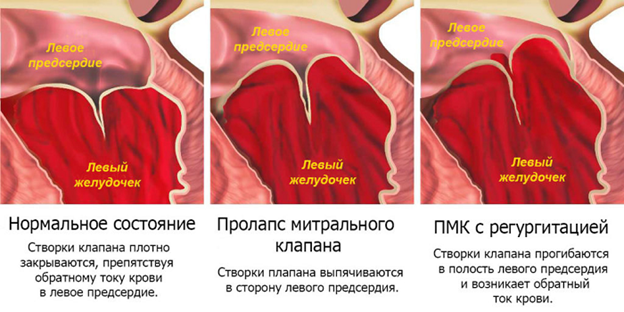
Симптомы врожденного ПМК
Клиника вариабельна и определяется степенью пролапса МК, наличием регургитации. У многих жалобы вовсе отсутствуют, а патология является случайной находкой на профилактической или плановой эхокардиографии. В этом случае зачастую диагностируется незначительный пролапс митрального клапана.
Других пациентов беспокоят кардиалгии, аритмии. Чаще всего эти проявления возникают на фоне стресса, эмоционального напряжения. При гемодинамических нарушениях возможны головокружения, отдышка, предобморочные состояния, астения.
Часто патология сопровождается признаками ВСД:
-
мигренеподобные боли;
-
идиопатический субфебрилитет;
-
нехватка воздуха;
-
комок в горле;
-
метеочувствительность.
Симптомы и лечение пролапса митрального клапана взаимосвязаны. Если не предпринимать никаких мер для коррекции ВСД возможны панические атаки, депрессивные расстройства, ипохондрия, истеричность. Чем больше провисание клапанных створок (пролапс митрального клапана 5 мм — 1 ст., 5-9 мм — 2 ст., до 10 мм — 3 ст.), тем выраженнее симптоматика.
Диагностика шумов в сердце
- Аускультация — высокоинформативный метод диагностики заболеваний сердечно-сосудистой системы, основанный на выслушивании звуковых явлений, связанных с деятельностью сердечно-сосудистой системы.
- Ангиография.
- Рентгенография грудной клетки.
- Эхокардиография (ЭКГ).
- Катетеризация сердца.
- Нагрузочные тесты.
Пробы, используемые для измерения интенсивности сердечных шумов:
- Дыхание (увеличение на вдохе шумов из правых отделов сердца, увеличение на выдохе шумов из левых отделов сердца).
- Проба Вальсальвы (форсированное выдыхание при закрытом носе и рте).
- Физическая нагрузка (изотоническая, изометрическая, кистевая динамометрия).
- Позиционные изменения (изменение положения тела пациента, приседания, подъем ног из положения лежа).
- Экстрасистолия или фибрилляция предсердий.
- Фармакологические вмешательства (ингаляции лекарственных препаратов).
- Временная артериальная окклюзия (внешнее пережатие обеих рук двусторонней воздушной манжеткой).
В случае выявления каких-либо патологий сердечно-сосудистой системы рекомендуется провести лечение в зависимости от этиологии заболевания.
Диагностика и лечение сердечно-сосудистых заболеваний детей в Клиническом госпитале на Яузе
Врачи педиатрического отделения Клинического госпиталя на Яузе располагают всеми возможностями для тщательной и всесторонней диагностики сердечно-сосудистых заболеваний у детей. В частности, собственная лаборатория делает необходимые анализы, есть возможность сделать УЗИ сердечно-сосудистой системы, ЭКГ, регулярно контролировать уровень сахара и холестерина в крови.
Для лечения врачи выбирают наиболее щадящие методики, уделяя большое внимание профилактике развития кардиологических заболеваний и немедикаментозным методам лечения. В случае необходимости врачи консультируются с коллегами других специальностей, чтобы выбрать наилучший вариант терапии
Методы исследования
Заболевание может быть выявлено на плановом обследовании у кардиолога в первый год жизни ребенка. Если этого не произошло и появились явные симптомы, производится сбор анамнеза, пациент осматривается на предмет оценки цвета кожных покровов, характера дыхания, внутригрудных шумов. Далее требуется аппаратная диагностика, которая проводится следующими способами:
- ЭКГ. Показывает перегрузку в работе правосторонней части органа.
- Рентгенография. Проявляет усиленный легочный рисунок, увеличение легочной артерии и сердечной тени на снимках.
- Рентгеноскопия. Фиксирует усиление пульсации легочных корней, что является специфическим симптомом ДМПП.
- ЭхоКГ. Визуально показывает локализацию просвета, определяет его размеры, а также левосторонний сброс кровяной массы.
- Зондирование сердечных полостей. Фиксирует повышение внутрисердечного давления в правосторонних сегментах.
- МРТ сердца. Наиболее информативная методика, способная предоставить полный объем информации о состоянии сердечно-легочной системы, если остальные диагностические методики не показали эффективности.
Лучшим вариантом исследования при врожденных дефектах строения внутренних органов служит МРТ. Без травмирования и болезненности, которые присущи стандартным эндоскопическим и зондирующим методикам, без повышенного радиационного излучения в противовес рентгену, можно сделать полноценное сканирование в любом возрасте, начиная с первых дней жизни. За один короткий сеанс врачи получат исчерпывающие данные об имеющихся нарушениях, что поможет вовремя приступить к лечению, избежать тяжелых последствия в будущем.
Лечение открытого овального окна
Если дефект развития не провоцирует появление никаких жалоб, не влияет на полноценность жизнедеятельности, ширина образования не больше 2-3 мм, оперативная тактика не применяется. Больной должен своевременно проходить профилактический осмотр у врача и проходить назначение исследования, строго выполнять все рекомендации лечащего врача, которые касаются образа жизни.
В случае, если в анамнезе есть упоминания об остром нарушении мозгового кровообращения, для предупреждения возникновения тромбоэмболии, назначается медикаментозная терапия, которая базируется на приеме:
- антикоагулянты;
- дезагреганты.
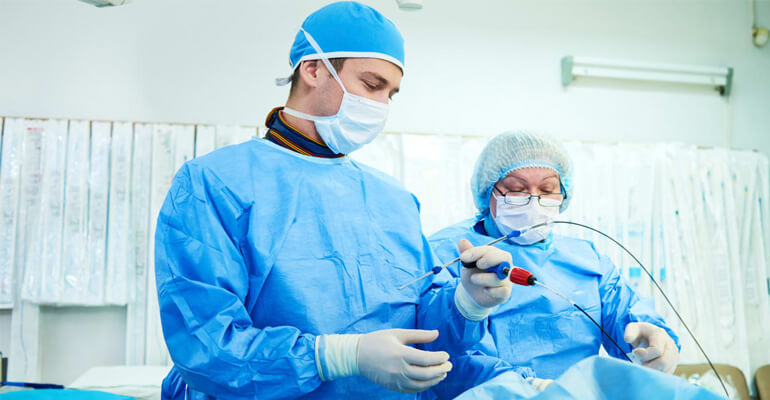
При выраженной симптоматике, осложненных состояниях, большом объеме плазмы, которая забрасывается из правого отдела в левый, постает вопрос об операционной терапии. Используют эндоваскулярную окклюзию с использованием рентгенологического и эхокардиографического аппаратов.
Виды и типы шумов в сердце
В медицине принято различать шумы в сердце органические (указывающие на сердечную патологию) и функциональные («невинные» шумы). Органические шумы в сердце – шумы, возникшие по причине порока (врожденного или приобретенного) или другого заболевания сердца.
Чаще всего причиной возникновения органического шума является клапанный или септальный дефект (дефект межжелудочковой или межпредсердной перегородки). По тембру органические шумы жесткие, грубые, стойкие; по интенсивности – громкие, резкие; по продолжительности длинные, проводятся за границы сердца, в межлопаточную или подмышечную области; сохраняются и усиливаются после физической нагрузки; одинаково слышны при любом положении тела, связаны с тонами сердца.
Функциональные шумы в сердце получили название «невинных», т.к. не связаны с наличием заболеваний сердца, могут выслушиваться при других заболеваниях, не связанных с патологией сердца.
По тембру функциональные шумы мягкие, музыкальные, непостоянные, слабой интенсивности, короткие, не проводятся за пределы сердца, ослабевают после физической нагрузки, их характер изменяется в зависимости от положения тела, не связаны с тонами сердца.
Более подробная классификация шумов в сердце представлена следующими типами шумов:
Систолические шумы
- Голосистолические (пансистолические) шумы.
- Среднесистолические (систолическое изгнание) шумы.
- Ранние систолические шумы.
- Средне-поздние систолические шумы.
- Ранние высокочастотные диастолические шумы.
- Среднедиастолические шумы.
- Пресистолические шумы.
Лечение
Наблюдение за открытым овальным окном осуществляется кардиологом или кардиохирургом. Тактика лечения зависит от размера отверстия, выраженности сброса крови в правое предсердие, степени перегрузки правых отделов и выраженности легочной гипертензии (повышенного давления в легочной артерии, когда сосуды легких переполнены кровью).
Открытое овальное окно обычно не требует какого-либо лечения, поскольку протекает бессимптомно по большей части из-за маленьких размеров. В таком случае за аномалией просто наблюдают, проводя 1 раз в год эхокардиографическое исследование (УЗИ сердца).
Медикаментозное лечение целесообразно применять для профилактики тромбообразования, что обычно используется у людей старшего возраста, пациентов с длительным периодом постельного режима. Им назначаются препараты: антиагреганты (аспирин, клопидогрел), антикоагулянты (варфарин, прадакса, гепарин, эноксапарин).
Хирургическое лечение необходимо при перегрузках правых отделов сердца, явлениях сердечной недостаточности, в том числе у дайверов, пилотов, и других. Здесь помогает постановка окклюдеров, которые закупоривают отверстие.
Симптомы
Существуют 3 варианта развития овального окна:
- Оно зарастает полностью.
- Размер отверстия остается одинаковым на протяжении всей жизни.
- Отверстие увеличивается с возрастом.
Первые 2 варианта развития событий наиболее частые. Клинически обычно они себя себя никак не проявляют. Поэтому даже заподозрить наличие открытого овального окна невозможно. Иногда у детей выслушиваются шумы. Однако они могут появляться и в отсутствии незаращенного отверстия.
Последний вариант — самый редкий. Механизмы увеличения окна до конца не изучены. Есть предположения о влиянии индивидуальных особенностей строения межпредсердной перегородки. Кроме того с возрастом увеличивается нагрузка на предсердия, что изменяет давление в них,часто в большую сторону. Из-за этого они растягиваются, соответственно и увеличивается отверстие открытого овального окна.
В более старшем возрасте, когда есть вероятность развиться венозному тромбозу, открытое овальное окно может способствовать возникновению эмболий (закупориванию артерий):
- мозговых артерий, приводя к ишемическому инсульту с развитием параличей, снижения чувствительности, нарушений речи, глотания, слуха и других симптомов;
- коронарных артерий — инфаркт миокарда;
- мезентериальных — ишемия кишечника с тяжелейшими болями в животе, которые не проходят даже после наркотических анальгетиков;
- селезеночной артерии — инфаркт селезенки, проявляющееся болями различной интенсивности в зависимости от степени поражения и другие.
Заподозрить открытое овальное окно возможно в следующих случаях:
- самый частый симптом — небольшой цианоз губ или носогубного треугольника при натуживании (при сильном кашле, серьезных статических физических нагрузках), при плаче ребенка;
- частые простудные и воспалительные заболевания бронхо-легочной системы;
- задержка физического развития ребенка, плохая переносимость физических нагрузок;
- развитие необъяснимых потерь сознания, симптомов преходящего нарушения мозгового кровообращения (временные нарушения зрения, слуха, чувствительности кожного покрова, движения конечностей, асимметрия лица) особенно у лиц молодого возраста до 50 лет;
- увеличение кровенаполнения легких, тенденция к увеличению размеров правых камер сердца;
- признаки перегрузки правых камер сердца по электрокардиограмме.
Фото: цианоз носогубного треугольника у ребенка
У людей, страдающих мигренью с аурой, в 40-60% случаев обнаруживают открытое овальное окно. Однако на данный момент нет единого мнения в эффективности закрытия овального окна для облегчения мигренозных приступов.