Шкала апгар: оценка жизнеспособности новорожденного
Содержание:
Основные и редко встречающиеся виды заболевания
Повышенный билирубин у младенцев считается нормой, но только в первые несколько суток. Постепенно показатели снижаются. Если этого не происходит, речь идет о развитии патологического процесса.
Виды желтухи у новорожденных (зависит от причин ее появления и тяжести протекания):
- физиологическая;
- гемолитическая;
- конъюгационная;
- неонатальная;
- ядерная;
- паренхиматозная;
- обтурационная;
- патологическая4
- механическая.
Классификация желтух новорожденных позволяет точно поставить диагноз и определить направление лечения. В неосложненных случаях самочувствие хорошее. В 60-70% у младенцев возникает физиологическая желтуха. Еще ее называют временной конъюгационной. Проявляется на 3-4 день (у недоношенных на 5-6 день) после рождения без признаков анемии и гемолиза. Проходит в течение 7-14 дней.
Конъюгационная желтуха развивается из-за незрелости какого-либо компонента системы метаболизма билирубина. Возникает со 2 по 10 сутки после рождения. Длится заболевание от 14 до 30 дней. Дифференциальная диагностика сложная, признаки могут быть схожими с другими видами желтухи. Рекомендуется стационарное наблюдение молодой мамы и младенца.
Гемолитическая желтуха у новорожденных возникает из-за наличия других заболеваний в анамнезе. Это могут быть: инфаркт легкого, поражения печени, септический эндокардит, опухоли злокачественного характера, малярия. Токсическое воздействие на организм также может стать причиной развития этой формы болезни. Диагностика показывает повышенный уровень стеркобилина в составе кала и наличие гипербилирубинемии.
Неонатальная желтуха новорожденных провоцируется незрелостью клеток печени, повышенной выработкой билирубина и низкой способностью сыворотки крови к его связыванию. Если тенденция убывания показателей не наблюдается, необходимо проведение диагностики для определения причин. Неонатальная желтуха характеризуется недостаточным количеством ферментов, которые нужны для нейтрализации избыточного билирубина в крови.
Тяжелой формой заболевания считается ядерная желтуха, поражающая головной мозг, несвязанный билирубином. Симптомы развиваются стремительно в течение первых двух суток после рождения. У младенца наблюдается маскообразное выражение лица, судороги, напряжение мышц шеи и головы, при прослушивании дыхание с хрипами. Такого типа желтуха у новорожденных имеет тяжелые последствия для здоровья.
Паренхиматозный тип – тяжелая форма болезни, требующая немедленной медицинской помощи. Имеет гепатитную природу происхождения. Механическая желтуха является патологическим синдромом, причиной которого могут быть нарушения метаболизма металлов, белков, анатомические дефекты и нарушения проходимости желчных путей. Проявляется с первых дней жизни. Выздоровление возможно ко второму полугодию при условии неосложненной формы заболевания.
Обтурационная (подпеченочная) форма заболевания развивается на фоне непроходимости желчных путей. Возможны опухоли брюшной полости в анамнезе. У младенцев цвет кожи имеет зеленовато-жетый оттенок, каловые массы – белесые, моча – темная. Патологическая желтуха в неонатальном периоде развивается стремительно – в первые сутки после рождения. Диагностируется увеличение селезенки и печени, возникновение самопроизвольных синяков по телу. Может наблюдаться усиленный гемолиз, если в анамнезе зафиксирована несовместимость по резус-фактору между матерью и младенцем.
Постконцептуальный возраст
Постконцептуальный (концептуальный) возраст – время, прошедшее с момента оплодотворения / зачатия до рождения ребёнка .
При беременности, возникшей естественным путём, невозможно рассчитать или определить истинное время зачатия. При беременности, возникшей с использованием репродуктивных технологий, время зачатия известно, следовательно, постконцептуальный возраст можно определить только для такого вида беременности.
Однако, учитывая, что подавляющее большинство беременностей возникает естественно, термин постконцептуальный возраст вносит путаницу и не рекомендован для использования . Для каждого плода независимо от способа зачатия необходимо использовать гестационный возраст.
Для того чтобы определить гестационный возраст плода/ребёнка необходимо к постконцептуальному возрасту прибавить две недели. Обычно столько времени проходит между первым днём последней менструации и зачатием. Постконцептуальный возраст не равен гестационному возрасту и не является ему синонимом .
Рожденный раньше срока: как выглядит недоношенный ребенок?
Конечно, недоношенный кроха внешне отличается от доношенного малыша, но многое зависит от гестационного возраста.
Основные внешние отличительные признаки недоношенных детей
Умеренная недоношенность: I-II степень
* Мышечный тонус несколько понижен, но в основном малыш активный.
* Кожа розового цвета, а подкожно-жировой слой умеренно истончен.
* Пушковые волосы (лануго) отсутствуют коже на лица с 32-33 недели, а начиная с 35-37 недели — обычно уже на всей поверхности кожи.
* Соски и околососковые области (кожа вокруг сосков) хорошо заметны и пигментированы (окрашены).
* Первые изгибы на ушных раковинах возникают на 35-37 неделе.
* Обычно телосложение пропорциональное: размеры головы и длина конечностей (рук, ног) относительно туловища имеют нормальные размеры.
* Пупок располагается ближе к центру живота, но все равно — несколько ниже, чем у доношенных малышей.
* Ногти, как правило, достигают краев пальчиков (ногтевого ложа).
* Наружные половые органы развиты неплохо. У девочек половая щель практически закрыта. У мальчиков яички находятся у входа в мошонку (в верхней трети), но иногда имеется односторонний крипторхизм (одно яичко не опускается в мошонку).
Глубокая недоношенность: III-IV степень
* Из-за пониженного тонуса мышц ребенок лежит с вытянутыми руками и ногами.
* Кожа темно-красного цвета, тонкая и морщинистая (как у старичка), нередко отечная, обильно покрыта пушковыми волосами.
* Подкожно-жировой слой истончен.
* У малыша несколько непропорциональное телосложение: размер головы большой по отношению к длине тела, а конечности короткие сравнительно с туловищем.
* Пупок располагается в нижней трети живота.
* Соски и околососковые области слабо пигментированы и плохо видны.
* Ушные раковины мягкие, не имеют извилин и бесформенные, прижаты к голове и расположены низко.
* Ногти у крохи недоразвиты и обычно не достигают до кончиков пальцев.
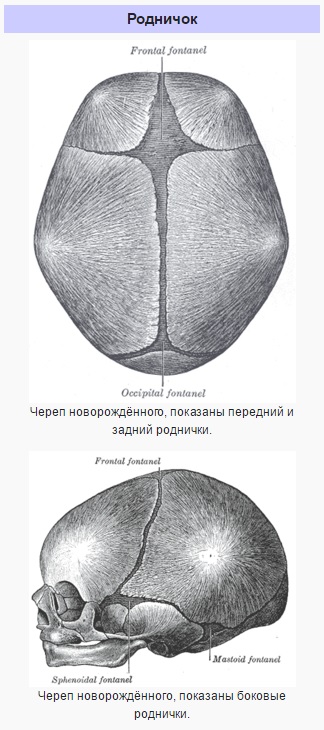
* Черепные швы открыты, малый, большой и боковые роднички имеют большие размеры, а кости черепа мягкие.
* Наружные половые органы недоразвиты. У девочек большие половые губы не прикрывают малые половые губы, поэтому половая щель зияет (раскрыта). У мальчиков яички обычно еще не опустились в мошонку.
Однако следует помнить, что не всегда у одного и того же малыша все признаки недоношенности проявляются одинаково четко и ярко в соответствии со сроком гестации. Нередко бывает так, что одни из них более выражены, а другие менее.
Недоношенный ребенок: основные понятия
Сразу после рождения определяется, насколько недоношен малыш, так как от этого зависит дальнейшая тактика лечения и создание условий для выхаживания.
При этом учитывается два основных критерия: масса тела при рождении и гестационный срок или возраст (количество полных недель беременности к моменту родов).
Степени недоношенности
Первая степень недоношенности — роды на сроке 34-36 недель и шесть дней. Вес при рождении — от 2001 до 2500 граммов. Прогноз благоприятный, как правило, без создания особых условий для выхаживания. За исключением случаев, когда имеются другие состояния либо заболевания — например, инфекция, родовая травма, длительный безводный период.
Вторая или средняя степень недоношенности — ранние роды на сроке 31-33 недели и 6 дней. Вес при рождении — от 1501 до 2000 граммов. Прогноз благоприятный при оказании своевременной медицинской помощи, а также в условиях оптимального вскармливания и ухода.
Третья или тяжелая степень недоношенности — очень ранние роды на сроке 28-30 недель. Масса тела при рождении — от 1001 до 1500 грамм. Прогноз не совсем благоприятный, хотя многие из этих детей выживают. Однако в последующем они длительно находятся на выхаживании и получают лечение в связи с различными заболеваниями.
Четвертая степень или глубокая недоношенность — экстремально ранние роды на сроке до 28 недель. Вес при рождении — до 1000 грамм (экстремально низкий вес). Согласно статистике на этом сроке каждый пятый малыш рождается живым.
Однако прогноз неблагоприятный. Малыши, которые родились живыми до 26 недель, к сожалению, в 80-90% случаев погибают к месячному возрасту, а из тех, кто родился на 27-28 неделе — около 60-70%.
К тому же у глубоко недоношенного малыша в силу незрелости всех органов и систем возможно развитие многочисленных патологических состояний и заболеваний. Поэтому вопрос о дальнейшей судьбе малыша рекомендуется решать совместно с акушером-гинекологом, неонатологом и мамой ребенка. При этом родителям объясняются все последствия и необходимость длительного выхаживания.
МЕТОДЫ ВСКАРМЛИВАНИЯ НЕДОНОШЕННОГО НОВОРОЖДЕННОГО
Детям, родившимся до 33-34 недели гестации, как правило, вскармливание проводится через зонд с целью избежания риска аспирации. Кормление через зонд может быть прерывистым, когда зонд используют для введения порции молока, после чего его сразу удаляют (обычно каждые 3 часа). Зонд вводят на длину, равную расстоянию от переносицы до мечевидного отростка, что составляет около 10-12 см. На свободном конце зонда имеется отверстие для ввода шприца, по которому отмеренное количество молока медленно под действием силы тяжести подается ребенку.
Орогастральное введение зонда лучше, чем назогастральное, т.к. последнее создает дополнительное сопротивление на пути прохождения воздуха, что может способствовать возникновению апноэ.
Маловесным недоношенным детям (менее 1500 г) так же, так и более крупным, но вялым, с тенденцией к застою в желудке, необходимо ввести постоянный зонд. Такой зонд может находиться в желудке 3-7 дней. Введение молока осуществляется медленно: либо капельно, с помощью специальной капельницы, либо с заданной скоростью с помощью инфузионного насоса.
Важным условием при нарастающем объеме вскармливания, особенно у детей, находящихся на интенсивном лечении, шляется необходимость аспирации (с помощью шприца с поршнем) содержимого желудка перед каждым кормлением, если оно состоит, в основном, из воздуха и остатков слизи, то кормление следует продолжать по стандартной схеме. Если при этом получают более 10% объема предыдущего кормления, объем молока следует уменьшить и потом очень медленно yвеличивать его.
Срыгивание, рвота, вздутие живота служат показаниям отмене стандартной схемы вскармливания до выяснения причин, вызывавших эти симптомы.
Оптимальным для недоношенных детей является кормление грудным молоком матери (термически необработанным).
Для самых маловесных детей грудное молоко необходимо дополнительно обогащать белком, кальцием, фосфором железом.
Причины сепсиса новорожденных
В зависимости от характера и начала течения различают следующие виды сепсиса новорождённых:
- ранний (развивается спустя три дня после рождения);
- поздний (появляется позже трёх дней после рождения ребёнка).
Причиной сепсиса, имеющего раннее начало, являются патогенные микроорганизмы, которые могут попасть в организм ребёнка в родах. У большинства младенцев симптоматика развивается спустя шесть часов после того, как они рождаются, а большинство инфекций вызваны В-стрептококками и кишечной палочкой. Именно их выявляют при проведении культурального исследования мазков, взятых у 35% женщин.
Кроме В-стрептококка и кишечной палочки, сепсис новорождённых также могут вызывать:
- клебсиеллы;
- энтерококки;
- листерии;
- D-стрептококки и т.д.
Если сепсис имеет позднее начало, это означает, что попадание возбудителя в организм ребёнка происходит из внешней среды — в частности, по причине внутрибольничной инфекции. От 30 до 60% клинических случаев сепсиса обусловлены стафилококками, которые проникают через внутрисосудистые устройства. Чаще всего речь идёт о центральном сосудистом катетере. Кишечная палочка также может стать причиной позднего сепсиса, особенно если ребёнок рождается с критически низкими показателями массы тела.
Отдельно следует выделить грибковые инфекции, которые являются одной из возможных причин развития позднего сепсиса. Сепсис новорождённых грибковой этиологии возникает у 12-18% детей, имеющих низкую массу тела.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Шкала Апгар
Период новорождённости длится от отделения ребенка от матери
до 28 дней жизни (традиционно до 1 месяца).
Признаки живорождения:
·самостоятельное дыхание;
·сердцебиение (пульсация пуповины);
·произвольные движения конечностей и головы;
·наличие безусловных рефлексов.
При отсутствии хотя бы одного признака новорождённому
необходимо оказать неотложную реанимационную помощь. Определение признаков
живорождения и мертворождения регламентировано приказом МЗ РФ.№ 318/190 от
04.12.19921. «О переходе на рекомендации ВОЗ к критериям живорождения и
мертворождения»
После рождения на первой минуте и на пятой минуте ребенка
оценивают по шкале Вирджинии Апгар (1958 г.) для определения необходимости
неотложной помощи и оценки компенсаторных возможностей организма ребенка.
Оценка проводится по пяти критериям: сердцебиение, дыхание, наличие рефлексов,
уровень мышечного тонуса, цвет кожных покровов; каждый из них оценивается от
ноля до двух баллов (см. табл. 1). Таким образом, здоровый ребенок получает
8-10 баллов.
Таблица 1
Шкала Апгар
|
Признак |
Оценка в |
||
|
1 |
2 |
||
|
Сердцебиение |
Отсутствует |
100 |
Более |
|
Дыхание |
Отсутствует |
Крик |
Громкий |
|
Мышечный |
Отсутствует |
Конечности |
Активные |
|
Рефлекторная |
Отсутствует |
Слабая |
Хорошо |
|
Окраска |
Синюшная |
Розовое |
Розовый |
Группы здоровья
новорожденных:
I.здоровые дети: от здоровых родителей, с
нормальным течением беременности и родов с оценкой по шкале Апгар 8 — 10
баллов;
II.дети с функциональными нарушениями (дети группы
риска): здоровые дети от матерей с отягощенным биологическим анамнезом или
недоношенные дети с 1 степенью;
III.больные дети: дети от здоровых или больных
родителей, с нормальным или патологическим течением беременности и родов,
родившиеся с хроническими врожденными заболеваниями и пороками развития.
ОСОБЕННОСТИ ЛЕЧЕБНОЙ ТАКТИКИ У НЕДОНОШЕННЫХ ДЕТЕЙ
1. Строгое соблюдение дозировок, кратности и сроков введения антибиотиков.
2. Тщательный выбор лекарственных средств при терапии недоношенных детей с желтухой.
3. Обеспечение оптимального питьевого режима.
4. Профилактика и лечение дисбактерноза.
5. Проведение заместительной иммунотерапии с учетом особенностей питания и иммунитета.
6
Медленное, очень осторожное внутривенное введение жидкостей (2—4 мл/час)
Прогнозирование рождения недоношенного ребенка. Прогнозирование риска преждевременного рождения ребенка включает анализ большого числа факторов и возможности их раннего выявления до наступления беременности или на ранних ее сроках. Это потребовало разработкипрогностических систем, основанных на оценке комбинации и информативной значимости отдельных факторов риска.
Многие стандартизированные системы оценки риска касаются не только преждевременных родов, но и широкого спектра неблагоприятных исходов беременности (Фролова О. Г., 1978).
Оценочная таблица, информативность применения которой подтверждена в проспективных исследованиях, представлена в табл. 4 (Creasy R.K. et al., 1980).
Оценка 10 баллов и больше соответствует высокому риску, б—9 баллов – умеренному, до 6 баллов – низкому риску.
Значение оценочно-прогностических таблиц заключается как в выявлении женщин с повышенной вероятностью преждевременных родов и установлении наблюдения за ними, так и в определении приоритетного направления профилактики недонашивания в каждом конкретном регионе.Поэтому более целесообразными следует признать системы, разработанные с учетом частоты преждевременных родов в данной популяции или территории.
Все предлагаемые формализованные системы оценивают риск преждевременных родов в баллах, как рекомендовано ВОЗ. Однако внедрение в практику этих систем с подсчетом риска в баллах оказалось пока недостаточно успешным, так как математическое баллирование не выявило преимуществ перед учетом опытными клиницистами нескольких наиболее значимых факторов (Chenoweth J.N. et al., 1983; Papiernik E., 1984).
В последние годы предпринимаются попытки разработки альтернативных по отношению к формализованным системам подходов к прогнозированию преждевременных родов. В их основе лежит установление таких показателей, которые более тесно связаны с процессами, происходящими в матке. Изучается возможность использования для прогнозирования недоношенности такого признака, как самопроизвольная антенатальная активность матки (которая, по данным специальных исследований, может повышаться за несколько недель до родов), а также характеристики релаксированной шейки матки.
Специалисты считают, что регистрация таких признаков позволит улучшить прогноз и уменьшить частоту недостаточно обоснованных серьезных вмешательств. Эти показатели и признаки уже включены в некоторые программы профилактики недоношенности.
Уход за недоношенным ребенком на втором этапе выхаживания
Выхаживание недоношенного ребенка на втором этапе строится индивидуально и является логическим продолжением мероприятий, начатых в отделении патологии новорожденных родильного дома.
Недоношенные дети с массой тела в момент поступления 1700 г и менее обычно нуждаются в дополнительном обогреве, в связи с чем их помещают в кувез-кровать. Необходимость дополнительного согревания таких детей обычно исчезает к концу 2-3 недели жизни. «Экстремально» недоношенные нередко находятся воткрытых кувезах до полугора-двухмесячного возраста.
Кувезы закрытого типа на втором этапе выхаживания используют чаще всего для больных детей.
Температура воздуха в отделении второго этапа выхаживания недоношенных соответствует таковому в отделении патологии новорожденных родильного дома, однако в палате, где задерживаются дети с массой выше 2500 г, она должна быть снижена до 23-24 С°.
Антропометрию проводят в день поступления (измеряют окружность головы, груди, плеча, бедра, голени, рост, массу), затем повторяют это исследование ежемесячно. Исключение представляют определение массы тела и окружности головы. Взвешивают детей ежедневно, а в случае грудного вскармливания – до и после каждого кормления, проводя при необходимости соответствующую коррекцию объема питания. Окружность головы измеряют не реже одного раза в неделю. Одновременно определяют темпы нарастания мозговой части черепа (расстояние между верхними точками ушных раковин) при наложении сантиметровой ленты через свод черепа.
Один раз в неделю пальпаторно определяют плотность костей черепа для своевременной диагностики краниотабеса. Выкладывание недоношенных на живот начинают как можно раньше. Манипуляцию проводят на жесткой поверхности (матрасик) без подушки, так как у некоторых из них даже в месячном возрасте может отсутствовать защитный рефлекс. В последние годы доказана целесообразность выхаживания недоношенных в положении на животе, так как данная позиция способствует увеличению напряжения кислорода в крови и, кроме того, снижает вероятность срыгиваний.
Массаж передней брюшной стенки проводят ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800 г. У недоношенных, страдающих метеоризмом, периодически показано поглаживание живота даже при массе тела 900-1000 г.
Игрушку подвешивают на уровне груди на высоте 60-70 см вне зависимости от возраста, срока гестации и состояния ребенка.
Прогулки с недоношенными детьми, длительно находящимися в отделении второго этапа выхаживания, осуществляют на прогулочных верандах или на улице в теплый осенне-весенний период и летом. В случае затяжных бронхолегочных заболеваний и тяжелой анемии недоношенных, показаны прогулки и в зимний период на прогулочной веранде. Прогулки начинают с детьми 3-4-недельного возраста при достижении массы тела 1700-1800 г. Прогулки с глубоко недоношенными детьми можно начинать с двухмесячного возраста при массе тела 1500-1600 г.
Использование ЛФК и массажа недоношенным детям
Виды массажа и ЛФК:
1. Классический массаж общий и локальный (тактильный, расслабляющий, стимулирующий).
2. Точечный массаж (тормозной и возбуждающий).
3. Сегментарный массаж.
4. Физические упражнения:
— рефлекторные;
— пассивные;
— активные (в соответствии с уровнем психомоторного развития ребенка).
— Упражнения в воде, подводный массаж.
Признаки зрелости плода
Критерии зрелости плода (1966)
- эластичность кожи с хорошо развитым подкожно-жировым слоем;
- наличие пушковых волос только в области лопаток и плечевого пояса;
- густые волосы на голове 2-3 (более 1) см;
- расширенные зрачки без перепонки, прозрачные роговицы;
- эластичные, упругие хрящи носа и ушных раковин;
- выступание ногтей на пальцах рук за их концы и дохождение до их концов на пальцах ног;
- опущенные в мошонку яички у мальчиков,
- закрытие у девочек малых половых губ большими, сомкнутость половой щели.
Основная статья: Показатели Каспера-Гюнца
Метрические показатели отдельных костей доношенных младенцев.
Критерии зрелости плода (совр.???)
Кожа зрелого новорожденного бледно-сероватой окраски, хорошо развита подкожная жировая клетчатка. На крыльях носа встречаются закупоренные сальные железки. Хрящи носа и ушей эластичны. Длина волос на головке 2 см. Пушок на туловище и кистях обычно исчезает, ногти на руках заходят за концы пальцев, на ногах доходят до концов пальцев. У мальчиков яички находятся в мошонке, у девочек большие половые губы прикрывают малые. Подкожная жировая клетчатка развита хорошо. Грудные железы выступают. Важным признаком зрелости новорожденного, по мнению большинства авторов, является наличие ядер окостенения (в грудине (точка окостенения Журавлевой), пяточной, таранной, бедренной и плечевой костях). Так у зрелого новорожденного в нижних эпифизах бедренных костей можно выявить ядра Бекляра — островки окостенения диаметром, около 0,5-0,6 см.
В настоящее время признаками, позволяющими судить о зрелости новорожденного, являются длина и масса тела, размеры головки, ширина плеч и другие антропометрические данные.
В некоторых случаях для решения вопроса о зрелости по обнаруженным частям плода могут быть использованы данные Каспера и Гюнца о размерах некоторых костей зрелого новорожденного ребенка: длина по диагонали теменной кости — 7,6 см; лобной в высоту — 5,6 см, в ширину — 4,5 см; длина ключицы — 3,4 см; лопатки — 3,2 см; плечевой кости — 7,5 см; локтевой — 7 см; лучевой — 6,6 см; бедра — 8,7 см; большой берцовой — 7,9 см; малой берцовой — 7,7 см.
При проведении судебно-медицинской экспертизы (исследовании) трупов новорожденных младенцев вопрос о их зрелости, как и другие вопросы, разрешается на основании не одного, а всей совокупности признаков, где одним из основных служит гистологическое исследование внутренних органов.
Гестационный возраст
Гестационный возраст (менструальный) – время между первым днём последней менструации у матери и родами . Первый день последней менструации обычно случается за 2 недели до овуляции и приблизительно за 3 недели до имплантации бластоцисты. Первый день менструации используется для определения и расчёта предполагаемой даты родов .
Учитывая, что продолжительность менструации и периода между менструациями не являются одинаковыми у всех женщин, определение предполагаемой даты родов только при наличии даты последней менструации может иметь погрешность в среднем в 4—6 дней. В некоторых случаях — в зависимости от особенностей менструального цикла матери — больше .
Для более точного установления срока гестации / беременности необходимы дата последней менструации и данные УЗИ, выполненного максимально рано (первый триместр) .
Как правильно рассчитать срок гестации?
Счёт ведётся от первого дня последней менструации. Первый день менструации считается как нулевой, первая неделя (0—6 дней) считаются как нулевая неделя, а 7—13 дни беременности считаются как первая завершённая неделя.
Гестационный возраст плода / ребёнка измеряется в неделях (полных неделях). Округление в бо́льшую сторону недопустимо . Например, ребёнок 25 недель и 5 дней гестации имеет гестационный возраст 25 недель, а не 26.
В соответствии со сроком гестации судят о доношенности или недоношенности ребёнка .
- Недоношенным считают ребёнка, родившегося до окончания полных 37 недель (менее 259 дней).
- Доношенным считают ребёнка, родившегося при сроке беременности полных 37 недель и до завершения полных 42 недели (259—294 дня).
- Переношенным считают ребёнка, родившегося при сроке полных 42 недели и более (295 дней и более).
Классификация гестационного возраста:
| Гестационныйвозраст | Срок гестации(недели) | Срок гестации(дни) |
|---|---|---|
| Недоношенный: | <37 | <260 |
| Экстремальнонедоношенный | <28 | <197 |
| Очень недоношенный | 28 0/7 — 31 6/7 | 197—224 |
| Умереннонедоношенный | 32 0/7 — 33 6/7 | 225—238 |
| Поздний недоношенный | 34 0/7 — 36 6/7 | 239—259 |
| Доношенный: | 37 0/7 — 41 6/7 | 260—294 |
| Раннийдоношенный | 37 0/7 — 38 6/7 | 260—273 |
| Доношенный | 39 0/7 — 40 6/7 | 274—287 |
| Позднийдоношенный | 41 0/7 — 41 6/7 | 288—294 |
| Переношенный | > 42 0/7 | ≥295 |
*28 0/7 означает 28 полных недель и 0 дней.
Скорректированный возраст
Скорректированный возраст используется для недоношенных детей первых трёх лет жизни . Измеряется в неделях и месяцах .
Скорректированный возраст легко рассчитать — необходимо вычесть количество недель недоношенности (недель, не хвативших достичь доношенности) из хронологического возраста.
Например, для ребёнка с хронологическим возрастом 18 месяцев, рождённым на сроке 28 недель беременности, скорректированный возраст составит:
18 месяцев — ((40 недель — 28 недель) х 1 месяц / 4 недели) = 15 месяцев.
- 18 месяцев – хронологический возраст (время, прошедшее с момента родов);
- 40 недель – количество недель, характерное для доношенной беременности;
- 28 недель – гестационный возраст ребёнка (количество недель беременности на момент родов);
- х 1 месяц / 4 недели – перевод показателя из единицы измерения в «неделях» в «месяцы»;
- / – знак деления.
Скорректированный возраст 15 недель, означает, что рост и развитие недоношенного ребёнка сопоставимы с ростом и развитием доношенного ребёнка возрастом 15 недель. Об оценке роста подробнее по тегу #рост.
В некоторых странах/учреждениях скорректированный возраст считают до 2—2 лет и 5 месяцев хронологического возраста ребёнка .
И также существует условная формула желаемой продолжительности подсчёта скорректированного возраста: 40 – гестационный возраст ребёнка х 10. Например, ребёнку, рождённому на сроке 32 недель гестации скорректированный возраст желательно считать не менее чем до ((40 – 32) х 10) = 80 недель или 20 месяцев или 1 года и 8 месяцев .