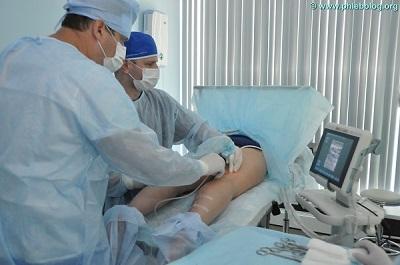
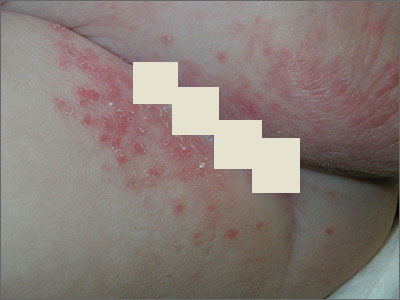
Перианальный дерматит
Содержание:
1.Общие сведения
Зуд – крайне неприятная кожная реакция; если «зудит», невозможно сосредоточиться на чем-то другом, невозможно отвлечься, спрятаться, поработать, принять вынужденную позу, переждать, уснуть. Лишь предельным усилием воли можно сдержать настойчивое движение пальцев в направлении зудящего участка, а иногда и это не удается, и тогда «расчесанное» место зудит еще сильней, и приходится снова…
Проблема многократно усугубляется, если кожа зудит, – и зудит невыносимо, – в таком месте, которое в присутствии других людей невозможно рассекретить ни при каких обстоятельствах. Например, в промежности
И остается лишь симулировать глубокое внимание к словам собеседника, а в действительности совершать незаметные движения на стуле, или переступать с ноги на ногу, или украдкой посматривать на часы: должна же эта пытка когда-нибудь закончиться
Зуд в промежности в принципе не может быть «нормальным», «обычным» или несущественным явлением
Это – отчаянная попытка организма привлечь внимание к проблеме. Каковы бы ни были причины (а беспричинного зуда не бывает), они всегда патологичны, и всегда требуют ответных действий, и наиболее адекватной реакцией в этом случае является обращение к врачу
Лечение проктита
Чтобы назначить правильное лечение при воспалении прямой кишки, нужно провести полное обследование организма человека. Диагноз устанавливается на основе всех данных, включающих пальцевое исследование прямой кишки, осмотр кишки с помощью ректоскопии, колоноскопии, биопсии кишечной стенки, посева кала.
Метод лечения проктита определяется природой болезни, ее тяжести, наличием симптомов, развитием осложнений и т.д. Некоторым пациентам необходим краткосрочный курс лечения при воспалении прямой кишки, другие нуждаются в долгосрочном лечении и врачебном наблюдении.
Лекарственное лечение проктита
Любое лечение при воспалении прямой кишки должно подбираться сугубо индивидуально врачом, самолечение недопустимо!
В зависимости от тяжести заболевания и причин проктита, квалифицированный специалист может Вам назначить антибиотики, противопаразитарные, противогрибковые средства, противовоспалительные, болеутоляющие, гормональные препараты.
Если при воспалении прямой кишки присутствует аллергический компонент, то может быть прописан антигистаминный препарат. При запоре назначают слабительные и щадящую диету.
Схема лечения при воспалении прямой кишки подбирается индивидуально для каждого пациента.
1
Подготовка к колоноскопии
2
Колоноскоп
3
Колоноскоп
Местное лечение проктита
В лечении проктита очень важна роль местной терапии.
Обычно схема лечения включает:
- использование клизм с раствором колибактерина, марганцовки, теплым настоем ромашки, дубовой коры;
- лечение проктита свечами (анузол, проктоседил и др.) поможет уменьшить зуд и убрать воспаление в прямой кишке;
- теплые ванночки с настоем спорыша (горец птичий), бессмертника;
- применение мазей (безорнил, проктозан) снимет боль и поспособствует быстрому процессу заживления поврежденных тканей;
- при воспалении прямой кишки в качестве местного средства применяются масло облепихи, облепиховые свечи. Это быстро снимает воспаление и приводит к регенерации тканей.
Диета при проктите
Чтобы не было осложнений при заболевании проктитом, нужно убрать из своего рациона жирную, острую, соленую и кислую пищу, вызывающую раздражение прямой кишки. При воспалении прямой кишки рекомендуется употреблять супы из протертых овощей, каши на воде, нежирные творог и мясо, кисель, кисломолочные продукты. Необходимо исключить сладкое и алкоголь.
В многопрофильной клинике «МедикСити» уделяется большое значение лечению проктологических заболеваний. В нашем центре работают высококвалифицированные и деликатные врачи-колопроктологи, владеющие передовыми методами диагностики и лечения. У нас Вы сможете вылечить геморрой, анальную трещину, недостаточность анального сфинктера, кисты копчика, парапроктит и многие другие заболевания.
Когда не стоит затягивать обращение к врачу
Маслянистые выделения с каловыми массами говорят о нарушениях в питании и неправильном его составе. Такие выделения могут быть признаками воспалительных процессов не только кишечника, но и некоторых других внутренних органов, например, толстой кишки, желчного пузыря и желчевыводящих путей, поджелудочной железы. В некоторых случаях такие выделения говорят о наличии геморроидального узла.
А вот в кровь в кале – это очень серьезный симптом, который может говорить о наличии сложных патологий толстой или прямой кишки. В некоторых случаях кровянистые выделения говорят о наличии злокачественной опухоли. При появлении кровянистых выделений стоит сразу обращаться к врачу, так как такие образования могут говорить о наличии внутреннего геморроя, полипов, анальной трещины или других новообразований.
Полезная информация по теме:
- Анализы на половые инфекции
- Прием уролога в клинике
- Диагностика урологических заболеваний
- Мазок из уретры
- Диагностика кожных заболеваний
- Лечение выделений
- Диагностика при выделениях из уретры
- Хламидиоз
- УЗИ малого таза
- УЗИ на дому
- УЗИ простаты
- Причины выделений у женщин
- Причины выделений у мужчин
- Диагностика половых инфекций
Операционные методы
Если проблема вызвана геморроем, существует отличная возможность удаления геморроя, при помощи лазерной терапии. Этот метод, современный и безболезненный, поможет решить проблему аккуратно и надолго.
Рекомендована такая методика в запущенных случаях. Она состоит в том, что больному прижигают сосуды прямой кишки, используя лазерное воздействие, таким образом, причина кровотечения устраняется.
Плюсы лазерной методики:
-
отсутствует необходимость в госпитализации;
-
безболезненность и быстрота процедуры;
-
вероятность возникновения рецидивов сведена к минимуму;
-
краткость послеоперационного периода.
К сожалению, лазерный метод лечения в России пока не слишком распространен, и многие пациенты прибегают к консервативному методу – операционному вмешательству.
Лечение с помощью средств народной медицины
Множество людей задаются вопросом: как в домашних условиях избавиться от геморроидальных кровотечений? Начальная стадия геморроя лечится народными методами, так что такой подход вполне закономерен.
Целители достигают в лечении неприятной проблемы высокой эффективности, практически гарантируя положительный результат такого подхода. Однако, довольно рискованно применять народные методы без наблюдения компетентного специалиста.
Лучше воспользоваться рецептами целителей, в качестве вспомогательных средств, при назначенной доктором профессиональной терапии.
Наиболее популярные народные методики представлены следующими рекомендациями:
-
принятие ванночек с небольшим количеством раствора марганцовки, при геморрое;
-
ванночки с добавлением настоя ромашки и зверобоя, смешанных в пропорции 1 к 1, в случае возникновения анальных трещин;
-
применение микроклизм с ромашкой (30г травы цветков ромашки заварить стаканом кипящей воды, остудить, настоять в течение 2 часов, ввести в заднепроходное отверстие с помощью кружки Эсмарха) при колитах, трещинах геморроидальных внутренних проявлениях;
-
если у пациента гельминты – их выводят с помощью применения раствора из репчатого лука: измельченную головку репчатого лука на ночь заливают теплой кипяченой водой, утром процеживают и выпивают жидкость на голодный желудок;
-
избавиться от солитера можно, используя простейшие доступные продукты – чеснок и молоко: необходимо съесть 10 головок чеснока и запить стаканом молока, после чего, спустя 40 минут, принять слабительное средство (правда, такая методика подойдет не всем);
-
применение тампонов, смоченных облепиховым маслом (облепиха – эффективное противовоспалительное и кровоостанавливающее средство), в качестве примочек к анальному отверстию;
-
для борьбы с полипами в кишечнике, используют чистотел: отвар травы применяют для клизм, а настой (1 к 4) пьют за 10-15 минут до еды, утром;
-
корни хрена, смешанные с медом (1 к 1), принимают по чайной ложке трижды в день – также для устранения полипов;
-
апельсиновая кожура, сваренная в кипятке, послужит прекрасным средством против кровотечений: можно как кушать кожицу фрукта, так и добавить в отвар сахар и пить небольшими порциями, 3 раза в день;
-
остановить сильное кровотечение поможет общеизвестное кровоостанавливающее средство – крапива: сухую траву (30 г) следует заварить кипятком (200 мл), остудить и принимать трижды в день по 1 ст. ложке, до еды.
Чтобы эффективно устранить кровянистые выделения, очень часто применяют свечи из льда, приготовляемые таким способом:
-
скрутив бумагу конусообразно, в нее необходимо залить травяной настой или охлажденную, после кипячения, воду;
-
поместить конус в морозильник;
-
после замерзания, вставить в заднепроходное отверстие, соблюдая аккуратность.
Такой способ хорош в тех случаях, когда у больного нет воспалительного процесса. Если же таковой имеется, подобные процедуры категорически запрещены.
Возможные последствия
Любое внутреннее кровотечение может привести к тяжелым последствиям, вот почему его нельзя игнорировать. К серьезным осложнениям кровотечения из анального канала относятся:
-
Геморрагический шок с возможным летальным исходом;
-
Анемия;
-
Нарушение процессов пищеварения, общее истощение;
-
Инфицирование и воспаление геморроидальных узлов, дивертикулов, анальных трещин и других источников кровотечения.
Каков бы ни был источник кровотечения из заднего прохода – это повод обратиться к врачу. При массивной острой кровопотере нужно незамедлительно позвонить в скорую помощь. Если же кровотечение необильное, то следует записаться в поликлинику на прием к хирургу, который при необходимости даст направление в отделение проктологии.
Что такое зуд анального отверстия
Анальный зуд у взрослых – явление не редкое, может сочетаться с зудом в гениталиях. Зуд – болезненный признак, говорящий или о местном поражении тканей ануса и прямой кишки, или патологиях внутренней среды организма, отражающихся на кожных поверхностях.
Первичный зуд анального отверстия обусловлен:
- неполноценностью сфинктера, в результате чего происходит непроизвольное выделение каловых масс, химически и механически раздражающих кожу;
- идиопатических зуд остается загадкой, в связи с невозможностью определить причины дискомфорта;
- нейрогенный зуд наблюдается при нарушениях трофики периферических нервов, измененному восприятия боли, некоторые психические заболевания характеризуются выраженным генерализованным зудом;
- эссенциальный зуд получил свое название из-за невозможности выделить одну из множества причин зуда, выявленных у пациента.
Вторичный зуд анального отверстия диагностируется при различных патологиях:
- Инфекциях половых;
- Паразитических инфекциях;
- Инфекционно-воспалительных заболеваниях прямой кишки;
- Геморрое;
- Трещинах анальных;
- Сахарном диабете;
- Патологиях паращитовидной и щитовидной железы;
- Заболеваниях печени, протекающих с холестазом;
- Заболеваниях крови;
- Онкологических заболеваниях пояснично-крестцового отдела позвоночника.
Диагностические критерии и дифференциальный диагноз
Proctalgia fugax рассматривается как часть спектра функциональных расстройств кишечника. По определению она связана с болью, которая длится 30 минут или меньше. Функциональная аноректальная боль, продолжающаяся более 30 минут, классифицируется как синдром levator ani, когда возникает сопутствующая болезненность при пальпации мышц тазового дна или неуточненная функциональная аноректальная боль.
Диагноз ставится на основании характерной истории болезни вместе с исключением других причин анальной боли.
Диагностические критерии прокталгии фугакс:
- Рецидивирующие эпизоды боли, локализованные в аноректуме.
- Эпизоды длятся от секунд до минут, с максимальной продолжительностью 30 минут.
- Между эпизодами нет аноректальной боли.
- Исключение других причин аноректальной боли.
Дифференциальная диагностика прокталгии fugax проводится в отношении:
- геморроя;
- колоректального рака;
- анальной трещины;
- проктита;
- синдрома раздраженного кишечника;
- цистита;
- простатита;
- ретроректальных кист;
- аногенитальных кондилом;
- болезни Крона/язвенного колита;
- наличия инородных тел в прямой кишке;
- дивертикулярной болезни;
- кокцигодинии;
- тромбоза сосудов аноректальной области;
- опухоли спинного мозга.
Часто встречающиеся патологии – анальная трещина, геморрой, перианальные гематомы и анальный рак, могут быть связаны с болевым синдромом прокталгии фугакс, но симптомы, характерные для этих заболеваний встречаются чаще, имеют более продолжительный характер и связаны с отклонениями, выявленными при осмотре.
Боль при наличии анальной трещины почти всегда начинается с дефекации, но может длиться еще много часов после нее. При наружном анальном осмотре трудно диагностировать трещину, но она обычно видна после легкого растяжения с выворотом анального края и после проведения проктоскопии.
Рак кишечника
Для дифференциальной диагностики и соответственно исключения/подтверждения прокталгии фугакс применяются различные исследования:
- пальцевое ректальное обследование;
- ректороманоскопия;
- колоноскопия;
- ирригоскопия;
- УЗИ малого таза.
Кровотечение из прямой кишки. Что делать и как лечить?
Возникает вопрос при кровотечении из прямой кишки — что делать?
При выявлении крови из анального отверстия, даже в виде одиночных прожилок в каловых массах, следует немедленно обратиться к врачу!
На том, как лечить кровотечение из прямой кишки, специализируется врач проктолог. Он выслушает жалобы пациента, соберет анамнез, проведет все необходимые обследования и только тогда начнет лечение ректального кровотечения.
Лечение выделения крови из прямой кишки в первую очередь зависит от первопричины и может быть как консервативным, так и хирургическим. Применяют также эндоскопические методы, чтобы остановить кровотечение из прямой кишки. Лечение такого характера включает диатермокоагуляцию, лазерную фотокоагуляцию, использование кровоостанавливающих пленок. При значительной кровопотери прибегают к инфузионной терапии с применением крови и кровезаменителей.
Какие анализы необходимо сдать при зуде крайней плоти
Факторов, влияющих на развитие зуда крайней плоти достаточно много, и сразу определить вследствие какого заболевания проявился подобный синдром невозможно.
Поэтому причины и возбудители, вызвавшие подобное болезненное состояние, выявляются в ходе проведения ряда диагностических манипуляций и лабораторных тестов:
- общий анализ мочи предоставляет информацию о наличии определенных типов инфекций;
- тест крови определяет количество лейкоцитов и гемоглобина, что способствует выявлению скрытых воспалительных процессов;
- мазок, взятый с крайней плоти, при микроскопическом исследовании дает полное представление о присутствии вредоносных микроорганизмов;
- ультразвуковая диагностика полового члена назначается при подозрениях на наличие новообразований и других серьезных воспалительных процессов.
При сдаче анализов, требуется четко следовать рекомендациям врача. В качестве подготовительных мероприятий выступает воздержание от алкоголя и сексуальных контактов за сутки до назначенных диагностических манипуляций. Так же необходимо исключить прием антибиотиков, и не использовать кремы при туалете половых органов.
Симптомы парапроктита
Начало воспалительного процесса может отмечаться незначительным повышением температуры (до 37°C). При переходе воспаления в клетчаточное пространство, т.е. развитии собственно острого парапроктита, одномоментно проявляется комплекс симптомов. В первую очередь, это:
- повышение температуры до 38°C (и выше);
- озноб;
- боль в области прямой кишки, не связанная с дефекацией.
Подкожный парапроктит свои ярко выраженные симптомы: область воспаления, находящаяся рядом с анальным отверстием выделяется покраснением, отеком и уплотнением тканей. При ощупывании испытывается резкая боль.
При других видах парапроктита могут наблюдаться расстройство мочеиспускания, задержка стула, ложные позывы к дефекации.
Воспаление приводит к расплавлению клетчаточной ткани и накоплению гноя. При отсутствии своевременного лечения возникший гнойник прорывается и образуется свищевое отверстие – или наружу (в области промежности, на передней брюшной стенке или бедре), или в просвет кишки. У женщин гнойник может вскрываться, образовав свищевое отверстие во влагалище. Самый опасный вариант – открытие свищевого отверстия в брюшную полость.
После образования свища основная масса гноя выходит, и острота симптомов снижается. Однако гнойные процессы продолжаются, болезнь переходит в хроническую форму.
Симптомы хронического парапроктита
При хроническом парапроктите боль и дискомфорт ощущаются лишь в том случае, если выход гноя через свищ по какой-либо из причин затруднён. Обычно боли наблюдаются только при внутреннем свище. Боль усиливается во время дефекации, а потом затихает, поскольку растяжение кишечника во время прохождения каловых масс способствует выходу гноя. Гной или сукровица выделяются постоянно. При прямокишечном свище, имеющем наружное отверстие в области промежности, выделения раздражают кожу, вызывая зуд.
Для хронического парапроктита характерно волнообразное течение болезни. Свищевой канал время от времени перекрывается грануляциями, забивается отмершими тканями, в результате в очаге воспаления опять начинает накапливаться гной и возвращаются симптомы острого парапроктита. Потом гнойник снова прорывается и острота симптомов исчезает.
Основная информация
Chronic Pelvic Pain Syndrome (синдром хронической тазовой боли) и неинфекционный хронический простатит – это патологические, длительно текущие и плохо изученные состояния, которые, трудно поддаются симптоматическому лечению. Помимо того, что они вызывают целый ряд разрушительных симптомов, включающих сильную боль, эректильную дисфункцию и проблемы с мочеиспусканием и кишечником, они оказывают негативное воздействие на психологическое состояние человека.
Оба состояния развиваются у мужчин моложе 50 лет и характеризуется разнообразными болевыми и воспалительными симптомами как по типу, так и по степени тяжести, затрагивающими область таза, промежность, мошонку, кишечник,, половой член, яички и нижнюю область спины.
У большинства пациентов боль сопровождается воспалением несмотря на отсутствие инвазивного инфекционного возбудителя.
Различают два типа зуда, вызванного геморроем:
- Острый зуд. Может начинаться постепенно или внезапно, часто сопровождается мацерацией кожи и слизистой в анальной зоне, гиперемией и ярко выраженным отеком. При наличии острого зуда, сопровождающегося вышеперечисленными изменениями кожи, существует риск присоединения инфекции, которая может привести к появлению изъязвлений и нагноений.
- Хронический зуд. Может возникать как первый симптом геморроя или после удаления только наружных геморроидальных узлов. Вокруг анального отверстия часто наблюдается белый налет, заметны следы расчесов, истончение слизистой и кожи заднего прохода.
Нажмите для просмотра фотографий.Внимание! Профильное хирургическое фото, 18+.
Рис. 3 При ущемлении геморроя возникает отек тканей и зуд в заднем проходе
Причины появления зуда при геморрое
Геморрой – заболевание, характеризующееся патологическим увеличением геморроидальных вен с образованием узлов, сопровождающееся их воспалением, кровоточивостью и выпадением из заднего прохода. Довольно часто присоединяется такая проблема, как острый тромбоз геморроя. Под воздействием этих факторов в анальной зоне появляются микротрещины, которые вызывают зуд и боль различной степени выраженности. Также крупные геморроидальные узлы, выпадающие из анального отверстия, не дают последнему полностью смыкаться, в результате чего отмечается постоянное непроизвольное подтекание кишечной слизи, что также сопровождается анальным зудом.
Существует еще ряд причин зуда при геморрое:
- надрывы анодермы и нагноения анального отверстия;
- отек тканей при выпадении геморроидальных узлов;
- присоединение грибковой инфекции;
- раздражение слизистой остатками каловых масс;
- ВПЧ-инфекция слизистой заднего прохода у лиц нетрадиционной ориентации;
- банальное пренебрежение правилами личной гигиены и пр.
К провоцирующим факторам, которые приводят к появлению нестерпимого зуда при геморрое, относятся: курение и алкоголь, острая пища, поднятие тяжестей, несоблюдение гигиены.
Симптомы проктита
Все симптомы воспаления прямой кишки можно разделить на местные признаки воспаления прямой кишки и общие (реакция всего организма на воспаление).
Местные симптомы воспаления прямой кишки:
- дискомфорт, чувство переполненности в прямой кишке;
- постоянное стремление к дефекации;
- анальный зуд и боль в области прямой кишки, усиливающая при опорожнении кишечника;
- боли в левой части живота, судороги;
- слизистые и гнойные выделения из заднего прохода, могут быть с кровью;
- боль в области промежности, отдающая в поясницу и половые органы;
- диарея или запор;
- недержание кала (см. недержание сфинктера).
Общие симптомы проктита могут быть следующими:
- повышение температуры тела;
- анемия, слабость, упадок сил;
- внезапное похудение;
- потеря аппетита;
- боль в суставах;
- сыпь на коже;
- воспаление, покраснение глаз, слезоточивость;
- депрессия или частые смены настроения.
Алкоголь
Регулярное употребление алкогольных напитков оказывает разрушительное действие на организм: снижается иммунитет, ухудшается способность тела противостоять инфекциям. Спирт нарушает нормальное кровоснабжение органов малого таза, приводит к застойным явлениям, ухудшает метаболизм предстательной железы.
Многие пациенты интересуются возможностью употребления легкого алкоголя, в частности пива. Его также не рекомендуется пить постоянно и во время лечения. Подобные напитки способствуют изменению гормонального баланса, снижают выработку тестостерона. Это негативно отражается на здоровье мужской железы.
Антибактериальная терапия – еще один ответ на вопрос, почему нельзя пить при простатите. Инфекционное поражение – основание для назначения антибиотиков. Практически все препараты этой группы несовместимы с алкоголем и дают тяжелые побочные реакции, которые могут нести угрозу не только здоровью, но и жизни пациента. Исключение спиртных напитков из рациона –важный фактор успеха в терапии простатита.
Причины проктита
Причины проктита могут быть самыми разнообразными:
- болезнь Крона или неспецифический язвенный колит;
- невоспалительные заболевания прямой кишки (геморрой);
- инфекционные причины (наличие стрептококковой инфекции, простейших паразитов, вирусов);
- инфекционное венерическое заболевание (гонорея, хламидоз, сифилис и другие ЗППП);
- заболевание туберкулезом;
- хронические запоры;
- неправильное питание;
- длительное использование некоторых лекарств, особенно антибиотиков;
- пищевая аллергия;
- повреждения прямой кишки (например, из-за инородного тела в кишечнике);
- побочный эффект при лучевом лечении некоторых форм рака.
1
Подготовка к ректоскопии
2
Подготовка к ректоскопии
3
Ректоскоп
Общий принцип реабилитации
Зуд между ягодицами требует выполнения направленных лечебных действий, рамки которых можно определить после соответствующей диагностики, посетив дерматолога или, при необходимости, воспользовавшись консультацией специалистов других профильных направлений, в зависимости от установленного причинного воздействия, лежащего в основе проявления признака.
Для своевременного определения параметров обслуживания любого профильного учреждения Москвы, с возможностью выбора наиболее приемлемого по характеристикам и удобного для посещения, нами создана Справочная по частным клиникам «Ваш доктор», со странички которой можно сразу записать вызов дерматолога на дом
или день и время визита к специалисту.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи