Фототерапия акне и купероза
Содержание:
Откуда приходит сыпь
Следует отметить множество причин, вследствие которых может появляться сыпь на подбородке:
- Происходит закупорка сальных желез – появляются угри, а также камедоны. Создается достаточно благоприятная среда для многих микроорганизмов, которые участвуют в том, что создается очаг воспаления. Впоследствии затрагиваются соседние ткани. Появление камедонов, к примеру, считается серьезной болезнью, так как причины окажутся не только гигиеническими и связанными с проблемами, случавшимися со внутренними органами. Только косметическими процедурами не обойтись.
- Волосяные фолликулы с сальными железами закупориваются посредством роговых масс и кожного сала. Появляются милиумы, которые выражены белыми высыпаниями и образуются также, как камедоны. Вместе с тем они не представляют собой воспалительные элементы, и дерматолог сможет их удалить без труда.
- Аллергические реакции. В данном случае возникает сыпь, обладающая красной окраской, крапивница и еще контактный дерматит. Часто подобные болезни сопровождаются жжением и могут сниматься с помощью антигистаминных препаратов. Избавиться от аллергии можно после выявления и избавления непосредственно от аллергена.
- Воспалительные процессы внутри человеческого организма. Воспаляться, в частности, могут дыхательные пути, кишечник (иногда случается дисбактериоз), нарушается работа репродуктивной системы, случаются проблемы с сосудами и так далее.
- Авитаминоз, когда человеческому организму недостаточно витаминов. Временами высыпания случаются, наоборот, из-за переизбытка витаминов. Поэтому необходимо больше питаться полезными фруктами, овощами, принимать поливитаминные комплексы.
- Нерациональное питание и вредные привычки. Пищеварительная система начинает функционировать не очень качественно, если употреблять жирную пищу, приобретать много сладкого, пить чрезвычайно много алкогольных напитков и так далее.
Вследствие того, что человеческий организм заражен паразитами. Иногда эти организмы нелегко диагностировать, но они могут серьезно вредить жизнедеятельным системам организма, портить даже иммунную систему. Еще сыпь может произойти из-за стрептококковых инфекций и остальных кожных болезней.
Методы диагностики кожных заболеваний:
- Диагностика кожных заболеваний
- Диагностика кожных заболеваний на дому
- Диагностика аллергических заболеваний кожи
- Диагностика бактериальных заболеваний кожи
- Диагностика вирусных заболеваний кожи
- Диагностика заболеваний волос
- Диагностика заболеваний ногтей
- Диагностика новообразований на коже
- Соскоб с кожи
- Пузыри на коже
- Дерматоскопия
- Анализы на демодекс
- Диагностика половых инфекций
- Анализы на грибы
- Соскоб с кожи
Что такое кисты?
Киста – это патологическая полость в тканях, которая имеет плотные стенки и густое содержимое. Слияние кист и проникновение в очаги инфекции приводит к уплотнению образований, а иногда к инфильтрации и абсцедированию.
При кистозном акне образуются участки с выраженным воспалением. Кисты заполняются гноем, а нажатие на них причиняет боль. Кистозные элементы легко выдавливаются, но делать этого не стоит, так как это может привести к рубцеванию тканей.
Узелково-кистозная форма акне относится к тяжелой степени угревой болезни. Чаще всего это происходит, если заболевание запущено, не было своевременного лечения. Хронический воспалительный процесс провоцирует формирование узелков диаметром более 1 см, которые сливаются с кистами и прочими видами сыпи. При этом заболевание затрагивает глубокие слои дермы.
Что делать, если обсыпало прыщами во время беременности?
Практически каждой женщине знакома такая неприятность, когда обсыпало прыщами во время беременности. Тщательный уход за кожей лица и косметические процедуры не гарантируют мгновенное исчезновение прыщей. Ведь причина их появления связана непосредственно с беременностью. Физиологические изменения гормонального характера, имеют прямое отношение к появлению прыщей во время вынашивания беременности. Именно, гормональные всплески, в виде динамичных изменений, являются основной причиной появления прыщей. Гормон «беременности» — прогестерон, при большой его концентрации, провоцирует активное выделение кожного сала и появление прыщей на коже лица будущей мамы. Такие гормональные всплески характерны для первого триместра беременности и являются вполне естественным процессом. Прогестерон содействует наступлению, сохранению, правильному течению всей беременности, поэтому, совершенно очевидна его необходимость в организме женщины.
Ситуация, когда лицо женщины обсыпало прыщами во время беременности, является совершенно естественной и имеет непродолжительное течение. Как правило, в третьем триместре беременности или же сразу после родов прыщи проходят бесследно и больше не беспокоят.
Профилактика появления прыщей во время беременности, конечно же, имеет смысл и достаточно эффективна. Профилактика заключается в ежедневных гигиенических процедурах. Применяйте для умывания лица косметические средства с натуральными ингредиентами, без отдушек и консервантов. Можно рекомендовать применение детского мыла. Применяйте увлажняющие средства для лица легкой текстуры без содержания масла, предназначенные для жирной кожи. Не допускается выдавливание прыщей, это может спровоцировать образование рубцов на коже лица, что гораздо хуже самих прыщей.
Следующим эффективным профилактическим методом является сбалансированный рацион питания беременной женщины. Меню будущей мамы должно содержать много свежих овощей и фруктов, достаточное количество белковой пищи. Копчености и жирные продукты исключаются вообще. Не рекомендуется употребление жареной, острой, соленой пищи. Вообще, рацион питания беременной женщины в идеальном варианте, должен состоять из легких, диетических блюд, приготовленных на пару
Не стоит забывать о важности воды во время беременности. Ежедневно беременной женщине необходимо употреблять примерно два литра чистой воды и это без учета жидкости, которая содержится в блюдах и напитках
Достаточный уровень воды в организме способствует оптимальному уровню прогестерона в крови женщины и соответственно снижает вероятность появления прыщей.
При каких формах акне врач назначает топическую терапию?
При тяжелых формах акне врачи, как правило, рекомендуют системную терапию, а при легкой и средней степени тяжести акне чаще назначают топическую терапию. Клиндовит гель − топический антибиотик, который применяют для лечения угревой сыпи (acne vulgaris)6. Основной компонент препарата – клиндамицин6. Он проявляет антибактериальную активность в отношении пропионибактерий6. Также Клиндовит способствует снижению уровня свободных жирных кислот на коже6. Его рекомендуется сочетать с применением бензоила пероксида или азелаиновой кислоты (Азелик гель) для снижения риска развития антибиотикорезистентности28.
Можно ли с помощью механической чистки убрать подкожный прыщ?
При попытке выдавить закрытый комедон, вне зависимости от его расположения (возле губы, на лбу или щеке), ситуация может усугубиться. Толщина верхнего слоя кожи не позволит гною выйти на поверхность, наоборот, при давлении содержимое прыща проникнет в окружающие ткани и спровоцирует в них воспаление. Механическое повреждение кожи лица возле прыща тоже может увеличить область покраснения, и заживать воспаленный участок будет дольше.
В процессе попыток самостоятельно удалить подкожные прыщи народными методами, прижиганием, скрабами можно серьезно травмировать кожу и спровоцировать появление красных пятен постакне. Подобные действия не просто не помогут избавиться от проблемы, но и усугубят ее, существенно увеличив сроки лечения.
Прыщи* перед месячными: причины40
Примерно 80% женщин жалуются на усиление или появление угревой сыпи перед месячными. Обычно это происходит во второй фазе менструального цикла, примерно за 10-12 дней до кровотечения. Ученые объясняют это явление тем, что из-за сужения устья сально-волосяного фолликула происходит микроотек кожи. На фоне фолликулярного гиперкератоза затрудняется отток кожного сала
Патогенетически это состояние обусловлено стимуляцией прогестероном и эстрогенами ренин-альдостерон-ангиотензиновой системы с дальнейшей задержкой воды и натрия. В появлении сыпи на лице перед месячными важная роль отведена двум звеньям патогенеза акне – повышению себопродукции (инициальное звено), фолликулярному гиперкератозу (результат доминирования процессов кератинизации над процессами десквамации, происходящими в протоках сальных желез).
Инициальным звеном может быть гиперандрогения, которая проявляется в виде повышения уровня гормонов (абсолютная) или в виде повышенной чувствительности рецепторов к андрогенам (относительная). Роли андрогенов в физиологии женского организма по сравнению с прогестероном и эстрогенами уделяется меньше внимания, тем не менее совсем исключать их воздействие из патогенеза акне нельзя.
Причины высыпаний
Причин, на самом деле, может быть большое количество. К примеру, иногда высыпания возникают вследствие механического воздействия, когда используется тесная или неудобная обувь. В результате, ноги краснеют и натираются. Иногда высыпание появляется после депиляции.
Может появиться сыпь после того, как укусит насекомое. В результате, человек чувствует зуд и начинает сильно расчесывать ранку. Таким образом, может занестись какая-нибудь инфекция. Когда кусают клещи, вполне может появиться геморрагическое высыпание.
Еще одной нередкой причиной может быть грибок. Например, микоз обозначает высыпание на стопах из-за паразитических грибков. Начало подобной болезни связано с возникновением водянистой сыпи и некоторых трещин, возникающих среди пальцев ног. Потом кожные частицы начинают шелушиться и возникают даже гнойные язвочки там, где сначала были пузырьки.
Если речь идет о чесотке, сыпь сопровождается сильным зудом. Так бывает из-за того, что чесоточный клещ передвигается под кожным покровом. Когда имеется лишай, тоже могут появляться пузырьки.
Когда сыпь вызывается аллергическими реакциями, нередко это связано с применением косметических средств или же определенных моющих препаратов, оказывающих аллергенное действие. Реакции могут быть вызваны шерстью, например. Зуд возникает из-за пылевых клещей и постельных клопов. Часто встречается пищевая аллергия, вызванная цитрусами, шоколадом, молочными продуктами и так далее.
Наконец, не следует забывать о крапивнице, как возможной причине появлении высыпаний. В таком случае сыпь может возникать и затем появляться. Впоследствии высыпания становятся волдырями – практически такими же, какие могут возникать, если человек обжигается крапивой.
Врачи немалое внимание уделяют наследственным причинам возникновения сыпи. Это может быть экзема, к примеру
При ней обычно возникают пузырьки, внутри которых содержится жидкость. Потом они начинают лопаться и заменять сухими корочками.
Во время сахарного диабета может быть кожный зуд вместе с сыпью на ногах. Если восстановить и стабилизировать нормальные показатели сахара в крови, высыпания, как правило, исчезают.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Причины
Поры кожи имеют сальные железы, которые выделяют маслянистое вещество, известное как кожный жир. Нормальная секреция кожного жира помогает защитить волосяные фолликулы и кожу, но перепроизводство его и чрезмерный рост клеток кожи могут привести к закупориванию пор. Это может создать идеальные условия для чрезмерного роста P. acnes.
Кисты являются наиболее воспаленным типом акне.
Самым большим фактором, вызывающим акне, являются гормональные изменения в подростковом возрасте. В период полового созревания уровни циркулирующих андрогенных гормонов резко возрастают, что вызывает увеличение выработки кожного жира; клетки кожи также начинают расти быстрее.
Факторы, вызывающие угри
- гормональные изменения, связанные с менструальным циклом, беременностью, применением гормонотерапии и стрессом
- жирная косметика, моющие средства, лосьоны
- высокий уровень влажности и потоотделения
- генетика
- некоторые препараты и химические вещества, например, кортикостероиды, литий, фенитоин и изониазид, которые могут ухудшать или вызывать высыпания, похожие на акне
Причины появления акне на подбородке
Кожа подбородка достаточно плотная и склонна к появлению сальных пробок. Воспаление возникает практически сразу, высыпания начинают покрывать большую часть подбородка. Ухудшается ситуация тем, что подбородок начинает болеть. Причинами появления прыщей на подбородке принято считать следующее:
- Некачественная косметика. Некоторые продукты, входящие в состав косметических средств, могут способствовать закупорке пор на подбородке. Постарайтесь сменить косметику и подобрать ту, которая будет делать вас по-настоящему красивой и ухоженной.
- Плохая экология напрямую влияет на состояние нашей кожи. Постоянная пыль и грязь могут способствовать ухудшению внешнего вида.
- Эндокринология и гинекология. Сбои в работе надпочечников и яичников могут вызывать появление прыщей.
- Хронический стресс и переутомление.
- Нарушение водного баланса и неправильное питание.
Это основные причины появления прыщей на подбородке. Стоит отметить, что существуют и другие факторы, которые могут вызвать подобный негативный эффект. Перед началом лечения обязательно требуется пройти диагностику и выявить первичный фактор, потому что бесполезно устранять лишь внешнее проявление, необходимо устранить внутреннюю неполадку.
Ключевые факторы образования прыщей –
Наверное, вы уже поняли, что гиперпродукция секрета сальных желез является одной из главных причин того – почему появляются прыщи на лице. Но этот фактор далеко не единственный
Сюда же необходимо отнести и процесс фолликулярного гиперкератоза, и кроме того немаловажно значение имеют бактерии Propionibacterium acne (P.acne), которые обитают как на поверхности кожи, так и в дальнейшем и в протоках сальных желез
Гиперпродукция секрета сальных желез – к ней приводит повышенная выработка андрогенов, а также повышенная чувствительность рецепторов сальных желез к андрогенам
Выше мы уже описали этот процесс, но как оказалось – важно тут не только то, что происходит увеличение продукции секрета сальных желез. Очень важным моментом является изменение химического состава секрета сальных желез (себума)
В частности на фоне увеличения секреции происходит уменьшение содержания в себуме линолевой кислоты.Функция последней заключается в регуляции процессов дифференцировки и слущивания фолликулярных и эпидермальных кератиноцитов. Из эпидермальных кератиноцитов состоит роговой слой эпидермиса кожи, а фолликулярные кератиноциты выстилают просвет волосяного фолликула. Уменьшение содержания линолевой кислоты в себуме вызывает фолликулярный гиперкератоз, являющийся одним из самых важных факторов развития угрей и прыщей (о фолликулярном гиперкератозе мы расскажем ниже).
Одновременно с уменьшением концентрации линолевой кислоты – в себуме увеличивается содержание ненасыщенных жирных кислот (с 5 до 20%). Такие кислоты комедогенны и также способствуют развитию фолликулярного гиперкератоза и началу воспаления. И последнее – увеличении секреции себума также приводит и к тому, что фолликулярные кератиноциты начинают высвобождать медиатор воспаления под названием ИЛ-1α (интерлейкин-1α). Этот медиатор также способствует фолликулярному гиперкератозу и развитию воспаления.
Фолликулярный гиперкератоз – просвет волосяного фолликула покрыт слоями фолликулярных кератиноцитов разной степени дифференцировки. При обновлении их клеточных слоев происходит постоянный процесс слущивания их поверхностного слоя. Низкая концентрация линолевой кислоты в себуме приводит – 1) к гиперпролиферации фолликулярных кератиноцитов, т.е. к резкому увеличению количества их слоев и их толщины, 2) к нарушению слущивания кератиноцитов в просвет волосяного фолликула.Фолликулярный гиперкератоз вместе с увеличением выработки себума и приводят к образованию в просвете фолликулов жировых пробок (комедонов), обструкции фолликулов и началу воспалительного процесса. Причем, на первом этапе воспаление не связано с резким ростом численности бактерии P.acne в просвете фолликула и его повреждением, а связано – с выработкой интерлейкин-1α фолликулярными кератиноцитами, а также с увеличением концентрации свободных жирных кислот.
Наличие и активность бактерии «P.acnes» – бактерия Propionibacterium acnes (и в меньшей мере Staphylococcus epidermidis) – являются главными микроорганизмами, которые участвуют в формировании прыщей. Эти бактерии являются представителями нормальной условно-патогенной флоры кожи, которая в том числе присутствует на коже и у людей без симптомов акне. Долгое время значение этих бактерий недооценивалось, например, считалось, что они ответственны только за развитие локального воспаления в волосяном фолликуле. Однако, эта бактерия влияет и на образование самих комедонов (угрей).В частности увеличение содержания в себуме свободных ненасыщенных жирных кислот – происходит в именно благодаря ферментам (липазам) этих бактерий. Эти ферменты расщепляют ди- и три-глицериды, содержащиеся в секрете сальных желез, до свободных жирных кислот. А как мы уже говорили выше – свободные жирные кислоты комедогенны, способствуют фолликулярному гиперкератозу и развитию воспаления. Кроме того, перечисленные бактерии выделяет энзимы, которые в дальнейшем приводят к разрыву стенок волосяного фолликула – в результате чего всё содержимое фолликула изливается в окружающие ткани, что приводит уже к выраженной локальной воспалительной реакции.
Какие факторы могут усугубить появление прыщей –
- использование комедогенной косметики,
- недостаточное очищение кожи от водо- и жиро-растворимых загрязнений,
- медицинские препараты (преднизолон, стероидные гормоны, препараты с литием, противосудорожные средства, йодиды и бромиды),
- активное потоотделение.
Лечение атеромы лица
Избавляться от атеромы народными методами лечения, препаратами разной формы выпуска, самостоятельным вскрытием нерезультативно и опасно. Атерому можно удалить только хирургическим путем вместе с капсулой. Чем меньше образование, тем легче пройдет процедура и повысится вероятность остаться без шрама на лице. Практикуют несколько методов оперирования атеромы на лице.
- Лазерная деструкция атеромы — самый эффективный и безболезненный метод лечения, после которого не остается шрама. Используют для удаления образований диаметром до 5 мм.
- Лазерное иссечение атеромы — инновационный способ лечения, который не требует восстановительного периода.
- Классическая операция скальпелем — это удаление атеромы. Проводят ее под местным наркозом.
При воспалительном процессе врач вычищает содержимое и дезинфицирует полость атеромы, потом проводит операцию по удалению капсулы и, при необходимости, пораженных тканей. Даже если атерома не беспокоит и «не портит красоту», ее все равно надо удалить. Давление на соседние ткани вызывает их деформацию, а возможность воспаления ставит под угрозу ваше здоровье.
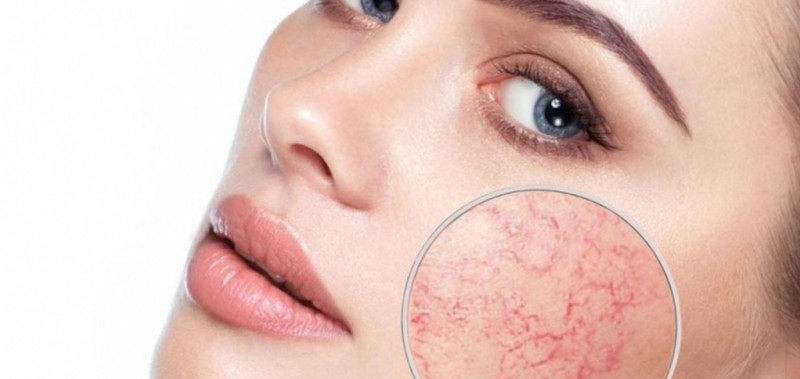
Этиопатогенез купероза – сложный процесс, который тяжело контролировать
Причины и патофизиология розацеа не совсем ясны. Развитие этого заболевания определяется многими факторами. Важную роль играют иммунная система, регуляция сосудов и кожные микроорганизмы.
Врожденная иммунная система производит пептиды, обладающие неспецифической защитой от патогенов на поверхности кожи тела. Кателицидин – один из них. Пептид кателицидина LL-37 обладает антимикробным, иммуномодулирующим и стимулирующим рост сосудов действием. При розацеа нарушается производство и активация этого пептида. Этот процесс связан с повышенной продукцией молекул-предшественников кателицидина и протеаз, участвующих в расщеплении кателицидина LL-37.
Это приводит к увеличению количества продуктов распада кателицидина в коже, которые стимулируют кератиноциты секретировать воспалительный цитокин интерлейкин (ИЛ). Исследования на животных показали, что фрагменты пептидов кателицидина, обнаруженные у пациентов с розацеа, усиливают симптомы заболевания – эритему, отек и инфильтрацию кожи воспалительными клетками.
Считается, что в патогенезе розацеа участвуют рецепторы Toll-типа (TLR). Они активируются определенным патогеном. Поэтому в коже пациентов с розацеа обнаруживается повышенная экспрессия рецепторов TLR2. Они взаимодействуют с различными лигандами и активируются. Это приводит к увеличению содержания сериновой протеазы каликреина 5 в кератиноцитах. Каликреин 5 расщепляет кателицидиновый пептид LL-37 на фрагменты с воспалительными свойствами.
Считается, что лиганд, активирующий рецептор TLR2, представляет собой хитин, который экспрессируется в коже человека, клещами, такими как Demodex. Demodex folliculorum имеет более высокую колонизацию кожи пациентов с розацеа по сравнению со здоровыми людьми. Следовательно, лечение, которое уменьшает количество клещей Demodex, также уменьшает симптомы розацеа.
У пациентов с розацеа кровеносные сосуды, чувствительные нервы и тучные клетки расположены очень близко друг к другу. Кроме того, в коже этих людей обнаруживается больше тучных клеток по сравнению со здоровыми людьми. Большинство пациентов испытывают приступы покраснения кожи после употребления острой пищи, алкоголя или изменений температуры воздуха. Это объясняется прямым воздействием этих стимулов на тучные клетки и сосуды.
Инфекция в «треугольнике смерти» убивает мозг
Носогубная область характеризуется специфической венозной васкуляризацией: проходящие здесь кровеносные сосуды соединяются с мозгом. Лицевые вены не имеют клапанов, что способствует более быстрому распространению инфекции.
Хотя ситуации, когда инфицирование приводит к угрозе здоровью и жизни, встречаются редко, стоит знать эту особенность организма и избегать любого вмешательства в носогубной области.
Осложнения, возникающие из-за инфекции в области носогубного треугольника приводят к кавернозному синуситу. Воспаления часто появляются после заражения стафилококком или другими бактериями, которые после травмы или после выдавливания прыщей проникают в поврежденные ткани.
Развивающаяся инфекция, которая не будет столь опасной в других местах, в этом случае приводит к тяжелым заболеваниям — менингиту и абсцессу мозга. Поэтому, если у вас есть проблемы с кожей, нужно лечить инфекцию, но не в коем случае не пытаться избавиться от прыщей выдавливанием.
Тромбофлебит лицевых вен и тромбоз кавернозного синуса — тяжелые осложнения, которое в настоящее время встречается редко благодаря антибиотикам. Особенно опасен тромбоз синуса. Люди, у которых развивается патология, жалуются на жар, озноб, головную боль, рвоту, тошноту и нарушение сознания. На более поздней стадии развития заболевания возникают проблемы со зрением, что является результатом паралича черепно-мозгового нерва.
У пациентов наблюдаются:
- нарушение зрения;
- светобоязнь,
- мидриаз;
- отек вокруг глаз
- гипералгезия лица.
Тромботический синусит лечат с помощью антибиотиков, антикоагулянтов или глюкокортикостероидов. В некоторых случаях может потребоваться хирургическая очистка кавернозного синуса.
Домашние средства
Практические меры, позволяющие избежать ухудшения состояния акне, полезны для всех, у кого есть угри, включая людей с кистозными угрями.
- Не умывайтесь слишком часто — достаточно два раза в день, используйте мягкое мыло или моющее средство и чуть теплую воду.
- Не допускайте резкой чистки при умывании: избегайте абразивного мыла, очищающих гранул, вяжущих средств или отшелушивающих средств.
- Оставьте акне в покое.
- Избегайте использования тяжелой косметики. При нанесении косметики выбирайте некомедогенные составы на водной основе, избегайте масляных составов и обязательно снимайте макияж перед сном.
Когда обратиться к врачу при липоме?
С помощью сервиса НаПоправку вы сможете найти хорошего хирурга, который точно определит, что за образование под кожей вас тревожит. При необходимости врач проведет дополнительную диагностику и удалит опухоль. Однако в большинстве случаев жировик можно не лечить.
Обязательно обратитесь к врачу в тех случаях, если липома:
- быстро изменилась в форме или размере;
- снова выросла после удаления;
- стала твердой на ощупь;
- болит.
Эти симптомы могут означать, что у вас сформировалась другая опухоль, например, ангиолипома (доброкачественная опухоль и жировой ткани и разросшихся кровеносных сосудов) или липосаркома (очень редкий вид рака мягких тканей).
Причины появления подкожных прыщей
Белый подкожный прыщ — следствие закупорки сальной железы, и закупорка возникает в тех случаях, когда сальная железа не может избавиться от секрета, который она вырабатывает. Из-за закупорки сально-волосяного фолликула начинают активно размножаться условно-патогенные бактерии, которые повреждают клетки сальной железы и вызывают ответную реакцию организма — воспаление.
Закрытые комедоны могут появиться на подбородке, лбу, щеках, поначалу они представляют собой белые уплотнения небольшого размера. Рельеф кожи при этом становится несколько неровным, однако, как правило, на фото это практически не видно
Но важно помнить, что в случае повреждения тканей очаг воспаления может активизироваться, и почти незаметные уплотнения станут выглядеть как красные шишки
Опасность атеромы на лице
Кожное сало и кератиновые массы, скопившиеся в капсуле атеромы, имеют творожистую консистенцию. Это благоприятная среда для развития бактерий. Попытка выдавить атерому может привести к попаданию инфекции внутрь капсулы и вызвать нагноение. Основными симптомами его начала являются:
- покраснение кожи вокруг атеромы;
- боль в пораженной области;
- Мигренеподобные головные боли;
- повышение температуры.
Воспаленная атерома может привести к флегмоне – воспалению соседних тканей без точных границ.
Рис. 3 Самостоятельное выдавливание атеромы, как правило, приводит к воспалению тканей лица
Разновидности и особенности
Кожный покров чутко реагирует на отсутствие ухода и сбои в организме. В числе симптомов-предшественников появления подкожных комедонов большинство пациентов отмечает:
- резкое повышение уровня жирности кожи;
- плотность и грубость кожного покрова;
- изменение естественного цвета кожи на малопривлекательный бледный серо-зеленый оттенок;
- плотные узелки, свидетельствующие о закупорке сальных желез и волосяных фолликулов.
Выделяют открытые и закрытые комедоны, которые отличаются внешним видом. Черные точки на поверхности щек, носа и подбородка, так называемой Т-зоны – открытая форма заболевания. Заметные белые сальные пробки под кожей – закрытый вид патологии. Часто они развиваются на фоне скрытых воспалительных процессов вследствие поражения кожи грибковой инфекцией, стафилококком или патогенными бактериями. Отсутствие надлежащего лечения становится причиной появления на месте пробок гнойных угрей, которые оставляют после себя шрамы и рубцы.
Область локализации закрытых белых комедонов на лице – лоб, нос и подбородок, а также зона декольте и верхняя часть спины. Появление образований на теле часто связано с ношением синтетического белья и одежды, которое не пропускает воздух и заставляет кожу выделять потовой секрет. Попытка бороться с комедонами выдавливанием в антисанитарных условиях лишь усугубляет проблему. Гнойничковая инфекция распространяется на расположенные рядом здоровые участки кожного покрова, и заболевание быстро прогрессирует. А на месте выдавленных образований остается серозная корка и малозаметный шрам, свидетельствующий о повреждении кожи.
Открытые комедоны, или черные точки, приобретают неприятный внешний вид вследствие загрязнения сальной пробки пылью или остатками косметических средств. Под воздействием воздуха содержимое сального протока окисляется и темнеет, что делает его заметным на поверхности кожи. Удаление таких комедонов не приносит ожидаемого эффекта. Пустой проток железы вскоре забивается салом, и заболевание вновь дает о себе знать неприятным косметическим эффектом.
Белый носогубной треугольник
Если носогубный треугольник приобрел бледную окраску и стал выделяться на лице — это серьезный повод проверить здоровье.
Бледность кожи в этой области может указывать на целый ряд опасных проблем:
- Недостаточность работы сосудов, итогом чего станут судороги, атеросклероз и др. патологии
- Заболевания органов дыхания. Носогубный треугольник бледнеет или становится синим при бронхите, пневмонии, тяжелом тонзиллите, бронхиальной астме и дыхательной недостаточности.
- Анемию, при которой клетки недополучают кислород из-за снижения количества гемоглобина.
- Локальное нарушение кровотока в мелких подкожных сосудах при простуде или стрессе.
Ограничения после процедуры и период реабилитации
«Уколы ботулотоксина» не являются тяжёлой процедурой. Сразу после инъекций пациенты чувствуют себя хорошо, могут вернутся к повседневным делам, процедуру можно даже делать в обеденный перерыв.
Вот правила, которые необходимо соблюдать, чтобы сохранить эффект от инъекций.
- Нельзя принимать горизонтальное положение, опускать голову вниз первые 3-4 часа.
- Не рекомендуется в первый день трогать лицо руками.
- Нельзя делать массаж лица в первые 2 недели после процедуры.
- Нельзя наносить крем на лицо в первый день на места введения препарата.
- Следует воздержаться первые дни после процедуры от посещения бани, сауны, тренажерного зала.
- В первые дни после процедуры следует ограничивать употребление алкоголя.
Врачи рекомендуют после процедуры активнее работать мышцами лица: морщиться, смеяться. Это поможет веществу максимально распределиться в мышцах.
Будьте внимательны! При обращении к косметологу-надомнику такая процедура может обернуться опущением века с одной или обеих сторон. Чтобы избежать этого, не экономьте на красоте, и обращайтесь только к проверенным косметологам. В сети Эстетик Клуб процедуру введения Диспорт выполняют исключительно специалисты с высшим медицинским образованием и опытом работы в косметологии более 10 лет.
Опущение века при введении Диспорта в области глаз — последствие хоть и неприятное, но обратимое. Вы всегда можете обратиться к нашим врачам для исправления данной проблемы.
Ещё одним неприятным последствием является появление синячков в области проколов. Это бывает редко. Зависит от особенностей строения кожи. У кого-то кровеносные сосуды расположены совсем близко к коже, у кого-то нет. Но не переживайте, синячки рассасываются быстро и не оставят следов в дальнейшем. Места проколов также не доставят вам хлопот. Игла для инъекции тонкая, и места «вкола» становятся незаметны сразу после процедуры.
Весь период «становления» препарата занимает 14 дней. За это время Диспорт в тканях достигает максимального воздействия. После можно вести обычный образ жизни, ни в чём себя не ограничивая.
Диагностика
Для розацеа характерна типичная локализация: симптомы заболевания проявляются на лбу, носу, подбородке и щеках. В некоторых случаях также может быть повреждена кожа груди, шеи и волосистой части головы.
Заболевание характеризуется рядом симптомов:
- покраснением кожи;
- стойкой эритемой;
- в некоторых случаях папулами и пустулами;
- лимфедемой;
- телеангиэктазиями;
- утолщением кожных покровов.
Стойкая эритема
Обычно эритема сохраняется не менее 3 месяцев и не повреждает кожу в периорбитальной области. У больных розацеа может наблюдаться покраснение кожи, покалывание. Иногда наблюдаются локальный или диффузный отек, утолщение, сухость кожи, поражение глаз.
Таким образом, это заболевание характеризуется множеством неприятных симптомов, значительно ухудшающих внешность.
Согласно рекомендациям, опубликованным немецкими учеными в 2013 г., формы заболевания классифицируются по степени тяжести.
- Первичная форма называется розовым диатезом. Для него характерны преходящие эпизоды гиперемии кожи лица. Их провоцируют различные эндогенные и экзогенные факторы. Наиболее частыми экзогенными факторами являются химические раздражители (косметика, мыло), воздействие тепла и холода, ультрафиолетовые лучи. К эндогенным факторам относятся острая пища, алкоголь, горячие напитки и психологический стресс.
- Розацеа I степени характеризуется стойкой эритемой и телеангиэктазией. Большинство пациентов испытывают жжение, покалывание, зуд, сухость и шелушение пораженных участков кожи.
- Розацеа II степени, также называемая папулопустулезной розацеа, характеризуется стойкой эритемой центральной части лица с отдельными или группами симметрично расположенных красных папул и пустул. Это нарушение может длиться неделями. Также характерны для этой формы заболевания чешуйчатые папулы и лимфедема, которые могут поражать все лицо. Редко болезнь поражает шею, грудь, кожу головы. Эта форма заболевания напоминает сыпь от прыщей.
- Степень III, или гиперпластическая розацеа, характеризуется гиперплазией соединительной ткани и сальных желез. Для этой формы заболевания характерны узелки на коже или диффузное утолщение на коже носа, подбородка, лба, ушей, век. Гиперпластическая розацеа чаще всего встречается у мужчин.
Клинических симптомов для диагностики розацеа достаточно. В редких случаях проводится биопсия поврежденной кожи. Гистология патологии варьируется в зависимости от формы заболевания. Для всех типов характерны:
- расширенные кровеносные и лимфатические сосуды;
- поверхностная периваскулярная и перифоликулярная лимфогистиоцитарная инфильтрация;
- умеренный отек;
- утолщение эластических волокон.
Клиндовит® гель – топический антибиотик от прыщей*
Гель Клиндовит – один из современных препаратов, применяемых для наружной терапии угревой болезни. Основным действующим веществом лекарственного средства является клиндамицина фосфат, который обладает противомикробной активностью в отношении большого количества известных штаммов P. acnes 6.
Основа геля Клиндовит от акне содержит вспомогательные компоненты: аллантоин (уменьшает воспаление, ускоряет регенерацию) и эмолент (снимает раздражение, увлажняет кожу). После нанесения на пораженные сыпью участки кожи гель сокращает количество свободных жирных кислот, уменьшает жирность кожи. 6
Лечение препаратом Клиндовит гель необходимо проводить только после консультации с врачом. Он расскажет, как лечить внутренние прыщи* на подбородке, поможет подобрать правильный уход. 6
*акне