Прививки детям
Содержание:
Вымысел № 8: «После вакцинации у ребенка может развиться аутизм».
Речь идет о прививке против кори-краснухи-паротита (КПК), с которой связан данный вымысел. В ходе последних исследований, проведенных датскими медиками, было выявлено отсутствие связи между данной вакциной и аутизмом. В исследовании принимало участие 650.000 детей, из которых лишь 1% в ходе изучения приобрел данное заболевание. При этом учитывались факторы генетической предрасположенности и риск развития симптомов аутизма.
Дополнительная информация
Волну слухов породил английский гастроэнтеролог Э. Уэйкфилд. В конце 90-х гг. прошлого века он опубликовал в солидном медицинском издании статью, заявлявшую о провокации вакциной КПК развития детского аутизма. Впоследствии выяснилось, что результаты исследования были сфальсифицированы, а сам автор не только готовил судебный иск против производителей существующей вакцины, но и собирался выпускать собственную разработку против кори.
В результате нашумевшей публикации в 2008 году Великобритания боролась с эпидемией кори, а Э. Уэйкфилду была запрещена медицинская деятельность на территории страны. Ныне «исследователь» является ярым антипрививочником на территории США.
Доводы «за» вакцинацию от COVID-19
1. Формирование собственного иммунитета
Те, кто еще не переболел COVID-19, вакцинируясь, имеют все шансы этого избежать — пусть и на некоторый ограниченный срок. Наблюдения за людьми, болеющими COVID-19, показывают, что заболевание может протекать по-разному. И если одним повезло перенести его легко и даже бессимптомно, то другие, несмотря на, казалось бы, хорошие исходные данные, болеют им тяжело и долго с осложнениями и последствиями.
Ученые сегодня говорят о возможной генетической предрасположенности некоторых людей к тяжелому течению COVID-19. Этот вопрос еще долго будет исследоваться до получения каких-либо практических результатов, поэтому заранее предположить, что тот или иной человек легко переболеет коронавирусной инфекцией — невозможно.
2. Формирование коллективного иммунитета
Коллективный (или стадный) иммунитет означает, что в обществе существует значительная доля людей, обладающих иммунитетом к определенной инфекции. Возбудитель болезни, попадая в организм таких людей, не может размножаться и быстро погибает. Человек становится конечной станцией для заболевания, распространения инфекции дальше не происходит. Когда в обществе есть хотя бы 60% таких людей, эпидемия ограничивается локальными вспышками среди групп населения, которые по тем или иным причинам не захотели или не смогли вакцинироваться. Массового инфицирования граждан, как это происходит сегодня, не возникает.
А это также значит, что люди с иммунитетом таким образом формируют безопасную среду для своих сограждан без иммунитета. Шансы на выживание пожилых членов общества, населения из других групп повышенного риска по COVID-19 значительно увеличатся.
А чем больше людей единовременно получат пусть даже и не постоянный, временный иммунитет к SARS-CoV-2, тем ниже риск заболевания людей, не обладающих иммунитетом к инфекции, и тем скорее закончится пандемия.
Дальнейшие наблюдения покажут, как долго сохраняется защита у привитых людей и можно разработать такой план вакцинации, чтобы поддерживать коллективный иммунитет на необходимом уровне.
3. Снижение уровня тревожности — личной и социальной
Основная эмоция, превалирующая сегодня в обществе — это страх. Страх заразиться, разболеться и умереть. Страх за своих близких. Страх быть оштрафованным. Страх потерять работу. Страх навсегда остаться в мире, переполненном запретами и ограничениями. Неудивительно, что на сообщения в СМИ о вспышках любых других заболеваний, даже если это массовое отравление в Индии (что не редкость в этой перенаселенной стране), люди реагируют нервно и пессимистически.
Страх снижает уровень критичности мышления, приводит к развитию панических настроений, поддерживает высокий уровень стресса среди населения. Как следствие, тревожные, паникующие люди, находящиеся в состоянии постоянного стресса, попадают в группу повышенного риска развития не только сердечно-сосудистых заболеваний и психических расстройств, но и того же самого COVID-19.
АКДС
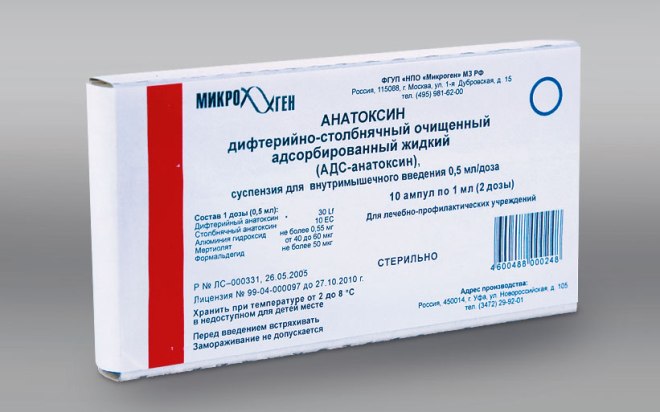
В вакцинальный календарь входит еще и АКДС — вакцинация против дифтерии, коклюша и столбняка. Часто родители возражают против этих прививок, говорят, что таких инфекций уже нет и прививаться не нужно, что есть большое заблуждение. Болезни эти встречаются довольно часто, например, коклюш может передаваться от родителей к ребенку. Вакцинация АКДС (Тетракок, Инфанрикс) — трехкратная и проводится в 3, 4, 5 и в 6 месяцев. Далее следует одна ревакцинация — в 18 месяцев. Если ребенок начинает прививаться не в 3 месяца, а позже, то вакцины, содержащие коклюшный компонент, ему вводят три раза с интервалом 1,5 месяца, а четвертый раз — через год после третьего введения. Последующие возрастные ревакцинации в нашей стране предусмотрены только против дифтерии и столбняка и проводятся в 7, 14 и далее каждые 10 лет в течение жизни.
Замечу, что ныне действующий календарь прививок планировался много лет назад, когда не было тех антибиотиков против дифтерии и коклюша, которые есть сегодня, а для того чтобы заболеть столбняком, нужна очень серьезная гниющая раневая поверхность, и если уж кто-то получает массовую травму, то вводят противостолбнячный антоксин все равно! Так что если ребенок имеет аллергический настрой, плохие показатели здоровья или родители вообще испытывают тревогу по поводу вакцинации — то от АКДС можно спокойно отказаться!
Но если люди живут в таких условиях, когда нет постоянного наблюдения ребенка у педиатра, если нет рядом клиники — тогда лучше ребенка прививать!
Об опасности консервантов, присутствующих в этой вакцине, могу сказать, что они, конечно, есть, и не сказать, что это хорошо. Не берусь выносить суждение о качестве отечественных вакцин, хотя сама предпочитаю зарубежные вакцины: считается, что они содержат меньше консервантов и других дополнительных веществ, соответственно, лучше переносятся ребенком, вызывая меньше поствакцинальных осложнений.
Прививка от гриппа: эффективна или нет?
Сомнений в том, что вакцины снижают заболеваемость гриппом, нет (рис. 1). Тем не менее, прививка не дает гарантии того, что человек не заболеет. Реакция каждой иммунной системы индивидуальна, и иммунитет просто может не сформироваться. Врачи-инфекционисты считают, что прививка эффективна, так как максимально снижает риски того, что заболевание пройдет в тяжелой форме, и, соответственно, что болезнь закончится летальным исходом.
Уникальность вирусов гриппа А и В в том, что они очень быстро мутируют, а потому нашей иммунной системе каждый год приходится противостоять новому, незнакомому врагу. Именно поэтому ученые ежегодно меняют состав противогриппозных вакцин, а люди проходят вакцинацию снова и снова. Прививка от гриппа — это процедура, за которой стоит работа большого количества людей. Эпидемиологи изучают цикличность появления гриппа и собирают о нем основную информацию. Грипп подразделяют не только на типы, но и на штаммы. Название каждого штамма содержит информацию о типе гриппа, месте его возникновения, характере (какое животное послужило переносчиком вируса) и годе возникновения. Так как эпидемии происходят циклично, ученые заранее определяют, какой штамм наиболее опасен и будет атаковать людей в этом сезоне. Этот штамм и включают в вакцину от гриппа. При этом элемент неожиданности остается: можно заразиться не тем штаммом вируса, против которого делалась прививка.
Кто собирает данные о вирусе в России
В России данные о распространении вирусов гриппа собирают Федеральный центр по гриппу и ОРЗ и Национальный центр по гриппу ВОЗ, которые работают на базе ФГБУ «НИИ гриппа им. А.А. Смородинцева» Минздрава России и Центра экологии и эпидемиологии гриппа при Институте вирусологии им. Д. И. Ивановского ФГБУ «НИЦЭМ им. Н.Ф. Гамалеи» Минздрава России. Данные об эпидемиологической ситуации в стране, штамме гриппа и заболеваемости можно найти на сайте НИИ гриппа.
Чтобы оценить эффективность прививки, нужно принять во внимание несколько факторов. Во-первых, необходимо убедиться, что человек болеет именно гриппом и узнать его штамм
Во-вторых, нужно удостовериться, что в вакцину входит выявленный штамм. Вакцинация не гарантирует, что человек не заболеет. Эффект от сделанной прививки — это уверенность в том, что организм справится сам без тяжелых побочных эффектов и реанимации.
Какие прививки нужно делать ребенку
В национальный календарь России входят 10 обязательных прививок для детей, которые проводятся бесплатно:
- туберкулез,
- вирусный гепатит В,
- пневмококковая инфекция,
- полиомиелит,
- дифтерия,
- столбняк,
- коклюш,
- корь,
- краснуха,
- эпидемический паротит.
Все сведения о проведенных прививках фиксируются в двух документах: в специальном прививочном сертификате– форма 156/у 93 и в медицинской карте.
Прививочный сертификат – это документ в виде небольшой книжки, который выдается каждому ребенку, содержит всю историю прививок, начиная с роддома.
На титульном листе располагается паспортная часть.
Далее представлена информация о всех проведенных прививках с указанием названия, даты, серии и номера вводимого биологического препарата (вакцины), реакции организма ребенка на вакцинацию, перенесенные инфекционные заболевания, исследования на напряженность иммунитета, данные туберкулиновых проб и другое.
Каждая запись о выполненной прививке должна быть заверена подписью врача и печатью поликлиники.
Какие прививки делают в роддоме
Первые прививки делают младенцу еще в роддоме. Против вирусного гепатита В ребенка вакцинируют в первые 24 часа жизни, а на 3–7 день прививают от туберкулеза. Вакцинирование новорожденных в роддоме обеспечивает более широкий охват детей прививками, что способствует формированию коллективного иммунитета, который сдерживает распространение инфекционных заболеваний в социуме.
Для постановки прививки ребенку необходимо письменное согласие родителей.
Инфекционные заболевания, против которых делаются прививки, наибольшую опасность представляют для новорожденных и детей первого года жизни. Цель иммунизации детей именно на первом году жизни – это максимальная защита ребенка от опасных инфекционных заболеваний, которые угрожают не только здоровью, но и жизни малыша.
График вакцинации на 1-ом году жизни:
- 1 месяц –вторая вакцинация от вирусного гепатита В.
- 2 месяц – вакцинация от пневмококковой инфекции.
- 3 месяц – первая прививка от коклюша, дифтерии, столбняка и полиомиелита.
- 4,5 месяца – вторая вакцинация от дифтерии, коклюша, столбняка и полиомиелита.
- 6 месяцев – третье введение вакцин от дифтерии, столбняка, коклюша, полиомиелита, от гепатита В.
- 12 месяцев – прививка от кори, паротита, краснухи.
Прививки после 1 года
Основные прививки уже выполнены, поэтому проводятся в основном ревакцинации. С помощью повторного введения вакцины поддерживается постпрививочный иммунитет, который сформировался после предыдущих вакцинаций. Повторное введение антигенов повышает специфический иммунитет, а значит осуществляется более эффективная и длительная защита организма от болезней.
Возраст вакцинации:
- 1 год 3 месяца – ревакцинация от пневмококковой инфекции.
- 1 год 6 месяцев – повторная ревакцинация от дифтерии, столбняка, коклюша, полиомиелита.
- 1 год 8 месяцев – вакцина от полиомиелита.
Прививки в детском саду
Как правило, к этому возрасту ребенок уже вакцинирован против основных инфекций. Если по каким-либо причинам, ребенок не был привит в соответствии с календарем прививок, составляется индивидуальный график вакцинаций. При этом стараются завершить по каждой инфекции первичный комплекс: вакцинация плюс ревакцинация, а уже затем постепенно ввести прививки в возрастной график.
Прививки в школе
В школьном возрасте выполняют ревакцинации для поддержания специфического иммунитета на должном уровне.
График ревакцинаций:
- 6–7 лет — прививки от краснухи, кори, паротита, дифтерии, столбняка, туберкулеза (при отрицательных туберкулиновых пробах — реакция Манту).
- 14 лет – от дифтерии, столбняка, полиомиелита.
Прививки по эпидемиологическим показаниям
Помимо плановых профилактических прививок разработаны вакцины, которые применяют для иммунопрофилактики на эндемичных и энзоотичных территориях, когда распространены инфекционные заболевания, характерные для определенной местности.
Детей прививают по эпидемиологическим показаниям при проживании на территориях с высоким уровнем заболеваемости:
- против брюшного тифа – с 3-х лет.
- против клещевого энцефалита – с 15 месяцев.
- Против лептоспироза – с 7 лет.
- Против чумы – с 2 лет.
- Против вирусного гепатита А – с 20 месяцев (1 год 8 месяцев).
На территории Свердловской области по эпидемическим показаниям, согласно региональному календарю Свердловской области, дети могут прививаться дополнительно против:
- ротавирусной инфекции – с 2 месяцев
- гемофильной инфекции – с 3 месяцев
- менингококковой инфекции – с 9 месяцев
- клещевого энцефалита – с 15 месяцев
- вирусного гепатита А – с 20 месяцев (1 год 8 месяцев)
- ветряной оспы – с 12 месяцев
- папиломавирусной инфекции – с 13 лет.
График прививок, которые нужно сделать до года: календарь и список с описанием
Вакцинация, проводимая в первый год жизни, начинается еще в роддоме, в первые сутки после рождения. Для эффективной иммунизации некоторые прививки выполняются неоднократно в разных возрастах. Помимо утвержденных законодательно обязательных вакцин, существуют дополнительные, которые могут быть введены ребенку по желанию родителей: от ветряной оспы, гепатита А и на время эпидемий – от энцефалита и гриппа.
Таблица прививок, которые делают детям до года, по месяцам
| Возраст детей | Вакцина |
|---|---|
| Первые сутки после рождения | Вирусный гепатит В – первично |
| 3-7 день жизни | БЦЖ-М (туберкулез) |
| Первый месяц | Вирусный гепатит В – повторно |
| Второй месяц | Вирусный гепатит В – третий раз для детей из группы риска Пневмококковая инфекция – первично |
| Третий месяц | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – первично |
| Четвертый и пятый месяцы | Коклюш, столбняк, дифтерия и полиомиелит (инактивированная вакцина) – повторно Пневмококковая инфекция – повторно |
| Шестой месяц | Коклюш, столбняк, дифтерия и полиомиелит («живая» вакцина) – третий раз Вирусный гепатит В – третий раз |
| Двенадцатый месяц | Эпидемический паротит («свинка»), корь, краснуха – первично |
Описание схемы вакцинации
Вирусный гепатит В
Болезнь поражает печень, дает осложнения в виде цирроза. Препарат против нее включает белки вируса гепатита В. Процедуры, проводимые в первый год жизни, защищают организм от заболевания до 8 лет. Для детей, которые относятся к группе риска по данной болезни (матери являются носителями вируса или болеют гепатитом В), предусмотрен ускоренный график вакцинации, предполагающий проведение четвертой процедуры. Возможные реакции: повышение температуры тела до 37,5℃ , покраснение в зоне укола.
БЦЖ-М (туберкулез)
Болезнь поражает легкие и дает осложнения на мозг и кости. Препарат для защиты от нее содержит бактерии бычьего туберкулеза (ослабленные, которые не вызывают заболевания у людей). Однократная процедура защищает до 7 лет. При ослабленном иммунитете (по реакции Манту) включают повторную вакцинацию в график после года. Отсроченная реакция может проявляться в виде уплотнения в месте укола, на месте которого остается небольшой шрам.
АКДС (столбняк, коклюш, дифтерия)
Заболевания, по которым регистрируется очень высокая смертность среди новорожденных, опасны вырабатываемыми возбудителями токсинами. Комплексный препарат содержит малую концентрацию токсинов столбняка и дифтерии, а также неактивную палочку коклюша. После укола возможно локальное покраснение и уплотнение кожи, а также повышение температуры тела до 38℃, сонливость либо излишняя возбудимость, недомогание.
Полиомиелит
Поражает ЦНС, ЖКТ, эндокринную систему, характеризуется высокой смертностью, может приводить к параличу. Инактивированные препараты против заболевания содержат только белки вирусов, «живые» – ослабленный вирус. Иммунитет вырабатывается до 10 лет. В месте укола возможно покраснение и уплотнение. Если препарат дается перорально, то реакций почти не бывает, за исключением аллергии в виде кожной сыпи.
Краснуха, корь, эпидемический паротит («свинка»)
Болезни опасны осложнениями и тяжелым течением. Профилактические препараты против них содержат ослабленные возбудители (вирусы), вызывающие 100% иммунный ответ, но не приводящие к заражению других людей. Иммунитет вырабатывается до 5 лет. После процедуры возможны: повышение температуры тела, увеличение лимфоузлов, покраснение щек и глаз, заложенность носа.
Пневмококковая инфекция
Представляет собой комплекс болезней, которые провоцируются бактерией Streptococcus pneumoniae. К ним относятся острый средний отит, пневмококковая пневмония, гнойный пневмококковый менингит, артриты, эндокардиты, плевриты. Обычно эта инфекция выступает как осложнение других. Ранее детей прививали от перечисленных болезней на платной основе.
Вымысел № 16: «В прививках содержится ртуть, разрушающая нервную систему и вредная для организма».
Ранее в вакцинах для деактивации бактерий и в качестве консерванта использовали ртутную соль – тимеросал. Еще в 20-х года прошлого столетия большие дозы вещества приводили к высокой смертности среди привитых детей. Однако с годами количество соли значительно сократили, а в последнее время тимеросал практически не используется. Встретить вещество можно в следующих видах вакцин:
- адсорбированной коклюшно-дифтерийно-столбнячной (АКДС);
- от бешенства (антирабической);
- от гепатита В;
- противогриппозной;
- от менингококков;
- противогемофильной.
Важно!
Концентрация ртутной соли в вакцине составляет не более 0,01%. После введения в организм вещество не накапливается в нем, распадается и выходит естественным путем.
Дополнительная информация
Морская рыба содержит в себе в десятки раз больше ртути, чем человек получает с прививками на протяжении жизни. В рыбе вещество находится в более токсичном соединении метилртути, однако это не снижает количества потребления морепродуктов.
Миф 1: Вакцинация больше не нужна
Убеждение о том, что вакцинация больше не является необходимой, опирается на ошибочное суждение о том, что большинство болезней, от которых нам делают прививки, исчезло. Действительно, правда, что многие болезни, которые в прошлом были очень распространены (а некоторые из них, например, дифтерия и полиомиелит,
ассоциировались со значительным уровнем смертности или долгосрочной инвалидизации заболевших), теперь в развитых странах встречаются редко, настолько редко, что обычные люди и даже некоторые медицинские работники могут верить, что их больше не существует. Тем не менее, это неправда. На самом деле, единственное заболевание, от которого человечеству официально удалось избавиться, это натуральная оспа, последний случай которой был зарегистрирован в Сомали в 1977г
Разумеется, с помощью вакцинации удалось достичь существенного снижения заболеваемости несколькими инфекционными заболеваниями, такими как столбняк, дифтерия, коклюш, корь, свинка, полиомиелит и врожденные формы краснухи.
Тем не менее, на примере кори можно очень наглядно показать важность массовой вакцинации для предотвращения тяжелых заболеваний. Корь – это высокозаразное вирусное заболевание, которое может сопровождаться тяжелыми осложнениями
Она очень часто встречалась в Соединенных Штатах до тех пор, пока в 1963г. не была начата вакцинация: тогда ежегодно регистрировалось порядка 4 миллионов случаев кори, с которой было связано примерно 450 смертей в годy. В 2000г. было объявлено, что в США больше нет эндемической кори, но все еще регистрировались завозные случаи у путешественников и мигрантов. В 2015г. в США было зарегистрировано в общей сложности 159 случаев кори. Большинство из этих пациентов или не получили вакцину (45%), или их прививочный статус был неизвестен (38%).
Растущее число людей, которые делают свой выбор в пользу отказа от вакцинации, может создавать проблемы и для остальной популяции, поскольку приводит к ослаблению «коллективного иммунитета». Этот факт часто недооценивается и общественностью, и учеными, однако коллективный иммунитет защищает уязвимые категории населения, которые не могут получить полную вакцинацию (например, пациентов с иммунодефицитными состояниями), от потенциально тяжелых и жизнеугрожающих заболеваний за счет снижения вероятности передачи им возбудителей инфекций от остальных членов общества.
Аргументы за проведение вакцинации
- противники вакцинации не приводят никаких достоверных фактов в подтверждение своих слов. В то же время за время проведения массовой вакцинации ученые собрали обширную базу данных, которая убедительно свидетельствует о том, что именно благодаря вакцинопрофилактике удалось справиться с опасными инфекциями;.
- самый низкий уровень смертности от инфекционных болезней зафиксирован в странах с развитой системой санитарно-эпидемиологического контроля, который как раз и включает в себя вакцинацию;
- ничем не доказано, что аутоиммунные заболевания вызваны профилактическими прививками;
- прививки разрабатываются против особо опасных инфекций, которые приводят к тяжелым осложнениям для организма, несопоставимым с риском развития осложнений. Дифтерия, коклюш, полиомиелит приводят к инвалидности, очень часто — к смерти больных;
- статистика неумолима: дифтерия ведет к смерти в каждом 20-м случае, пневмония при кори развивается у каждого 16-го заболевшего, в одном случае из 1000 это заболевание вызывает энцефалит. Серьезные же осложнения же встречаются значительно реже: 1 случай на 1,5–2 миллиона вакцинаций, но их, тем не менее, нельзя полностью исключать. Аналогичные данные существуют и по прививке от полиомиелита: за и против нее разгораются серьезные дискуссии, но никто не оспаривает тяжесть этого заболевания.
Можно ли избежать прививки и не потерять работу?
Фото Дмитрий Куракин/Пресс-служба Минздрава России/ТАСС
Вакцинация от ковида должна быть исключительно добровольной, отметил Владимир Путин в ходе онлайн-совещания с членами правительства 11 августа.
«Понятие «принудительная вакцинация» законодательству неизвестно. В соответствии с положениями закона «Об иммунопрофилактике инфекционных болезней» (ФЗ № 157) граждане имеют право на отказ от профилактических прививок.
Но необходимо понимать, что отсутствие профилактических прививок влечет отказ в приеме граждан на работы или отстранение граждан от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями, – отметила в интервью «Милосердию.ru» Полина Габай, руководитель юридической компании «Факультет медицинского права». – Перечень таких работ утвержден постановлением правительства № 825».
Согласно этому документу, сотрудники образовательных учреждений, медицинских лабораторий, инфекционных отделений больниц и т.п. должны прививаться.
Перечень профилактических прививок, о которых идет речь в постановлении, утвержден приказом Минздрава № 125н, уточнила Полина Габай.
«Вакцинация от коронавирусной инфекции в нацкалендарь и календарь по эпидпоказаниям пока не внесена, поэтому полагаем, что отказ в приеме на работы или отстранение от работ, выполнение которых связано с высоким риском заболевания инфекционными болезнями, граждан, не привитых от коронавирусной инфекции, недопустим (по крайней мере до внесения соответствующих законодательных изменений)», – сказала она.
Можно ли считать наличие медицинских противопоказаний к вакцинации уважительной причиной, не позволяющей отстранять человека от работы, связанной с риском заражения, – вопрос дискуссионный.
Если толковать закон буквально, то нельзя. Однако немногочисленная судебная практика демонстрирует, что медицинские показания все же являются уважительной причиной для отказа от вакцинации, сказала Полина Габай.
«Существует огромное количество людей, которым никогда не ставят прививки, потому что у них есть медицинский отвод. Если работодатель требует, чтобы такой сотрудник сделал прививку, вопрос можно решить в суде», – отметила в интервью «Милосердию.ru» Юлия Стибикина, директор юридической компании «Стибикина и партнеры».
Лучшая защита
Сегодня многие дети страдают ослабленным здоровьем, большинство маленьких горожан можно отнести к категории «часто болеющих детей». В советское время такая характеристика служила поводом для медотвода от прививок. Однако сегодня можно услышать противоположное мнение о том, что ослабленным детям в первую очередь следует проводить вакцинопрофилактику. Однако, по словам Галины Петровны Червонской, подобные заявления — настоящее преступление, ведь у детей со сниженным иммунитетом почти всегда возникают негативные реакции и осложнения. У ребенка и так иммунитет хромает, а прививки наносят ему еще больший урон.
Особого внимания заслуживают дети первого года жизни, поскольку даже у детей, родившихся в срок, собственный синтез защитных иммуноглобулинов класса G начинается только с 3-месячного возраста. К тому же у ряда детей наблюдается «поздний старт», поэтому раньше 12 месяцев проводить вакцинацию строго не рекомендуется, поскольку не только повышен риск побочных явлений, но и существенно снижена возможность выработки адекватной реакции на вакцину.
Впрочем, делать или не делать ребенку прививки — решение родителей. Однако следует напомнить, что зачастую взрослые доверяют врачам, не пытаясь вникнуть в суть проводимых медицинских манипуляций, а ведь стоит получить полную информацию, когда дело касается здоровья, тем более — маленького ребенка. Так, к примеру, многие родители опасаются полиомиелита, поскольку педиатры в поликлиниках твердят, что заболевание почти всегда влечет паралич. Но достаточно просмотреть медицинскую литературу, чтобы выяснить, что у 95% заразившихся природным вирусом полиомиелита не будет обнаружено никаких симптомов, даже в условиях эпидемии. Примерно у 5% инфицированных появятся мягкие симптомы: боль в горле, тугоподвижность шеи, головная боль и лихорадка, что часто принимают за простуду или грипп. Такие симптомы проходят бесследно в течение 72 часов. И лишь у одного заболевшего из 1000 (а болезнь эта встречается нечасто) могут возникать параличи, которые практически всегда проходят бесследно.
Интересно, что, согласно исследованиям, инъекции (антибиотиков или вакцин) повышают восприимчивость к полиомиелиту. Исследование 1992 г., опубликованное в Journal of Infectious Diseases, показало, что дети, получившие инъекции вакцины DPT (против коклюша, дифтерии, столбняка), были значительно более восприимчивы, чем обычно, к паралитическим формам полиомиелита в течение тридцати последующих дней. Согласно авторам, «это исследование подтверждает то, что инъекции — один из главных факторов, провоцирующих полиомиелит». В том же 1992 г. Центр контроля заболеваний опубликовал предположение, что вакцинный живой вирус стал ведущей причиной полиомиелита в Соединенных Штатах. В действительности, исходя из данных Центра, все случаи полиомиелита в США с 1979 г. были следствием применения оральной полиовакцины. Независимое изучение правительственных баз данных по прививкам за недавний период времени, продолжительностью менее пяти лет, раскрыло 13 641 сообщение о побочных реакциях на оральную полиовакцину. Среди них было 6364 обращения в приемные отделения больниц и 540 смертей.
Подобному анализу и изучению данных можно подвергнуть и остальные болезни и вакцины. И это — одна из важных родительских задач. Ведь не врачи будут впоследствии отвечать за здоровье малыша, а папа и мама. Выбор должен быть ответственным и продуманным, благо сегодня каждый имеет доступ к информации.
Я беременна
Будущей маме рутинно рекомендованы только две прививки. Прививка от гриппа (сезонно) делается на любом сроке беременности. Часто можно встретить рекомендации о вакцинации против гриппа во 2 и 3 триместрах, но они связаны с тем, что в первом триместре наиболее высока вероятность самопроизвольного прерывания беременности. Если накануне женщина сделает прививку, то будет крайне сложно убедить ее, что не в прививке причина.
Прививка от коклюша-дифтерии-столбняка проводится в III триместре в каждую беременность вне зависимости от срока давности предыдущей ревакцинации. Ее цель — достижение максимального уровня антител к коклюшу в кровотоке беременной женщины. В последнем триместре эти антитела переходят через плаценту ребенку и защищают его от опасной для него инфекции первые 2-3 месяца, до момента, когда он получит свою первую календарную прививку от этой инфекции.
Другие неживые вакцины во время беременности применяются по эпидемическим показаниям (бешенство, гепатиты А и В, менингококк) в случае контакта или высокого риска заболеть, а вот живые вакцины (корь-краснуха-паротит, ветряная оспа) противопоказаны. Экстренная профилактика от инфекций, предупреждаемых живыми вакцинами, проводится при помощи иммуноглобулинов и сывороток.