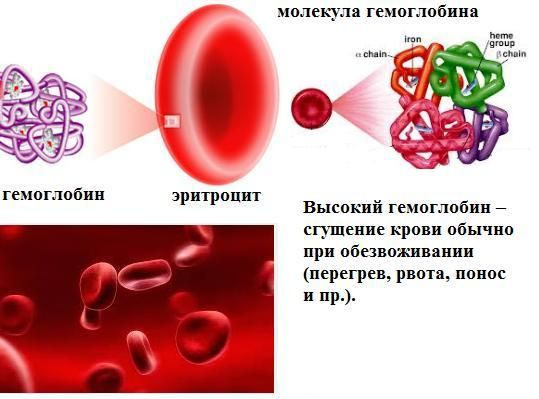
Пониженный и повышенный уровень мочевой кислоты
Содержание:
Выделяют первичную и вторичную фосфатурию.
Первичная фосфатурия возникает в результате нарушения обмена фосфора и кальция (гиперпаратиреоз, гипервитаминоз витамина Д), возможна при туберкулезе, вегетативной дисфункции, хронических стрессах, неврозах, эпилепсии.
Вторичная фосфатурия возникает при воспалительных заболеваниях мочевыводящих путей (например, пиелонефрит, цистит, простатит), часто с участием бактерий, вырабатывающих фермент уреазу, повышая при этом рН мочи. Возможно повышение выделения фосфатов в моче при хронических заболеваниях легких из-за повышения углекислого газа в крови (например, при бронхоэктатической болезни), а также при нарушениях работы желудочно-кишечного тракта, например при повышенной продукции соляной кислоты, диспепсии с рвотой; при сахарном диабете. У детей фосфатурия может возникать на фоне заболевания ОРВИ.
О чем говорят отклонения от нормы (повышение лейкоцитов в моче)
Миграция лейкоцитов по тканям человеческого тела с проникновением через стенки в сосуды и капилляры объясняет их наличие в моче. Белые кровяные тельца входят в группу защитных иммунных тел — уничтожают инфекционные патогены, поглощают токсины и вырабатываемые клетками продукты распада. При физиологической норме с ролью «борца» с патогенами без проблем справляются почки. В случае недостаточного их функционирования происходит накопление токсинов и продуктов распада в биологических жидкостях организма, т.е. в моче.
Нормой лейкоцитов в анализе мочи у здорового человека является ноль.
Исключением является подтвержденная другими видами исследования и диагностики патология, для которой характерна лейкоцитурия, но по результатам анализа мочи — показатели находятся на нулевой или приближенной к ней отметке. Пониженное значение укажет специалисту на наличие в организме серьезного патологического процесса.
По каким причинам лейкоциты в моче повышаются?
Наблюдается превышение допустимых показателей в анализе пациентов, пренебрегающих соблюдением режима дня (полноценный сон, отдых, умеренные физические нагрузки, правильное питание и т.д.), в результате чего происходит угнетение иммунитета. Длительный прием некоторых видов сердечно-сосудистых, гормональных, антибактериальных лекарственных средств также может спровоцировать появление лейкоцитов в моче.
Про нормы лейкоцитов в крови вы также можете узнать на нашем сайте.
Есть ли норма солей в моче?
Степень кристаллурии может варьировать у одного и того же человека и зависеть от момента сбора материала для исследования. Грамотный лечащий врач предупредит пациента, что однократное или в небольших количествах периодическое (до двух плюсов) обнаружение кристаллов солей в моче взрослого или ребенка – допустимый вариант нормы, называемый транзиторной кристаллурией.
На её интенсивность влияет объём выпитой накануне исследования жидкости, употребление определенных продуктов питания (обилие мясных продуктов, шоколада, крепкого чая, кофе и так далее), а также физические нагрузки.
По типу кристаллы солей можно разделить на:
- оксалатно-кальциевые (оксалаты);
- фосфатные;
- уратные;
- цистиновые;
- смешанные (оксалатно-уратные, фосфато-уратные).
Все перечисленные варианты могут встречаться у здорового человека, и ввиду вышеизложенного можно смело утверждать, что не стоит предаваться панике, завидев положительные значения данного показателя в бланке исследования.
Однако не всегда осадок солей определяется в допустимых количествах. Когда стоит начать переживать? Проведем границу между нормой и болезнью.
Анализ на С-реактивный белок
С-реактивный белок (СРБ) – очень чувствительный элемент анализа крови, который быстро реагирует даже на мельчайшее повреждение ткани организма. Присутствие С-реактивного белка в крови является предвестником воспаления, травмы, проникновения в организм бактерий, грибков, паразитов.
СРБ точнее показывает воспалительный процесс в организме, чем СОЭ (скорость оседания эритроцитов). В то же время С-реактивный белок быстро появляется и исчезает – быстрее, чем изменяется СОЭ.
За способность С-реактивного белка в крови появляться в самый пик заболевания его еще называют «белком острой фазы».
При переходе болезни в хроническую фазу С-реактивный белок снижается в крови, а при обострении процесса повышается вновь.
С-реактивный белок норма
С-реактивный белок производится клетками печени и в сыворотке крови содержится в минимальном количестве. Содержание СРБ в сыворотке крови не зависит от гормонов, беременности, пола, возраста.
Норма С-реактивного белка у взрослых и детей одинаковая – меньше 5 мг/ л (или 0,5 мг/ дл).
Анализ крови на С-реактивный белок берется из вены утром, натощак.
1
Анализ крови на уровень мочевой кислоты
2
анализ крови на антинуклеарные антитела
3
Исследование крови на ревматоидный фактор
Причины повышения С-реактивного белка
С-реактивный белок может быть повышен при наличии следующих заболеваний:
- ревматизм;
- острые бактериальные, грибковые, паразитарные и вирусные инфекции;
- желудочно-кишечные заболевания;
- очаговые инфекции (например, хронический тонзиллит);
- сепсис;
- ожоги;
- послеоперационные осложнения;
- инфаркт миокарда;
- бронхиальная астма с воспалением органов дыхания;
- осложненный острый панкреатит;
- менингит;
- туберкулез;
- опухоли с метастазами;
- некоторые аутоиммунные заболевания (ревматоидный артрит, системный васкулит и др.).
При малейшем воспалении в первые же 6-8 часов концентрация С-реактивного белка в крови повышается в десятки раз. Имеется прямая зависимость между тяжестью заболевания и изменением уровня СРБ. Т.е. чем выше концентрация С-реактивного белка, тем сильнее развивается воспалительный процесс.
Поэтому изменение концентрации С-реактивного белка используется для мониторинга и контроля эффективности лечения бактериальных и вирусных инфекций.
Разные причины приводят к разному повышению уровня С-реактивного белка:
- Наличие бактериальных инфекций хронического характера и некоторых системных ревматических заболеваний повышает С-реактивный белок до 10-30 мг/л. При вирусной инфекции (если нет травмы) уровень СРБ повышается незначительно. Поэтому высокие его значения указывают на наличие бактериальной инфекции.
- При подозрении на сепсис новорожденных уровень СРБ 12 мг/л и более говорит о необходимости срочной противомикробной терапии.
- При острых бактериальных инфекциях, обострении некоторых хронических заболеваний, остром инфаркте миокарда и после хирургических операциях самый высокий уровень СРБ – от 40 до 100 мг/л. При правильном лечении концентрация С-реактивного белка снижается уже в ближайшие дни, а если этого не произошло, необходимо обсудить другое антибактериальное лечение. Если за 4-6 дней лечения значение СРБ не уменьшилось, а осталось прежним и даже увеличилось, это указывает на появление осложнений (пневмония, тромбофлебит, раневой абсцесс и др.). После операции СРБ будет тем выше, чем тяжелее была операция.
- При инфаркте миокарда белок повышается через 18-36 часов после начала заболевания, через 18-20 дней снижается и к 30-40 дню приходит к норме. При стенокардии он остается в норме.
- При различных опухолях повышение уровня С-реактивного белка может служить тестом для оценки прогрессирования опухолей и рецидива заболевания.
- Тяжелые общие инфекции, ожоги, сепсис повышают С-реактивный белок до огромнейших значений: до 300 мг/л и более.
- При правильном лечении уровень С-реактивного белка снижается уже на 6-10 день.
Подготовка к ревматологическим анализам
Чтобы анализы показывали объективную информацию, необходимо придерживаться некоторых правил. Сдавать кровь нужно в утренние часы, натощак. Между взятием анализов и приемом пищи должно пройти приблизительно 12 часов. Если мучает жажда, выпейте немного воды, но не сок, чай или кофе. Необходимо исключить интенсивные физические упражнения, стрессы. Нельзя курить и употреблять спиртное.
Что представляют собой ураты
Что такое ураты? Определенные продукты питания, лекарственные препараты и другие причины способствуют образования мочевой кислоты. При определенных обстоятельствах, которыми являются прием определенных медикаментов, неправильный рацион, некоторые заболевания, генетическая предрасположенность, ее уровень значительно повышается.
Мочевая кислота выводится с мочой в виде кристаллов, их именуют «аморфные ураты». Превышение нормы ее содержания моче крайне нежелательно, поскольку может привести к образованию камней.
Диагностика
Начальный этап развития заболевания не имеет никаких внешних симптомов. Дискомфорт и болевые ощущения проявляются только после начала движения камней по направлению к мочеполовой системе. Соли ураты в моче обнаруживаются в большинстве случаев в ходе проведения общего анализа мочи.
Перечень рекомендуемых лабораторных методов исследования включает следующие виды анализов:
- Этоклинический анализ урины (мочи) — частый и доступный метод диагностики. Просматривается осадок, анализируется цвет, определяется уровень солей.
- Анализ крови позволяет выявить нарушение работы почек, угрозу развития пиелонефрита.
- УЗИ или рентген — выявление уратного песка и камней.
- Экскреторная (или выделительная) урография — обнаружение анатомических изменений почек.
- Компьютерная томография (КТ) позволяют определить размер камней.
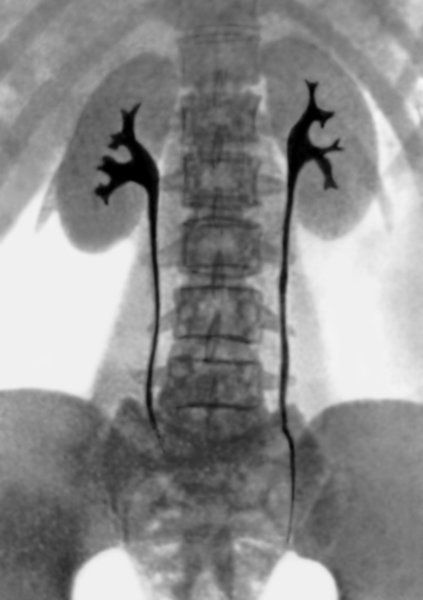
Лечение камней в почках
Основным принципом терапии при камнях в почках является их удаление путем применения хирургических или консервативных методов лечения, а также устранение присоединившейся инфекции и профилактика рецидивов.
Если камни имеют небольшие размеры (до 3 мм) бывает достаточно водной нагрузки для их самостоятельного выделения и диетического питания для минимизации риска их повторного появления. В случае наличия уратных камней больным необходимо употреблять в рацион продукты молочно-растительного характера, которые способствуют ощелачиванию мочи, а также обильное питье щелочной минеральной воды (Ессентуки, Боржоми). При фосфатных камнях пациентам стоит пить кислые минеральные воды (Железноводск, Кисловодск). Помимо конкретной диеты и питьевого режима больным могут назначаться препараты, способствующие деструкции, растворению и выведению камней (диуретики, нитрофураны, антибактериальные препараты, спазмолитики).
Если у пациента отмечается почечная колика, необходимо применение лекарственных средств, механизм действия которых направлен на снятие болевого синдрома и обструкции. В данной ситуации назначается инъекционное введение баралгина, платиффилина или пантопона в комбинации с атропином. Также показано прикладывание теплой грелки на область поясницы. Если не удается устранить болевой синдром, может быть выполнена новокаиновая блокада круглой связки матки (у женщин) или семенного канатика (у мужчин), постановка мочевого катетера или рассечения устья мочеточника (при ущемлении камня).
Подготовка к процедуре — основные правила сбора
Чтобы получить максимально точные и информативные данные лабораторного исследования, пациенту необходимо заблаговременно к нему подготовиться и выполнить ряд обязательных требований к сбору биологической жидкости:
- минимум за 10-12 часов до сбора следует прекратить прием любых лекарственных средств, и растительного происхождения;
- вечерний прием пищи не должен содержать продукты с яркой окраской, к примеру, свекла, морковь, компот из ягод;
- накануне сбора биожидкости запрещается употребление алкогольных напитков.
Основные правила сбора:
- Моча собирается только в стерильный контейнер (продается в аптеках).
- Информативной считается утреннее мочеиспускание (сбор проводится сразу после пробуждения).
- Перед сбором необходимо провести тщательную гигиену половых органов (подмываться нужно с применением нейтральных очищающих средств без красителей и ароматизаторов. Для этих целей можно использовать детское мыло или специальный гель для интимной гигиены).
- В емкость собирается средняя порция мочи.
- До сбора мочи запрещено употреблять пищу, пить воду и чистить зубы.
Требования к сбору и хранению:
- минимальное количество жидкости, которое нужно собрать для проведения полноценной диагностики — 100 мл;
- контейнер необходимо скорее доставить в лабораторию;
- от момента сбора до сдачи не должно пройти более двух часов;
- если в помещении жарко, нужно для кратковременного хранения поместить емкость в темное прохладное место (не холодильник!);
- транспортировать рекомендовано при плюсовой температуре (минимальная температура, не влияющая на достоверность результатов, +5С).
2.Причины
Причины конкрементогенеза вообще, и образования коралловидных камней в частности, остаются предметом исследований. Установлена роль ряда факторов: наследственность, эндокринные расстройства (в отношении коралловидных камней, например, активно рассматривается и обсуждается гипотеза о связи с дисфункцией паращитовидных желез), неправильное питание и проистекающие от этого нарушения метаболизма, недостаточное потребление жидкости с неизбежным смещением водно-солевого баланса (известно, что в составе конкрементов преобладают фосфаты, ураты, оксалаты и иные соли), нарушения естественной уродинамики, заболевания ЖКТ, хронические воспалительные процессы и т.д. Однако ни одна из этих причин не является облигатным триггером (т.е. фактором, при наличии которого конкрементогенез запускается в 100% случаев). Возможно, нефролитиаз действительно следует считать полиэтиологическим заболеванием, развивающимся лишь при определенном стечении неблагоприятных объективных и субъективных условий, причем «пусковая» их комбинация в каждом случае, опять же, индивидуальна.
Лечение высокого и низкого уровня мочевой кислоты
Некоторые продукты содержат пурины, которые переходят в мочевую кислоту. Диета, слишком богатая пуринами, может вызвать накопление мочевой кислоты в крови. Полностью отказаться от пуринов невозможно, так как во многих продуктах они содержатся в небольших количествах. Тем не менее, пациент может придерживаться диеты с низким содержанием пуринов и предпринять другие шаги, чтобы снизить уровень пуринов.
Продукты, содержащие умеренный или высокий уровень пуринов, включают в себя:
- алкоголь
- бекон
- индейка
- телятина
- мясные субпродукты
- моллюски
- форель
- анчоусы
- сардины
- сельдь
При подагре необходимо ограничить перечисленные продукты из рациона.
Нестероидные противовоспалительные средства (НПВС) и стероиды могут уменьшить боль и воспаление и помогают при острой вспышке подагры.
Что необходимо предпринять для предотвращения вспышек подагры:
- избегать алкоголя
- поддерживать умеренный вес
- выполнять легкие упражнения, такие как ходьба, езда на велосипеде и плавание
Пациент, страдающий подагрой, обычно сдает анализ на мочевую кислоту каждые 6 месяцев. Поддержание уровня мочевой кислоты в определенном диапазоне помогает уменьшить боль, повреждение суставов и осложнения от подагры.
Оксалаты в моче у ребенка
В незначительных количествах оксалаты в моче у ребенка (как и у взрослых) могут присутствовать. Но нарушения обмена в почках у детей, к сожалению, диагностируются все чаще.
Начнем с достаточно редкого, но очень тяжелого случая повышенного содержания оксалатов в моче у новорожденного — врожденной аномалии обмена солей щавелевой кислоты, то есть генетически обусловленного нарушения биохимической трансформации в организме глицина и глиоксиловой кислоты. Это так называемый оксалоз или первичная гипероксалурия. Данное заболевание прогрессирует и приводит к образованию оксалатных камней в мочевом пузыре, а также к диффузному отложению солей кальция в ткани почек, тяжелой хронической почечной недостаточности, сосудистой недостаточности (расширению подкожных капилляров и застою крови в них), патологической ломкости костей и др.
Оксалаты в моче грудного ребенка могут быть связаны с такими патологиями, как нарушение процессов всасывания (мальабсорбция) в тонком кишечнике, нарушение абсорбции желчных кислот из пищеварительного тракта, врожденная короткая тонкая кишка или ее частичная атрезия.
Профилактика
Чтобы предотвратить накопление уратов в организме, нужно следовать таким простым правилам:
- придерживаться сбалансированного питания, употреблять больше овощей и фруктов, ограничить количество соли, белков и углеводов;
- соблюдать правильный питьевой режим, выпивать в сутки до 2 литров воды;
- отказаться от вредных привычек;
- своевременно проводить лечение болезней;
- стараться поменьше попадать в стрессовые ситуации;
- вести активный образ жизни.
Своевременное обнаружение уратов, вовремя начатое лечение и грамотно подобранная диета помогут быстро устранить данную проблему, а соблюдение профилактических мер навсегда избавит от этой проблемы
Стоимость услуг
Консультация уролога-андролога
2200 руб.
Записаться
Повторная консультация уролога-андролога
1800 руб.
Записаться
Именная консультация уролога-андролога
2600 руб.
Записаться
Консультация уролога к.м.н. с применением телемедицинских технологий
2300 руб.
Записаться
Консультация уролога д.м.н. с применением телемедицинских технологий
5000 руб.
Записаться
Исследование химического состава камня — метод инфракрасной спектроскопии (определение химического состава мочевого конкремента)
3500 руб.
Записаться
in Анализ суточной мочи на 10 показателей (кальций, оксалат, фосфат, урат, цитрат, натрий, калий, хлор, магний, креатинин)
3500 руб.
Записаться
Оксалаты в моче при беременности
Содержание солей, в том числе и оксалат кальция в моче, во время вынашивания ребенка, как правило, снижается.
И если оксалаты в моче при беременности превышают норму, то причины могут быть в тех же проблемах с почками, а также возникших или обострившихся воспалительных заболеваниях мочевыводящих путей. Симптомы оксалурии те же: поллакиурия и полиурия, повышенная утомляемость и болезненные ощущения в нижней части брюшной полости.
Кроме того, оксалаты в моче при беременности могут появиться из-за желания «насытить» организм витаминами (для пользы будущего ребенка) и чрезмерного употребления овощей и фруктов, богатых щавелевой кислотой. Еще одна причина связана с тем, что беременные часто сокращают потребление жидкости — для борьбы с отеками. Это уменьшает образование мочи, но способствует повышению ее концентрации. Что делать при оксалатах в моче у беременных? Находить разумный компромисс в вопросе «пить или не пить» и обязательно наладить правильное питание при оксалатах в моче (о чем речь пойдет ниже).
Цистит – цитраты минералов
Цитраты минералов для применения при цистите доступны в нескольких видах. В Англии при циститах для этого используется цитрат натрия (Cymalon).
На сайте распространителя указано:
«Понижение кислотности мочи может помочь ослабить жгучую жалящую боль при мочеиспускании. Препараты, содержащие цитрат натрия или цитрат калия, могут быть полезны для облегчения симптомов цистита».
(Reducing the acidity of your urine can help relieve the burning, stinging pain when passing urine. Products containing sodium citrate or potassium citrate may be helpful in easing some of the symptoms of cystitis.) – смотри ссылку.
Интересно, что в Англии около 300 000 женщин ежегодно принимают Цималон.
Ураты в моче
https://youtube.com/watch?v=_Pdsl39Xubk
https://youtube.com/watch?v=_Pdsl39Xubk
В норме общий анализ мочи не должен содержать уратов, как и других солей. Наличие солей в результате исследования обозначается плюсами от 1 до 4. Умеренное количество уратов в поле зрения допустимо, оно не должно превышать двух плюсов. Если же содержание солей в моче в результате анализа обозначается тремя или четырьмя плюсами – это тревожный сигнал, который говорит о нарушениях в организме. Важная роль в появлении в моче кристаллов уратов отводится и уровню рН – показателю, указывающему кислотность урины.
Его резкие колебания приводят к выпадению солей в осадок, в результате ураты имеют вид микроскопических кристаллов. Для постановки правильного диагноза кислотность мочи является одним из важных показателей наравне с другими. Когда же ураты наблюдаются в большом количестве, моча выглядит как мутная жидкость кирпично-ржавого оттенка. Данное состояние вызывает такое заболевание, как уратурия, или мочекислый диатез. Параллельно с уратурией также может увеличиваться содержание уратов в крови.
Симптомы

На начальном этапе развития уратурии болезнь мало чем себя проявляет, наличие осадка определяется только лишь при лабораторном исследовании. Первые признаки возникают, когда образуются конкременты в виде песка или камней, вызывающие воспаление, которое сопровождается такими проявлениями:
- высокой температурой;
- слабостью;
- тошнотой;
- нарушением мочеиспускания;
- болями в поясничном отделе;
- повышением АД.
У некоторых больных отекает лицо, опухают глаза, в моче возможны примеси крови. У детей нарушается сон, малыш становится слишком активным, появляются приступы тошноты, рвота.
Диагностика
Анализ на мочевую кислоту показывает количество мочевой кислоты в крови или моче. При появлении симптомов подагры, мочекаменной болезни или при прохождении курса химиотерапии необходимо проводить анализы но мочевую кислоту.
Для анализа медицинский работник может взять образец крови с помощью иглы или попросить собрать мочу в течение 24-часового периода. Затем лаборанты проверят образцы на уровень мочевой кислоты.
Врачи иногда могут также выполнять пункцию сустава с аспирацией синовиальной жидкости, при которой используются игла и шприц, чтобы удалить небольшое количество жидкости из сустава. Наличие кристаллов мочевой кислоты в жидкости указывает на подагру.
Наличие белка в моче (протеинурия):
- нефротический синдром;
- диабетическая нефропатия;
- гломерулонефрит;
- нефросклероз;
- нарушенная абсорбция в почечных канальцах (синдром Фанкони, отравление тяжелыми металлами, саркоидоз, серповидноклеточная патология);
- миеломная болезнь (белок Бенс-Джонса в моче) и другие парапротеинемии;
- нарушение почечной гемодинамики при сердечной недостаточности, лихорадке;
- злокачественные опухоли мочевых путей;
- цистит, уретрит и другие инфекции мочевыводящих путей.
1.6.Глюкоза в мочеГлюкоза в моче в норме отсутствует или обнаруживается в минимальных количествах, до 0,8 ммоль/л, т.к. у здоровых людей вся глюкоза крови после фильтрации через мембрану почечных клубочков полностью всасывается обратно в канальцах. При концентрации глюкозы в крови более 10 ммоль/л — превышении почечного порога (максимальной способности почек к обратному всасыванию глюкозы) или при снижении почечного порога (поражение почечных канальцев) глюкоза появляется в моче — наблюдается глюкозурия.
Обнаружение глюкозы в моче имеет значение для диагностики сахарного диабета, а также мониторинга (и самоконтроля) антидиабетической терапии.
Референсные значения: отрицательно.
Оксалаты – соли щавелевой кислоты
Эти вещества образуются при реакции щавелевой кислоты с аммиаком, кальцием, калием или натрием. Выделение оксалатов с мочой называется оксалатурией.
Наличие оксалатов в моче часто вызвано вымыванием кальция из костей, что может приводить к патологическим переломам, возникающим при минимальной нагрузке на кости.
Причины оксалатурии:
- Несоответствие уровня гормонов щитовидной и паращитовидных желез, регулирующих содержание кальция в костях. При гормональном дисбалансе костный кальций начинает вымываться, обнаруживаясь в виде солей в моче.
- Кишечные патологии – болезнь Крона, воспаления (колиты). В этом случае нарушается поступление веществ, участвующих в кальциевом обмене, что приводит к солеобразованию.
- Передозировка витаминов – пиридоксина (В6) и витамина C (аскорбиновой кислоты), – которая возникает при приеме витаминных препаратов без врачебных рекомендаций.
- Излишнее поступление оксалатов с пищей.
Оксалаты могут откладываться в почках, вызывая образование оксалатных камней, имеющих неровную поверхность и царапающих почечную слизистую. При их отложении у пациентов обнаруживается кровь в моче – гематурия – и может развиться почечная колика.
В урине при бактериальном поражении почек иногда обнаруживаются солевые соединения струвиты – кристаллы, состоящие из фосфата магния-аммония и карбоната кальция. Они вызваны выделением болезнетворными микроорганизмами особых ферментов, защелачивающих мочу и вступающих с ней в реакцию.
Рецепты при оксалатах
Борщ из крапивы
Нам понадобятся: крупная картофелина (или больше, если вы приветствуете большое количество картошки в первых блюдах), пучок свежей молодой крапивы, немного зеленого лука, 1-2 зубка чеснока, сливки, 1 вареное яйцо, соль, укроп, рис.
Кладем нарезанный кубиками картофель в кипящую подсоленную воду, добавляем немного риса и варим до готовности. Тем временем отделяем листочки с крапивы, промываем, нарезаем. Лук и чеснок немного припускаем на сковородке, можно добавить ароматные травы по вкусу. Яйцо мелко крошим. Все это добавляем в кастрюлю с картофелем и рисом, немного провариваем, вливаем сливки по вкусу.
Подаем, посыпав измельченным укропом.
Вегетарианские котлеты
Нам понадобятся: 1 кг белокочанной капусты, полстакана манной крупы, полстакана муки, луковица, 2 зубка чеснока, половину пучка укропа, растительное масло, панировка, соль.
Кочан капусты разрезаем на четыре части, опускаем в кипящую воду и провариваем около 10 минут. Откидываем на сито, пропускаем сквозь мясорубку и отжимаем, удаляя образовавшуюся жидкость. Добавляем натертую на терке луковицу и раздавленный чеснок, а также мелко нарезанный укроп. Солим, добавляем манную крупу и муку. Хорошо перемешиваем, формируем котлеты, обваливаем в панировочных сухарях и обжариваем на растительном масле.
Приятного аппетита!
Запеканка на завтрак
Понадобятся: 150 г риса, 200 г домашнего творога, 3 яйца, 5 штук абрикосов, 3 столовые ложки сахара, немного соли.
Рис отвариваем, охлаждаем, смешиваем с творогом, добавляем три желтка, снова тщательно перемешиваем. Добавляем нарезанные пластинками абрикосы, снова перемешиваем. Взбиваем белки с сахаром до образования густой пены, аккуратно вводим в тесто и потихоньку смешиваем.
Формочки смазываем сливочным маслом, донышко присыпаем манной крупой или «геркулесом». Заполняем формы приготовленной массой (наполовину) и отправляем в духовой шкаф приблизительно на 40 минут при 180 °C.
Подавать запеканку можно, полив сметаной, либо без неё.
[]
Овсяные котлеты
Понадобятся: стакан овсяных хлопьев, одна картофелина, одна луковица, одна морковка, 2 зубка чеснока, пучок укропа, соль.
Хлопья заливаем кипящей водой и оставляем на 20 мин для набухания.
Овощи чистим, моем и трем на мелкой терке. Зелень мелко нарезаем, чеснок пропускаем сквозь пресс.
Смешиваем хлопья, овощи, чеснок, зелень, солим и добавляем при желании специи. Выкладываем ложкой на разогретую сковородку, с добавлением растительного масла. Жарим до появления аппетитной корочки.
Что можно есть при оксалатах?
- Из овощей можно употреблять картофель, огурцы, капусту, кабачок, баклажан, грушу, персик, абрикос, дыню, арбуз, банан, тыкву, горошек.
- Среди круп ограничений в употреблении нет. Можно есть любые каши на ваш вкус.
- Молочная продукция: разрешено употребление кефира, молока, творога, йогурта (без добавок).
- Орехи – любые на ваше усмотрение.
- Сухофрукты, а также компот из них.
- Хлеб – любого сорта, за исключением сдобных изделий.
Рацион питания при оксалатах должен быть разнообразным и ни в коем случае не быть основанным на ограничении поступления в организм полезных веществ. Меню должно отвечать всем принципам полноценного и сбалансированного питания с достаточным количеством питательных веществ, витаминов и минералов.
Диета после дробления и удаления камней в почках
Диета после дробления камней в почках является главной мерой профилактики образования камней в будущем. Она не так строга, как предыдущие диеты, но также предусматривает довольно широкий список ограничений после дробления и удаления различных видов камней (уратных, фосфатных, оксалатных, циститных).
Итак, диета после удаления камней в почках составляется по общепринятых мерах. Рекомендуется после дробления соблюдать питьевой режим, питаться небольшими порциями, дробно (до 5-6 раз в день), ограничить употребление соли, по возможности полностью отказаться от жареной, копченой пищи, консервов, маринадов, алкоголя. После дробления камней в почках следует избегать употребления наваристых мясных, рыбных, или грибных бульонов, субпродуктов.
Диета после дробления камней в почках разрешает такие продукты, как нежирное мясо, рыба, птица, крупы, макаронные изделия, вчерашний хлеб, некоторые овощи (тыква, морковь, картофель, зеленый горошек), некислые ягоды и фрукты (лучше в приготовленном виде).
Диета после удаления камней в почках также должна учитывать вид удаленных камней, будь то оксалатные, уратные, фосфатные или другие виды камней.