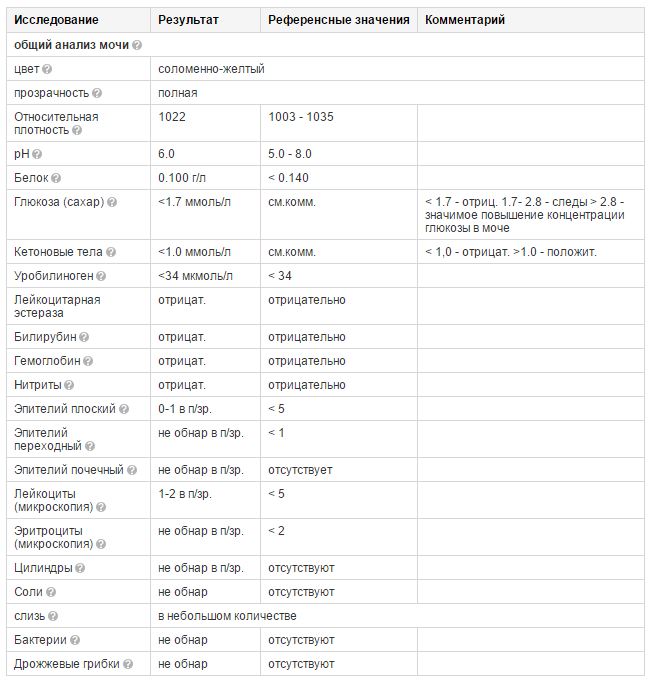
Анализ мочи, расшифровка — нормы белка, эритроцитов, лейкоцитов, глюкозы, эпителия, билирубина, цилиндров и бактерий
Содержание:
Классификация несахарного диабета
В зависимости от того, на каком уровне происходят нарушения, различают два типа несахарного диабета:
1. Центральный, или гипоталамический несахарный диабет – возникает в результате нарушения образования или выделения антидиуретического гормона. Он в свою очередь подразделяется на идиопатический несахарный диабет, в основе которого лежит наследственная патология, характеризующаяся низкой выработкой антидиуретического гормона, и симптоматический несахарный диабет,
который может возникнуть на фоне других заболеваний, например, при
травмах и опухолевых процессах головного мозга, инфекционном воспалении
мозговых оболочек и т.п.
2. Нефрогенный, или почечный несахарный диабет – возникает
вследствие нарушения чувствительности почечных тканей к воздействию
вазопрессина. Встречается этот тип несахарного диабета гораздо реже. При
этом отмечается либо неполноценность структуры нефронов, либо
вазопрессинрезистентность рецепторов почечной ткани. Данный тип
несахарного диабета может носить врожденный характер, а может возникать
при медикаментозном повреждении клеток почек.
Ряд авторов выделяет также гестагенный несахарный диабет беременных,
развитие которого связано с повышенной активностью особого фермента
плаценты, который разрушает вазопрессин. У детей раннего возраста может
развиться функциональный несахарный диабет, связанный с
незрелостью механизма концентрации мочи в почках. Кроме того, на фоне
применения лекарственных препаратов из группы диуретиков, не исключается
развитие ятрогенного несахарного диабета.
Эндокринологи выделяют также первичную полидипсию как одну из
форм несахарного диабета, которая проявляется в виде патологического
чувства жажды (при повреждениях или опухолевых процессах центра жажды в
гипоталамусе) или компульсивного желания пить (при неврозах, психозах и
шизофрении). При этом за счет увеличения потребления жидкости
подавляется физиологическая выработка вазопрессина и развивается
клиническая картина несахарного диабета.
Исходя из клинической картины, несахарный диабет классифицируют также
по степени тяжести без коррекции лекарственными препаратами:
— легкая степень заболевания характеризуется суточным выделением мочи в пределах 6-8 л;
— при средней степени патологии количество выделенной за сутки мочи составляет 8-14 л;
— для тяжелой степени характерен суточный объем выделенной мочи более 14 л.
В период, когда заболевание подвергается коррекции лекарственными препаратами, в его течении выделяют три стадии:
1. стадия компенсации, для которой характерно отсутствие симптомов жажды и увеличения объема выделяемой мочи;
2. субкомпенсаторная стадия – с периодическим возникновением чувства жажды и наличием полиурии.
3. стадия декомпенсации, которая характеризуется постоянным чувством жажды и полиурией даже на фоне лечения.
В чем суть анализа и как к нему подготовиться
Проба Зимницкого представляет собой одну из разновидностей исследования мочи. Анализ применяется в целях оценки функционирования почек (способности органов выделять и концентрировать мочу). Пробу назначают врачи в тех случаях, когда появляется подозрение, что у человека имеется воспаление мочевыделительных органов или начала развиваться почечная недостаточность.
Специальной подготовки к анализу мочи по Зимницкому не требуется. Пациенту нужно придерживаться обычного характера питания и питьевого режима. Необходимо лишь отказаться от приема мочегонных средств и не допускать избыточного потребления жидкости. Накануне проведения анализа не рекомендуется употреблять больше 1000–1500 мл воды и различных напитков.
Если проигнорировать это правило, то результаты будут недостоверны. Возникнет искусственная полиурия (увеличение выделяемой мочи) и снизится относительная плотность биологической жидкости. Из пищи рекомендуется исключить «красящие» продукты (например, свеклу), а также перед тем, как сдавать анализ мочи по Зимницкому, стоит отказаться от острых, соленых блюд, усиливающих жажду.
Для чего проводится анализ мочи
Главная цель, с которой проводится проба – определение концентрации веществ, которые растворены в моче. Биологическая жидкость, выделяемая в течение дня, может отличаться по запаху, цвету, объему. Зная плотность мочи, можно определить концентрацию веществ, содержащихся в ней. Например, чем выше показатель, тем больше органических веществ растворено в биологической жидкости.
В моче в основном находятся азотистые соединения. Белок, глюкоза и другие органические вещества в норме не должны присутствовать в выводимой из организма жидкости. Если они выявляются, то это свидетельствует о патологии органов мочевыделительной системы.
Плотность мочи – не единственный показатель, который исследуется при проведении пробы
Принимается во внимание и суточный диурез, определяется количество ночной и дневной мочи. Колебания в уровне диуреза на протяжении суток могут свидетельствовать о наличии различных заболеваний
Правила сбора и хранения мочи
Биологическую жидкость пациенту необходимо собирать на протяжении суток. Делать это придется даже в ночное время. Для сбора мочи понадобятся 8 чистых и сухих емкостей. На них пациент указывает свою фамилию и инициалы, порядковый номер порции и временной интервал.
Собирать мочу на анализ по Зимницкому нужно следующим образом. При первом опорожнении после пробуждения в промежутке с 06:00 до 09:00 биологическая жидкость не берется.
Затем с 09:00 собираются порции мочи в количестве 8 штук:
- с 09:00 до 12:00 – порция № 1;
- с 12:00 до 15:00 – порция № 2;
- с 15:00 до 18:00 – порция № 3;
- с 18:00 до 21:00 – порция № 4;
- с 21:00 до 24:00 – порция № 5;
- с 24:00 до 03:00 – порция № 6;
- с 03:00 до 06:00 – порция № 7;
- с 06:00 до 09:00 – порция № 8.
В указанные временные промежутки у человека может возникать несколько позывов к мочеиспусканию. Вся жидкость собирается. Это нужно учитывать. В унитаз выливать ничего нельзя. Если конкретная банка будет переполнена, то берется дополнительная емкость для сбора. На ней указывается соответствующий временной интервал. Может произойти и такое, когда человек в определенный интервал времени не хочет в туалет. В этом случае банку оставляют пустой и отправляют в таком виде.
Объем мочи в каждой порции измеряется и записывается. После того, как будет готова последняя порция, все банки, включая пустые, отправляются в лабораторию.
Еще один важный момент – пациенту необходимо измерить количество употребленной жидкости. Учитывается не только выпитая вода или сок
Также принимается во внимание жидкость, которая содержится в пище. Эта информация необходима врачу для правильной интерпретации результатов. Хранить мочу на анализ по Зимницкому нужно в закрытых емкостях в прохладном месте
Можно использовать холодильник. Температура хранения не должна опускаться ниже нуля
Хранить мочу на анализ по Зимницкому нужно в закрытых емкостях в прохладном месте. Можно использовать холодильник. Температура хранения не должна опускаться ниже нуля.
Цвет мочи
В норме цвет мочи может быть в пределах от светло соломенного до янтарного оттенка, и определяется пигментами крови, и концентрацией растворенных веществ. Если человек пьет много воды, то цвет мочи становится светлее. Утренняя моча обычно насыщеннее, чем последующие порции. Это связано с ночным воздержанием от мочеиспускания. Также некоторые продукты и лекарства могут изменять цвет мочи, и это никак не влияет на интерпретацию общего анализа. Прием антибактериальных препаратов группы цефалоспоринов окрашивает мочу в светло-красный цвет, сульфаниламидов – в коричневый. 5-НОК, рибофлавин, фурагин делают мочу ярко-желтой.
При заболеваниях печени и желчного пузыря моча становится коричневой, говорят о цвете пива, или желто-зеленой.
Грязновато-красный цвет, цвет мясных помоев – воспаление почек, цвет говорит о наличии крови в моче.
Молочно-белый оттенок – высокая концентрация жиров и фосфатов.
При разрушении эритроцитов и гемолитической анемии моча становится почти черного цвета.
При полиурии – слишком частом мочеиспускании – моча становится бесцветной. Такое состояние может быть симптомом пиелонефрита, сахарного диабета, несахарного диабета.
Общие сведения
Относительная плотность мочи (удельный вес) — это параметр ОАМ, определяющий концентрацию растворенных в ней компонентов (соли, мочевины и др.) в соотношении с общим объемом мочи, выделенной за одно мочеиспускание.
Данный показатель позволяет оценить состояние и работоспособность почек, в частности, их способность к концентрации и разбавлению урины, а также своевременно определять и предупреждать заболевания органов мочевыделительной системы.
Процесс мочеобразования в почках происходит в два этапа:
- фильтрационный;
- реабсорбционный.
На первом этапе плазма крови, содержащая множество растворенных в ней веществ, отфильтровывается в клубочках почек — образуется первичная моча. Затем, уже в канальцах почек, происходит повторная фильтрация, в процессе которой остаточное количество полезных организму компонентов всасывается обратно в кровь. На выходе получается вторичная моча, содержащая сухой остаток: продукты метаболизма, мочевину и соли мочевой кислоты, токсины, хлориды, ионы аммиака, сульфаты и т.д. Именно вторичная моча выделяется из организма в процессе мочеиспускания.
На удельный вес мочи влияют:
- соотношение компонентов в сухом остатке;
- привычный рацион пациента;
- водный режим;
- время суток;
- степень физической активности;
- интенсивность экстраренальных потерь (потеря жидкости через кожные покровы и легкие) и т.д.
Употребление недостаточного количества жидкости, присутствие в моче белка и/или глюкозы повышают концентрацию сухого остатка, соответственно, возрастает и показатель плотности. Подобное состояние называется —гиперстенурия—.
В случае задержки жидкости в организме или при насыщенном водном режиме сухой остаток разбавляется и, как следствие, удельный вес мочи снижается. Этот процесс получил название —гипостенурия—.
Крайняя степень поражения почек (полная утрата концентрационной функции) — это состояние —изостенурии—, когда плотность мочи приобретает монотонный характер (неспособность почек вырабатывать мочу с более высоким или низким удельным весом).
В ОАМ плотность мочи обозначается аббревиатурой SG. Для ее определения применяют медицинский прибор — урометр, который имеет специальную шкалу. Полученный от пациента биоматериал помещают в цилиндр урометра и с помощью фильтровальной бумаги удаляют пену. Затем работник лаборатории фиксирует положение мениска на цилиндре и отмечает значение на шкале. Полученные данные вносят в бланк с расшифровкой результата ОАМ.
Цилиндры
Наличие цилиндров всегда является диагностическим признаком воспаления канальцев почек. Цилиндры представляют собой конгломерат из белка, клеток эпителия, частичек жира, клеток крови. Характерную форму они приобретают благодаря тому, что полностью заполняют собой просветы почечных канальцев, и являются их слепками. Цилиндры образуются при гломерулонефрите, пиелонефрите, диабетической нефропатии, амилоидозе почек.
Гиалиновые цилиндры – в норме в количестве 1-2 могут обнаруживаться у здорового человека. Состоят полностью из белка. Если их количество больше – это говорит о патологическом процессе в почечной ткани.
Зернистые цилиндры – образуются из белка и клеток эпителия почечных канальцев. Свидетельствуют об остром воспалительном заболевании почек, диабетической нефропатии.
Восковые цилиндры – недифференцированные по структуре, но в состав входят клетки эпителия канальцев и белок. Признак тяжелого хронического воспаления почек, всегда неблагоприятный.
Эритроцитарные цилиндры – образуются из белка и эритроцитов при прямом поражении почечных сосудов.
Лейкоцитарные цилиндры – белок вместе с лейкоцитами. Являются признаком пиелонефрита.
Эпителиальные цилиндры – клетки эпителия, отслоившиеся в большом количестве. Признак острого гломерулонефрита и не воспалительных заболеваний почек.
Цилиндроиды – не полноценные цилиндры, без содержания белка. Состоят только из слизи. Встречаются в норме.
Подготовка к сдаче мочи
Моча по своей сути – стерильная жидкость. Её загрязнение происходит при прохождении по нестерильным мочевыводящим путям или во время неправильного сбора. Поэтому перед общим анализом мочи подготовка нужна и важна.
Ниже перечисленные пункты помогут разобраться, как правильно сдавать анализ мочи:
- Потребуется стерильный контейнер, который можно купить в аптеке; также подойдёт чистая, сухая, прозрачная банка, имеющая широкое горлышко и плотно закрывающуюся крышку.
- Накануне вечером нельзя употреблять алкоголь, лекарства (аспирин, метронидазол, карбамазепин и др.) и продукты (свеклу, морковь, чернику, щавель, томаты и др.), которые могут придать ей патологическую окраску и состав.
- Время сбора – утром натощак (сразу после пробуждения).
- Гигиена – перед мочеиспусканием нужно произвести обмывание половых органов.
- Необходимая порция – первые 10-20 мл мочи сливаются в унитаз (они содержат отшелушенные эпителиальные клетки), далее в подготовленную ёмкость набирается 100-150 мл урины.
- Условия доставки – при температуре 5-20 °С в течение 2 часов наполненный контейнер нужно доставить в лабораторию.
- Хранение – если нет возможности быстро привезти мочу на анализ, то её некоторое время можно хранить в тёмном прохладном месте.
Правила выполнения гигиены органов промежности перед сбором ОАМ:
у женщин – стерильным ватным тампоном и мыльной воды в направлении спереди вниз нужно промыть влагалище и складки половых губ, потом смыть тёплой водой и просушить чистым полотенцем (его предварительно прогладить горячим утюгом);
Важно! У женщин во время месячных сбор мочи на анализ не производится. у мужчин – с помощью мыла и тёплой воды помыть наружное отверстие уретры, потом промыть тёплой водой и просушить чистой салфеткой, проглаженной горячим утюгом
у мужчин – с помощью мыла и тёплой воды помыть наружное отверстие уретры, потом промыть тёплой водой и просушить чистой салфеткой, проглаженной горячим утюгом.
После этого можно приступать к сбору мочи для исследования.
ОАМ – анализ, расшифровка которого не отличается большой сложностью. Но в руках опытного врача его результаты становятся верными «маячками» состояния организма пациента. Поэтому самодиагностика даже в таком несложном исследовании не приветствуется.
Кислотность мочи
| pH мочи в диапазоне более 4 и менее 7 | |
| Кислотность мочи является наиболее изменяемым показателем. Даже в течение дня этот показатель может изменяться в значительных пределах. Причиной такой изменчивости является то, что почки участвуют в поддержании кислотности крови и выводят излишки ионов водорода из крови в процессе фильтрации. | |
Причины снижения кислотности мочи (pH >7)
|
Причины повышения кислотности мочи (pH
|
Химический состав мочи
|
Показатель |
Единицы | Единицы СИ |
| Реакция | Нейтральная или слабокислая 1 | |
| Белок | Отсутствует, следы (25—70 мг/ сут) 2 | 0,025—0,070 г/сут |
| Сахар | Отсутствует, следы (не более 0,02%) 3 | |
| Ацетон | Отсутствует | |
| Кетоновые тела | Отсутствуют | |
| Уробилиновые тела | Отсутствуют | |
| Билирубин | Отсутствует 4 | |
| Аммиак | 0,6—1,3 г/сут | 36—78 ммоль/сут |
| Мочевая кислота | 270—600 мг/сут | 1,62—3,6 ммоль/сут |
| Пуриновые основания: | ||
| гипоксантин | 9,7 мг/сут | |
| ксантин | 6,1 мг/сут | |
| Мочевина | 20—35 г/сут | 333,0—582,8 ммоль/сут |
| Креатинин: | 0,5—2 г/с | 4,4—17.6 ммоль/сут |
| мужчины | 1—2 г/с | 8,8—17,6 ммоль/сут |
| женщины | 0,5—1,6 г/с | 4,4— 14,08 ммоль/сут |
| Креатин | Отсутствует | |
| а-амилаза | 20—160 мг крахмала/(ч—мл) | 20—160 г/(ч—л) |
| Уропепсин | 38—96 мг/сут | |
| Калий | 1,5—3 г/с | 38,4—76,7 ммоль/сут |
| Натрий | 3—6 г/с | 130,5—261,0 ммоль/сут |
| Хлор | 120—170 мэкв/л (600—740 мг%) | 120—170 ммоль/л |
| Неорганический фосфор | 0,6—1,2 г/с | 0,019—0,038 ммоль/сут |
1 Щелочная реакция появляется на овощной диете, щелочном питье, на высоте пищеварения.2 Транзиторная протеинурия возникает в результате мышечной работы, физического напряжения.3 Функциональная гликозурия возникает при эмоциональном напряжении, избытке сахара в пищ введении адреналина.4 Прием антипирина дает ложноположительную реакцию
Преренальная анурия
Преренальная анурия – это состояние, при котором почки не производят мочу из-за уменьшения кровотока через почки и нарушения процесса фильтрации в почках. В целом почечная анурия чаще всего возникает как следствие недостаточности кровообращения, что приводит к снижению среднего артериального давления и уменьшению почечной перфузии.
Следовательно, все состояния, которые приводят к гипотонии (низкому артериальному давлению) и гиповолемии, могут привести к преренальной анурии. К ним относятся:
- все виды кровотечений, которые могут привести к состоянию шока;
- потеря жидкости через желудочно-кишечный тракт – сильная рвота, обильная диарея – особенно у детей;
- ожоги;
- кишечная непроходимость;
- перитонит;
- панкреатит;
- застойная сердечная недостаточность;
- инфаркт миокарда;
- электролитные нарушения – гипонатриемия, гипокалиемия, гиперкальциемия, гипохлоремический алкалоз;
- нефротический синдром;
- гепаторенальный синдром;
- сепсис;
- тромбоэмболия легочной артерии;
- двусторонняя непроходимость почечных кровеносных сосудов – эмболия и тромбоз;
- передозировка препаратами и др.
Панкреатит
Перитонит
Симптомы несахарного диабета
Два самых показательных симптома несахарного диабета — полиурия
(выделение мочи, превышающее суточную норму) и полидипсия
(употребление жидкости в больших количествах). Объем выделенной за сутки
мочи у больных несахарным диабетом может варьировать в диапазоне 4-30
л, в зависимости от степени тяжести заболевания. При этом моча
практически бесцветна, имеет низкую плотность и практически не содержит в
себе соли и другие компоненты. Из-за непреодолимого чувства жажды
больные, страдающие несахарным диабетом, потребляют очень много
жидкости. Количество потребляемой больными жидкости может составлять от 3
до 18 л в сутки. И один, и второй признаки влекут за собой нарушение
сна, неврозы, повышение утомляемости, эмоциональный дисбаланс.
Несахарный диабет у детей проявляется чаще всего ночным
недержанием мочи, к которому впоследствии присоединяется задержка роста и
полового созревания. С течением времени происходят структурные
изменения органов мочевыделительной системы, проявляющиеся в виде
расширения почечных лоханок, мочеточников и мочевого пузыря. Из-за
потребления значительных объемов жидкости страдает и желудок, так как
его стенки, а также окружающие ткани подвергаются перерастяжению, что
приводит к опущению желудка, нарушению функции желчевыводящих путей и
синдрому хронической раздраженной кишки.
При осмотре пациентов с несахарным диабетом выявляется чрезмерная
сухость кожных покровов и слизистых оболочек. Больные предъявляют жалобы
на плохой аппетит, резкое снижение веса, головные боли, рвоту,
гипотензию. Одним из симптомов несахарного диабета у женщин является
нарушение менструального цикла. Несахарный диабет у мужчин
характеризуется снижением половой функции.
Опасность несахарного диабета заключается в возможности развития
обезвоживания, в результате которого могут развиться стойкие
неврологические нарушения. Возникает подобное осложнение в том случае,
если жидкость. потерянная с мочой не восполняется должным образом извне.
Как лечить несахарный диабет?
После постановки диагноза и установления формы несахарного диабета
лечение начинают с устранения причины, которая его вызвала, т.е. удаляют
опухоли, устраняют последствия черепно-мозговых травм, проводят лечение
основных заболеваний и т.п.
Для замещения антидиуретического гормона при всех формах несахарного диабета назначают его синтетический аналог — десмопрессин, который применяется внутрь путем закапывания в нос. Центральный несахарный диабет
предполагает применение хлорпропамида, карбамазепина и других препаратов, которые стимулируют выработку вазопрессина.
Неотъемлемой частью терапии являются мероприятия, нормализующие
водно-солевой баланс, которые включают в себя инфузионное введение
больших объемов солевых растворов. Для уменьшения выведения мочи
назначают гипотиазид.
Диета при несахарном диабете предполагает уменьшение нагрузки на
почки, поэтому включает в себя продукты, содержащие минимум белка и
достаточное количество жиров и углеводов. Больным несахарным диабетом
рекомендуется частое дробное питание, включающее всебя много овощей и
фруктов. Для утоления жажды вместо воды предпочтительней использовать
соки, компоты, морсы.
Идиопатическая форма несахарного диабета не представляет опасности для жизни, но случаи полного выздоровления крайне редки. Гестационный и ятрогенный несахарный диабет
имеют более транзиторный характер, и чаще всего завершаются полным
излечением. Грамотное использование заместительной терапии позволяет
больным сохранить трудоспособность. Одна из самых неблагоприятных в
прогностическом плане форм несахарного диабета — почечный несахарный диабет у детей.
Значения в норме
|
Возраст пациента |
Удельный вес мочи |
| Новорожденные до 10 дней жизни | 1008 — 1018 |
| Дети до 3 лет | 1010 — 1017 |
| Дети 3 — 9 лет | 1012 — 1020 |
| Подростки от 10 до 12 лет | 1011 — 1025 |
| Подростки старше 12 лет и взрослые | 1010 — 1022 |
в течение суток удельный вес мочи может значительно колебаться (от 1,008 до 1,025). Обусловлено это скоростью метаболических процессов и количеством поступающей в организм воды. Чем больше человек пьет, тем чаще происходит мочеиспускание и тем меньше концентрация мочи. Исключение составляет моча больных диабетом. Ее плотность остается высокой даже при значительном суточном количестве.
В случае протеинурии (примесь белка в моче) нормальные значения пересматриваются и вносятся следующие поправки (—минус— количество делений на шкале урометра):
|
Концентрация белка в моче |
Количество делений |
| 4 — 7 г/л | 1 |
| 8 — 11 г/л | 2 |
| 12 — 15 г/л | 3 |
| 16 — 20 г/л | 4 |
| Более 20 г/л | 5 |
Кетоновые тела
Нормальное значение: отсутствуют (меньше 50 мг/сут)
Кетонурия — ketonuria:
- сахарный диабет (некомпенсированный)
- гиперкетонемическая кома
- несбалансированное питание (голодание; диета, направленная на снижение массы тела; употребление преимущественно белковой и жирной пищи; исключение из питания углеводов)
- гиперпродукция кортикостероидов (опухоль передней доли гипофиза или надпочечников)
- болезнь Гирке
- дизентерия, токсикозы в детском возрасте (ацетонемическая рвота)
Кетоновые тела — продукты неполного окисления липидов и белков. В состав кетоновых тел входят β-оксимасляная кислота, ацетоуксусная кислота и ацетон. Кетоновые тела синтезируются в печени.
Определение кетоновых тел важно при сахарном диабете — для диагностики метаболической декомпенсации, коррекции диеты и медикаментозной терапии
Важные особенности анурии
Анурия проявляется даже при нормальном потреблении жидкости. Это значит, что несмотря на поступление жидкости, возникают трудности с мочеиспусканием. Нормальный диурез для взрослого человека – суточное количество мочи (в течение 24 часов) около 1500 мл.
До анурии пациент может испытать состояние, называемое олигурией – уменьшение мочеиспускания до 500 мл мочи в течение 24 часов при регулярном приеме жидкости.
Нельзя путать эти состояния с полиурией. В отличие от анурии и олигурии, полиурия подразумевает мочеиспусканию большого количества мочи (более 3 л мочи в течение 24 часов).
Ежедневное количество жидкости, выводимой из организма, должно примерно соответствовать количеству, потребляемому человеком в течение дня. Изменение суточной нормы диуреза вызывает накопление в организме токсичных продуктов и продуктов жизнедеятельности.
Гемоглобин в моче
| В норме гемоглобин отсутствует в моче | |
| Гемоглобин – это белок, который участвует переносе кислорода. Гемоглобин в норме содержится внутри эритроцита. При массивном разрушении эритроцитов в кровеносное русло может высвобождаться большое количество гемоглобина, который не успевают расщеплять печень и селезенка. В этом случае, свободный гемоглобин частично выводится почками с мочой. В ряде случаев – при сдавливании мышечной ткани, инфаркте миокарда в кровеносное русло может высвобождаться большое количество схожего по строению с гемоглобином миоглобина. Миоглобин, так же выводится частично почками из организма в составе крови. | |
Причины наличия гемоглобина в моче
|
Почечная анурия
Это прямое поражение основных анатомических и функциональных единиц почки – нефрона. Поражения клубочков или канальцев могут быть результатом действия различных воспалительных, токсических или аллергических токсинов.
Из воспалительных процессов в первую очередь возникает острый гломерулонефрит. Однако хронический гломерулонефрит в его терминальной фазе также часто сопровождается олигоанурией, поскольку нефрон распадается в этой фазе, так что оставшиеся нефроны не могут обеспечить значительный диурез. Редкая причина почечной анурии – тяжелая форма острого пиелонефрита.
Острый пиелонефрит
Нефротоксические вещества, способные остановить работу почек, включают:
- растворители – метиловый спирт, гликоль, четыреххлористый углерод;
- пестициды;
- тяжелые металлы – ртуть, свинец, мышьяк, висмут, кадмий, уран;
- антибиотики – прежде всего аминогликозиды.
Чрезвычайно важная причина для почечной анурии – острый тубулярный некроз (ОТН), который указан как причина преренальной анурии, что подтверждает ранее заявленное утверждение о связи между различными формами анурии.
Другими причинами почечной анурии могут быть:
- септицемия;
- ошибки переливания крови;
- коллагеноз – узелковый панартериит, диссеминированная красная волчанка;
- злокачественная гипертензия;
- механическая желтуха;
- внутрисосудистый гемолиз (гемоглобинурия);
- порфирия;
- подагра;
- миелома;
- амилоидоза.
Инфекция мочевыводящих путей (ИМВП) – что это такое?
ИМВП – это группа заболеваний, при которой установлен рост бактерий в мочевом тракте. Наиболее частой причиной инфекции мочевыводящей системы является кишечная палочка. При аномалиях или дисфункциях мочевых путей инфекция может быть вызвана и другими, менее вирулентными микробами (энтерококками, синегнойной палочкой, золотистым стрептококком группы Б, палочкой инфлюэнцы). Бактерии, которые явились возбудителями заболеваний мочевой системы, чаще попадают из кишечника пациента. У мальчиков резервуаром бактерий может быть препуциальный мешок. В мочевые пути инфекция попадает обычно восходящим путем.