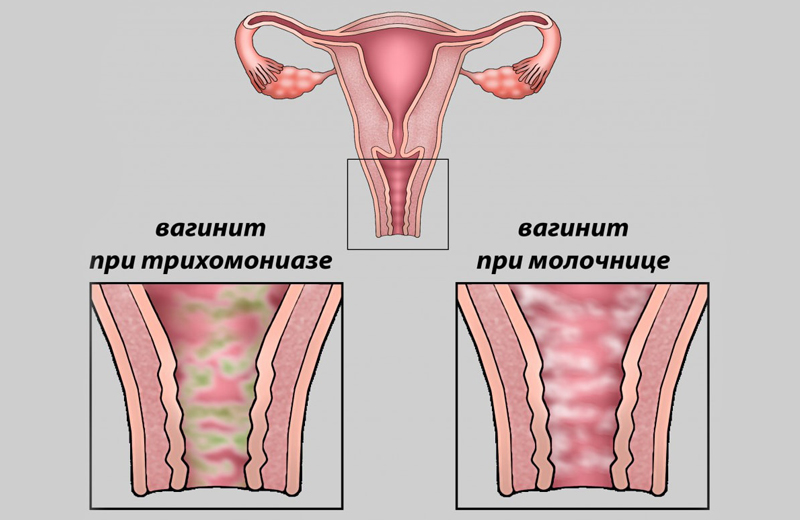
Апоплексия яичника — симптомы и лечение
Содержание:
Субфебрилитет при физических нагрузках и стрессах
Если вы находитесь на жаре или в сильно натопленном помещении, слишком тепло одеты, это влияет на температуру тела, провоцируя ее повышение. Субфебрилитет при перегревании носит кратковременный характер. Как только температура окружающей среды нормализуется, температура тела тоже приходит в норму.
Это же происходит при физической нагрузке, которая активизирует все процессы, ускоряет кровообращение. При жаре и нагрузках внутренняя температура может повышаться на два и более градуса. При этом кожа, наоборот, охлаждается из-за выделения пота, так как гипоталамус стремится установить равновесие между образованием и отдачей тепла.
Что делать при постоянной повышенной температуре
Главное – выявить причину такого состояния. Для этого нужно посетить врачей – уролога, эндокринолога, гинеколога, иммунолога, терапевта. Пациенту проводится УЗИ почек, органов брюшной полости и таза.
По результатам осмотра и УЗ-диагностики назначаются анализы:
- Общие анализы крови и мочи – исследования покажут наличие воспалительного процесса в организме, болезни почек, лейкоз, диабет, нарушения кроветворения.
- Биохимическое исследование крови – для выявления причины повышенной температуры нужно сдать биохимию на максимальное количество показателей, выявив состояние внутренних органов.
- ПЦР-анализы на половые инфекции, выявляющие даже болезни, протекающие скрыто, стерто и имеющие нетипичную клиническую картину.
- Кровь на показатели ревматизма – антистрептолизин О, ревматоидный фактор, С-реактивный белок, антигиалуронидазу.
- Кровь на онкомаркеры сдается при подозрении на онкологические процессы в органах. Анализ лучше проводить после комплексного УЗИ, показывающего, в каком органе могут находиться опухоли.
- Кровь на ВИЧ, гепатиты, сифилис и туберкулез.
- Анализы крови на гормоны щитовидной, поджелудочной и паращитовидных желез, надпочечников, гипофиза.
Всесторонняя диагностика позволит выявить причины повышенной температуры и устранить их. Только так можно привести свой организм в норму, избежав тяжелых осложнений, вызванных скрыто протекающими болезнями.
Другие причины гипертермии:
Температура тела после овуляции способна увеличиваться под воздействием патологических процессов. К ним относят воспаление половых органов. Помимо гипертермии, будут присутствовать следующие симптомы:
- Болевые ощущения внизу живота;
- Изменение характера влагалищных выделений;
- Нарушение менструального цикла;
- Развитие сопутствующих заболеваний мочевой системы (уретрит, цистит и пиелонефрит).
 Цистит — описание
Цистит — описание
Хронический аднексит протекает с периодическими приступами обострения. Острое воспаление развивается на фоне переохлаждения или проникновения инфекции. В этом случае температура тела повышается не только после овуляции, но и в другие дни цикла. При подозрении на воспалительный процесс следует незамедлительно обратиться к врачу.
Воспаление лечат в условиях
нахождения в стационаре. Лечение подразумевает проведение антибактериальной
терапии. Если причина заключается в инфекции, то ее устраняют медикаментозным
путем, учитывая возбудителя заболевания. Дополнительно назначают
физиотерапевтические процедуры, предотвращающие развитие спаечного процесса.

Методы определения
Есть и другие способы, по которым можно в домашних условиях самостоятельно определить день овуляции. Они основаны на физических и химических изменениях в организме или математическом расчете.
Календарный метод
Самый простой, но наименее точный способ, учитывающий периодичность менструального цикла. Поскольку известно, что овуляция происходит в середине менструального цикла, нужно просто проследить, как долго он у вас длиться. Расчет ведется от первого дня менструации до ее повторного появления. Затем полученное число делят на два и получают день цикла, в который должен произойти выход яйцеклетки. Так, при 28-дневном цикле днем наиболее благоприятным для зачатия будет 14-й от начала месячных. Метод не обладает высокой точностью, особенно когда цикл нестабильный.
Измерение базальной температуры
Ее измеряют ежедневно, не вставая с постели, в прямой кишке или ротовой полости. Из полученных данных составляют график. Повышение базальной температуры происходит из-за воздействия прогестерона на центр терморегуляции в головном мозге. Обычно в день овуляции она снижается на 0,4–0,6 градуса, затем повышается и остается такой до наступления месячных. Поэтому нужно в течение нескольких месяцев записывать температуру, чтобы точнее определить, в какой день цикла наступит овуляция. Метод более точный, чем календарный, но не подходит для тех, у кого месячные наступают нерегулярно.
Тесты на овуляцию
Их действие основано на определении лютеинизирующего гормона в моче. Небольшое количество лютеинизирующего гормона всегда содержится в крови и поступает в мочу. Его выброс в большом количестве вызывает разрыв фолликула. Поэтому, если женщина будет использовать тесты регулярно, можно довольно точно определить этот момент. Начинать проверку следует, отсчитав 17 дней от дня предстоящей менструации. При нерегулярных месячных в расчет берут данные самого короткого цикла. Тестирование проводят 2 раза в день, утром и вечером, желательно в одно и то же время. Тесты достаточно точно показывают уровень лютеинизирующего гормона, если использовать их строго соблюдая инструкцию, поэтому эту методику используют и в медицинских учреждениях.
Ультразвуковая диагностика
В гинекологических и репродуктивных клиниках при планировании беременности, диагностике и лечении бесплодия, основным методом, позволяющим определить время овуляции, является ультразвуковая диагностика. УЗИ обычно проводят трансвлагалищным способом. При этом можно наиболее хорошо рассмотреть яичники и созревающие в них фолликулы.
Это абсолютно безопасное и информативное исследование, не требующее особой подготовки. Хотя для улучшения визуализации врачи советуют в течение 2—3 дней до него ограничить употребление в пищу газообразующих продуктов.
При диагностике бесплодия, обычно используют фолликулометрию. Это метод наблюдения за развитием фолликулов (фолликулогенез). При определении дня овуляции первое исследование проводят на 7 день с начала цикла. Затем его повторяют каждые 2–3 дня.
На УЗИ фолликул считают созревшим при достижении величины 20–23 мм. Это указывает, что разрыв фолликула может произойти со дня на день. При УЗ-сканировании также можно обнаружить признаки произошедшей овуляции.
К ним относятся:
- Отсутствие доминантного фолликула, который наблюдался до этого на предыдущих исследованиях.
- Появление свободной жидкости в брюшной полости.
Выявление признаков произошедшей менструации бывает необходимо для подтверждения того, что менструальный цикл овуляторный
Это имеет прогностически важное значение для установления причин бесплодия. Один из недостатков этой методики – это необходимость посещать клинику для проведения обследования
Опытный врач гинеколог-репродуктолог может определить овуляторные дни также во время гинекологического осмотра, по изменениям, происходящим с шейкой матки. В норме после окончания месячных она плотная на ощупь, цервикальный канал сужен. В предовуляторные дни, когда организм готовится к возможному зачатию, содержимое цервикального канала разжижается и выходит в виде слизистой пробки. Сама шейка под действием растущего уровня прогестерона становиться мягче. Наблюдается так называемый эффект зрачка.
Эти методы применяются при лечении бесплодия, стимуляции овуляции медикаментозными средствами.
Повышение температуры и менструальный цикл
У женщин температура тела взаимосвязана с менструальным циклом и колебаниями гормонального фона. При овуляции могут наблюдаться проявления субфебрилитета, которые сохраняются до наступления месячных. Это индивидуальная физиологическая норма. У некоторых женщин субфебрилитетом сопровождается беременность. Чаще всего это происходит в первом триместре, что обусловлено повышенной выработкой прогестерона. Этот гормон влияет на центр терморегуляции в головном мозге. Именно поэтому у беременных температура может подниматься до 37,2-37,40C. По статистике, подобное явление встречается у 3-5% женщин. Чаще всего субфебрилитет при беременности сопровождается сонливостью, утомляемостью, изменениями аппетита. К 12-14 неделе ситуация нормализуется.
Если субфебрильная температура при беременности не связана с инфекцией, повышение не оказывает негативного влияния на развитие плода. При наличии жалоб, тревожных симптомов беременной следует пройти обследование для выяснения причины плохого самочувствия.
Когда не стоит беспокоиться
В некоторых случаях повышение температуры не связано с заболеваниями, а является защитной реакцией организма на внешние воздействия:
- Перегрев – субфебрилитет может возникнуть после пребывания на пляже, в жарком помещении, после посещения бани или принятия горячей ванны. Такая ситуация не опасна – нужно просто полежать в прохладе и выпить какой-нибудь прохладительный, но только не очень холодный напиток.
- Занятия спортом и танцами также могут незначительно повысить температуру тела. В таком состоянии мерить ее не нужно, поскольку показатели явно будут неверными.
- Стресс – некоторые люди реагируют на стресс жаром. Такое состояние, называемое термоневрозом, может сопровождаться головокружением, ознобом, головной болью. Принимать аспирин и анальгин не стоит, а лучше выпить легкое успокоительное.
- Середина менструального цикла и критические дни – у женщин в этот период бывает незначительное повышение температуры, которое не требует лечения.
Существуют люди, для которых нормальная температура не 36,6, а, например, 37.2. Небольшой субфебрилитет у них не вызывает дискомфорта и является практически нормой. Единственное, что нужно в такой ситуации, – обследоваться, выяснив, что повышенный температурный режим не вызван другими недугами.
Диагностика дисфункции яичников
Цель обследования — установить истинную причину дисфункции яичников.
Алгоритм диагностики состоит из трёх этапов:
- оценка клинических симптомов и сбор анамнеза;
- гормональное обследование;
- ультразвуковое исследование органов малого таза.
У всех пациенток с нарушением менструального цикла и симптомами дефицита женских половых гормонов необходимо исключить ПНЯ.
Диагностика синдрома истощения яичников
Признаки синдрома истощения яичников:
- менструальный цикл длиннее 35 дней или отсутствие менструаций в течение четырёх месяцев;
- уровень ФСГ более 25 МЕ/мл и резкое снижение концентрации эстрадиола в двух исследованиях с интервалом не менее четырёх недель;
- снижение уровня антимюллеровского гормона (АМГ) и ингибина В — их концентрация при ПНЯ уменьшается задолго до роста ФСГ и появления нарушений цикла; контрольное исследование также проводится через четыре недели.
Диагностика синдрома поликистозных яичников
Методы диагностики СПКЯ:
- оценка клинических и лабораторных проявлений гиперандрогении;
- ультразвуковое исследование — поможет инструментально подтвердить нарушение овуляции и другие изменения в яичниках.
Основной признак гиперандрогении — чрезмерный рост тёмных, жёстких и длинных волос на подбородке, верхней части груди, спине и животе. Акне и выпадение волос на голове не являются самостоятельными критериями СПКЯ, но их учитывают при сочетании с другими симптомами.
Чтобы поставить диагноз СПКЯ на УЗИ органов малого таза в одном яичнике должно быть более 12 фолликулов диаметром 2–9 мм и/или его объём должен превышать 10 см3.
Нарушение овуляции можно заподозрить при продолжительности цикла менее 21 дня или более 35 дней.
При сохранном менструальном цикле необходимо измерить уровень прогестерона в сыворотке крови на 20–24 день цикла (в ряде исследований указывают 21–25 дни). Если он ниже 3–4 нг/мл, цикл считается ановуляторным, то есть без овуляции и фазы развития жёлтого тела, но с регулярными маточными кровотечениями. Хроническая овуляторная дисфункция — это отсутствие овуляция в двух циклах из трёх .
Диагностика гиперэстрогении
Гиперэстрогения часто является причиной развития доброкачественных образований матки — миомы, фибромы и эндометриоза.
Симптомы миомы матки разнообразны:
- кровотечение;
- тянущие боли внизу живота;
- уменьшение либидо и нарушение полового акта;
- ухудшение функций мочевого пузыря и прямой кишки;
- железодефицитная анемия при частых кровотечениях.
Эндометриоз проявляется мажущими кровянистыми выделениями коричневого цвета, которые начинаются за несколько дней до менструации. Задолго до её начала возникают сильные тянущие боли внизу живота.
Для выявления гиперэстрогении потребуются анализы крови на эстрадиол, ФСГ, свободный эстриол и прогестерон. Их результаты оценивает врач-эндокринолог или гинеколог-эндокринолог.
Диагностика и лечение
Пациенту с хронически повышенной температурой необходимо обратиться к терапевту. Для выяснения причины назначается комплекс обследований, который включает:
- общеклинические анализы крови и мочи;
- биохимический анализ крови;
- копрограмму;
- бактериологические посевы на половые инфекции, туберкулез;
- флюорографию;
- ЭКГ;
- УЗИ органов брюшной полости;
- гинекологический осмотр и УЗИ органов малого таза.
По результатам диагностики пациента направляют к профильным специалистам: кардиологу, гинекологу, эндокринологу, отоларингологу, стоматологу.
Для уточнения диагноза могут назначаться дополнительные анализы: на онкомаркеры, на гормоны, на ревматоидный фактор. Как только причина выявлена, врач назначает и контролирует лечение.
Отсутствие овуляции, или ановуляция
Овуляция и беременность тесно связаны, поэтому отсутствие первой приводит к невозможности завести ребенка. Однако даже у здоровой женщины яйцеклетка созревает не в каждом цикле. Два-три цикла в год с ановуляцией — это нормально. С возрастом количество таких периодов увеличивается.
Но если в году четыре и более ановуляции — обратитесь к врачу. Как и в случаях, когда у женщины сильно болит при овуляции низ живота, это может быть симптомом эндокринных или гинекологических заболеваний.
Отсутствие овуляции наблюдается при:
- беременности;
- климаксе;
- нарушении гормонального фона;
- приеме некоторых лекарств.
При желании завести ребенка проводится стимуляция овуляции гормональными препаратами. Но не занимайтесь самолечением. Стимуляция должна проходить под контролем опытного врача: он осмотрит, проведет необходимые анализы и назначит подходящие вам лекарства.
Типы овуляций:
- своевременная;
- преждевременная овуляция;
- поздняя.
Причины преждевременной овуляции
Преждевременная — это выход яйцеклетки не в середине менструального цикла, а раньше. Она может происходить по различным причинам:
- интенсивный половой акт;
- физические нагрузки (поднятия тяжестей, тренировки в спортзале);
- стресс;
- диета;
- болезни;
- гормональный дисбаланс.
Если у вас нестабильный цикл, сложно говорить о преждевременной овуляции, так как гормональная система работает не в нормальном режиме.
Обратите внимание: причиной преждевременной овуляции может стать даже стресс. Из-за нервного напряжения, попыток похудеть, заболеваний, на которые мы не всегда даже обращаем внимание, преждевременные овуляции могут проходить довольно часто
Причины поздней овуляции
Иногда из-за гормональных сбоев может наблюдаться поздняя овуляция. Если же в середине цикла живот не болит и есть подозрения, что у вас поздняя овуляция, пройдите фолликулометрию — отслеживание овуляции при помощи УЗИ.
В каких случаях проводится ЭКО?
Экстракорпоральное оплодотворение назначается при диагностировании у одного или обоих родителей бесплодия. Под этим термином подразумевается неспособность семейной пары зачать естественным образом в течении 12 месяцев при ведении активной половой жизни без использования средств контрацепции. Заболевания, провоцирующие бесплодие, можно разделить на несколько категорий:
- Анатомические аномалии — врожденные или приобретенные (вследствие травм, воспалительных заболеваний, хирургического вмешательства) нарушения строения половых органов, такие как непроходимость или отсутствие маточных труб у женщин и семенных канальцев у мужчин, рубцы и спайки в матке;
- Эндокринные (гормональные) патологии — нарушения выработки гормонов, развивающиеся из-за заболеваний яичников у женщин или семенных желез у мужчин, щитовидной железы, надпочечников, а также других органов, не выполняющих секреторную функцию (печени, почек, ЖКТ и т. д.);
- Психические нарушения – сильные эмоциональные переживания, депрессия, шизофрения и другие психопатологии могут вызвать нарушения гормонального фона, провоцировать отторжение эмбрионов;
- Эндометриоз – аномальное разрастание эндометрия (слоя, выстилающего поверхность матки) и связанные с ним спаечные процессы;
- Иммунные аномалии – патологии, вызываемые реакцией женского организма на мужскую сперму, аутоиммунные заболевания мужчины, при котором собственная защитная система стерилизует сперму и т. д.;
- Сексуальные расстройства – патологии, затрудняющие или делающие невозможным естественный половой акт или зачатие, такие как эректильная дисфункция у мужчин, отсутствие или недостаточное качество спермы у мужчин, вагинизм, фригидность у женщин;
- Инфекционные заболевания – вирусы, грибки, бактерии, кишечные паразиты способны нарушить работу половых органов, вызвать общие заболевания (воспалительные, эндокринные и т. д.), затрудняющие зачатие или наступление беременности, спровоцировать слишком резкий иммунный ответ женского организма;
- Генетические нарушения – некоторые хромосомные патологии сопровождаются невозможностью зачать или выносить здорового ребенка, например синдромы Мартина-Белла, Калмана, Нунан, мускрвисцидоз и т. д.;
- Обменные нарушения – такие заболевания, как сахарный диабет, анемия, ожирение и т. д. тесно связаны с гормональными сбоями и потому являются дополнительным фактором, мешающим наступлению беременности.
Помимо этого, в медицинской практике имеются случаи психологического бесплодия. Оно развивается вследствие осознанного или неосознанного нежелания женщины беременеть, вызываемого страхом перед потерей привлекательности, болью, сопровождающей процесс вынашивания и родов и т. д. Психологическая реакция в этом случае способна вызвать физиологические последствия, мешающие зачатию – например, изменение гормонального фона, сбой в обмене веществ и т. д.
На практике бесплодие может быть спровоцировано как одной причиной, так и комплексом указанных факторов. Неспособность к нормальному зачатию выявляется как одного из родителей, так и у обоих сразу. Поэтому для определения точной причины бесплодия каждый из них проходит диагностику.
Еще одной причиной для проведения экстракорпорального оплодотворения, является отсутствие женщины постоянного полового партнера или супруга. Это может обуславливается психологическими, ценностными установки будущей матери, ее социальным положением и другими факторами. При этом физиологически она может быть абсолютно здорова физиологически. Другой, менее распространенной в нашей стране, ситуацией является желание однополой пары завести ребенка. В этом случае генетический материал для получения эмбрионов может быть взят от обоих родителей.
Расшифровка полученных данных после проведения теста
При незащищенном сексе мужские сперматозоиды попадают во влагалище женщины и сохраняют свою жизнеспособность в течении трех-четырех часов. За это время некоторые из них достигают шейки матки, оставаясь при этом способными к оплодотворению. В течении двух часов количество сперматозоидов увеличивается, достигая своего максимального значения к истечению этого срока. В последующем общее количество сперматозоидов в цервикальном канале шейки матки остается неизменным.
В современной гинекологии существует специальная система, по которой оценивается подвижность сперматозоидов — это шкала от “А” до ”Г”:
- “А” — у сперматозоидов очень высокая подвижность.
- “Б” — сперматозоиды двигаются медленно, что может быть обусловлено как линейными, так и нелинейными причинами.
- “В” — непрогрессивная подвижность.
- “Г” — полная неподвижность сперматозоидов.
О хорошем результате теста на совместимость можно говорить в том случае, если количество сперматозоидов во влагалище у женщины не превышает 25-и штук, а их подвижность относится к пунктам “А” или ”Б”. Удовлетворительными считаются результаты, когда количество сперматозоидов не превышает десяти единиц, а подвижность находится в рамках категории “А”. Плохой результат посткоитального теста — подвижные сперматозоиды не превышают своим количеством 5-и единиц и по своей активности относятся к категории “Б”.