Стома
Содержание:
Показания к проведению исследования
Сделать колоноскопию платно разрешается не всем пациентам, всё зависит от принадлежности больного к определённым группам риска и его состояния непосредственно в данный отрезок времени.
Показанием к проведению диагностической методики могут быть у пациентов:
- С наличием сужения во всех отделов кишки.
- С патологическими изменениями в просветах кишечника, например со спайками.
- С низкой степенью болевого порога.
- С психическими расстройствами или у людей с временной психоэмоциональной нестабильностью.
- Которым требуется проведение хирургического лечения одновременно с колоноскопией.
- Нуждающихся в гистологическом обследовании (во время процедуры забирают биоптат из кишки на гистологию).
Если пациент может дать непредсказуемую реакцию (например, в пожилом или деском возрасте), проводится колоноскопия под наркозом. Где сделать это исследование платно – лучшие специалисты на новейшем оборудовании проведут все процедуры в «Клинике АВС». Наши доктора, прежде чем ввести медицинский препарат, исключают степень риска появления аллергических реакций, предполагая степень повреждений кишечника и уровень тяжести протекания патологических процессов в нём.
Колоноскопия во сне
Для пациентов, желающих полностью исключить неприятные ощущения во время колоноскопии, предлагается вариант выполнение исследования в состоянии медикаментозного сна.
Колоноскопия во сне проводится в стационарах АО «Семейный доктор». Для погружения в сон используется препарат «Провайв». Медикаментозный сон следует отличать от общего наркоза. Перед введением препарата, необходимо, чтобы вас осмотрел врач-анестезиолог, поэтому на исследование необходимо прийти заранее – минут за 30 до того времени, на которое назначена колоноскопия. При этом на руках необходимо иметь расшифровку свежей электрокардиограммы.
Пациент погружается в сон, как только начинается введение препарата, и просыпается практически сразу, как введение заканчивается. Полное восстановление наступает через 15-20 минут, но рекомендуется 1-3 часа побыть в стационаре под медицинским контролем. За руль рекомендуется садиться не раньше, чем через 2 часа после процедуры.
Диагностика опухоли
Многообразие форм ЗНО толстого кишечника может маскироваться под видом совершенно различных заболеваний – от аппендицита, язвенной болезни двенадцатиперстной кишки, опухолей почек и женских половых органов до болезней крови и эндокардитов, хронических энтероколитов
Именно поэтому очень важно, без самодиагностики, внимательно относится к появляющимся аномальным проявлениям в состоянии организма и проходить профилактические медицинские осмотры. Так как около 70% раков толстого кишечника приходится на прямую и сигмовидную кишку, крайне информативными и полезными для ранней диагностики становятся пальцевое обследование прямой кишки и ректороманоскопия
Дополнительно применяются:
- исследование кала на скрытую кровь;
- ирригоскопия;
- колоноскопия;
- биопсия клеток;
- МРТ исследование, УЗИ органов брюшной полости, рентгенография органов грудной клетки – для выявления метастазов, определения степени вовлечения близкорасположенных органов.
Гистологически различают слизистые аденокарциномы (самые частые опухоли), перстневидноклеточные, плоскоклеточные, недиффиренцируемые опухоли.
Международная система классификации онкозаболевания по TNM полностью описывает характеристику рака, где T – это первичная опухоль и ее размер; N — наличие регионарных метастаз; M- наличие и количество метастаз удаленных.
Американская врачебная ассоциация выделила 3 группы риска среди населения, в соответствии с которыми необходимо соблюдать нужную частоту профилактических обследований:
- Первая группа низкого риска – не имеющие среди родственников больных раком толстой кишки. Они проходят пальцевое исследование прямой кишки, а также анализ кала на скрытую кровь ежегодно после 50 лет. А колоноскопию (иногда вместе с ирригоскопией) 1 раз в 5 лет.
- Вторая группа умеренного риска – те, у кого среди кровных родственников имеется хоть один случай ЗНО толстого кишечника. Такие пациенты обследуются, с той же частотой, как и первая группа, но уже с 40 лет.
- Третья группа высокого риска – люди с семейными полипозами (облигатными предраками), пристальное наблюдение над которыми необходимо, начиная уже с 12 летнего возраста.
Как подготовиться к обследованию с седацией
Правильная подготовка напрямую влияет на качество процедуры, именно по этой причине нужно скрупулёзно выполнять все предписания и инструкции хирурга. Это обследование не такое уж и простое чтобы пренебрегать даже мелочами.
Если вы определились: где сделать колоноскопию под наркозом в Москве, начните подготовительный процесс с диеты и очищения кишечника. Диетический рацион нужно соблюдать в течение трёх дней до проведения колоноскопии. Запрещается употреблять яйца, мясную пищу, хлебобулочные изделия, фрукты и овощи, злаковые культуры, и всю прочую еду, способствующую газообразованию в отделах кишки.
Начиная с первого дня подготовки, исключите все перечисленные продукты. Утром позавтракайте, а далее употребляйте только прозрачные жидкости (бульоны, соки без мякоти и т.д.).
Очищайте кишечник специальными препаратами в виде порошковой субстанции: Пикопреп, Флит фосфо сода, Фортранс и т.д. За сутки больной выпивает на завтрак стакан жидкости (но не более 250 мл) и порошок, растворённый в воде. В обед – приём жидкости увеличиваем до 750 мл, на ужин – также стакан бульона, например. После ужина принимаем очередную порцию слабительного (также в 125 мл воды разводим 45 мл средства).
Если назначена колоноскопия с седацией в Москве, откажитесь от приёма любых видов жидкостей за 4 часа до процедуры.
Лечение долихосигмы
Вне зависимости от стадии заболевания большую роль в лечении долихосигмы играет комплексная консервативная терапия. Основная цель, которую преследуют специалисты, — нормализация работы пищеварительного тракта.
В ряде случаев при лечении долихосигмы у взрослых и детей применяют слабительные и микроклизмы.
Если пациент испытывает спастические боли, ему могут быть назначены спазмолитики (например, «Дротаверин» или «Платифиллин»). В случае гипотонии кишечника рекомендуется «Прозерин», могут помочь массаж передней брюшной стенки, лечебная физкультура, гидроколонотерапия, электростимуляция толстой кишки, иглорефлексотерапия.
При долихосигме полезно лечиться в санаториях, где есть источники минеральной воды. Также поможет витаминотерапия, употребление бактериальных препаратов. Однако не стоит забывать, что лечение назначает врач, и его рекомендаций необходимо придерживаться.
В некоторых случаях может потребоваться хирургическое вмешательство, но такая необходимость возникает редко. Оперативное удаление долихосигмы требуется в следующих случаях:
- кишечная непроходимость;
- острые запоры;
- наличие нерасправляемых петель и перегибов кишечника;
- прогрессирующая каловая интоксикация.
Также операция может потребоваться, если консервативная терапия оказалась безрезультатной.
При лечении в 90% случаев наблюдается стойкий положительный эффект, при этом долихосигма не приводит к летальному исходу, даже если лечение началось на финальной стадии заболевания.
Показания к ректосигмоскопии
Когда речь заходит о диагностических исследованиях, всегда имеется перечень состояний, при которых исследование разрешено или запрещено. Это регламентирует применение в клинической практике процедуры. В данном случае к показаниям относятся следующие:
- Частая диарея и запоры.
- Имеются подозрения на злокачественные или доброкачественные опухоли.
- Заболевания воспалительной природы, когда необходима дифференциальная диагностика посредством выполнения биопсии и дальнейшего гистологического анализа имеющегося материала.
- Появление из прямой кишки выделений в виде кровяных, слизистых или гнойных масс.
- Поставлен диагноз геморроя, требуется постановка стадии и оценка состояния венозных узлов.
- Проведение ректосигмоскопии на предварительном этапе, чтобы затем назначить более обширную колоноскопию.
- Возникает необходимость в удалении полипов доброкачественной природы, находящихся в нижних отделах толстого кишечника.
Важно заметить, что наличие таких показаний является серьезным аргументом в пользу назначения эндоскопического обследования.
Наши врачи
Ход процедуры
Пациент ложится на бок, после чего применяется местная анестезия. Затем через задний проход вводится специальный зонд, оснащенный фонариком, видеокамерой и инструментом для удаления полипов.
Для повышения точности действия специалиста с помощью специального оборудования в область кишки вводится воздух.
С помощью зонда врач определяет положение новообразование, обрабатывает его адреналином, после чего иссекает. Затем поврежденная область прижигается, а зонд и небольшая часть слизистой оболочки извлекаются из кишечника.
Изъятые таким образом образцы отправляются на лабораторный анализ.
Модификации
Стадии
Онкологи выделяют четыре стадии развития опухоли, в зависимости от ее размеров и степени распространения злокачественного процесса.
- Размеры новообразования очень малы, злокачественные клетки располагаются в слизистом эпителии и в подслизистом слое. На этом этапе прогноз выживаемости при раке толстой кишки наиболее высок.
- Опухоль разрастается, проникает в мышечную стенку кишки и увеличивается в размерах. Возможно поражение одного или двух лимфоузлов. Метастазов пока нет.
- Злокачественные клетки пронизывают пораженный участок кишки по всей толщине, проникают в близлежащие лимфоузлы и в жировую клетчатку. Возможно увеличение опухоли более чем на половину просвета кишки при отсутствии либо малом количестве регионарных метастазов.
- Опухоль захватывает ткани соседних органов и регионарные лимфоузлы либо дает метастазы в отдаленные органы.
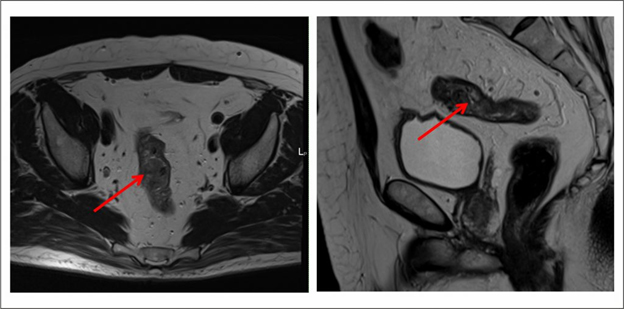
Какие обследования необходимо выполнить при подозрении на наличие дивертикулярной болезни?
Первым этапом в диагностике дивертикулярной болезни вне обострения является колоноскопия. При помощи видеокамеры, введенной через задний проход, осматривается более метра кишечника — вся толстая кишка и конечный отдел тонкой. Колоноскопия позволяет не только увидеть наличие дивертикула, но и определить размеры его ворот, состояние стенки, точную локализацию. При обнаружении других изменений в кишечнике колоноскопия позволяет взять кусочек ткани на исследование — выполнить биопсию с дальнейшим гистологическим исследованием, чтобы понять микроскопическую структуру изменений. Это исследование может проводится под легким наркозом, что позволяет полностью избавить пациента от неприятных ощущений, связанных с процедурой.
«Золотым стандартом» диагностики дивертикулярной болезни является ирригоскопия. Этот метод позволяет определить количество дивертикулов, их точное местоположение, размеры и форму. Суть процедуры заключается в введении рентгенконтрастного препарата в толстую кишку, после этого выполняется серия рентгенологических снимков, позволяющих оценить состояние толстой кишки. На представленных фотографиях стрелками указаны устья дивертикулов толстой кишки. Синими стрелками мы отметили множественные дивертикулы ободочной кишки. Именно так они выглядят при компьютерной томографии.
Рисунок 4. Ирригоскопия. Дивертикулез толстой кишки
На рентгенологических снимках, выполненных при ирригоскопическом исследовании, отчетливо видны множественные дивертикулы ободочной кишки. Они выглядят как мешочки, заполненные рентгеноконтрастным препаратом.
Не менее важными методами являются ультразвуковая диагностика и компьютерная томография. Благодаря своей малоинвазивности, простоте выполнения, ультразвуковая диагностика очень актуальна на этапе первичного обследования. Она позволяет увидеть наличие дивертикулов, выявить косвенные признаки их воспаления, такие как инфильтрат, абсцесс или предположить генерализованную форму – перитонит.
Для уточнения данных, полученных при ультразвуковом исследовании, при возникновении сомнений и для уточнения диагноза выполняется спиральная компьютерная томография. Виртуальная компьютерная томография позволяет воссоздать трехмерное изображение толстой кишки, включая пораженные участки. С помощью этой методики можно точно определить границы инфильтрата или абсцесса, другие органы, вовлеченные в воспалительный процесс.
Рисунок 5. Виртуальная колоноскопия. Устье дивертикула
1.Общие сведения
Благодаря активной просветительской и профилактической деятельности, которую проводят Всемирная и национальные организации здравоохранения в развитых странах, население постепенно осознает реальность и индивидуальную значимость той опасности, которую представляют собой раковые заболевания кишечника. Опасность эта вовсе не преувеличена, – скорее, наоборот: она сильно недооценивается из-за инертности мышления и склонности к позиции («Чему быть, того не миновать, а бегать и просто так обследоваться все равно некогда»), из-за недоверия к врачам (которым якобы «лишь бы резать»); из-за обилия всевозможных «советчиков» в интернете и доступности безрецептурных таблеток, а также прочих средств, так сказать, фаст-медицины – которые, к слову, иной раз опасней самой болезни.
Между тем, колоректальный рак занимает одну из лидирующих позиций в онкологической статистике, и при отсутствии адекватного радикального лечения характеризуется высокой летальностью, – наряду с такими смертоносными видами патологии, как сердечные болезни и сосудистые катастрофы головного мозга. В зоне риска находится любой взрослый, живущий в современном мире – мире очень комфортном, но уже не имеющем практически ничего общего с естественной для человека средой обитания.
Толстый кишечник состоит из нескольких отделов, различающихся в морфологическом и функциональном аспектах.
Наиболее протяженный участок носит название ободочной кишки; в свою очередь, она делится на восходящую, поперечную, нисходящую и сигмовидную ободочную кишку; последняя является переходом в конечный, дистальный отдел желудочно-кишечного тракта – прямую кишку. Сигмовидная кишка имеет характерную изогнутую форму (в связи с чем и получила свое название) и служит отсеком для окончательного сгущения и формирования каловых масс, которые при прохождении через ЖКТ здесь несколько замедляются. Анатомические и функциональные особенности этого отдела толстого кишечника обусловливают повышенную (по сравнению с другими отделами) вероятность и клиническое своеобразие опухолевых процессов, будь то доброкачественные или злокачественные новообразования.
Проведение диагностики без боли
Обследование во сне начинается с измерения артериального давления и визуального осмотра больного. Далее его укладывают на кушетку в положение на бок, с поджатыми ногами к животу и упёртым в колени подбородком. Затем вводится седация.
Как только кислородная маска надета и препарат начинает действовать, врачи сразу начинают проведение диагностики. После обработки антисептическим раствором, в анальное отверстие вводят наконечник эндоскопа, постепенно углубляя его в пространство кишечника. В это время доктор тщательно изучает состояние слизистой.
Если возникает такая необходимость, врач и медсестра пациента переворачивают в другое положение. После окончания врачебных действий пациент оказывается в палате, где проходит последующая реабилитации ото сна.
Виды хирургического доступа при резекции кишки
В настоящее время благодаря развитию новых технологий появились современные малоинвазивные способы хирургических вмешательств. В данном случае речь идет о лапароскопической резекции толстой кишки и прямой кишки, выполняемой через небольшие разрезы.
Таким образом, сегодня резекцию толстой кишки выполняют двумя способами: через лапаротомию и лапароскопически. Понятно, что операции через широкий разрез брюшной стенки более травматичны, хотя обеспечивают достаточный обзор и доступ к очагу поражения.
Лапароскопические операции значительно менее травматичны, однако требуют очень дорогого инструментария и оборудования. Кроме того, такие операции весьма специфичны и могут выполняться только обученными специалистами высокой квалификации.
Резекции правых отделов ободочной кишки начинают с пересечения заинтересованных сосудов. После выделения кишки (этап мобилизации) пораженная пется выводится через небольшой разрез передней брюшной стенки. Производится резекция и наложение анастомоза вне брюшной полости (экстракорпорально).
Резекция левых отделов включает те же этапы деваскуляризации и мобилизации. Анастомоз формируется в зависимости от анатомических условий. Если длина петли достаточна, то пораженный участок ее выводится через небольшой разрез передней брюшной стенки наружу, производится резекция и наложение анастомоза внебрюшинно. Если длина кишки не позволяет наружного ее выведения, после резекции пораженного участка внутри брюшной полости и его удаления концы кишки соединяются внутри брюшной полости (интракорпорально) с использованием циркулярного сшивающего аппарата, формирующего надежный анастомоз «конец в конец».
Накопленный опыт сегодня убедительно доказывает, что результаты лапароскопической резекции ничем не отличаются результатов резекций, выполненных открытым доступом. И даже напртив, оставляют за лапароскопической методикой несомненные преимущества:
- малотравматичность;
- низкий болевой синдром;
- раннюю активизацию, быструю реабилитацию больных;
- отсутствие осложнений, связанных с наличием лапаротомной раны (нагноение, образование послеоперационных грыж);
- низкий процент других осложнений, как в раннем, так и в отдаленном периоде.
Противопоказания к проведению
Существуют клинические случаи, когда седацию является просто недопустимым сделать при обследовании:
- При функциональных расстройствах сердечной мышцы.
- В периоды обострения заболеваний лёгких и бронхов.
- При острых инфекционных заболеваниях различного происхождения.
- Если температура тела превышает нормальные показатели.
- При тяжёлых нервных недугах, расстройствах психики больного.
- В период гипотрофических преобразований различной природы происхождения и места локализации.
- Если на кожных покровах имеются гнойниковые патологии.
Если противопоказания относятся к относительным факторам, после устранения препятствующих патологий можно провести колоноскопию под наркозом, где в Москве в «Клинике АВС» вы не почувствуете абсолютно никакого дискомфорта. В обратном случае, при абсолютных противопоказаниях – наши доктора назначат альтернативное обезболивание.
Операции
Если есть возможность, всегда проводят радикальное удаление опухолевого узла с подлежащими тканями в пределах возможного поражения, удаление лимфатических узлов. Зачастую необходимый объем операции становится очевидным лишь при непосредственном осмотре пораженной области.
Применяются основные принципы онкохирургии:
- Радикальность. Устранение всех злокачественно поврежденных тканей, удаление регионарных лимфоузлов.
- Абластичность. Извлечение опухолевых клеток без попадания даже малейших частиц на интактные участки. Создание во время операции условий для воспрепятствования диссеминации (распространению) онкоклеток.
- Органосохранность – хирургу необходимо соблюсти баланс между полным удалением опухолевых тканей, спасая тем самым жизнь пациенту, и сохранением органов (по возможности) для снижения инвалидизации, обеспечения хорошего качества жизни пациента в последующем.
- Восстановление проходимости кишечника.
Нередко операции проводят в два этапа, когда сначала удаляют опухоль и выводят стому (противоествественное отверстие) для отхождения кала. Тем самым создаются условия для быстрого заживления оперированной области. Затем, вторым этапом, восстанавливают нормальный путь опорожнения кишечника.

Среди хирургических методов применяют операции типичные, комбинированные (удаляют опухолевый участок и орган, пораженным метастазом), расширенные вмешательства при распространенных или синхронных опухолевых процессах. При раке толстой кишки прогноз выживаемости после операции напрямую зависит от стадии болезни, степени дифференцировки опухоли. Чем меньше злокачественное новообразование, чем раньше начато радикальное лечение – тем больше шансов на полное излечение и сохранение качества жизни в последующем.
Современные методы и аппаратура, применяемая в нашей клинике позволяет удалять как низкорасположенный рак толстого кишечника (прямой кишки), так и крупные опухоли в вышележащих отделах. Без больших разрезов на животе (эндоскопически) возможно выполнение:
- Трансанальной резекции нижнеампулярного отдела прямой кишки.
- Трансанального микрохирургического иссечения новообразований.
Секторальная резекция прямой кишки и анального канала выполняется при раке 0-1 ст., расположенного ниже зубчатой линии, что позволяет сохранить запирательный аппарат прямой кишки.
Что подарить на день автомобилиста?
Прогностические данные
Прогноз будет определяться видом неоплазии кишечника. Например, липомы и ангиосаркомы не склонны к малигнизации, но удалять их нужно, чтобы предотвратить развитие осложнений – кишечной непроходимости и кровотечений. С полипами ситуация иная. Рекомендуют проводить полипэктомию, поскольку есть риск злокачественного перерождения. Наибольший риск малигнизации наблюдается в следующих случаях:
- Ворсинчатые полипы.
- Полипы более 1 см.
- Полипы на широком основании.
- Множественный полипоз.
Прогноз при раке кишечника определяется стадией заболевания. При начальных этапах прогноз благоприятный, есть вероятность полного выздоровления, 5-летняя выживаемость достигает 90%. На второй стадии – 50-70%, на третьей – 50%, и при метастатической форме рака пятилетний рубеж переживают только 10% больных.
Восстановление в послеоперационный период, особенности диеты
После проведения вмешательства необходимо пройти реабилитацию, которая должна занимать не менее 2-х недель. Данные меры направлены на восстановление деятельности ЖКТ – устранение запоров, профилактику повторных эпизодов развития болезни.
В это время рекомендуется избегать стрессовых ситуаций, соблюдать режимы питания и исключить чрезмерные физические нагрузки.
По истечении суток после операции разрешается употреблять небольшое количество жидкости. Также рекомендуется смачивать рот раствором воды и лимона. По прошествии еще 3-х часов разрешается принимать в пищу бульон, приготовленный на овощах.
На 2-е сутки разрешено употреблять кисель и отвар из риса. Твердую пищу употреблять запрещено.
Спустя 3 дня переходят на бульоны, каши и пюре. Также разрешено употреблять овощи, курицу в измельченном виде.
Введение в рацион нового продукта необходимо предварительно согласовывать с лечащим врачом.
Спустя 15 дней разрешается принимать в пищу блюда, приготовленные на пару и порезанные на мелкие кусочки. При этом употребляют пищу по схеме дробного питания.





