Вазомоторный ринит — симптомы и лечение
Содержание:
Диабетическая ретинопатия
Ретинопатия как осложнение диабета развивается практически у всех диабетиков. При этом поражение сосудов наблюдается при обоих типах данного заболевания. Риск развития диабетической ретинопатии повышают следующие факторы:
- длительное течение патологии;
- полное отсутствие лечения диабета;
- почечные патологии;
- гипертония;
- анемия.
Вредные привычки (курение и злоупотребление алкоголем) также являются провоцирующими ретинопатию факторами при диабете. Заболевание прогрессирует медленно. Долгое время человек может не замечать никаких офтальмологических симптомов. Выделяется 3 клинических стадии диабетической ретинопатии:
- диабетическая ангиопатия — первичное и обратимое поражение сосудов;
- диабетическая ретинопатия: соответствует атеросклеротической и гипертонической формам заболевания на 2 и 3 стадиях;
- пролиферирующая диабетическая ретинопатия, которая характеризуется разрастанием новых сосудов в сетчатой оболочке.
Новообразовавшиеся капилляры имеют хрупкие стенки. Из-за этого возникают кровоизлияния, в том числе в стекловидное тело. Геморрагии впоследствии становятся причиной образования рубцов и отслоения сетчатки, что сопровождается сильным снижением зрения.
Диабетическая ретинопатия на разных стадиях проявляется в следующих симптомах:
- стойкое падение остроты зрения;
- образование пелены перед глазами;
- появление плавающих «мушек»;
- ухудшение зрения вблизи.
На поздней стадии происходит окончательная потеря зрительных функций, а человек становится инвалидом.
Как лечить диабетическую ретинопатию? Прежде всего необходимо следить за уровнем сахара в крови. Придется постоянно наблюдаться у эндокринолога и дважды в год посещать офтальмолога. Для улучшения состояния сетчатки назначаются ангиопротекторы, препараты для активации микроциркуляции крови и витамины. При отслойке внутренней оболочки глаза проводится лазерная коагуляция.
Диабетическая ретинопатия нередко осложняется и приводит к таким патологиям, как гемофтальм, катаракта, отслоение сетчатки. При появлении рубцов в стекловидном теле и обширных помутнений делается витрэктомия — частичное или полное его удаление. Но самое тяжелое последствие диабетической ретинопатии — это необратимая слепота.
Ретинопатия у недоношенных детей: диагностика
При подозрении на данную патологию требуется проведение грамотной и комплексной диагностики, так как некоторые признаки ретинопатии аналогичны проявлениям других офтальмологических заболеваний, и их можно перепутать:
- ретинобластома;
- повышенное внутричерепное давление;
- семейная экссудативная витреоретинопатия;
- периферический увеит и некоторые другие.
Вот какие методы исследования применяются для диагностики задней агрессивной ретинопатии недоношенных:

- УЗИ глазного яблока;
- электроретинограмма — оценка активности нейронов сетчатки;
- диафаноскопия — просвечивание тканей светом;
- осмотр глазного дна с помощью офтальмоскопа;
- оптическая когерентная томография.
Лечение стационарное посттромботической ретинопатии
Распространенный метод лечения патологии — лазерная коагуляция. Эта процедура заключается в прижигании поврежденных капилляров и удалении ранее разрушенных. При ее проведении лазер воздействует на сосуды, которые могут пострадать в ближайшем времени. Под воздействием лазера происходит разрушение пораженных участков сетчатки, обогащение ее кислородом. Это позволяет снизить вероятность образования новых патологических сосудов. Данный метод лечения улучшает состояние сетчатой оболочки глаза, предотвращает снижение остроты зрения. Противопоказанием для проведения лазерной коагуляции является катаракта.
Для лечения посттромботической ретинопатии врачи применяют витрэктомию — хирургическую операцию по частичному или полному удалению стекловидного тела глаза. Освободившееся пространство глазного яблока заполняют специальным раствором. Чаще всего используют пузырьки газа, реже — силиконовое масло, солевой раствор, синтетические полимеры. Вводимое вещество обязательно должно быть абсолютно прозрачным. Его важные характеристики: биосовместимость и гипоаллергенность. Вязкость вещества должна соответствовать структуре удаленного стекловидного тела. Это позволит обеспечить нормальное функционирование глаза.
Лечение аллергического ринита
Аллергический ринит хорошо поддается лечению, если внести изменения в образ жизни и тщательно соблюдать рекомендации врача. Если аллергический ринит протекает в мягкой форме, вы можете самостоятельно избавиться от его симптомов:
- с помощью безрецептурных препаратов: антигистаминных средств длительного действия, не обладающих седативным эффектом (не вызывающих сонливости) и деконгестантов (сосудосуживающих средств), избавляющих от заложенности и выделений из носа;
- избегая специфических аллергенов, которые провоцируют заболевание;
- регулярно промывая нос физиологическим раствором, чтобы удалить со слизистой аллергены и выделения.
Вам следует обратиться к врачу, если предпринятые меры не приносят облегчения, или симптомы аллергии сильно выражены и влияют на качество вашей жизни. Методы лечения аллергического ринита описаны ниже.
Лекарственные препараты
Медицинские препараты лечат не саму аллергию, а ее проявления, такие как: выделения из носа, зуд, чиханье. Если симптомы вызваны сезонными аллергенами, например, пыльцой, вам следует прекратить прием лекарств после того, как риск контакта с аллергеном прошел. Посетите врача, если двухнедельный прием препаратов не дает эффекта.
Антигистаминные препараты избавляют от симптомов аллергического ринита, блокируя действие химического вещества — гистамина, который высвобождается в организме при контакте с аллергеном. Большая часть антигистаминные препаратов в виде таблеток и спреев для носа отпускается в аптеках без рецепта.
Антигистаминные препараты иногда вызывают сонливость. Поэтому, перед первым приемом внимательно ознакомьтесь с инструкцией. Проследите за своей реакцией на препарат прежде, чем садится за руль или управлять сложными механизмами. В особенности антигистаминные препараты вызывают сонливость при сочетании с алкоголем.
Кортикостероиды. Если вы страдаете от частых и продолжительных симптомов, заложенности носа и назальных полипов, врач может назначить вам спрей для носа или капли, содержащие кортикостероиды. Кортикостероиды помогают снять воспаление и отек в носу. Эффект наступает спустя некоторое время после приема, зато действие длится дольше, чем у антигистаминных средств.Спреи и капли с кортикостероидами редко, но вызывают побочные эффекты, такие как: сухость в носу, раздражение и носовые кровотечения.
При особо тяжелом течении аллергического ринита врач может назначать вам короткий курс кортикостероидов в виде таблеток приблизительно на 5-10 дней.
Назальные деконгестанты (сосудосуживающие средства)снимают заложенность в носу и, как правило, продаются без рецепта. Они выпускаются в виде назального спрея или капель, реже таблеток или капсул. Для лечения аллергического ринита деконгестанты применяются не более 5-7 дней. Более продолжительное использование может усилить заложенность носа.
Не используйте деконгестанты для носа, если принимаете антидепрессанты из группы ингибиторов моноаминоксидазы (ИМАО).
Дополнительные препараты. Если аллергический ринит не поддается лечению, врач может внести изменения в вашу лечебную программу:
- увеличить дозировку назального спрея с кортикостероидом;
- добавить к лечению короткий курс деконгестантов для носа в виде спрея;
- назначить комбинацию антигистаминного препарата в таблетках, назального спрея с кортикостероидами и деконгестанта для носа;
- рекомендовать назальный спрей, содержащий средство под названием ипратропиум, которое снижает количество жидких выделений из носа;
- добавить к лечению антагонист лейкотриеновых рецепторов.
Если дополнительные препараты не помогли, вас направят к специалисту для дальнейшего обследования и лечения.
Гипосенсибилизация (иммунотерапия)
Гипосенсибилизация (иммунотерапия) — метод лечения определенных видов аллергии, таких как сенная лихорадка. Это лечение назначается при тяжелых проявлениях заболевания. Суть метода заключается в постепенном введении нарастающих доз аллергена в организм, чтобы снизить к нему чувствительность. Как правило, инъекции делают под кожу плеча с интервалом в неделю, постепенно повышая дозу аллергена.
Симптомы заболеваний сетчатки глаза
Одни из самых ярких симптомов пораженной сетчатой оболочки — сужение полей и ослабления зрения. Также встречаются абсолютные и относительные дефекты зрения (скотомы) различной локализации. На ухудшение работы фоторецепторов указывает появление куриной слепоты и различные виды дальтонизма.
Сильное ослабление центрального зрения говорит о воспалении в макулярной области, ухудшение периферического зрения — о поражении периферии глазного дна. Возникновение скотомы свидетельствует о повреждении какой-либо зоны сетчатки. Существенное ухудшение остроты зрения вместе с увеличением размеров слепого пятна может указывать на воспаление зрительного нерва.
При окклюзии центральной артерии сетчатки может возникнуть кратковременная слепота одного глаза.
Световые вспышки, молнии, блики, пред глазами возможны при отслойке или разрыве сетчатки. Кроме того пациент может видеть в поле зрения туман, а также цветные или черные пятна.
Вазомоторный ринит у детей
У ребенка возникновение вазомоторного ринита нередко связано с наличием одной из форм патологии — аденоидные разрастания, искривление носовой перегородки или воспаление околоносовых пазух. В основной массе случаев, терапия данных заболеваний приводит и к исчезновению вазомоторного ринита с дальнейшей нормализацией носового дыхания и восстановлению слизистой оболочки носа.
Вазомоторный ринит у детей разделяют на:
- нейровегетативный (встречается у детей с дисфункцией нервной вегетативной системы. В основе лежат вазомоторные функциональные расстройства, и при малейших непосредственных или рефлекторных раздражениях (переохлаждение, резкие запахи) ведут к бурным реакциям со стороны слизистой оболочки полости носа);
- аллергический.
Выделяют постоянную (круглогодичную) и сезонную форму ринита. При возникновении вазомоторного ринита значительную роль играют рефлекторные воздействия и эндокринные патологии слизистой оболочки носа.
Online-консультации врачей
| Консультация онколога |
| Консультация гастроэнтеролога |
| Консультация эндоскописта |
| Консультация неонатолога |
| Консультация вертебролога |
| Консультация нейрохирурга |
| Консультация кардиолога |
| Консультация сосудистого хирурга |
| Консультация инфекциониста |
| Консультация хирурга |
| Консультация педиатра |
| Консультация психоневролога |
| Консультация генетика |
| Консультация гинеколога |
| Консультация стоматолога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Болезнь обнаружена: что делать

При развитии ретинопатии осмотры офтальмолога должны проводиться каждую неделю вплоть до выздоровления. При диагностике задней агрессивной ретинопатии недоношенных (ЗАРН) осмотры проводят раз в три дня.
Процедуры
При ранних стадиях РН показано применение кортикостероидов и антиоксидантов. Под воздействием лечения на этих стадиях болезнь уходит без каких бы то ни было последствий.
При третьей стадии РН показана лазеркоагуляция сетчатки – прижигание бессосудистой зоны сетчатки лазером, чтобы предотвратить развитие новообразованных сосудов. В некоторых случаях вместо лазеркоагуляции используется криокоагуляция – промораживание сетчатки специальным воздействием холода.
Если заболевание спрогрессировало до четвертой стадии, лазеркоагуляцию делать бессмысленно. В этом случае применяют викрэктомию – удаление тяжей и части стекловидного тела. В результате отслоенные участки сетчатки вновь прилегают к глазу и зрение восстанавливается.
Все эти процедуры проводятся в специализированных офтальмологических центрах.
Еще один способ лечения, начиная со второй+ стадии, – введение ингибиторов факторов роста эндотелия сосудов, при ЗАРН этот метод становится основным.
Введение ингибиторов при РН – это процедура, когда препарат вводят интравитреально – в полость глаза.
Из ингибиторов факторов роста сосудов в России используют препарат Ранибизумаб (Луцентис) (с июля 2020 года он включен в список препаратов, выделяемых по ОМС). Сейчас клинические испытания проходит Афлиберцепт (Элеа).
Практикуются и комбинированные процедуры, когда сначала показана лазеркоагуляция, а потом введение ингибиторов. К сожалению, есть немногочисленные случаи, когда глаза ребенка не реагируют на лечение, наступает слепота.
Основные процедуры при ретинопатии недоношенных проводят в возрасте двух-трех месяцев жизни ребенка.
Бывают ли случаи РН у детей старше полугода?Сергей Лесовой, заведующий офтальмологическим отделением Детской городской клинической больницы им. З.А.Башляевой: «Рецидивы ретинопатии недоношенных после полугода бывают у детей, которым делали интравитреальное введение препаратов, и где не было достигнуто полное выздоровление. Самый взрослый ребенок, которого я видел с рецидивом ретинопатии недоношенных, был возраста 1 год и 7 месяцев. Мы делали ему лазеркоагуляцию сетчатки. Болезнь отступила. Но это единичный случай».
Online-консультации врачей
| Консультация общих вопросов |
| Консультация хирурга |
| Консультация педиатра-аллерголога |
| Консультация генетика |
| Консультация психоневролога |
| Консультация сурдолога (аудиолога) |
| Консультация гастроэнтеролога |
| Консультация уролога |
| Консультация гомеопата |
| Консультация доктора-УЗИ |
| Консультация вертебролога |
| Консультация оториноларинголога |
| Консультация пульмонолога |
| Консультация аллерголога |
| Консультация репродуктолога (диагностика и лечение бесплодия) |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Ретинопатия: степени у недоношенных детей
Патология может сама пойти на спад по неизвестным причинам, не приведя ни к каким осложнениям. Но в некоторых случаях наблюдается высокая степень агрессивности ретинопатии, которую обозначают специальным термином «плюс-болезнь». Характеризуется она многочисленными кровоизлияниями в сетчатку, что происходит из-за сильной извитости ее сосудов в области диска зрительного нерва. При этом такое заболевание может быть выявлено на любой стадии ретинопатии. 
В данном случае можно говорить о злокачественном ее характере. Также существует такое понятие, как «пре-плюс-болезнь». Под ним понимается среднее состояние, когда уже есть клинические признаки «плюс-болезни», то есть агрессивной ретинопатии, но при нормально развитых сосудах. Отдельно выделяется быстропрогрессирующая форма патологии, которая является самой опасной. В большинстве случаев она приводит к необратимой слепоте. Теперь рассмотрим основные, классические степени ретинопатии у недоношенных.
Причины неаллергического ринита
Расширение сосудов и скопление жидкости в тканях носа при неаллергическом рините приводят к отеку. Кровеносные сосуды внутри носа, расширяясь и сужаясь, помогают регулировать отток слизи. Набухание слизистой с одной стороны, блокирует носовые ходы, а с другой стимулирует работу желез, образующих слизь. Это приводит к типичным симптомам: заложенности носа, насморку, воспалению слизистой, скоплению жидкости в полости носа. Существует несколько возможных причин неаллергического ринита, описанных ниже.
Вирусный ринит развивается из-за того, что вирусы поражают слизистую оболочку носа и горла, что приводит к воспалению и увеличивает выработку слизи.
Вазомоторный ринит развивается у людей, имеющих очень чувствительные кровеносные сосуды в носу. Раздражители окружающей среды приводят к расширению кровеносных сосудов, что вызывает заложенность носа и накопление слизи. К распространенным раздражителям относят:
- химические факторы, такие как табачный дым, парфюмерия или пары краски;
- изменения погоды, например, понижение температуры;
- алкоголь;
- острая пища;
- стресс.
Атрофический ринит возникает при повреждении носовых раковин — это три гребневидных костных выступа, покрытых слоем мягкой ткани. Одна из причин повреждения носовых раковин — заражение бактерией Клебсиелла озене (Klebsiella ozenae), но она распространена, главным образом, в Индии, Китае и Египте. Чаще повреждение раковин возникает в ходе хирургической операции в носу. Иногда носовые раковины специально удаляют, если они затрудняют носовое дыхание.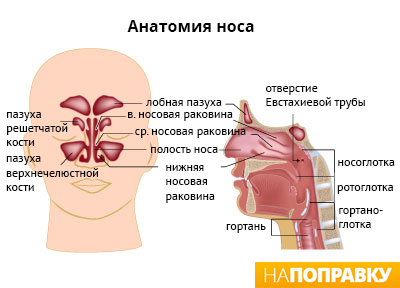
Значение носовых раковин:
- сохраняют внутреннюю поверхность носа влажной;
- защищают организм от заражения бактериями;
- регулируют воздушное давление кислорода при вдохе;
- богаты нервными окончаниями, которые передают в мозг информацию о запахах.
При повреждении части носовых раковин, оставшаяся слизистая оболочка становится сухой, покрывается корками и становится уязвимой для инфекций. У страдающих атрофическим ринитом может развиваться одышка, поскольку носовые раковины больше не могут эффективно регулировать давление воздуха, и для получения такого же количества кислорода легким необходимо больше работать. Многие люди также теряют чувствительность к запахам (возникает аносмия).
Атрофический ринит может развиваться при разной степени повреждения носовых раковин. Некоторые люди теряют большую часть носовых раковин и остаются здоровыми, в то время как другие, страдают от атрофического ринита даже при минимальных изменениях в строении носа.
Лекарственный ринит возникает из-за чрезмерного использования деконгестантов для носа (сосудосуживающих спреев). Он также является осложнением злоупотребления кокаином. Деконгестанты суживают кровеносные сосуды, уменьшая отек и заложенность носа. Однако непрерывное использование деконгестантов более 5-7 дней приводит к развитию повторного отека слизистой носа, даже когда первоначальная причина простуды или аллергии уже устранена.
Появление заложенности вновь заставляет использовать сосудосуживающие средства, что ухудшает проходимость носовых ходов еще больше. Иногда это явление называют «симптом рикошета». Получается замкнутый круг, и со временем развивается лекарственная зависимость от деконгестантов для носа.
При беременности
Изменения состояния сетчатки при беременности возникает остро на фоне токсикоза и проходят насколько стадий: ангиопатия, ретинопатия и нейроретинопатия. Сначала обнаруживается сужение и извилистость артерий потом появляются рыхлые пятна в сетчатке (подобные вате), кровоизлияния, отек зрительного нерва и сетчатки. При интенсивном отеке может развиться отслойка сетчатки. Также возможен тромбоз центральной вены. Острота зрения у беременной значительно снижается и может наступить слепота. Всем беременным при ангиопатии на фоне гестоза показано введение Актовегина. Проводят не менее 5 инъекций во второй половине и перед родами. Актовегин улучшает тканевое дыхание и микроциркуляцию сетчатки. Это эффективное средство профилактики осложнений со стороны глаз.
При токсикозе, в отличие от гипертонической ангиопатии, отмечается непостоянное сужение артерий, которое проходит после устранения токсикоза, не наступает склероз сосудов сетчатки и не выявляется непроходимость просвета сосудов, а восстановление сосудов и зрения происходит после родов. У беременных с гестозом из-за ангиоспазма и повышенного давления развиваются выраженные изменения гемодинамики глаза, которые имеют три степени выраженности:
- При первой степени нарушений сужаются артерии и расширяются вены. Может быть только расширение вен или сужение артерий с одновременным расширением вен в соотношении 1:2. Если процесс прогрессирует, отмечается выраженное сужение артерий. Диск зрительного нерва имеет четкие контуры.
- При второй степени появляется извилистость артерий и вен, неравномерность их калибра, а соотношение артерий к венам становится 1:3.
- Третья степень характеризуется изменением цвета диска, сетчатка становится бледной из-за выраженного ангиоспазма. Диск застойный. Геморрагии, экссудативные очаги и формирование «звезды» в макулярной области.
С усугублением тяжести гестоза прогрессирует артериоспазм на фоне расширения вен. Степень выраженности изменений находятся в зависимости от тяжести гестоза. Появление ангиопатии 2-3-й степени говорит о прогрессировании токсикоза, а при эклампсии отмечаются тяжелые изменения глазного дна.
Изменения на глазном дне чаще встречаются при нефропатии беременных. Стадия ангиоретинопатии — это ишемический отек сетчатки, появление экссудативных очагов и кровоизлияний в сетчатке. Начиная со стадии ангиоретинопатии, возрастает количество преждевременных родов. Стадия нейроретинопатии в начальной стадии сопровождается ишемическим отеком диска, а поздняя стадия сопровождается застойным диском. Прогностически неблагоприятный признак изменений на глазном дне — нейроретинопатия, которая проявляется геморрагиями, экссудативными очагами и формированием «звезды» в макулярной области. Исходом нейроретинопатии является отслойка сетчатки и часто двусторонняя.
Основная опасность ангиопатии заключается в том, что имеется риск разрыва сосудов в процессе родов и потуг. Поэтому ангиопатия является показанием к проведению кесарева сечения — это полностью исключает нагрузку на сосуды. Показания к проведению кесарева сечения устанавливаются офтальмологом.
Не устраняющийся резкий ангиоспазм сетчатки — показание к ускоренному родоразрешению. Естественные роды возможны только при низком риске разрывов сосудов. Тяжелые изменения глазного являются показанием для прерывания беременности при гестозах. К абсолютным показаниям относятся:
- отслойка сетчатки;
- гипертоническая нейроретинопатия;
- ретинопатия с геморрагиями и наличием ватообразных фокусов;
- тромбоз центральной вены;
- дегенеративная ретинопатия.
Нормализация гемодинамики глаза при гестозе происходит только через 1,5-2 года после родов.
У беременных с легкой миопией также имеются нарушения на глазном дне, но они не являются показанием к кесаревому сечению. При миопии легкой степени в первом триместре отмечается незначительное усиление сосудистого рисунка, которое исчезает ко второму триместру. Также отмечаются ангиопатии — незначительное сужение артерий и равномерное расширение вен. У беременных сохраняется зрение на протяжении всей беременности. Невыраженный спазм артериол выявляется даже при физиологической беременности.
Как проводится диагностика
Для того, чтобы исключить наличие других заболеваний, требуется проведение комплекса исследований, который подтвердит или опровергнет диагноз. Дело в том, что остальные виды ретинопатии поддаются медикаментозному или хирургическому лечению, тогда как пигментный ретинит, увы, пока неизлечим. Полный офтальмологический осмотр включает в себя несколько процедур.
- Ретинография. Данный медицинский тест используется для получения детального цветного снимка внутренних структур глаза. С его помощью можно обнаружить различные заболевания, которые поражают сетчатку, таких, как ВМД, диабетическая ретинопатия или пигментный ретинит. Для проведения процедуры необходимо применить капли, расширяющие зрачок — мидриатики. Однако, современные ретинографы позволяют делать четкие и детальные снимки сетчатки без необходимости расширения зрачка. Такой метод называется немидриатическая ретинография.
- Автофлуоресценция. Неинвазивная техника получения снимков глазного дна. При возбуждении клеток ультрафиолетовым светом наблюдается собственная флуоресценция как белков, так и нуклеиновых кислот — так называемая автофлуоресценция. В данном случае индикатором выступает липофусцин — желто-коричневый пигмент, присутствующий во всех тканях человека. Его чрезмерное скопление в пигментном эпителии сетчатки является патогенной средой для многих ее патологий, в том числе и наследственного характера.
- Оптическая когерентная томография.

Этот способ позволяет получить максимально полные и точные данные о состоянии глаз. С его помощью можно осуществлять диагностику не только сетчатки, но и зрительного нерва, и переднего отрезка глаза. Разрешающая способность томографов настолько высока, что они позволяют получить снимки, в которых глазные структуры дифференцированы на уровне микрометров (тысячных долей миллиметра). ОКТ является одновременно и микроскопом, и сканером. На хорошем четком снимке, сделанном с помощью современного томографа, можно рассмотреть самые тонкие слои тканей толщиной в 1 мкм.
Визуальная кампиметрия. Данный тест позволяет оценить состояние периферического зрения. Исследуются оба глаза отдельно, при этом второй должен быть закрыт. На кампиметре появляется мигающий полукруг различной интенсивности освещения в различных местах поля зрения исследуемого глаза, а пациенту следует указать на его расположение.
Кроме перечисленных, могут быть назначены дополнительные процедуры, позволяющие подтвердить точный диагноз — флюоресцентная ангиография, микропериметрия и прочие. После завершения исследований врач принимает решение о том, как воздействовать на пигментный ретинит.
Причины возникновения
Ретинопатия — это офтальмологическая патология, которая сопровождается поражением сетчатки и стекловидного тела. Сетчатая, или внутренняя оболочка глаза — одна из основных его структур, обеспечивающих зрения. Свет попадает в глазное яблоко после преломления его роговицей и хрусталиком. Лучи собираются в центральной точке сетчатки, после чего первичная информация о видимом объекте по зрительному нерву поступает в кору головного мозга. Любые поражения сетчатки вызывают ухудшение зрения.
Формирование этой структуры глаза завершается примерно к 4 месяцу жизни ребенка. У недоношенных детей она еще не сформирована. Более того, на нее могут влиять негативные факторы окружающей среды. Изначально медики считали, что ретинопатия у недоношенных возникает после инкубаторов с большим объемом кислорода. Данный недуг назывался ретролентальной фиброплазией. Позднее выяснилось, что основная причина патологии — недостаточная продолжительность внутриутробного периода, очень маленький вес новорожденного и разного рода нарушения, выявляемые во время течения беременности.
Сосуды сетчатки начинают развиваться на 16-ой неделе. Они происходят от центра оболочки к периферии глаза. Завершиться процесс формирования сосудов должен к 40-ой неделе, то есть к рождению ребенка. Чем раньше недоношенный малыш родился, тем в меньшем количестве кровеносные сосуды успеют развиться в сетчатой оболочке, что и повышает риск возникновения ретинопатии.
Впервые эта патология была диагностирована и описана в 1942 году. С тех пор произошли заметные изменения в медицине, принципах диагностики и пр. Но зачастую так и не удается выяснить, по какой причине в одних случаях наблюдается регресс болезни, которая приводит к осложнениям, а в других — прогрессирование заболевания с неблагоприятным прогнозом.
Когда показана операция витрэктомия глаза
Микрохирургическое удаление стекловидного тела глаза производится при следующих патологических состояниях:
-
Пролиферативная диабетическая ретинопатия (в том числе кровоизлияния в стекловидное тело).
-
Разрывы макулы.
-
Эпиретинальный фиброз.
-
Осложненное, тракционное или рецидивное отслоение сетчатки.
-
Интраокулярное инородное тело.
-
Смещение искусственного хрусталика после его имплантации по поводу катаракты.
-
Гигантские ретинальные разрывы.
-
Возрастная макулярная дегенерация.
-
Травматические повреждения.
-
Увеиты.
Часто витрэктомия выполняется в экстренных клинических ситуациях. Она может быть противопоказана определенной категории пациентов, например, при достоверно известном отсутствии световосприятия или невозможности восстановить зрение. Наличие или подозрение на активную ретинобластому или хориоидальную меланому глаза ставят под сомнение проведение операции ввиду высокого риска диссеминации злокачественной опухоли.
При удалении эпиретинальной мембраны или лечении макулярных разрывов использование лекарственных препаратов из группы системных антикоагулянтов и дезагрегантов (например, аспирина или варфарина) является относительным противопоказанием для проведения операции витрэктомии. Тяжелые системные коагулопатии также требуют пристального внимания со стороны врача, поэтому во время проведения операции витрэктомии необходимо следить за состоянием свертывающей и противосвёртывающей системами, и при необходимости проводить коррекцию.
Факторы риска
Частота развития ретинопатии недоношенных зависит от нескольких факторов: условия жизни новорожденного, наличие других заболеваний у матери или плода, своевременность диагностики и лечения. Также возникновению заболевания способствуют:
- Многоплодие. Несколько детей, родившихся сразу, имеют обычно низкую массу.
- Заболевания матери, которые вызывают гипоксию плода: гестоз, кровотечение в родах, хронические инфекции. Также кислородное голодание может вызвать курение.
- Кислородотерапия, проводимая при угрозе смерти новорожденного, родившегося недоношенным.
- Наличие у недоношенного младенца анемии, сепсиса, ацидоза.
- Переливание крови и дополнительная вентиляция легких, назначаемые в некоторых случаях детям при рождении раньше срока. Если малыш провел в условиях вентиляции органов дыхания более 5 дней, то вероятность возникновения у него ретинопатии значительно повышается. Эта же тенденция наблюдается при кислородотерапии, которая длится 3 недели.
Существует также версия о генетической предрасположенности к ретинопатии. Но не все медики придерживаются этой точки зрения. Независимо от причин заболевания, оно в 80% случаях проходит в своем развитии 5 стадий. Рассмотрим степени ретинопатии у недоношенных детей.
Диабетическая ретинопатия: лечение
Эта патология является вторичной, поэтому лечение направлено, прежде всего, на борьбу с сахарным диабетом. Необходимо препятствовать гипергликемии, что достигается за счет лекарственных препаратов и диеты. При прогрессирующей диабетической ретинопатии проводится лазерная коагуляция сетчатки, с помощью которой удается подавить неоваскуляризацию, то есть рост новых сосудов. Это позволяет предотвратить отслоение сетчатой оболочки.
Есть несколько методик, используемых сегодня в офтальмологии для проведения лазеркоагуляции. Суть любой из них сводится к следующему:
- разрушение области гипоксии внутренней оболочки и роговицы, которая является причиной образования новых сосудов;
- нормализация поступления полноценного объема кислорода к сетчатке из сосудистой оболочки;
- ликвидация новообразованных сосудистых сеток.
При непролиферативной диабетической ретинопатии, которая сопровождается макулярным отеком, назначается барьерная лазерная коагуляция. В ходе такой процедуры на сетчатку наносятся парамакулярные коагулянты в несколько рядов, которые образуют решетку. Такая многослойная сетка препятствует появлению новых патологических сосудов. При наличии микроаневризм, мелких геморрагий, экссудатов различного типа выполняется фокальная лазерная коагуляция. Препролиферативная стадия лечится с помощью панретинальной лазеркоагуляции. В процессе данной процедуры коагулянты наносятся на всю сетчатую оболочку, кроме макулы.

Лазерная коагуляция — это операция безопасная и малотравматичная, но при этом очень результативная, особенно при непролиферативной и препролиферативной стадиях заболевания. Проводится процедура под местной анестезией в амбулаторных условиях. Готовиться к ней не нужно. Осуществляется коагуляция с помощью специального аппарата и лазерного луча направленного действия, которым прижигаются патологические сосуды. Попутно формируются пути альтернативной поставки кислорода в сетчатую оболочку. Длится такая операция не более получаса. В ходе нее пациент не чувствует боли и иного дискомфорта. Госпитализация не требуется. Но эффективность процедуры ограничена двумя стадиями диабетической ретинопатии. При тяжелом поражении глаз проводится хирургическая операция — витрэктомия.
Данная процедура основана на удалении стекловидного тела (или его части) с его заменой на полимер, солевой раствор или другое вещество. Проводится операция в стационаре. Перед ней нельзя принимать пищу порядка 12 часов и пить воду. Длится витрэктомия примерно 2 часа под общим наркозом или местной анестезией в зависимости от состояния больного. Хирург делает надрез на роговице, проникает во внутренние части глазного яблока и удаляет стекловидное тело. Вместо него вводится другое вещество, которое впоследствии рассасывается, а глаз вновь заполняется внутриглазной жидкостью. После операции пациенту на протяжении 2-х недель запрещается:
- много читать и сидеть за компьютером, утомлять глаза;
- заниматься спортом, поднимать тяжести;
- ходить в бассейн, баню, сауну.
Операция способна вызвать осложнения: отслойки сетчатки, прогрессирование катаракты, помутнение роговицы, эндофтальмит. Но выявляются они крайне редко. В принципе, витрэктомия — это безопасный способ лечения, который позволяет справиться с тяжелой формой диабетической ретинопатии.