Псевдомембранозный колит: симптомы и лечение
Содержание:
Введение
Fleischner Society (FS) — это международное научное сообщество экспертов радиологов, занимающихся заболеваниями грудной клетки. Одна из основных задач этой организации — публиковать согласованные позиции (Fleischner Position Papers) по сложным или новым вопросам, в том числе в области заболеваний легких. О высоком рейтинге этих документов свидетельствует тот факт, что они публикуются в лучших журналах в области пульмонологии, а представленные в них концепции отражены в рекомендациях, разработанных наиболее важными сообществами пульмонологов в мире, такими как American Thoracic Society (ATS) или European Respiratory Society (ERS). В середине 2020 года журнал «The Lancet Respiratory Medicine», имеющий наивысший импакт-фактор в пульмонологии, опубликовал позицию FS по интерстициальным изменениям легких, случайно обнаруженным при компьютерной томографии (КТ)1, ключевые концепции которой будут представлены и прокомментированы в этой статье.
Все более частое выполнение КТ выявляет изменения, которые могут соответствовать интерстициальной болезни легких (ИБЛ) у людей без симптомов заболевания легких и без результатов других исследований, указывающих на ИБЛ. Такая ситуация типична, например, у людей, которым делали КТ в рамках скрининговой программы в направлении рака легких или по другим показаниям, и даже во время КТ брюшной полости (когда обнаруживаются изменения нижних отделов легких). Многие исследования, опубликованные в последние годы, описывают интерстициальные легочные аномалии (ИЛА), часто интерпретируемые как доклинические изменения, предшествующие развитию ИБЛ. Например, в когорте Framingham Heart Study 7 % исследуемых имели ИЛА, а этот процент был значительно выше у пациентов с мутацией, предрасполагающей к развитию идиопатического фиброза легких (ИФЛ).2 В другом исследовании ИЛА были связаны с более высокой частотой респираторных симптомов и худшими результатами функциональных исследований легких.3 В большом проспективном исследовании с участием 4 когорт пациентов ИЛА были обнаружены у 7–9 % исследуемых, прошедших КТ, а наличие ИЛА было связано со значительно большим риск смерти от любой причины4. Обнаружение ИЛА имеет значение, поскольку при дальнейшем наблюдении эти изменения прогрессируют примерно в 20 % случаев в течение 2 лет и примерно в 40 % случаев в течение 5 лет.1 В связи с более частым описанием изменений по типу ИЛА было необходимо разработать диагностические критерии для ИЛА и рекомендации для клиницистов по ведению пациентов с такими изменениями.
Позиция FS относительно ИЛА включает информацию о:
1) определении и терминологии ИЛА
2) стандартизации радиологических протоколов, используемых у пациентов с ИЛА
3) корреляции ИЛА с результатами гистопатологических исследований
4) факторах риска возникновения ИЛА
5) риске прогрессирования ИЛА, влиянии диагностирования ИЛА на риск смерти и риск осложнений химио- и лучевой терапии у пациентов с раком легких
6) дальнейшем ведении пациента с диагностированными ИЛА
7) значении автоматических количественных измерений плотности легочной ткани на КТ
8) направлении дальнейших научных исследований.
В этой статье я сосредоточусь только на пунктах 1 и 6, которые важны для врачей, занимающихся диагностикой и лечением пациентов с обнаруженными ИЛА при КТ. Если вас интересуют другие вопросы (особенно, если вы радиолог и исследователь), вы можете обратиться к первоисточнику.
Почему возникает болезнь Крона?
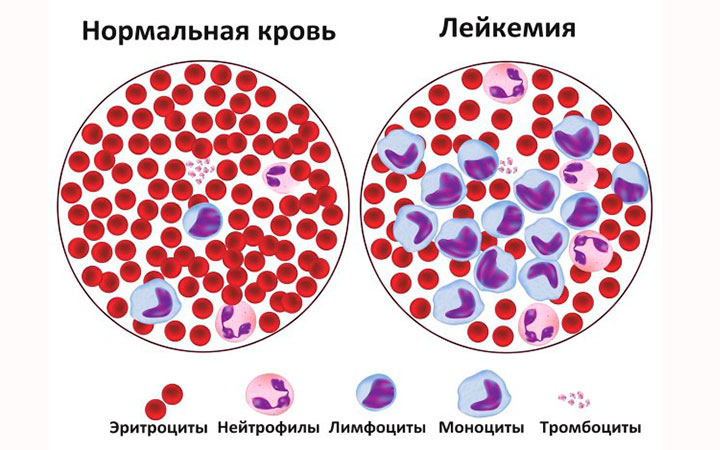
Причины возникновения болезни Крона точно не установлены. Имеется несколько теорий на этот счет. Наиболее популярная из них гласит, что значительная роль принадлежит неправильной работе иммунной системы. Она начинает воспринимать в качестве чужеродных агентов компоненты пищи, полезные для организма вещества, бактерии, входящие в состав нормальной микрофлоры. В результате белые кровяные тельца, — лейкоциты, — накапливаются в стенке кишечника, развивается воспалительный процесс.
Однако, ученые затрудняются сказать, является ли изменение работы иммунной системы причиной или следствием болезни Крона.
Другие возможные причины заболевания:
- Генетические нарушения: у 5-10% пациентов есть близкие родственники, у которых тоже диагностирована болезнь Крона.
- Нарушения работы иммунной системы, в том числе аллергии, аутоиммунные реакции и заболевания. Кроме того, причиной развития болезни Крона могут стать перенесенные ранее бактериальные или вирусные инфекции, которые могут спровоцировать нарушение иммунного ответа.
- Курение. По данным статистики, у курильщиков болезнь Крона развивается в 2 раза чаще, чем у некурящих людей. Если пациенты продолжают курить, то заболевание протекает у них тяжелее.
- Образ жизни. Чаще всего данная патология регистрируется в экономически развитых странах, причем рост заболеваемости отмечается с 50-х годов ХХ века, когда началось общее улучшение благосостояния стран Европы и США.
Псевдомембранозный колит: обычный дисбактериоз или специфическое осложнение?
Псевдомембранозным колитом (ПМК), или энтероколитом, вызванным Clostridium difficile, называют воспаление толстого кишечника. Заболевание проявляется токсическим поражением слизистой оболочки кишки с формированием псевдомембран в виде бледных бляшек над участками омертвения. Непосредственной причиной этого состояния является влияние на организм токсинов, продуцируемых микроорганизмом Clostridium difficile. Этот микроб входит в состав микробиома кишечника, занимая десятые доли процента от общего пула бактерий. До 3% здоровых лиц являются носителями Clostridium difficile, а среди пациентов, получающих антибактериальную терапию, это число увеличивается до 11%.
Ряд причин, угнетающих нормальную кишечную микрофлору, приводит к неконтролируемому размножению клостридий. Продуцируемые в процессе жизнедеятельности микроорганизмов токсины вызывают гибель клеток толстой кишки, отек подслизистого пространства, геморрагии в стенке кишечника и разрушение ее вплоть до перфорации.
Предрасполагающими факторами развития клостридиального дисбактериоза являются состояния, угнетающие иммунную систему организма и общую его реактивность. Так, псевдомембранозный колит чаще встречается в следующих случаях:
- Пожилой и старческий возраст.
- Перенесенные оперативные вмешательства на органах брюшной полости.
- Онкопатология.
- Почечная или печеночная недостаточность.
- Хронические заболевания кишечника.
- Прием цитостатических препаратов.
К сожалению, это не означает, что молодой и сильный организм застрахован от специфического клостридиального поражения толстого кишечника
Немаловажное значение в развитии данной болезни имеет длительное употребление антибактериальных препаратов. Псевдомембранозный колит — одна из серьезных причин, по которым самолечение антибактериальными препаратами строго запрещено.
ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ЗАБОЛЕВАНИЯ
Основная причина – это прием антибактериальных препаратов (пенициллинов, цефалоспоринов, офлоксацина, левофлоксацинов и пр). Риск возникновения мембранозного колита усиливается:
- при приеме нескольких антибиотиков одновременно;
- при проведении интенсивной терапии;
- при диагностировании опухолей с помощью определенных лекарственных препаратов;
- при лечении, которое включает использование средств, снижающих деятельность иммунной системы;
- при применении дополнительно антидиарейных, нестероидных противовоспалительных средств (НПВС), цитостатиков и нейролептиков.
Кроме того, к провоцирующим факторам относятся:
- хронические заболевания кишечника;
- диагностированная онкология;
- нарушение кровообращения в ЖКТ;
- операции на органах ЖКТ;
- частое проведение таких диагностических процедур, как колоноскопия или ректороманоскопия.
СИМПТОМЫ МЕМБРАНОЗНОГО КОЛИТА
- диарея: в зависимости от степени тяжести заболевания, диарея случается от 3 до 30 раз в сутки (это может продолжаться в течение нескольких месяцев). Может быть постоянной либо чередоваться с нормальным стулом. При этом характерно наличие кровяных выделений и слизи;
- болезненные ощущения в брюшной полости без четкой локализации: носят постоянный или временный характер и усиливаются при позывах сходить в туалет, а также при нажатии на живот. Кроме того, возможны вздутие живота и метеоризм;
- повышенная температура тела. В тяжелых случаях – до 40 °С, в среднем температура повышается до 37-38 °С;
- в некоторых случаях возможны рвота, тошнота, повышенная слабость и постоянная утомляемость;
Признаки заболевания могут проявляться как во время лечения антибиотиками (особенно при длительном их употреблении), так и после него. Симптоматика выглядит по-разному:
- легкая форма характеризуется нечастой диареей (не более 5 раз в сутки) и болезненностью в животе (все признаки исчезают при отмене назначенных препаратов);
- средняя степень тяжести – это жидкий стул, который случается до 15 раз в сутки, сопровождается слизью и кровяными выделениями, повышенной температурой и усилением боли в брюшной полости (как правило, это нижняя часть живота с левой стороны);
- при тяжелой форме отмечается высокая температура, частота диареи повышается до 30 раз в день, нередко возникают осложнения в виде обезвоживания и разрыва кишечника.
Лечение
Это тот случай, когда любые самостоятельные действия запрещены — при первых же признаках заболевания необходимо обращаться к врачу. Сразу посещают гастроэнтеролога — такие специалисты есть в АО «Медицина» в Москве. Каждый пациент, который обратится за помощью в клинику, пройдет тщательную диагностику и получит грамотные рекомендации по любому вопросу.
Обычно лечение спастического колита включает консервативные методы и диету. Пациенту назначают разные медикаменты:
- спазмолитики,
- ферментные средства,
- лекарства против диареи,
- энтеросорбенты,
- противовоспалительные,
- лекарства для восстановления микрофлоры.

Ничего из этого нельзя употреблять самостоятельно. Список подходящих медикаментов немаленький, но их комбинация — сложный процесс, за который несет ответственность лечащий врач. Что касается народных способов лечения, то в редких случаях доктор может порекомендовать отдельные травяные сборы — но это лишь небольшое дополнение к общему плану. Такие средства никак не заменяют традиционные лекарства.
Диета при спастическом колите очень важна. Правильное питание помогает выздоравливать и держать заболевание под контролем. Обычно из рациона исключают мучную продукцию, маринованные, острые, жареные и очень жирные блюда, молоко
Диета может быть индивидуальной, потому что важно убрать продукты, стимулирующие повышенное газообразование — а у разных пациентов это разные вещи.
При этом диета при спастическом колите подстраивается и под основные симптомы конкретного пациента. Если он страдает запорами, нужно есть больше продуктов с клетчаткой (но ни в коем случае не слабительные), если диареей — блюда, которые могут закрепить стул. Все обсуждается индивидуально.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
Лечение
Одним из важнейших этапов лечения является отмена антибиотика вызвавшего заболевание (если это возможно). При легкой степени инфекции этого бывает достаточно для выздоровления . При необходимости продолжения антибиотикотерапии лучше использовать препараты реже вызывающие развитие клостридиальной инфекции: аминогликозиды, сульфаниламиды, макролиды, тетрациклин и фторхинолоны.
В случае более тяжелого течения данной патологии необходимо назначение препаратов направленных на подавления Clostridium difficile. В качестве лечения выбора рассматривается Метронидазол 250 мг 4 раза в сутки или 500 мг 3 раза . Ванкомицин (125 мг 4 раза в сутки) применяется при непереносимости метронидазола или его неэффективности . Эффективность обеих препаратов сходна . В обоих случаях длительность терапии 10-14 дней (улучшение состояние должно наступить в течение 72 часов). Если пациент продолжает лечение другими антибиотиками то метронидазол (ванкомицин) должен применяться весь период лечения и неделю после его прекращения . Ванкомицин практически не всасывается и, следовательно, дает меньше побочных эффектов, но значительно дороже метронидазола.
Антиперистальтические агенты категорически противопоказаны. В качестве адсорбента рекомендуется холестирамин , но т.к. в России он отсутствует, мы с успехом вместо него используем смекту (в стандартных дозах). У пациентов с тяжелым колитом, которые не могут принимать препараты перорально, применяется метронидазол внутривенно, он выделяется в желчь и достигает достаточно высокой концентрации в просвете ЖКТ, но не ванкомицин т.к. при парентеральном введении последний в просвет ЖКТ практически не экскретируется. Впрочем, можно вводить ванкомицин (парентеральная форма) через назогастральный зонд или непосредственно в толстую кишку . Не следует забывать о полноценной регидратации (пероральной или инфузионной) и коррекции электролитных нарушений.
В 10-20 % случаев при прекращении лечения возникает рецидив заболевания . Он проявляется повторным возникновением симптомов через 3-21 день после прекращения применения метронидазола или ванкомицина. В таких случаях показана повторная терапия метронидазолом или ванкомицином, разумным является добавления лактобактерий и пробиотиков (хотя их эффективность не доказана).
У 0.4 %- 3,6 % пациентов требуется хирургическое лечение . Наиболее частыми показаниями к операции является перитонит и токсическая дилатация толстой кишки с высоким риском перфорации. Операцией выбора является субтотальная колэктомия, но уровень летальности при ее выполнении достигает 57 % .
В заключение приведем схему лечения применяемую нами:
- Отмена антибиотиков (если возможно) или замена их на относительно безопасные (аминогликозиды, макролиды, фторхинолоны).
- Отмена всех антиперистальтических агентов и опиойдных анальгетиков.
- Смекта (стандартная дозировка).
- Линекс или хилак-форте (стандартная дозировка).
- Метронидазол 250 мг 4 раза в день (при системных проявлениях, частоте стула более 4 в сутки или необходимости продолжать антибиотикотерапию).
- Ванкомицин 125 мг 4 раза в сутки (при непереносимости, неэффективности метронидазола или при тяжелой инфекции).
- Метронидазол внутривенно (ванкомицин через назогастральный зонд) при невозможности самостоятельного приема препаратов.
- Коррекция водно-электролитных нарушений.
Диагностика
В Клинике ЭКСПЕРТ отработан четкий алгоритм диагностики язвенного колита. Необходимое комплексное обследование включает:
Лабораторные методы
- исключается инфекционная природа заболевания: исследуется кал и кровь больного на бактерии, вирусы, простейшие и грибы.
- выполняются клинический, биохимический анализ крови, копрограмма
- проводится иммунологический скрининг на воспалительные заболевания кишечника (кровь на ASCA, рANCA)
- исследуется кал на кальпротектин (отражает наличие воспаления в кишечник)
Инструментальные исследования
УЗИ брюшной полости. Оцениваются косвенные признаки воспаления кишечной стенки, а также изменения со стороны других органов желудочно-кишечного тракта для исключения осложнений заболевания, а также сопутствующей патологии).
Ректороманоскопия с биопсией
Очень важно оценить состояние поверхности слизистой оболочки, а также выполнить биопсию с дальнейшим исследованием кусочка слизистой морфологом.
ФГДС. Визуализация пищевода, желудка и двенадцатиперстной кишки необходима для исключения признаков болезни Крона в них, так как с этим заболеванием всегда ведется дифференциальный диагноз при подозрении на язвенный колит.
Колоноскопия с биопсией. Является очень важным исследованием
Это достаточно сложный метод исследования, несущий определенные риски, поэтому показания к его проведению должен определять врач, а выполнять высококвалифицированный специалист.
Тест «Colon View». Диагностирует риски появления опухоли в кишке у пациентов, длительно страдающих язвенным колитом.
Профилактика
Чтобы симптомы и лечение спастического колита обошли вас стороной, необходимо придерживаться следующих советов:
- Вести умеренно активный образ жизни. Часто моторика кишечника нарушается из-за того, что человек постоянно сидит и мало двигается.
- Исключить переедания и голодания. Питание должно быть регулярным и адекватным.
- Питаться здоровой пищей, делать ставку на сбалансированный рацион.
- Избегать стрессов, лечить нервные расстройства — всегда следить за состоянием своей психики.
- Соблюдать необходимые меры гигиены, регулярно проверяться на наличие паразитов, проводить профилактику их появления.
- Контролировать режимы сна и отдыха.
- При неприятных симптомах в области ЖКТ (даже незначительных) обращаться за консультацией к гастроэнтерологу.
Как и для многих других заболеваний, в данном случае профилактикой будет здоровый образ жизни и внимание к тем переменам, которые происходят в организме.
Диагностика
Начинается диагностика псевдомембранозного колита с осмотра пациента и сбора анамнеза. В зависимости от жалоб, с которыми обращается больной, осмотр проводит либо гастроэнтеролог, либо проктолог.
Диагностика включает забор мазка из заднего прохода, колоноскопию, ректороманоскопию, эндоскопию, УЗИ брюшной полости, КТ (либо МРТ), рентгенографию. Необязательно проводятся все исследования сразу — в ряде случаев диагностические методы могут расширять или наоборот, применяться в ограниченном количестве.
Также у пациента берут общий анализ крови и кал на исследование его состава.
Антибиотики и диарея

Антибиотики не обладают системой «прицельного поражения». Назначая пациенту противомикробный препарат, врач всегда готов к тому, что вместе с патогенным микроорганизмом пострадает и все остальное сообщество кишечных бактерий. Именно поэтому применение сильных антибактериальных препаратов в условиях стационара или хотя бы под контролем лечащего врача учитывает не только чувствительность предполагаемого возбудителя, но и подразумевает назначение противогрибковых средств и пробиотиков.
Однако даже эти меры предосторожности порой оказываются неэффективны, и пациенту, получающему противомикробные средства, все равно приходится сталкиваться с диареей.
Начало клостридиального дисбактериоза в 100% случаев сопровождается жидким стулом. Это может случиться как на фоне лечения, так и после него (диагноз ПМК устанавливают даже спустя 4-6 недель после окончания антибактериальной терапии). И если лечение ПМК в легкой форме может ограничиться всего лишь отменой антибиотика, что можно сделать и в домашних условиях, то специфическое лечение среднетяжелых и тяжелых форм болезни возможны только в условиях стационара.
Какие же антибиотики приводят к чрезмерной активности Clostridium difficile?
- Линкозамиды (линкомицин, кларитромицин).
- Макролиды (эритромицин).
- Левомицетины.
- Пенициллины.
- Цефалоспорины.
По сведениям некоторых ученых, любой противомикробный препарат может вызвать изменение кишечной микрофлоры и привести к преобладанию Clostridium difficile. Отличие данных групп антибиотиков заключается в многократном усилении токсического воздействия ядов микроба на кишечник.
Нарушения стула — не единственный симптом псевдомембранозного колита. К другим признакам болезни относятся:
- Интоксикационный синдром: слабость, головная боль, разбитость, сонливость.
- Повышение температуры тела (около 38°С).
- Резкие спазматические боли в животе (чаще в области сигмовидной кишки, то есть в нижней левой части живота).
Стул при ПМК жидкий, водянистый, кратность его колеблется от 5 до 30 раз в сутки. В связи с этим различают легкое, среднетяжелое и тяжелое течение болезни. Степень тяжести устанавливается не по количественным показателям, а исходя из объективного состояния пациента.
Чем сильнее выражен диарейный синдром, тем больше жидкости и солей теряет организм. Это приводит к нарушению электролитного баланса, изменениям со стороны сердечно-сосудистой системы в виде аритмий, снижению артериального давления, явлениям дегидратации. В тяжелых случаях возможно прободение стенки кишечника с развитием перитонита. При наличии диареи следует обязательно уведомить врача о предшествующем приеме антибиотиков.
Псевдомембранозный колит: симптомы
При псевдомембранозном колите сопутствующие симптомы напрямую зависят от того, насколько тяжело протекает воспалительный процесс.
Основным клиническим признаком при легком течении этой болезни является внезапно возникшая диарея, сопровождающаяся схваткообразной болезненностью в области живота. При этом стул имеет водянистую консистенцию, иногда в нем обнаруживаются слизистые примеси. Общее состояние пациента страдает умеренно. Может наблюдаться интоксикационный синдром, проявляющийся небольшим повышением температуры тела, слабостью и недомоганием, а также тошнотой. Как правило, если на этом этапе отменить антибактериальные средства, отмечается самостоятельное купирование всех вышеописанных симптомов.
При тяжелой форме этого заболевания симптомы выражены гораздо интенсивней. Основной жалобой в данном случае является изнуряющий понос. Стул имеет водянистую консистенцию и похож на «рисовый отвар», имеющий желтоватый или зеленоватый цвет. Важным моментом является наличие в нем слизи и крови. При этом кровь в испражнениях появляется уже с первых дней от начала заболевания. В обязательном порядке присутствует выраженный болевой синдром, имеющий схваткообразный характер. Чаще всего он определяется в левой половине живота, однако может быть и разлитым.
Как проводить профилактику скарлатины?
Для того, чтобы защититься от скарлатины, необходимо избегать общения с больным скарлатиной и носителями стафилококка. Но, к сожалению, это не всегда возможно. Ведь носители выглядят абсолютно здоровыми. Чтобы защитить себя и своего ребенка, нужно знать, какими путями передается заболевание.
- воздушно-капельный – заражение происходит при общении, пребывании в одном помещении
- пищевой (алиментарный) – стафилококки попадают на продукты, которые потом употребляет здоровый человек
- контактный – передача бактерий от больного человека к здоровому через бытовые предметы, игрушки, одежду
Скарлатина не настолько заразна, как другие инфекционные болезни, например, ветрянка. Можно находиться в одной комнате с больным и не заразиться. Восприимчивость к болезни зависит от иммунитета.Главные меры профилактики: выявление и изоляция больных. В коллективе, где находился больной, накладывают карантин сроком на 7 дней. Если ребенок ходил в детский сад, то в группу не принимают тех детей, кто не был в контакте с заболевшим. Их временно переводят в другие группы. В этот период проводят ежедневный осмотр всех детей или взрослых, которые были в контакте. В детских коллективах ежедневно меряют температуру, осматривают горло и кожу. Это необходимо для того, чтобы своевременно выявить вновь заболевших
Особое внимание обращают на признаки респираторной инфекции и ангины. Так как это может быть первыми симптомами скарлатины
Детей, которые общались с больным, не пускают в детские сады и первые два класса школы на протяжении 7 дней после контакта. Это необходимо для того, чтобы убедиться, что ребенок не заразился. Больного скарлатиной изолируют и допускают в коллектив через 22 дня от начала болезни или через 12 дней после клинического выздоровления. Всем, кто общался с больным, назначают Томицид. Препаратом необходимо полоскать или сбрызгивать горло 4 раза в день, после еды на протяжении 5 суток. Это помогает предотвратить развитие болезни и избавиться от стрептококков, которые могли попасть на носоглотку. Чаще всего лечение проводят дома. В стационар направляют больных с тяжелым течением болезни и в том случае, когда необходимо не допустить заражения маленьких детей или работников декретированных профессий. Это те люди, которые работают с детьми, в лечебных учреждениях и в сфере питания. Их госпитализируют на срок не менее 10 дней. Еще 12 суток после выздоровления такие люди не допускаются в коллектив.Если в семье заболел ребенок, то необходимо соблюдать такие правила:
- исключить общение с другими детьми
- поместить больного в отдельную комнату
- ухаживать за ребенком должен один член семьи
- не стирать вещи ребенка с бельем остальных членов семьи
- выделить отдельную посуду, постельное белье, полотенца, средства гигиены
- тщательно обрабатывать игрушки дезинфицирующим раствором, а потом споласкивать проточной водой
В помещении, где находится больной, проводят дезинфекцию. Это влажная уборка 0,5% раствором хлорамина. Также нужно регулярно кипятить белье и посуду заболевшего. Такие меры помогут не допустить распространение стрептококка и заражение окружающих.Диспансерный учет Для того, чтобы предупредить носительство стрептококка, больные находятся под наблюдением врача на протяжении месяца, после выписки из больницы. Через 7 дней и через месяц проводятся контрольные анализы крови и мочи. При необходимости делают кардиограмму. Если в анализах не выявлены бактерии, то человека снимают с диспансерного учета.
Симптомы
На начальных стадиях симптомы псевдомембранозного колита могут быть не слишком разнообразными — обычно это боль в области живота и диарея. По мере развития заболевания количество симптомов увеличивается, поэтому проявляется следующее:
- Регулярная диарея, которая изнуряет пациента, сильно снижает качество его жизни.
- Изменение цвета каловых масс. Они приобретают зеленый оттенок. Также нередко в них наблюдаются примеси слизи и крови.
- Увеличение количества мочи.
- Обезвоживание — на фоне постоянной диареи.
- Повышенная температура тела, судороги.
- Слабость, быстрая утомляемость, головные боли.
- Проблемы с аппетитом — часто больной просто не может есть.
- Вздутие живота, схваткообразные боли — как правило, они локализуются в левой части.
- Учащенный пульс, сниженное давление.
Очевидно, что такие симптомы псевдомембранозного колита не являются специфическими — они могут встречаться и при других заболеваниях ЖКТ, поэтому для точного диагноза потребуется комплексное, очень тщательное обследование.
Рекомендации
Для профилактики развития заболевания, а также рецидива, необходимо придерживаться правильного, сбалансированного и регулярного питания – избегать фаст-фуда, консервированных, ароматизированных продуктов, жареных, копченых; рекомендуется есть в одно и тоже время
Важно оградить себя от стрессовых ситуаций
В период обострения пациентам рекомендуется щадящая диета, соответствующая следующим требованиям:
- устранение грубой клетчатки (сырых овощей, ягод, фруктов, орехов, семечек, мака, кунжута, отрубей, бобовых и т.п.)
- продукты готовят на пару или отваривают
- теплую пищу протирают или (при запорах) отварные овощи натирают на крупной терке
- исключают химические раздражители кишечной слизистой (острые, соленые, маринованные, кислые продукты)
- рекомендуются высокобелковые продукты (постное мясо, индейка, нежирная речная рыба, яичный белок, соевые продукты, творог и др.)
- специальные продающиеся в аптеках лечебные смеси для питания («Модулен» и др.).
Все, что нужно знать о влиянии антибиотиков на микробиоту кишечника, и как ее восстановить, если вы недавно прошли курс лечения.
До открытия пенициллина в 1928 году люди часто становились жертвами бактериальных инфекций — иногда даже случайная царапина могла привести к смерти. Открытие и применение антибиотиков помогло спасти много жизней. Но со временем научное и медицинское сообщества поняли, что использование этих препаратов — метод, к которому следует прибегать в крайнем случае.
Все дело в принципе действия антибиотиков — уничтожая вредоносные бактерии, они лишают организм и хороших. Кроме того со временем бактерии становятся устойчивыми к препаратам. Разберемся, что делать, если вы прошли курс лечения антибиотиками.
Возможные осложнения. Болезнь Крона — предраковое заболевание
Болезнь Крона может осложниться состояниями, которые требуют хирургического лечения, такими как: кишечная непроходимость, нагноение, кишечные кровотечения, перитонит, образование свищей (патологических сообщений петель кишки между собой, с соседними органами, кожей).
Одно из самых тяжелых осложнений болезни Крона — злокачественное перерождение. Причем, если не применяются специальные методы диагностики, опухоль может долго никак себя не проявлять. Она начнет давать симптомы только на поздних стадиях, при этом зачастую обнаруживаются метастазы, прорастание в соседние органы.
Эффективным методом ранней диагностики предраковых заболеваний и злокачественных опухолей толстой кишки является колоноскопия. Это эндоскопическое исследование назначают пациентам с длительными болями в животе, когда их причина неизвестна, при подозрениях на болезнь Крона, неспецифический язвенный колит, онкологические заболевания. Также колоноскопию рекомендуется регулярно проходить всем людям старше 50 лет.
При болезни Крона в активной стадии колоноскопию проводить нельзя.
Вы можете пройти колоноскопию в клиниках «Евроонко» в Москве и Санкт-Петербурге — у нас это исследование выполняют опытные специалисты на современном оборудовании. После процедуры вы получите видеозапись с камеры колоноскопа, с которой в будущем можете обратиться к любому врачу. Для уменьшения дискомфорта колоноскопию можно провести в состоянии медикаментозного сна.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Вопросы и ответы
В чем главный признак спастического колита?
Главный признак этого заболевания — нарушение моторной функции кишечника. Это отражено в названии недуга: спастический — от слова «спазм».
Какие нарушения стула бывают при спастическом колите?
Это зависит от вида заболевания. У части пациентов наблюдается диарея, у другой части — запор. Нередки и смешанные случаи, когда эти состояния чередуются.
Насколько опасен спастический колит?
В сложных случаях спастический колит может приводить к серьезным нарушениям — вплоть до того, что потребуется операция на кишечнике. А если операцию не сделать, жизнь пациента будет под угрозой.
Причины
Основная причина псевдомембранозного колита — это нарушение кишечной микрофлоры. А оно происходит на фоне разных состояний и провоцирующих факторов, например:
- Длительный (либо бесконтрольный) прием определенных медицинских препаратов. Такой эффект антибиотики, цитостатики и т. д.
- Нарушения в электролитном и белковом обмене организма.
- Злокачественные опухоли, которые снижают защитные функции организма.
- Ослабление иммунитета после серьезных хирургических вмешательств.
- Постоянный контакт с пациентами, которые уже болеют таким колитом.
Обнаруживаются и другие причины псевдомембранозного колита, если речь идет об ослаблении иммунитета с одновременным нарушением кишечной микрофлоры.
Литература
- Alfa M. J., Dul T., Beda G. Sulrvey of incidence of Clostridiulm difficile infection in Canadian hospitals and diagnostic approaches// J. Clin. Microbiol. 1998. V. 36. P. 2076-2080.
- Barbut F., Kajzer C., Planas N., Petit J.C. Comparison of three enzyme immunoassays, a cytotoxicity assay, and toxigenic culture for diagnosis of Clostridium difficile-associated diarrhea. J Clin Microbiol 1993;31:963-7.
- Bartlett J. G. ANTIBIOTIC-ASSOCIATED DIARRHEA N Engl J Med, Vol. 346, No 56: 334-339.
- Dallal M.R. Fulminant Clostridium difficile: An Underappreciated and Increasing Cause of Death and Complications. Ann Surg. 2002 March; 235(3): 363–372.
- Fekety R. Guidelines for the diagnosis and management of Clostridium
difficile-associated diarrhea and colitis. Am J Gastroenterol 1997;92:739-50. - George R.H., Symonds J.M., Dimock F., et al. Identification of Clostridium difficile as a cause of pseudomembranous colitis. BMJ 1978;1:695.
- Hall I.C., O’Toole E. Intestinal flora in newborn infants with a description of a new pathogenic anaerobe, Bacillus difficilis. Am J Dis Child 1935; 49:390-402.
- Jacobs J., Rudensky B., Dresner J., et al. Comparison of four laboratory tests for diagnosis of Clostridium difficile–associated diarrhea. Eur J Clin Microbiol Infect Dis 1996;15: 561-6.
- Johnson S., Kent S.A., O’Leary K.J., et al. Fatal pseudomembranous colitis associated with a variant Clostridium difficile strain not detected by toxin A immunoassay. Ann Intern Med 2001;135:434-8
- Kelly C.P., Pothoulakis C., LaMont J.T. Clostridium difficile colitis. N Engl J Med 1994;330:257-62
- Kelly CP, LaMont JT. Clostridium difficile infection. Annu Rev /Med 1998;49:375-90.
- Kreutzer E.W., Milligan F.D. Treatment of antibiotic-associated pseudomembranous colitis with cholestyramine resin. Johns Hopkins Med J 1978;143:67-72.
- Malnick S., Zimhony O. Treatment of Clostridium difficile–Associated Diarrhea. Ann Pharmacother 2002;36:1767-75.
- Manabe Y.C., Vinetz J.M., Moore R.D., Merz C., Carache P., Bartlett J.G. Clostridium difficile colitis: an efficient clinical approach to diagnosis. Ann Intern Med 1995;123:835- 40.
- Mylonakis E., Ryan E.T., Calderwood S.B. Clostridium difficile–associated diarrhea. A review. Arch Intern Med 2001;161:525-33.
- Staneck J.L., Weckbach L.S., Allen S.D., et al. Multicenter evaluation of four methods for Clostridium difficile detection: immunoCard C. difficile, cytotoxin assay, culture, and latex agglutination. J Clin Microbiol 1996;34:2718-21.
- Teasley D.G., Gerding D.N., Olson M.M., et al. Prospective randomised trial of metronidazole versus vancomycin for Clostridium-difficile-associated diarrhoea and colitis. Lancet 1983;2:1043-1046.
- Wenisch C., Parschalk B., Hasenhundl M., Hirschl A.M., Graninger W. Comparison of vancomycin, teicoplanin, metronidazole, and fusidic acid for the treatment of Clostridium difficile-associated diarrhea. Clin Infect Dis 1996;22:813-8.
- Young G., McDonald M. Antibiotic-associated colitis: why do patients relapse? Gastroenterology 1986;90:1098-1099.
| назад |