Отек гортани
Содержание:
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
серьезно относиться к лечению любого насморка;
такое же внимание уделять лечению простудных заболеваний, а также болезней носоглотки;
постоянно промывать нос морской водой;
правильное питание, соблюдение питьевого режима, употребление необходимого набора витаминов;
одеваться по сезону, избегая переохлаждений и сквозняков;
поддерживать иммунитет (спать по 8 часов, придерживаться режима труда и отдыха);
избегать травм головы и носовой перегородки;
бывать на свежем воздухе, особенно в хвойном лесу, поддерживать физическую форму;
поддерживать здоровый микроклимат в доме: постоянное проветривание, увлажнение воздуха, особенно во время отопительного сезона;
санаторно – курортное лечение;
при подозрении на болезнь немедленно обратиться к отоларингологу.
Острый трахеит. Симптомы
При внедрении вирусов в клетки слизистой оболочки трахеи развивается местная реакция, которая приводит к возникновению таких клинических проявлений, как:
- кашель,
- избыточная продукция слизи,
- образование мокроты.
Могут наблюдаться и общие симптомы в виде интоксикации различной степени выраженности2:
- слабость,
- повышение температуры тела,
- боли в мышцах и суставах,
- головная боль.
Кашель – это сложная рефлекторная реакция, которая направлена на защиту бронхолегочной системы5. С одной стороны, кашель препятствует попаданию нежелательных частиц и веществ в бронхи, с другой, способствует выведению трахеобронхиального секрета (мокроты).
При трахеите кашель может быть навязчивым, частым, изнуряющим. Приступы учащаются ночью, могут сопровождаться болью, чувством царапания или саднения за грудиной и в области гортани5. Дыхательной недостаточности, как правило, не наблюдается5.
В начале болезни кашель сухой, непродуктивный5. После активизации выработки мокроты он становится влажным, что обычно приводит к улучшению состояния пациента5.
Голос при трахеите обычно глухой и хриплый5. Изменение голоса происходит из-за вовлечения в воспалительный процесс гортани и травматизации голосовых складок мощной воздушной волной во время кашля5. Сильнее травмирует гортань частый, приступообразный и сухой кашель5.

Причины острого трахеита
В большинстве случаев трахеит имеет вирусное происхождение4. Среди всех зарегистрированных случаев инфекционных заболеваний более 90% – это вирусные инфекции дыхательных путей2. Причем 51-60% заболевших составляют дети. Уровень заболеваемости у них в 4–8 раз выше, чем у взрослых3.
Наиболее часто ОРВИ вызывают вирусы гриппа, парагриппа, риновирус, аденовирус, респираторно-синцитиальный вирус (РС-вирус)9. Определить возбудителя удается не более, чем в 40–45% случаев9. Спровоцировать развитие трахеита также могут атипичные возбудители (Mycoplasma pneumoniae и Chlamydophila pneumoniae), частота обнаружения которых при трахеите составляет 2%4. Возможно сочетанное, вирусно-бактериальное поражение4.
Что делать, чтобы ситуация не повторилась?
Врачи неотложной помощи помогут снять отек и нормализовать дыхание
После этого внимание должно быть направлено на лечение инфекции, ставшей причиной тяжелого состояния. До окончательного выздоровления малыша сохраняется риск повторного развития приступа
Чтобы защитить кроху, мама должна строго следовать рекомендациям специалистов.
При простудах и заболеваниях горла у ребенка врачи обычно назначают препараты комплексного действия. Лекарства должны бороться с вирусами — основной причиной инфекций, бактериями и грибками, вызывающими осложнения, а также поддерживать защитные силы организма.
При воспалении слизистой гортани педиатр может назначить Деринат — эффективный спрей для лечения горла у детей и взрослых. Средство поможет снять воспаление и защитит от осложнений. Деринат — уникальный спрей, который обладает одновременно противовирусными, противобактериальными, противогрибковыми и репаративными (заживляющими) свойствами. Он ведёт борьбу с инфекцией — основной причиной боли в горле, а также восстанавливает и укрепляет пораженные клетки слизистой — первого защитного барьера на пути инфекции в организм, помогая им сопротивляться действию вирусов и бактерий.
Детский спрей от горла Деринат разрешено применять совместно с другими лекарственными препаратами. Благодаря его комплексному действию Деринат часто назначают при лечении заболеваний горла. Подробнее о порядке применения спрея с учетом возраста и состояния ребенка расскажет педиатр. Будьте здоровы!
Перед применением препарата изучите инструкцию.
Полезные статьи:
Обзор
Бронхит — это воспаление бронхов — дыхательных путей, по которым воздух поступает в легкие.
Бронхи — это главные дыхательные пути легких. Трахея человека (дыхательное горло) в нижней своей части разделяется на два бронха. Они в свою очередь делятся на мельчайшие разветвления внутри легких (бронхиолы).
Стенки бронхов выделяют слизь, которая улавливает пыль и прочие частицы, чтобы предотвратить раздражение. В большинстве случаев бронхит возникает из-за инфекции, вызывающей воспаление и раздражение бронхов, в результате чего они вырабатывают больше слизи, чем требуется. В этом случае ваш организм пытается вывести излишки слизи с помощью кашля.
Чаще всего бронхит проходит в течение 2–3 недель. Этот тип бронхита называется острым. Основной симптом острого бронхита — кашель, иногда с мокротой (слизью) желто-серого цвета. Также может возникать боль в горле, свистящее дыхание и заложенность носа, так как болезнь часто развивается на фоне простуды или гриппа.
В большинстве случаев бронхит легко лечится в домашних условиях, под контролем врача. На время лечения выдается больничный лист сроком 10–14 дней. Госпитализация в больницу не требуется. При появлении симптомов болезни желательно обратиться к врачу-терапевту. При необходимости терапевт отправит вас на консультацию к врачам узких специальностей: пульмонологу, фтизиатру, инфекционисту и прочим.
Без лечения выздоровление может затянуться на несколько недель, кашель, особенно в ночное время, изматывает силы больного, что приводит к ухудшению общего самочувствия и снижению работоспособности. Кроме того, без врачебного наблюдения острый бронхит часто переходит в пневмонию или хронический бронхит форму, который с годами приводит к необратимому снижению функции легких.
Особенно тревожным является появление крови в мокроте. Этот симптом требует обязательного обращения к врачу, так как может быть признаком опасных заболеваний: туберкулеза и рака легких.
В некоторых случаях симптомы бронхита могут быть затяжными. Если симптомы длятся, по крайней мере, 3 месяца, это называется «хронический бронхит». Наиболее распространенная причина хронического бронхита — курение. С течением времени табак наносит непоправимый урон бронхам, из-за чего они воспаляются. От хронического бронхита полностью вылечиться нельзя, но есть ряд лекарств, которые помогают облегчить его симптомы.
-
Хроническая обструктивная болезнь легких
У больных хроническим бронхитом может развиться другое заболевание, связанное с курением, — эмфизема, при которой воздушные мешочки в легких (альвеолы) повреждаются, и это вызывает одышку.
Если у вас одновременно развивается два заболевания — хронический бронхит и эмфизема, то в таком случае говорят, что у вас «хроническая обструктивная болезнь легких» (ХОБЛ).
Острый бронхит — одно из наиболее распространенных инфекционных заболеваний легких и одна из самых распространенных причин обращения к врачу-терапевту. Острый бронхит возникает у людей всех возрастных групп, но чаще всего он встречается у людей старше 40–50 лет. Пик заболеваемости приходится на зимнее время года. Бронхит часто сопровождает или является осложнением простуды или гриппа.
Классификация, типы опухоли гортани
Практически все злокачественные опухоли гортани — это плоскоклеточный рак, который развивается из клеток слизистой оболочки. Нередко этому предшествуют предраковые изменения. Зачастую дисплазия не трансформируется в рак и исчезает самостоятельно, особенно если устранены повреждающие факторы — например, человек бросил курить.
В некоторых случаях предраковые изменения трансформируются в «рак на месте» — in situ. Он не прорастает за пределы слизистой оболочки, при раннем обнаружении успешно поддается лечению. Рак in situ — это опухоль нулевой стадии. Если ее не лечить, в дальнейшем она прогрессирует. Градация на стадии различается в зависимости от того, в каком отделе органа находится злокачественная опухоль. В таблице в общих чертах приведена классификация по стадиям:
Стадия I
Над голосовыми связками: опухоль находится в пределах верхней части гортани, не распространяется на другие отделы и не нарушает работу голосовых связок. Не поражены регионарные лимфатические узлы, нет отдаленных метастазов.
В области голосовых связок: опухоль проросла глубже по сравнению с раком in situ, но не нарушает подвижность голосовых связок. Нет отделанных метастазов, не поражены лимфатические узлы.
Под голосовыми связками: опухоль находится в пределах нижнего этажа гортани, не распространяется в лимфатические узлы и не дает отдаленных метастазов.
Стадия II
Над голосовыми связками: опухоль распространилась более чем на один отдел гортани, но все еще не нарушает движения голосовых связок.
В области голосовых связок: опухоль распространяется более чем на один отдел гортани и/или нарушена подвижность голосовых связок.
Под голосовыми связками: опухоль распространяется более чем на один отдел гортани, может нарушать подвижность голосовых связок.
Стадия III
Над голосовыми связками: опухоль нарушает подвижность голосовых связок и/или прорастает в окружающие ткани.
В области голосовых связок, под голосовыми связками: опухоль нарушает подвижность голосовых связок, или распространяется в окружающие ткани, или имеется один очаг размерами менее 3 см в регионарных лимфатических узлах.
Стадия IV
Над, под и в области голосовых связок: опухоль сильнее распространяется в окружающие ткани, регионарные лимфатические узлы, имеются отдаленные метастазы.
Помимо плоскоклеточного рака, в гортани встречаются аденокарциномы. Они обнаруживаются очень редко, но в последние 20 лет, по данным статистики Великобритании, их распространенность растет.
Осложнения лимфаденита –
Что касается осложнений, то лимфаденит может осложниться аденофлегмоной, а последняя – привести к развитию флебита, тромбофлебита, сепсиса. Причинами осложнений обычно выступают:
- резкое ослабление иммунитета на фоне вирусных и инфекционных заболеваний,
- если в очаге воспаления кроме обычной микрофлоры (стафилококк, стрептококк) присутствуют еще и анаэробы, например, клостридии и фузобактерии,
- ошибки в постановке диагноза,
- несвоевременное начало лечения,
- неправильное лечение, включая попытки домашнего самолечения.
Профилактикой лимфаденита является своевременная санация полости рта, а также очагов острой и хронической инфекции в организме. Надеемся, что наша статья: Как лечить лимфаденит шеи – оказалась Вам полезной!
1. Высшее проф. образование автора по хирургической стоматологии, 2. На основе личного опыта в челюстно-лицевой хирургии и хирургической стоматологии,3. National Library of Medicine (USA),4. The National Center for Biotechnology Information (USA),5. «Амбулаторная хирургическая стоматология» (Безруков В.),6. «Детская хирургическая стоматология и челюстно-лицевая хирургия» (Топольницкий О.).
Миома матки — лечение
В зависимости от симптомов хирургическим путем удаляют либо всю матку с липомами, либо миоматозные узлы с сохранением матки, либо перекрывают кровоток к миомам приводящую к их разрушению. Локация миомы, ее тип и размер, определяют выбор врача по типу проведения миомэктомии:
-
Лапароскопия-проведение манипуляции через небольшие разрезы (3-4 см) в животе.
-
ФУЗ-абляция-прижигание ультразвуковыми волнами единичных миоматозных узлов (аппарат «Сургитрон»).
-
Гистероскопия-проведение операции через влагалище (малоивазивный метод) применяется в случаях небольших размеров миомы.
-
Эмболизации артерий матки-перекрытие просвета сосудов, питающих опухоль (применяется при планировании будущей беременности).
-
Гистрэктомия-полное удаление органа при патологическом увеличении миомы.
-
Полосная операция через разрез внизу живота. Производится в случаях симптомов сложных патологий.
Вид оперативного вмешательства согласовывается с пациенткой по рекомендации лечащего врача и на основании диагноза.
Лечение миомы матки народными средствами.
Народные средства лечения при миоме матки могут служить только для ускорения выздоровления и параллельно с назначенной врачом терапией. К популярным средствам можно отнести влагалищные тампоны с березовым дегтем и камфорным маслом, свечи из прополиса и масла чайного дерева, другие средства. Рецепты приготовления и лечения вы сможете найти в различных источниках, но обязательно, перед применением посоветоваться с вашим лечащим врачом.
Противопоказания при восстановлении.
Хотя данный вид манипуляции считается не сложным и с небольшим сроком восстановления (в среднем 2-3 недели). В этот период необходимо соблюдать следующие рекомендации:
-
Избегать перегрева органов малого таза (баня, сауна, солярий, длительное нахождение под солнцем).
-
Отказаться от сексуальных контактов (вагинального и анального)
-
Избегать физических и эмоциональных нагрузок (фитнес, поднятие тяжестей, быстрый бег и т. д.)
-
Отказ от вредных привычек (алкоголь, курение).
Особое внимание в этот период следует уделить правильному питанию. Рекомендуется составлять рацион, состоящий из овощей и фруктов (клетчатка позволит снизить количество эстрогена); морской рыбы; орехов в небольшом количестве (богаты на микроэлементы, которые нужны для восстановления клеток и соединительных тканей), зеленый чай.. Пророщенная пшеница, пшеничные и овсяные отруби не только поддержат иммунную систему, но и будут способствовать уменьшению веса.
Пророщенная пшеница, пшеничные и овсяные отруби не только поддержат иммунную систему, но и будут способствовать уменьшению веса.
Что вызывает токсико-аллергические поражения гортани?
Отек гортани при токсико-аллергических ларингитах относится к мембраногенным отекам, которые могут возникать при местных и общих воздействиях самых разнообразных факторов (инфекция, тепло, холод, различные вещества, лучистая энергия и т. д.). Повышение проницаемости капилляров, лежащее в основе патогенеза отека воспалительного и токсического характера, осуществляется при участии ряда веществ (гистамин, активные глобулины н др.), освобождающихся или образующихся в ткани при действии на нее раздражителя (патогенного фактора). Таким образом, токсигенное действие агента провоцирует проявление гуморальных механизмов аллергии, которые потенцируют действие первых и начинают играть собственную роль в возникновении отека.
С мембраногенными отеками тесно связан аллергический и анафилактический отек гортани. При типичных аллергических проявлениях (сывороточная болезнь, крапивница, ангионевротический отек Квинке, бронхиальная астма и др.) отек кожи и слизистых оболочек развивается также из-за нарушения проницаемости стенок капилляров, возникающего в результате реакции антиген — антитело.
Укусы жалящих насекомых, в особенности пчел и ос, в области лица, а иногда и слизистой оболочки полости рта и глотки нередко вызывают выраженные отеки гортаноглотки и гортани.
Ряд заболеваний почек, сердца и таких, как токсикоз беременных, сопровождающийся анасаркой, могут приводить к отекам гортани.
Медикаментозные отеки гортани чаще всего наблюдаются при интоксикациях йодсодержащими препаратами, салицилатами, препаратами белладонны, а также продуктами растительного и животного происхождения (баклажаны, грибы, земляника, сыры, морепродукты и др.); эти отеки развиваются медленнее аллергических, однако продолжаются дольше. За последние годы отмечены отеки гортани, возникающие в процессе антибиотикотерапии, особенно при назначении этих препаратов в виде ингаляций и аэрозолей.
Лимфаденит: лечение
В лечении лимфаденита главным является устранение причины его возникновения. Соответственно, при одонтогенном лимфадените в зависимости от состояния зуба и возраста ребенка – надо лечить или удалять причинный зуб. Если у взрослых сохранение зуба желательно проводить во всех возможных случаях, то у детей ситуация значительно сложнее. У детей воспаление у верхушки корня лечат только у постоянных зубов, молочные зубы подлежат обязательному удалению. Это связано с широкими корневыми каналами молочных зубов, несформированностью верхушек корней молочных зубов, на которых зияют огромные апикальные отверстия.
Такие зубы невозможно качественно запломбировать, плюс существует слишком большой риск травмы зачатка постоянного зуба. Многочисленные попытки лечения таких зубов заканчиваются почти в 100% случаев осложнениями – развитием гнойного периостита, воспалением и потерей зачатка постоянного зуба, иногда – сепсисом и даже летальными случаями. И это уже не говоря о том, что длительное наличие очага гнойного воспаления у ребенка влияет на весь организм, подавляет его иммунитет, способствуя возникновению частых инфекционных заболеваний, аллергических реакций, бронхиальной астмы и др. патологии. Об этом стоит помнить, когда не слишком компетентный врач предлагает не удалять такой зуб, мотивируя это возможными проблемами с прикусом в будущем.
Соответственно, если имеется возможность сохранить постоянный зуб у ребенка или у взрослого – проводится вскрытие зуба (удаление кариозных тканей, старой пломбы или коронки, ревизия корневых каналов) – для создания оттока гноя через корневой канал. Далее назначается общая терапия, и после прекращения гноетечения воспалительный очаг у верхушки корня зуба лечится стандартно, как при хроническом периодонтите, т.е. с закладкой в корневые каналы специальной лечебной пасты. Все эти действия позволят предотвратить дальнейшее поступление инфекции из очага воспаления – в лимфатические узлы.
1) Лечение серозного лимфаденита –
Тактика лечения серозного лимфаденита будет зависеть от того – на какой день после начала заболевания пациент обратился к врачу (чем раньше, тем больше шансов на успех консервативного лечения). В этом случае вначале используют консервативное лечение – компрессы с 5% раствором димексида, в котором растворяют противовоспалительные медикаментозные средства. Для этого надо к 10 мл 5% раствора димексида добавить по 1 мл раствора гидрокортизона, 50% раствора анальгина и 1% раствора димедрола.
Далее делают классический компресс на тот участок, где находится пораженный лимфатический узел. Раствором обильно смачивают марлевую салфетку, поверх нее накладывают полиэтиленовую пленку (для изоляции раствора от воздуха). Ни в коем случае не стоит делать компресс тепловым, накладывая поверх пленки какой-либо материал или полотенце. Тепловые процедуры, если это не 1-2 день развития заболевания, только усугубят застойные явления в лимфоузле и будут способствовать развитию патогенных микроорганизмов, т.е. переходу серозного воспаления в гнойное (по этой же причине не стоит делать УВЧ, повязки с мазью Вишневского).
Если ребенок или взрослый обращается к врачу в первые 2-3 суток от начала заболевания, наиболее эффективным является применение методов физиотерапии – фонофореза гидрокортизона, электрофореза димексида с антибиотиком и димедролом, лазеротерапии.
2) Лечение гнойных форм лимфаденитов –
Для лечения острого гнойного лимфаденита, обострения хронического гнойного лимфаденита, аденофлегмоны – применяется хирургия. Операция делается в условиях стационара под общим наркозом, причем обязательно выскабливание некротизированных тканей лимфатического узла из раны. При хроническом гиперпластическом лимфадените лимфоузел лучше удалить с последующим гистологическим исследованием (причем, если имеется свищевой ход с прорастанием грануляций к поверхности кожи – лимфоузел удаляют вместе со свищевым ходом).
После вскрытия абсцесса назначают физиопроцедуры — электрофорез ферментов, УВЧ, магнитотерапию, гелий-неоновое облучение, УФО. В зависимости от выраженности воспаления, интоксикации и состояния иммунитета – применяют различные медикаментозные препараты. Прежде всего это дезинтоксикационные и антигистаминные средства, иногда антибиотики. Антибиотики при воспалении лимфоузлов применяются не любые, а те, которые имеют свойство накапливаться именно в лимфатических узлах, например, ампициллин/ сульбактам, цефазолин, клафоран).
Удаление лимфоузла при гиперпластическом лимфадените –
Сколько стоит лечение рака гортани?
Стоимость лечения рака гортани зависит от объема и продолжительности лечения, вида хирургического вмешательства, необходимых препаратов и других процедур. Играет роль ценовая политика клиники. Дешевое лечение не всегда бывает оптимальным: врач может работать по устаревшим протоколам, использовать не самые эффективные препараты.
В Европейской онкологической клинике можно получить лечение на уровне ведущих западных онкологических центров по более низкой стоимости.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Диагностика патологии
Установить точный диагноз может только врач на основании полного обследования. Если есть аллергия в анамнезе, а отёк развивается стремительно, стоит вызвать бригаду скорой медицинской помощи. До приезда врачей стоит открыть окна или вывести человека на свежий воздух, убрать стесняющую одежду, дать антигистаминное средство согласно возрасту. Если течение не столь стремительно, можно обратиться к терапевту.
План обследования:
- сбор анамнеза (переохлаждение, дополнительные симптомы, контакт с больными и т. д.);
- осмотр;
- общий анализ крови;
- мазок с поверхности ротоглотки (при необходимости);
- УЗИ щитовидной железы (по направлению от эндокринолога).
Если терапевт не смог определить причину отёка, пациента направляют к оториноларингологу, аллергологу. Следующим этапом будет обращение к эндокринологу, инфекционисту флебологу. Но чаще всего проблема решается ещё в кабинете у терапевта.
Чем снять отек горла у ребенка до приезда врача?
Лекарства от горла для детей до консультации с доктором малышам давать нельзя. Но мама может облегчить состояние крохи в домашних условиях.
- Самое главное — спокойствие. Когда ребенок нервничает, дыхание учащается, одышка усиливается. С малышом нужно разговаривать тихим и уверенным голосом, не показывая своих страхов.
- Снять спазм и облегчить дыхание поможет увлажнение воздуха. Хорошо помогают расставленные в комнате емкости с водой или влажная ткань на радиаторах отопления. Можно отнести больного малыша в ванную комнату и посадить рядом с ванной, наполненной горячей водой.
- При отеке горла нельзя позволять ребенку ложиться, тем более — засыпать. В горизонтальном положении приток крови к гортани усиливается, что провоцирует дальнейшее развитие отека. Лучшее положение — полусидя, у мамы или папы на руках.
- Свежий прохладный воздух при отеке горла облегчает дыхание. Ребенка можно закутать в одеяло и вынести на балкон или хотя бы открыть окно в комнате.
- Стоит давать пить больше жидкости. Теплое щелочное питье, например, подогретое молоко с минеральной водой или содой, разжижает мокроту, поможет снять воспаление и уменьшить отек.
Причины возникновения ларингита
Воспаление гортани чаще всего возникает как осложнение вирусного или простудного заболевания, либо инфекционной болезни – скарлатины, коклюша, кори, туберкулеза, стафилококковой, стрептококковой инфекции и т.д. Ларингит редко развивается обособленно, обычно воспаление гортани возникает на фоне заболеваний других ЛОР-органов – ринита, фарингита, трахеита или бронхита.
Спровоцировать воспаление может длительное вдыхание загрязненного воздуха, химических веществ, курение, злоупотребление алкоголем, перенапряжение голосовых связок и желудочно-пищеводный рефлюкс и т.д. Наиболее опасным является ларингит аллергического характера, вследствие которого может произойти патологический отек и деструкция дыхательных путей.
Патологию может вызвать контакт с зараженными инфекционными заболеваниями, травма или повреждение гортани, хирургическое вмешательство на органах дыхания. Нередко воспаление возникает при длительном выдыхании холодного воздуха или употребления холодных продуктов или напитков, что часто случается у детей и взрослых в жаркие дни.
Частые заболевания глотки и гортани
В области глотки и гортани существует много различных структур и органов – и поэтому настолько различаются возможные жалобы и клинические симптомы. Хрипота и потеря голоса, кашель, боль в горле и проблемы с дыханием могут быть причиной визита к ЛОР специалисту. Ниже представлены наиболее частые патологические состояния в этой области.
Храп
По определению, храп – это громкий звук, возникающий во время сна в верхних дыхательных путях. Это означает, что одна или несколько мягких тканей в этой области вибрируют. Храп (ронхопатия) обычно имеет несколько причин возникновения одновременно, которые часто усиливают друг друга. Следует понимать, что храп не является заболеванием – это симптом при различных патологических состояниях, в основном в области глотки и гортани.
Храп – симптомы, причины, осложнения
Ларингит
Ларингит вызывает воспаление слизистой оболочки гортани. Он может быть острым или хроническим. Заметным симптомом при этом состоянии является хрипота, отсутствие голоса и ощущение сухости. Это может произойти в любом возрасте. Особыми формами или псевдогруппами особенно часто поражаются дети, например воспаление надгортанника (эпиглоттит).
Ларингит
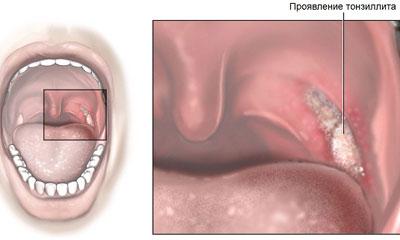
Тонзиллит
Тонзиллит (ангина, тонзиллофарингит и др.) – это болезненное воспаление миндалин или так называемого лимфатического глоточного кольца. Это состояние обычно вызывается бактериями (особенно стрептококками группы Lancefield A), реже вирусами.
Он может произойти как локализованное заболевание или как сопутствующая инфекция, например при скарлатине.
Острый тонзиллит поражает в основном детей школьного возраста, меньше грудных детей и взрослых.
Во многих случаях симптоматическое лечение симптомов является достаточным, но иногда требуется применение антибиотиков или хирургическое вмешательство – особенно при хроническом тонзиллите.
- Ангина
- Хронический тонзиллит
Миндалины и аденоиды
Миндалины расположены в глотке (эпифаринксе) и является частью защитной системы организма. В детстве они часто физиологически увеличиваются – признак того, что иммунная система работает на полной скорости на этом этапе жизни. Однако, чрезмерное увеличение миндалин, может привести к различным заболеваниям и требует хирургического удаления.
Миндалины в разговорной речи иногда упоминаются как “гланды”. Но это в корне не верно, так как эти образования не являются железой (от лат.glandula).
Носоглоточная миндалина является третьей миндалиной, располагающаяся в носоглотке. Аденоиды или аденоидные вегетации – патологическое увеличение носоглоточной миндалины, приводящее к различным осложнениям. В зависимости от степени увеличения и ограничения дыхания назначается хирургическое лечение – эндоскопическая аденотомия.
Аденоиды
Фарингит
Воспаление горла (фарингит) является наиболее распространенной причиной боли в горле. Пусковым механизмом обычно являются вирусы простуды, но также может быть и бактериальная инфекция (особенно со стрептококк группы А).
Это различие важно для правильного лечения: хотя вирусный фарингит обычно проходит через несколько дней, инфекцию стрептококками группы А необходимо лечить антибиотиками. В противном случае, возможны разные осложнения
Фарингит