Гормон фсг в крови
Содержание:
Диагностика гиперменструального синдрома
Поскольку такое состояние вызывается целым рядом причин, его диагностика – сложный процесс. Пациенткам назначаются:
- Анализ крови, в котором определяют уровень гемоглобина и показатели эритроцитов. Это дает возможность оценить степень возникшей анемии.
- Анализ мочи, выявляющий нарушения работы почек и печени, которые также могут служить причиной гиперменструальных проявлений. При почечных патологиях урина красноватая или мутная, а при печеночных – темная. В анализе обнаруживаются примеси крови, гноя, печёночные пигменты.
- Биохимическое исследование крови на максимальное количество показателей. Это нужно, чтобы выяснить состояние печени, почек, сердца, обменных процессов.
- Кровь на гормоны. Определяется концентрация гормонов, вырабатываемых щитовидной железой, яичниками, надпочечниками и гипофизом. С помощью такого исследования можно понять, есть ли у больной эндокринные патологии.
- Анализ на свертываемость крови и длительность кровотечения. Исследуются также генетические мутации, вызывающие дефицит факторов гемостаза – веществ, благодаря которым происходит образование кровяных сгустков.
- УЗИ органов малого таза назначается для выявления опухолей, кист, полипов, очагов аденомиоза. С помощью ультразвуковой диагностики врачи определяют состояние внутреннего маточного слоя, нарушение состояния которого приводит к гиперменструальному синдрому.
По результатам диагностических процедур врач ставит диагноз и назначает лечение, направленное на устранение или коррекцию причин обильных критических дней.
Лечение
Назначаемое лечение зависит от причины кровянистых выделений:
- При гормональном дисбалансе назначаются противозачаточные таблетки, содержащие гормоны, которые позволяют выровнять цикл. Если женщина уже принимает такие лекарства и у неё возникли мажущие выделения, врач подберет другое средство.
- При обнаружении патологий шейки матки – дисплазии, полипов, кист – проводится их удаление с помощью лазера или радионожа. Методика не оставляет рубцов и не затрудняет впоследствии открытие матки в родах.
- При наличии миом, фибромиом, кист и других маточных новообразований проводится их удаление. Современная медицина позволяет это делать с помощью малотравматичных эндоскопических методов, не оставляющих рубцов и следов на теле.
- При инфекциях показаны антибиотики и другие препараты, уничтожающие возбудителей болезней.
При необходимости назначаются кровоостанавливающие, противовоспалительные, рассасывающие и другие препараты.
Что нужно знать о кровянистых выделениях
Любая потеря крови, которая происходит вне нормального менструального цикла, должна быть оценена гинекологом, будь то легкое (кровянистые выделения) или сильное кровотечение.
Однако обратите внимание, что, согласно многочисленным научным источникам, одна из наиболее частых причин межменструальных выделений – стресс, поэтому этот симптом не должен приводить к преждевременным тревогам и опасениям по поводу злокачественных новообразований. Кровотечение часто возникает как одиночный симптом, но также оно может сопровождаться другими симптомами, связанными с основной патологией:
Кровотечение часто возникает как одиночный симптом, но также оно может сопровождаться другими симптомами, связанными с основной патологией:
- боль в животе или тазу;
- выделения из влагалища;
- астения и общее недомогание;
- тошнота и рвота;
- усталость и чувство утомления;
- бледность и тахикардия.
Тахикардия
Диагностика таких состояний основана на распознавании симптома и связанных с ним признаков
Также важно сразу выполнять инструментальные тесты, например, трансвагинальное УЗИ, необходимое для выявления органических патологий
Терапия зависит от причины кровотечения, а также от возраста женщины и ее желания иметь потомство, выбор метода лежит на гинекологе.
Какие меры предпринимают при сильных кровопотерях во время менструации
Если имеется хоть малейшее подозрение на патологическое кровотечение во время месячных, первостепенной задачей является быстро и правильно его остановить. Обильные кровопотери могут быть очень опасными для здоровья, в частности может возникнуть анемия. Без помощи опытного высококвалифицированного врача не обойтись. Не нужно доводить состояние до критического. Чем раньше буде оказана медицинская помощь, тем больше вероятность избежать осложнений.
При обильных кровотечениях в первую очередь пациенткам назначают кровоостанавливающие препараты, затем в случае показаний и гормональные. Как правило, гормональные средства представлены оральными контрацептивами и их применяют при длительном курсе лечении. Схему приема, а также комбинацию таких средств доктор прописывает каждой пациентке индивидуально, учитывая особенности ее организма.
Выяснить причину кровотечения и одновременно остановить его можно при помощи выскабливания матки. Такую процедуру проводят только женщинам в возрасте постменопаузы или особам репродуктивного возраста. Подобным способом остановить кровотечение девушкам юношеского возраста, а также нерожавшим нельзя.
После обильного кровотечения в обязательном порядке женщинам назначают общеукрепляющую терапию. Врач может назначить прием иммуномодуляторов или витаминов.
Если причиной сильных кровотечений послужили эмоциональные потрясения, сильные стрессы, то пациенткам прописывают седативные препараты.
Если Вы чувствуете малейшие отклонения от нормы, и ваше самочувствие ухудшается, не откладывайте поход в медицинское учреждение. Также не нужно заниматься самолечением. Правильный диагноз может поставить только доктор на основании полученных результатов анализов. Народные средства лечения могут помочь в борьбе с заболеванием, но только в тех случаях, когда Вы точно знаете, что нужно лечить. В противном случае самостоятельная постановка диагноза, а тем более и самолечение могут привести даже к более тяжелым последствиям, нежели бездействие.
Современная медицина имеет в своем арсенале большое количество профилактических, диагностических процедур, а также щадящих методов лечения. Каждый день делаются новые открытия, разрабатываются более эффективные методы лечения. Диагнозы, которые раньше звучали, как приговор, на сегодняшний день излечимы. Так, ранее миому матки лечили только при помощи хирургической операции, удаляя опухоль вместе с маткой. Сегодня лечение такой патологии возможно при помощи эмболизации маточных артерий. Время проведения процедуры составляет от 15-ти до 40-ка минут. После данной несложной манипуляции проблема миомы решается, и способность к деторождению у женщин полностью восстанавливается.
Список литературы:
- Савицкий Г. А., Иванова Р. Д., Свечникова Ф. А. Роль локальной гипергормонемии в патогенезе темпа прироста массы опухолевых узлов при миоме матки //Акушерство и гинекология. – 1983. – Т. 4. – С. 13-16.
- Сидорова И.С. Миома матки (современные аспекты этиологии, патогенеза, классификации и профилактики). В кн.: Миома матки. Под ред. И.С. Сидоровой. М: МИА 2003; 5—66.
- Мериакри А.В. Эпидемиология и патогенез миомы матки. Сиб мед журн 1998; 2: 8—13.
- Бобров Б.Ю. Эмболизация маточных артерий в лечении миомы матки. Современное состояние вопроса // Журнал акушерства и женских болезней. 2010. №2. С. 100-125
- Б. Ю. Бобров, С. А. Капранов, В. Г. Бреусенко и др. Эмболизация маточных артерий: современный взгляд на проблему. «Диагностическая и интервенционная радиология» том 1 № 2 / 2007
Межменструальные кровотечения: когда есть повод для беспокойства
Слабые кровянистые выделения после месячных, которые происходят во время овуляции и быстро прекращаются, как правило, не должны вызывать беспокойства. Однако в этом случае гинеколога все-таки следует посетить, чтобы удостовериться в отсутствии серьезных заболеваний.
Если кровянистые выделения в середине цикла усиливаются, сопровождаются болью или не проходят через 2-3 дня, нужно без промедления обращаться за медицинской помощью. Специалист сможет определить, почему возникло межменструальное кровотечение, и назначит соответствующее лечение.
Если кровотечение становится сильным, а состояние женщины ухудшается, следует немедленно вызывать скорую помощь. Эти симптомы говорят о наличии серьезных проблем, многие из которых требуют неотложного хирургического вмешательства.
Продолжительность нормального менструального цикла
Длительность нормального менструального цикла составляет от 20 до 36 дней. Средним показателем считается 28 дней. В связи с этим, в древние времена цикличность процессов в женском организме связывали с движением луны.
Чтобы правильно рассчитать продолжительность цикла, необходимо отметить первый день менструации. Это день, в который появляются кровянистые выделения из влагалища. Последним днем считается день, предшествующий следующей менструации. Чтобы точно проследить цикличность этих процессов, женщине следует вести специальный календарь или пользоваться мобильным приложением. Делать это нужно минимум на протяжении трех месяцев.
На протяжении менструального цикла организм женщины проходит несколько физиологических фаз. Рассмотрим их в таблице.
| Дни цикла | Фазы изменений в эндометрии | Изменения в яичниках | Фазы гормональных изменений | Ощущения женщины |
| 1-5 день | Фаза менструации – отторжение маточного эндометрия и выведение его из организма в виде влагалищных выделений. | Фолликулярная фаза – в яичниках вызревают фолликулы. | Передней долей гипофиза активно вырабатывается фолликулостимулирующий гормон (ФСГ). Под действием этого гормона фолликулы продуцируют эстрадиол. | Женщина отмечает кровянистые выделения из влагалища. Часто появляются также тянущие боли внизу живота. |
| 5-15 день | Фаза активного роста эндометрия матки (пролиферативная фаза). | Продолжение фолликулярной фазы. Выделение доминирующего фолликула. | Выработка ФСГ снижается. В организме доминируют гормоны эстрогены – эстрадиол, эстрон и эстриол. | Специфических симптомов не отмечается. |
| 13-16 день | Эндометрий продолжает утолщаться. | Доминирующий фолликул разрывается и из него в просвет маточной трубы выходит яйцеклетка, готовая к оплодотворению. | Резко повышается уровень лютеинизирующего гормона (ЛГ). Это вещество вырабатывается передней долей гипофиза и провоцирует наступление овуляции. | Женщина отмечает увеличение объема и вязкости влагалищных выделений, одностороннюю боль внизу живота. |
| 16-28 день | Секреторная фаза – утолщение эндометрия за счет активации работы маточных желез. | Фаза роста желтого тела (лютеиновая). Желтое тело формируется и растет на месте разорвавшегося фолликула. | Снижается концентрация ФСГ, ЛГ и эстрогенов. Повышается уровень прогестерона, большая часть которого вырабатывается растущим желтым телом. | На фоне повышения уровня прогестерона у женщины может развиваться предменструальный синдром (обычно на 22 день цикла). |
| Наступает следующая менструация |
Если интервал между месячными увеличивается до 40 дней, говорят о нарушении менструального цикла – олигоменореи. Месячные при этом могут быть регулярными или нерегулярными. Связано это нарушение с патологиями работы яичников.
Нормальные месячные — это как: нормы для здоровых женщин
Главные характеристики стабильного менструального цикла:
- цикличность – три фазы менструального цикла должны сменить друг друга;
- продолжительность цикла и непосредственно менструаций в пределах нормы (21 – 35 дней);
- общая потеря крови за один период менструации должен составлять 50 – 150 мл;
- отсутствие сильной болезненности и дискомфорта.
Нарушение хотя бы одного из этих условий свидетельствует о сбоях менструального цикла.
Каким должен быть цикл месячных по длительности
Периодичность, длительность и объем выделенной крови — главные атрибуты менструального цикла.
Менструальный цикл – это период между первыми днями начала прошлых и текущих месячных. Его нормальная продолжительность должна составлять от 20 до 45 дней. За стандартный срок считают 28 дней, хотя он присутствует только у 15% женщин.
Длительность менструаций во многом зависит от возраста, что объясняется особенностями гормонального фона. Каждая возрастная категория имеет нормы относительно продолжительности цикла:
- У девочек-подростков цикл обычно колеблется и может достигать 45 дней. Постепенно через год или более он устанавливается. Изредка полное восстановление наблюдается только после первых родов.
- Наиболее регулярный цикл из 21 – 35 дней присутствует у женщин детородного возраста. Наличие нарушений цикла в этот период обычно свидетельствует о патологии, например, о воспалении в матке, гормональном сбое и т.д.
- В период пременопаузы цикл укорачивается, а сами менструации становятся непредсказуемыми и более длительными. Это происходит из-за снижения уровня гормона эстрогена в крови и физиологического угасания репродуктивной функции.
Нормы менструальных выделений
В норме менструация должна длиться от 3 до 7 дней. Характер течения этого периода индивидуален для каждой женщины, поскольку зависит от множества факторов. Нормальное наполнение прокладки или тампона должно происходить за 3 – 4 часа в дни наибольших выделений. Тревожный сигнал — их наполнение за 1 – 2 часа и невозможность проведения ночи с одной ночной прокладкой.
В этом случае можно предполагать меноррагию или гиперменорею, это состояние закончится анемией из-за большой потери крови при месячных.
Должен ли болеть живот перед месячными: признаки менструации
Естественным считаются распространённые признаки скорого наступления менструации: увеличение груди и её болезненность, незначительное повышение температуры и артериального давления, тянущая боль внизу живота и поясницы и т.д. Женщина может испытывать все эти признаки, однако протекать они должны относительно комфортно.
При сильных болях внизу живота, болях в животе справа или при болях в половых органах, нужно немедленно обратиться в гинекологию.
Чем обильные месячные отличаются от нормальных и скудных?
Слишком обильные месячные определить не так просто, как может показаться. Действительно, откуда женщина, а особенно девочка, вступающая в половую зрелость, знает, что такое нормальная кровопотеря во время менструации?
По факту физиология женщин отличается. У некоторых женщин период может длиться три дня с небольшим количеством кровянистых выделений, в то время как другие женщины с трудом успевают менять прокладки, тампоны или менструальную чашу, и кровотечение начинает стихать только через 6 дней. В каждом из этих случаев менструация может протекать в соответствии с принятыми нормами, а различия возникают только из-за индивидуальных предрасположенностей женского организма.
Если говорить о нормах, то предполагается, что нормальная менструация должна длиться в среднем от 4 до 6 дней, но не менее 3 и не более 7 дней.
А как насчет количества выделений? В идеале женщина теряет от 30 до 80 мл крови. В медицинской литературе допускается норма истечения менструальной крови в пределах от 10 до 100 мл. Обильный период, называемый гиперменореей, диагностируется при превышении объема 80–100 мл.
Продолжительность цикла и сама менструация при обильных выделениях обычно не меняются, хотя многие женщины, борющиеся с чрезмерным менструальным кровотечением, также жалуются на длительные периоды. Если менструация, хотя и регулярная, слишком обильная и длиннее нормы, мы также можем встретить термины меноррагия или менометроррагия. Они также указывают на очень тяжелые месячными и называются геморрагическими периодами.
Здесь также стоит упомянуть термин гипоменорея, что означает слишком короткий период. Диагноз ставится, когда женщина теряет менее 50 мл крови или вместо обычной кровопотери видит небольшие, иногда коричневатые, кровянистые выделения. Скудный период может длиться от нескольких часов до 2-3 дней и может быть нерегулярным.
Но вернемся к обильным менструациям. Вы знакомы с книжными стандартами, но, наверное, задаетесь вопросом, как их измерить?
Норма или болезнь?
Часть женщин не придают никакого значения особенностям своего цикла. И очень зря. Если вы хотите иметь детей и сохранить здоровье на долгие годы, нужно быть внимательной к особенностям критических дней. Нарушения менструальной функции гинеколог фиксирует, если цикл женщины отклоняется от таких норм:
- отсутствие боли или небольшие болевые ощущения при месячных
- длительность критических дней минимум 3 суток
- интервал между менструацией составляет от 21 до 35 суток
- во время месячных выделяется от 50 до 150 мл крови
Желательно создать специальную таблицу для внесения туда даты начала критических дней, длительность месячного цикла и другие факторы, которые были названы выше. Также можно мерить базальную температуру, чтобы знать, в норме ли функция ваших яичников. Базальную температуру обычно измеряют те, у кого подозревают бесплодие, или те, кто хочет забеременеть в ближайшее время.
Гипоменорея — месячные, при которых выделяется необычно малый объем крови. Это могут быть следы или капли крови. По оттенку они могут быть светло-коричневыми или темно-коричневыми. И это не норма. Гипоменорея говорит о присутствии определенной патологии, которую нужно обнаружить.
Скудные месячные не являются патологией только при становлении и при угасании цикла. Это два периода в жизни женщины/девушки. При менархе менструации скудные. Цикл устанавливается примерно за год. Его неравномерность нельзя считать отклонением в период полового созревания.
Виды скудных месячных:
- опсоменорея (длительность цикла от 1,5 до 2 мес)
- гипоменорея (выделения крови менее 50 мл)
- олигоменорея (длительность критических дней составляет до 3 суток)
- спанименорея (месячные приходят только 2-4 раза в год)
Угасание репродуктивной функции называется в медицине пременопаузой. Как уже отмечалось выше, скудность месячных в этом период — норма. Меняется соотношение уровня гормонов в организме. Женщина вступает в пременопаузальный период в возрасте 45 лет и старше. Но в последние годы регистрируют всё более «молодые» случаи пременопаузы.
Гипоменорея бывает:
- первичной
- вторичной
Первичную регистрируют тогда, когда у девочки ни разу не наступали обычные критические дни. Вторичная означает, что месячные были нормальными, а однажды стали скудными. Первичная гипоменорея может быть при наличии врожденной патологии половых органов. Но это крайне редкие случаи. Причина первых скудных критических дней может быть в аномальном развитии или недоразвитии половых органов девушки. Или же это вариант нормы, и через несколько месяцев цикл уже будет стабильным, а выделения будут в достаточном количестве.
Начало менструации: норма и патология
В норме первая менструация у девочки происходит в возрасте с 11 до 14 лет. Желательно посетить гинеколога после завершения первых месячных. Врач оценит состояние здоровья пациентки, и соответствие полового развития возрасту. Также записаться на прием к врачу следует, если месячные начались раньше 11 лет, или менструация не произошла в возрасте старше 14 лет.
На возраст начала менструации оказывают влияние такие факторы:
- особенности гормонального фона;
- уровень физического развития;
- половая конституция;
- психоэмоциональное состояние;
- качество питания;
- наследственные факторы;
- патологии половых органов.
Первую менструацию врачи называют менархе. Ее наступление говорит о том, что процессы полового созревания протекают правильно и репродуктивная система девочки здорова. Опытный гинеколог может заметить признаки приближения менархе еще за 2 года до их начала. В это время у девочки начинают увеличиваться молочные железы, происходит оволосение по женскому типу, увеличиваются размеры таза.
Важно, чтобы мама, сестра или другая близкая женщина подготовила девочку к приближающимся изменениям в ее организме. Это позволяет избежать стресса и страха, которые часто вызывают у подростков первые месячные.
Что такое гормон беременности ХГЧ
Хорионический гонадотропин человека — особый гормон, который начинает активно вырабатываться самим эмбрионом. Он синтезируется в оболочке плода (хорионе) уже со второго дня после прикрепления яйцеклетки к стенке матки.
В норме ХГЧ может присутствовать и в крови небеременной женщины, однако его количество совсем невелико и отличается в сотни раз от анализов беременной женщины даже на ранних сроках. Именно на этой особенности и базируются тесты на беременность, которые выявляют не столько концентрацию, сколько наличие ХГЧ от определенного уровня. Получить положительный результат можно уже на 10-12-й день, когда УЗИ и прочие обследования являются неэффективными.
При этом если гормоны присутствуют в большом количестве, а беременность не подтверждена, женщине следует пройти обследования. Высокий уровень ХГЧ может говорить об опухолевых процессах (дисгерминоме и тератоме яичника), которые нередко бывают злокачественными — метастазы обнаруживаются в других органах. Положительный результат на гормон беременности будет в первую неделю после аборта, а также у тех, кто получает подготовительную терапию для ЭКО (экстракорпоральное оплодотворение).
Лечение и профилактика кровотечений в середине цикла
Методы лечения кровотечений в середине цикла зависят от причин данного отклонения, а также от возраста женщины. Лечение может быть консервативным и хирургическим. При овуляторных кровотечениях проводят консервативное лечение. При ановуляторных кровотечениях (не связанных с овуляцией) бывает необходимо и хирургическое, и консервативное лечение. Исключение составляют ановуляторные кровотечения у подростков, когда хирургическое лечение используют лишь в крайнем случае.
Консервативное лечение основывается на использовании гормональных препаратов для нормализации нерегулярного цикла месячных и остановки кровотечения. Также для лечения несвоевременных месячных, вызванных стрессом, врач может выписать успокоительные лекарственные средства.
При сильных кровотечениях женщинам назначают препараты железа. Следует помнить, что сбалансированное питание (включающее такие продукты как говядина, бобовые, печень, овощи и фрукты), полноценные отдых и сон помогут быстрее восстановить здоровье.
Для профилактики кровотечений в середине цикла нужно: регулярно наблюдаться у гинеколога, отказаться от абортов, вести регулярную половую жизнь, контролировать свой вес, заниматься спортом, отказаться от вредных привычек.
Если вы замечаете, что начало месячного цикла у вас каждый раз происходит раньше или позже, обратитесь за консультацией к квалифицированному врачу. Несвоевременное лечение патологий, вызывающих сбой месячного цикла и кровотечения, может привести к анемии, бесплодию, раку шейки матки.
Причины появления кровотечений и месячных в середине цикла
Зачастую нерегулярный цикл месячных отмечается у девочек-подростков, так как в их возрасте гормональный фон еще не устоялся. Если по истечению 2-х лет после первой менструации у девушек все же возникают месячные в середине цикла, значит, нужно обратиться к врачу-гинекологу, который назначит лечение для нормализации менструального цикла.
Постоянные сильные стрессовые ситуации, курение, алкоголь плохо влияют на организм. В результате у женщин появляется нерегулярный месячный цикл, и могут наблюдаться месячные в середине цикла. Зачастую встречаются такие явления и у женщин с частыми нарушениями функционирования мочеполовой системы, кровотечения в таких случаях более обильные.
Если вы переезжаете в другой город, страну или отправляетесь отдыхать к морю — будьте готовы к тому, что начало цикла месячных может произойти раньше, чем обычно и могут пойти месячные в середине цикла. Ведь смена климата — тоже стресс для организма, и ему нужно время, чтобы привыкнуть.
Факторов, провоцирующих кровяные выделения между менструациями, может быть много. Основные из них:
- патологии эндокринной системы (болезни щитовидной железы и надпочечников и т.д.);
- миома матки;
- гормональный сбой;
- выкидыш;
- наличие внутриматочной спирали;
- гинекологические процедуры (прижигание или биопсия шейки матки);
- прием некоторых лекарств и противозачаточных препаратов;
- травма влагалища и вагинальные инфекции.
- депрессии и стрессы.
- инфекционные болезни;
- плохая свертываемость крови;
- дефицит витаминов К и С;
- воспаления органов урогенитальной системы;
- патологии развития внутренних половых органов женщины (перегиб матки);
- опухоли и кисты яичников;
- хронические заболевания (сердца, почек, печени и нарушение обмена веществ);
- физические травмы.
Также межменструальные выделения могут свидетельствовать о таких серьезных проблемах женской половой сферы, как рак матки, полипы и фибромы матки, наличие спаек.
Как растет уровень?
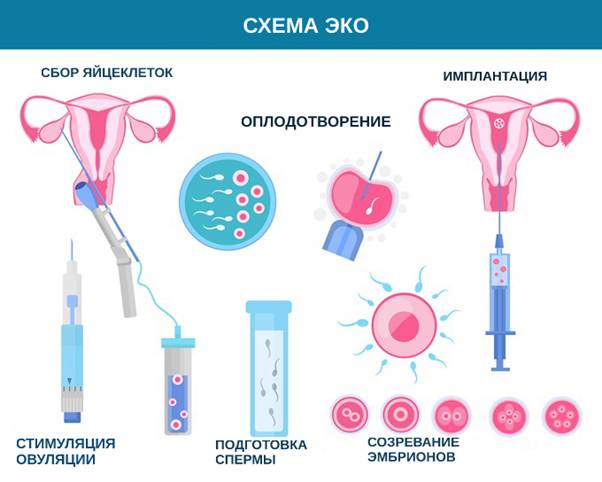
Во время ЭКО в матку переносится эмбрион, зачатие которого произошло invitro, т. е. в пробирке. Возраст подсаживаемого зародыша отсчитывается от момента зачатия, и зависит от того, какую технологию применяют в конкретной клинике.
Однако исследования показывают, что при переносе пятидневок, т. е. эмбрионов в возрасте пяти дней, вероятность наступления беременности возрастает. В более раннем возрасте не всегда можно определить, будет ли развиваться эмбрион.
Вероятность успеха при ЭКО не превышает 50%, даже если процедура прошла безупречно, а женщина в течение времени ожидания вела предписанный врачом спокойный образ жизни, отсчитывая дни по календарю. И это не вина технологии. При естественном зачатии также выживают не все эмбрионы, а у женщины в случае их гибели наступает менструация в положенный срок.
Поэтому при ЭКО в полость матки переносят не одного, а нескольких эмбрионов. С совершенствованием технологии их количество сократилось до 2–3. Но во время проведения оплодотворения invitro формируется большее количество эмбрионов. Оставшихся подвергают замораживанию на случай, если попытка ЭКО не принесет желаемого результата и будет принято решение его повторить.
При подготовке к повторному ЭКО эмбрионов бережно размораживают, в течение нескольких минут повышая температуру до нормальной. Затем эмбриолог оценивает их состояние и жизнеспособных готовит к переносу. Эту процедуру называют криопереносом. По статистике, только 10% эмбрионов не имеют живых клеток после размораживания.
Если овуляция у женщины наступает естественным путем, то для определения оптимальной даты повторного ЭКО проводят несколько УЗИ, позволяющих следить за ростом фолликула в яичнике и формированием эндометрия в матке. Далее проводится тест на овуляцию и небольшая медикаментозная поддержка, создающая оптимальные условия для имплантации и развития зародыша. Эмбрион переносят на 3 или 5 день после овуляции – это зависит от его возраста.
Но не всегда у женщин, обращающихся к помощи ЭКО, возможно наступление естественной, или, как говорят врачи, спонтанной овуляции. В этом случае ее наступление стимулируют при помощи заместительной гормональной терапии. Пациентке вводят необходимые гормоны, отслеживая толщину эндометрия и созревания фолликула при помощи УЗИ. Если удается достичь овуляции, то проводят перенос или криорепенос на 3–5 сутки. При ее отсутствии отсчет ведут от дня назначения прогестерона.
Иногда анализы фиксируют сначала рост ХГЧ, а затем его снижение. Никаких признаков наступившей беременности женщина не чувствует, а менструация начинается после небольшой (примерно на неделю) задержки, и часто бывает болезненной и более обильной, чем обычно. Такую беременность называют биохимической.
Каким бы способом не наступила беременность, после прикрепления плодного яйца к стенке матки начинается выработка ХГЧ. Уровень гормона увеличивается буквально каждый день, позволяя уже через несколько суток сделать тест на беременность. Конечно, делать его на второй день после ЭКО не имеет смысла, поскольку количество ХГЧ в крови или моче еще слишком мало.
Если на 14 день ДПП уровень ХГЧ показывает ниже 5 мЕд/мл, это означает, что беременность не наступила. Результат до 25 мЕд/мл считается сомнительным и требует дополнительной проверки.
Сгустки в менструальных выделениях при полипах и миомах
Полипы, вырастающие в матке, или гипертрофия ее слизистой оболочки, также часто дают симптомы в виде сгустков крови в месячных. Эти наросты можно лечить гормонами, так как их образование обычно связано с повышенным уровнем эстрогена. Если таблетки не помогают, гинеколог проводит кюретаж (выскабливание) или эндоскопическую операцию.
Ещё одна причина сгустков во время месячных – миомы матки. Обычно это доброкачественные опухоли, редко принимающие злокачественную форму. Эти новообразования также гормонозависимые и связаны с повышенным уровнем эстрогена.
Миомы матки
Об наличии миомы говорят следующие симптомы:
- боли внизу живота;
- давление на мочевой пузырь;
- связанное с давлением недержание мочи
- давление на задний проход;
- связанные с этим запоры;
- сильные сокращения матки.
Симптоматические миомы небольшого размера сначала отслеживают. Если миомы растут, их лечат гормонами. если и это не помогает – удаляют.
Если сгустки, несмотря на отсутствие других симптомов – сильных болей, кровотечений, беспокоит женщину, нужно проконсультироваться с гинекологом. Если сгустков много, и есть другие симптомы, пациентка должна срочно обратиться к врачу.
ОНЛАЙН-ЗАПИСЬ в клинику ДИАНА
Вы можете записаться по бесплатному номеру телефона 8-800-707-15-60 или заполнить контактную форму. В этом случае мы свяжемся с вами сами.
Когда наступают и сколько идут месячные первый раз
То, когда впервые наступят месячные у девочки-подростка зависит от целого ряда причин. Нормальным возрастом для полового созревания сейчас считается 11-16 лет. Срок менархе (первых месячных) у каждой девушки индивидуален.
Факторы, влияющие на наступление так называемых критических дней в первый раз и то, сколько идут месячные:
— уровень физического развития девочки к моменту наступления половозрелости;
— социальные условия, в которых проживает подросток;
— качество и режим питания подрастающего ребенка;
— наследственные патологии и предрасположенности;
— болезни, которые подросток перенес в детстве.
Раньше, чем у других, у девушки могут наступить регулы, если это обусловлено генетически, если она опережает в своем развитии своих сверстниц. Если же питание девочки некачественное и недостаточное, в нем не хватает так необходимых для формирования организма веществ и минералов, подросток болеет часто и физически слаба, то половое созревание наверняка задержится и то, сколько идут месячные, будет отличаться от стандарта.
Существуют примеры крайних случаев:
— менструация наступает к 8-9 годам (из-за гормонального дисбаланса, излишних нагрузок физического плана);
— наступление регулов оттягивается до 17-20 лет (ситуация требует обследования девушки, так как причина может крыться в аномальном функционировании яичников, сильных стрессах, нарушениях работы гипофиза, патологии гормонального обмена и т.д.).
Число дней от первого дня прошедшей менструации до наступления следующих у подростков-девушек попадает в диапазон от 21 до 35. Регулярным цикл становится не вдруг и сразу, а постепенно. Поэтому, если первый раз он был равен 26 дням, а затем — 31, то паниковать абсолютно не стоит. Ведь то лишь начало и организм привыкает к новому состоянию. Если уж совсем подобное явления настораживающим кажется, то стоит пойти к врачу, чтобы развеять опасения и сомнения. Уж он точно обозначит после осмотра — болезнь или нормальный ход вещей.
Сами месячные идут от 3 до 7 дней. Но первые несколько лет колебания в этом показателе также могут быть заметны.
Последствия халатности при наличии выделений желтого цвета
Если у женщины желтая слизь из влагалища является признаком заболевания, нужно пройти курс терапии. Игнорирование необходимости приема лекарственных препаратов, применение неэффективных медикаментов и самолечение – прямой путь к развитию негативных последствий. Не надо ждать, что болезнь отступит без лечения. Симптомы могут угаснуть, но это не говорит о выздоровлении. Просто недуг приобретет хроническую форму.
- частые рецидивы патологии;
- невозможность зачать ребенка;
- невынашивание беременности (самопроизвольные аборты);
- преждевременные роды;
- внематочная беременность и пр.
Помните, что вероятность появления онкологических новообразований у женщин возрастает в периоде менопаузы. Поэтому обязательно посещайте гинеколога 2 раза в год, даже если нет видимых признаков заболеваний. Достижения современной медицины позволяют обнаружить рак на начальных стадиях и выполнить эффективное лечение не только за границей, но и в России.
Менструация – первая стадия цикла
Менструация является первой стадией менструального цикла. Средняя продолжительность менструации составляет 4-5 дней. В этот период происходит отслаивание слизистой оболочки матки (эндометрия), которая не использовалась для имплантации эмбриона в предыдущем цикле. Т.е. менструальные выделения – это отслоившийся эндометрий.
В этой фазе цикла в яичниках присутствует много первичных фолликулов. Они еще незрелые и продолжать расти. Шейка матки в этот период не выделяет слизь, так как в ней нет необходимости. Уровень гормонов – эстрогенов и прогестерона в этот период менструального цикла очень низок.
Женщины во время менструации могут чувствовать боль внизу живота, возможны и другие неприятные симптомы. Однако очень сильная боль, вызывающая нарушения и мешающая повседневной деятельности, должна вызывать беспокойство и быть причиной обращения к гинекологу. Мучительные боли при месячных – это не норма, а симптом нарушений, который нельзя игнорировать.
Диагностика причин кровянистых выделений
Постановку диагноза начинают с гинекологического осмотра, во время которого врач оценивает состояние наружных и внутренних половых органов и ищет источник возможного кровотечения.
Проводится расширенная кольпоскопия – процедура, при которой шейка матки смазывается специальными растворами, выявляющими дефекты, а затем осматривается с помощью прибора кольпоскопа. Такой осмотр выявляет раковые и предраковые патологии.
Женщина сдает кровь на свертываемость и длительность кровотечения, а также на гормоны. При подозрении на ЗППП проводятся анализы на инфекции, выявляющие возможное заражение.
Назначается УЗИ малого таза, на котором видны воспалительные процессы, очаги эндометриоза, кисты, опухоли и другие патологические очаги.
Проводится осмотр полости матки с помощью прибора гистероскопа. Во время процедуры врач может удалить полипы, небольшие кисты, прижечь кровоточащие сосуды.