Общий наркоз при кесаревом сечении
Содержание:
Овощные супы
Образ жизни после кесарева сечения
Двигательная активность в постели разрешена примерно через 12 часов после родов, хотя, конечно, решает этот вопрос врач. Палатный режим — то есть ходьба на короткие расстояния, — к концу первых суток
Расширять свой режим очень важно: если долго лежать, то замедляется ход инволюции матки, усиливается атония кишечника, повышается риск несостоятельности швов
В первые несколько минут после присаживания в кровати могут появиться дискомфортные ощущения, головокружение, подташнивание, слабость, дрожь в руках. Чтобы снять эти ощущения можно посидеть, сгибать руки и ноги
Затем можно осторожно вставать: опустить с кровати ноги, найти опору, поочередно поставить ноги на пол. Не нужно сгибаться и держаться за шов: он не разойдется
Постояв и привыкнув к вертикальному положению, можно начинать ходить: сначала вдоль кровати, потом все дальше и дальше.
Одна из проблем после КС — вскармливание ребенка грудью. Трудно найти положение, которое бы не мешало швам, масса тела ребенка давит на послеоперационную область. Сейчас есть много вариантов подушек для кормления. Можно выбрать такую, чтобы с ее помощью было удобно кормить ребенка лежа, а при необходимости кормить на руках — положить на свой живот, защитив тем самым послеоперационную рану.
Госпитализация после этого вида родоразрешения длится до 7 дней. Затем устанавливается щадящий режим: нельзя поднимать тяжести, «работать» прессом. Через несколько недель эти ограничения будут сняты, но когда это произойдет точно, зависит от состояния здоровья женщины, возраста, массы тела, скорости заживления и т. п. Пока же, как минимум 6 недель поднимать тяжести больше, чем вес ребенка, нельзя. Дыхательная гимнастика, рекомендованные врачом упражнения, отдых помогут восстановиться быстрее.
Интимные отношения после кесарева — вопрос индивидуальный, но врачи рекомендуют воздержание до 4-6 недель. За это время восстановится организм, придут в норму выделения, заживет шов, отпустит боль.
Физиологические изменения
Когда делать плановое кесарево сечению собаке и кошеке?
Точный и правильный подбор времени проведения кесарева сечения у собаки или кошки – залог благополучного исхода операции для самки и для детенышей. Так например плацента уже за 2 дня до предполагаемых родов перестает давать достаточное количество питательных веществ плодам и задержка в проведении кесарева сечения может привести к смерти плодов.
В норме беременность у собак и кошек может длиться от 57 до 72 дней и считать ее началом первую вязку неправильно. Правильно у животных, используемых в воспроизведении, измерять уровень прогестерона и лютеинизирующего гормона в течение всего цикла и беременности. Так началом можно считать преовуляционный всплеск лютеинизирующего гормона, а поднятие прогестерона до 1,5нг/мл и более чем в 2 раза относительно периода перед вязкой в 90% случаев говорит о начале родов в течение 2х дней. А непосредственно перед родами уровень прогестерона резко падает. Плановое кесарево сечение можно проводить через 63 дня после всплеска лютеинизирующего гормона. На практике применим подход с измерением температуры тела самки, так за сутки до родов ректальная температура снижается ниже 37,8 грЦ.
УЗИ для определения времени родов может применяться, но обычно используется для контроля состояния плодов: их развития и жизнеспособности. По УЗИ количество плодов определяется весьма не точно.
Рентген используется во время беременности у животных и не вредит ни самке, ни плодам. По окостенению скелета плодов можно говорить о периоде беременности. Так лопатка, бедренная и плечевая кости начинают визуализироваться на рентгеновских снимках между 46 и 51 днем; ребра и таз между 53 и 59 днями; дистальные конечности и хвостовые позвонки с 55 до 64 дня. По рентгену можно точно сказать количество плодов и их размер относительно тазового канала, чтобы прогнозировать, смогут ли они выйти естественным путем или придется выполнять кесарево сечение.
Когда надо проводить экстренное кесарево сечение собаке или кошке?
Наиболее часто затрудненные роды встречаются у английских бульдогов, бостон терьеров, мопсов, французских бульдогов, боксеров, ши-тцу, йоркширских терьеров и лабрадоров. Наиболее часто встречается первичная слабость матки и неправильное положение плода.
К материнским факторам, вызывающим затрудненные роды относятся:
- сужение таза вследствие ранее перенесенных переломов;
- новообразования и стриктуры влагалища или матки;
- стресс во время родов.
Слабая родовая деятельность или хаотичные сокращения мускулатуры могут быть наследственными и приводить к смерти плодов из-за отслоения плаценты.
Причины слабой родовой деятельности:
- слишком большие плоды или слишком маленькие;
- гипокальциемия – пониженный ионизированный кальций крови;
- перекрут матки;
- низкая концентрация окситоцина.
Вторично родовая деятельность снижается, когда силы организма иссекают, важную роль в этом процессе играет снижение концентрации кальция в крови
Поэтому важно измерять ионизированный кальций в крови
Неправильное предлежание плода. В случае затрудненных и длительных родов необходимо определить положение плода при помощи рентгена или УЗИ. Нормальным считается положением передними лапами и головой вперед, также задними ногами вперед. Патологическим считается если конечности плода загибаются, если в тело матки входит одновременно 2 плода или один, но в боковом положении.
КОГДА ЖЕ НУЖНО ДЕЛАТЬ СРОЧНОЕ КЕСАРЕВО СЕЧЕНИЕ?
- неправильное положение плода;
- 72 дня со времени вязки;
- родовая деятельность идет, а плод не появляется в течение часа;
- зеленые или черные истечения предшествуют появлению щенка или котенка;
- если рождается мертвый щенок или котенок;
- если родовой деятельности нет, а плоды еще в матке остались;
- если родовая деятельность идет, а самка уже угнетается, обезвоживается, выглядит очень усталой.
Кесарево сечение нужно выполнять чем раньше — тем лучше, так как угнетение самки и безрезультативная родовая деятельность угнетают щенков и могут убить их. Так контроль по УЗИ частоты сердечных сокращений (ЧСС) плодов дает четкое понимание об их состоянии. Так нормальное ЧСС плода около 180 уд/мин, если оно снижается в пределах от 150 до 170 уд мин — это говорит об угнетении плода, если ЧСС снижается ниже 150 уд/мин – щенок или котенок сильно угнетены.
Как делают кесарево сечение с эпидуральной анестезией
Кесарево сечение с эпидуральной анестезией делают по этапам:
- Внутривенно – Атропин, противорвотное и антиаллергическое средство (подготовка).
- Капельница с солевыми растворами или заменителями плазмы (0,9% натрия хлорид, Рефортан).
- Установка иглы и катетера.
- При необходимости дополнительное введение в вену Тиопентала натрия.
- Извлечение плода.
- После операции коррекция артериального давления, Окситоцин для сокращения матки.
Точно так же проходит кесарево при спинальной анестезии, только не требуется введения катетера, и обезболивание наступает быстрее.

Сколько длится наркоз
В большинстве случаев спинальной или эпидуральной анестезии хватает на 2 часа. При эпидуральной она может быть продлена на некоторое время (до 10-15 минут) дополнительной дозой препарата, вводимого через катетер, а при спинальной подключают внутривенные инъекции. Если хирург видит, что операция затянется, то переходят на общий наркоз.
Через сколько отходит анестезия
В зависимости от продолжительности операции и, соответственно, дозы препаратов для наркоза, анестезия отходит на протяжении от 4-6 часов до 2-3 дней. Если женщина не имела ранее проблем с двигательной активностью и кровообращением в нижних конечностях, то уже на следующий день она обычно может передвигаться без особых затруднений, а к концу вторых суток полностью восстанавливается чувствительность.
Какие ощущения у женщины
После спинальной анестезии роженицы отмечают:
- болезненность в спине, она особенно ощущается при поворотах в кровати, наклоне, по отзывам похожа на крепатуру мышц после физического перенапряжения;
- головную боль и головокружение;
- перепады артериального давления;
- дрожь в теле;
- онемение в ногах.
Восстановление после
При отсутствии осложнений после спинальной или эпидуральной анестезии не нужны специальные восстановительные мероприятия. Обычно анестезиолог через 2-3 часа проводит контрольный осмотр, чтобы не пропустить скопление крови в спинномозговом канале. Это чаще всего встречается при слабом свертывании крови. При необходимости проводят процедуры для остановки кровотечения.
Место введения иглы или катетера обрабатывают антисептическими растворами (Мирамистин, Декасан).
Через 12 часов роженице помогают встать, и она должна постепенно «расхаживаться» — вначале по палате, затем по коридору. Если есть сильные боли, то назначают обезболивающие, при небольшой болезненности в спине – Парацетамол.
Важно обратить внимание на положение ног в кровати — они не должны быть скрещены или согнуты
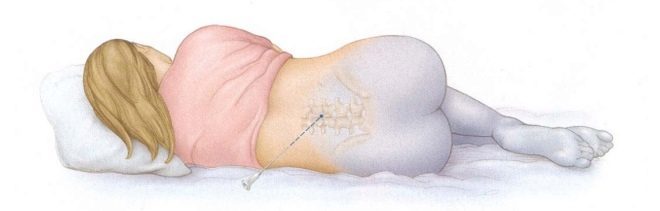
Воду можно пить через полчаса по глоточку, а кушать разрешают обычно к вечеру, если кесарево было утром. В первые дни могут беспокоить головокружение, потемнение к в глазах при ходьбе, резком вставании, поэтому рекомендуется двигаться плавно.
Акушерская анальгезия и анестезия
Значительная доля дискомфорта во время родов связана с эмоциональным фактором и личной реакцией на боль. Боль в течение I периода родов связан с сокращением и растяжением мышечных волокон и напором головки плода при раскрытии шейки матки. При сокращениях матки головка плода проталкивается через шейку, что способствует ее раскрытию благодаря активации механорецепторов. Итак, в I периоде родов боль имеет висцеральное происхождение и локализуется между лобковым симфизом и пупком, латерально — на гребни подвздошных костей и кзади на кожу и мягкие ткани над нижними поясничными отростками позвоночника.
Локализацию боли в I периоде родов объясняют согласно концепции отраженной боли. Сенсорные нервные волокна от шейки матки и самой матки направляются в составе симпатических нервов через гипогастральных сплетения и соединяются с задним углом спинного мозга на уровне Т10, Т11, Т12, L1. Эти сегменты получают не только висцеральные афферентные нервные волокна с высоким порогом чувствительности, но и кожные афферентные нервные волокна с низким порогом чувствительности. В связи с конвергенцией соматических и висцеральных волокон в одной и той же области спинного мозга роженица чувствует отраженная боль.
Во втором периоде родов плод проходит через родильный канал. Происходит растяжение и надрывы фасций, кожи и подкожных тканей. Этот соматический боль передается преимущественно стыдным нервом, который происходит от переднего отдела крестцового нерва, 82, 83, 84.
Концепция естественных родов заключается в ознакомлении пациентки с физиологией беременности и родов и подготовкой к этим процессам (физиопсихопрофилактической подготовка к родам, которая проводится беременной и членам его семьи). Кроме того, существуют многочисленные методики массажа и самомассажа, ауторелаксации, техники дыхания, водные процедуры (ванна, душ), которые позволяют существенно уменьшить неприятные ощущения во время схваток. Эффективная дородовая подготовка позволяет уменьшить интенсивность родильного боли на 30%.
Фармакологическая анальгезия. Для обезболивания І периода родов используют наркотические и седативные препараты. Учитывая, что эти препараты проходят через плаценту и могут вызвать наркотическую депрессию новорожденного, их не следует применять, если ожидается быстрое (за 1-2 ч) окончания родов. Осложнениями при применении этих препаратов могут быть также угнетение дыхания (респираторная депрессия) и рост риска аспирации околоплодных вод.
Пудендальная блокада. Срамной нерв проходит близко к задней поверхности седалищных остей у места присоединения крестцово-остевых связи. В это место с обеих сторон вводят местный анестетик (новокаин и т.п.) для анестезии области промежности. Пудендальную анестезия (пудендальную блокада) часто используется при оперативном влагалищном родоразрешении (применение акушерских щипцов и вакуум-экстрактора). Пудендальную блокаду нередко комбинируют с местной инфильтрационной анестезией промежности для усиления обезболивающего эффекта.
Местная инфильтрационная анестезия (раствором лидокаина, новокаина и т.д.) используется для обезболивания при восстановлении разрывов родовых путей и епизиотомнои раны.
Эпидуральная и спинальная анестезия. Эпидуральная анестезия проводится пациенткам для обезболивания в течение активной фазы и периода родов и II периода родов. Эпидуральный катетер размещается на уровне межпозвонкового пространства L3-L14, что помогает дозировано вводить анестетики. Эпидуральная анестезия обычно не назначается в течение латентной фазы родов. Эпидуральная анестезия может увеличивать продолжительность ИИ периода родов, но позволяет лучше контролировать потуги.
Спинальная анестезия выполняется в аналогичной области L3-L4, но препарат вводится однократно. Спинальную анестезию чаще проводят при кесаревом сечении, чем при влагалищном родах.
Частыми осложнениями эпидуральной и спинальной анестезии является гипотензия матери вследствие снижения системного сосудистого сопротивления, что может привести к уменьшению плацентарной перфузии и развития брадикардии у плода. Серьезным осложнением может быть респираторная депрессия матери в том случае, когда анестетик достигает уровня диафрагмальной иннервации. Так называемый спинальный головная боль» в результате потери спинномозговой жидкости в послеродовом периоде имеет место менее чем в 1% пациенток.
Лечение зубов под наркозом – преимущества и недостатки
Преимущества
- Лечение происходит абсолютно безболезненно, как под наркозом, так и под седацией с применением местных анестетиков;
- Под наркозом пациент не испытывает страха, так что такое лечение подходит людям с дентофобией;
- Под наркозом можно провести сразу несколько вмешательств в полость рта с комфортом для пациента;
- Лечение можно произвести, даже если у пациента аллергия на все местные анестетики.
Недостатки
Недостатки лечения зубов под наркозом стоит описать подробнее, поскольку они очень важны для принятия решения вылечить зубы именно так.
Более низкое качество лечения зубов
Это не обязательное условие лечения зубов под наркозом, однако ситуация с некачественным лечением вполне может возникнуть. Дело в том, что при лечении некоторых заболеваний, таких как пульпит или периодонтит, посещать стоматолога нужно несколько раз. Если же попытаться уложить все лечение в один час, в течение которого действует наркоз, либо за это время попытаться вылечить сразу несколько зубов, то это вынудит врача торопиться. А учитывая, что даже при обычном лечении каналов зуба осложнения разной степени тяжести возникают у 60-70% пациентов, при лечении под наркозом этот риск становится еще больше.
Также за столь короткое время достаточно сложно будет при лечении обычного кариеса полностью и правильно восстановить анатомическую форму зуба и качественно подобрать цвет реставрации.
Из-за того, что наркоз не может продолжаться слишком долго, в итоге можно получить некрасивую реставрацию или некачественное лечение зубов, которое в итоге приведет к их потере. Так что лечить зубы под полным наркозом следует только в крайнем случае, не пытаясь вылечить целую кучу зубов за раз и обращаясь только к высококвалифицированному специалисту.
Высокий риск развития осложнений
Наркоз – не слишком хорошо контролируемое состояние. Во время самого наркоза могут развиться такие осложнения, как:
- Остановка сердца;
- Остановка и угнетение дыхания;
- Рвота, которая опасна в лежачем положении.
Ингаляционный наркоз гораздо более безопасен, чем внутривенный, однако стоит понимать, что в стоматологии такой наркоз практически неприменим, так как из-за маски рот становится недоступен. Кроме того, значительно повышаются риски осложнений в условиях стоматологической поликлиники, даже при наличии в ней специалистов-анестезиологов и специального реанимационного оборудования.
Осложнения могут возникнуть и после выхода из наркоза:
- Флебиты и тромбофлебиты;
- Понижение давления;
- Головокружение;
- Понижение частоты сердечных сокращений;
- Рвота и тошнота;
- Нервно-мышечное возбуждение;
- Галлюцинации.
Хотя бы с одним из осложнений сталкивается практически любой человек, прошедший через наркоз.
Таким образом, у лечения зубов под наркозом немало недостатков, но есть и существенные преимущества, так что нужно взвесить все «за» и «против» перед тем, как решить, стоит ли лечить зубы под наркозом.
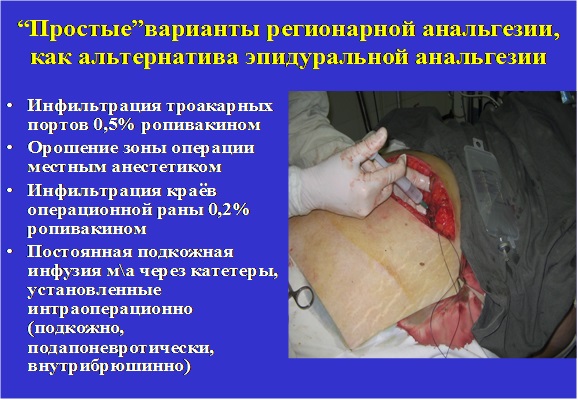
РЕГИОНАРНАЯ АНЕСТЕЗИЯ
Когда:
- В родах для обезболивания схваток и лечения некоторых нарушений родовой деятельности
- Наиболее предпочтительный (для анестезиологов) метод обезболивания при кесаревом сечении
- Если необходимость в кесаревом сечении возникла у роженицы при уже проведенной эпидуральной анестезии — в этом случае нет необходимости делать анестезию заново или прибегать к общему наркозу
Плюсы:
- Нет необходимости в интубации трахеи
- Минимальные риски развития гипертензии (повышенного артериального давления ) у роженицы, что позволяет успешно использовать данный вид анестезии у рожениц с поздними гестозами, сопровождающимися повышенным давлением.
- Показание весьма спорное, поскольку снижение АД от регионарной анестезии может вызвать ещё большие нарушения маточно-плацентарного кровотока и вызвать гипоксию плода.
- Исключается раздражение дыхательных путей, а также риск занесения инфекции через них.
- Минимальный риск депрессии новорожденного (дыхание у новорожденного не угнетается, как при общем наркозе старинными газами). Но ЭА и СА вызывают блокаду не только вегетативной нервной системы, АД в нижней половине тела
роженицы снижается, что опасно нарушением маточно-плацентарного кровообращения, развитием гипоксии и повреждением ЦНС плода. Для оценки этих нарушений ЦНС новорожденного оценки по шкале Апгар недостаточно, необходима оценка нервной системы в динамики. К концу первых суток, когда развивается отёк участков головного мозга пострадавших от гипоксии, и в следующие несколько дней после рождения. - При кесаревом сечении роженица находится в сознании и может сразу увидеть родившегося малыша.
Минусы:
- Требуется большее время подготовки ( капельницы, введение успокоительных)
- Большая вероятность резкого падения артериального давления (на руках у роженицы), потеря сознания.
- Неврологические осложнения у женщины (головные боли, боли в позвоночнике ,нарушение чувствительности в нижних конечностях , воспалительные процессы)
- Весьма жёсткое ограничение по времени при однократном введении (спинальный метод)
Противопоказания
- Наличие инфекции в месте предполагаемой пункции
- Органические заболевания центральной нервной системы у роженицы
- Кровотечение
- Очень низкое артериальное давление
- Аллергические реакции на анестетики
- Серьёзные ортопедические нарушения делающие невозможным доступ к межпозвоночному пространству.
- Категорический отказ роженицы от данного вида анестезии
Существуют 2 вида регионарной анестезии ЭПИДУРАЛЬНАЯ и СПИНАЛЬНАЯ
Как выбрать анестезию?
Так какая анестезия лучше при кесаревом сечении? Данная статья имеет своей целью ознакомление будущих матерей с тем, какие виды наркоза используются для обезболивания операции кесарева сечения. Но помните, ни в коем случае не следует руководствоваться приведенной выше информацией при выборе анестезии! Только врач, который имеет все данные о состоянии здоровья роженицы, может правильно подобрать вид обезболивания. Конечно, пожелания пациентки не могут не учитываться. Поэтому, прежде чем определиться, под каким наркозом лучше делать кесарево сечение, следует взвесить все плюсы и минусы того или иного способа, и посоветоваться с хирургом и анестезиологом.
Чтобы выбранная анестезия прошла успешно, необходимо выполнять все рекомендации специалистов, которые посоветуют, как питаться накануне операции, когда вставать после кесарева сечения и что делать для того, чтобы организм восстановился как можно быстрее.
Прорыв в акушерстве Европы: смертность снижается
Якоб Нуфер не был единственным, кто рискнул провести операцию по извлечению ребенка. Но практически все остальные случаи были смертельными — по крайней мере, для матери. Описана, например, операция, проведенная в 1610 году в городе Виттенберге. Хирург Траутманн выполнил кесарево сечение, после которого малыш выжил, а мать скончалась через 25 дней.
Большим энтузиастом КС был французский хирург Франсуа Руссо. Он не только написал книгу о показаниях к абдоминальному родоразрешению и технике его проведения, но и активно продвигал свои идеи в медицинском сообществе. Идеи были, честно говоря, так себе. Руссо, например, не советовал накладывать швы ни на матку, ни на брюшную стенку, так как (по его мнению) именно швы становятся причиной воспаления и кровотечения. А поскольку в его время считалось, что инфекция и вредоносные флюиды носятся в воздухе, то операцию проводили, заполнив брюшную полость водой. Некипяченой, разумеется. Об анестезии речи тоже не шло, поэтому надо ли удивляться, что смертность среди несчастных женщин при подобном хирургическом вмешательстве приближалась к 100%? Те, кто оставался в живых во время операции, вскоре все равно умирали от кровопотери и инфекций.
Факт:
За период 1787-1876 гг в Париже не выжило ни одной роженицы после кесарева сечения.
В XIX веке, после открытий в области антисептики и анестезии, смертность после КС значительно снизилась: около половины женщин стали выживать. Но другая половина все равно умирала, и среди причин смертности одно из основных мест занимала теперь несовершенная техника операции.
Очередной шаг вперед в развитии акушерства совершили одновременно два врача: итальянец Эдуардо Порро и хирург из России Г. Рейн. Их идея была довольно радикальная: предлагалось полностью удалять матку после извлечения из нее ребенка. Несмотря на то, что это было технически сложнее, чем простое КС, смертность таким образом удалось снизить еще на 25%. Но подобная операция лишала женщину возможности иметь детей в будущем.
Следующим шагом к победе над смертью явилась идея об ушивании раны, и значимым успехом стало предложение немецкого врача М. Зенгера применять для этого двухэтажный перитонизирующий шов.
Факты:
Первое кесарево сечение в России, благополучное для роженицы и младенца, было проведено в 1756 году московским врачом Иоганном Эразмусом.
За следующие 160 лет, до 1918 года, в Российской империи было сделано 805 операций кесарева сечения. При классической методике смертность рожениц была около 73%, при наложении швов по Зенгеру — около 11%.
В настоящее время в РФ смертность после КС составляет 0.08%.
Молоко придет не быстро
Не все впервые ожидающие ребенка мамы знают, что молоко не приходит в первые дни. Сначала вырабатывается прозрачная, желтая и липкая жидкость – молозиво. Молозиво особенно богато питательными веществами и помогает ребенку насытиться буквально каплями, так оно и вырабатывается – по чуть-чуть. Эти первые 3-4 дня помогают организму малыша привыкнуть к поступлению веществ не через пуповину, а в желудочно-кишечный тракт.
Но вот после оперативных родов из-за недостаточной естественной выработки гормонов молоко обычно приходит на сутки позже. Помогают ускорить процесс контакт с малышом, обильное питье и отдых. Ребенка обычно приносят после кесарева через сутки, но может быть и намного раньше – если противопоказаний нет.
Факт!
Раньше многие считали, что роды через кесарево сечение заканчиваются искусственным вскармливанием, так как сначала маме дают антибиотики, и прикладывать ребенка к груди не рекомендуется, а затем уже «упущено время для лактации».
Сегодня никаких ограничений из-за антибиотиков нет: используются те, что не навредят ребенку. И прикладывать советуют к груди малыша как можно раньше: это нужно и ему, и маме – так ее организм быстрее восстановится.
Еще один миф: из-за оперативных родов не возникает связь с малышом. На культивации этого мифа построена методика «мягкого» кесарева сечения, которое проводится несколько медленнее, мама может видеть «рождение» ребенка и сразу взять его на руки.
На самом деле небольшой шок и смятение чувств могут быть у всех – и при естественных родах тоже. Не надо ждать, когда «включится» материнский инстинкт или укорять себя за его отсутствие. Ученые уже доказали, что он запускается даже у мужчин при одном условии – заботе о ребенке. Кроме того, у мужчин тоже происходят изменения в теле после рождения ребенка!
Спинальная анестезия
Плюсы:
- Угнетающее действие препарата на младенца ОТСУТСТВУЕТ (в кровь анестетик из спиномозгового канала не попадает).
- Манипуляция выполняется проще и быстрее, чем эпидуральный метод
- Гораздо более высокое качество обезболивания и расслабления мышц
- Быстрое начало действия (3-4 минуты). Вопрос начала действия анестезии очень важен, так как вместе с обезболивание снижается АД в нижней половине тела роженицы и ЦНС плода начинает страдать от гипоксии. При ЭА наступление достаточного обезболивания в среднем до 20 минут.
Минусы:
- Высокий риск падения АД требует тщательных профилактических мер (предварительное введение роженице большого объёма жидкости внутривенно перед КС от падения артериального давления у женщины не спасает.
- Анестезиологи используют для повышения АД адреномиметики ( эфедрин, мезотон, норадреналин и др.). Но адреномиметики повысят АД у женщины до нормы, а АД у плода может повысится выше допустимого, что приведёт к спазму сосудов головного мозга и гипоксии. И может закончится повреждением ЦНС.
- Ограничение по времени действия (60-70минут), что иногда недостаточно , однако некоторые препараты действуют до 2ч.и более)
- Выше частота развития головной боли у родительницы.