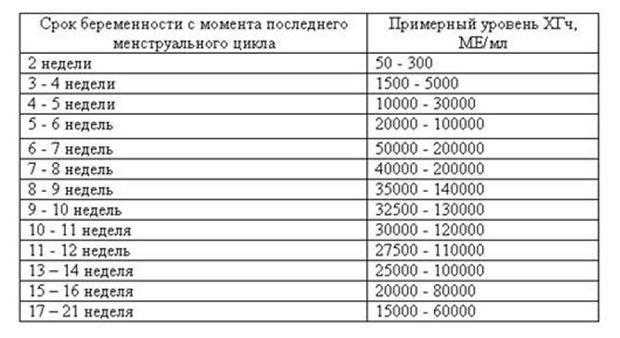
Йодомарин при беременности: до какого срока принимать?
Содержание:
Йод
Йод жизненно важный микроэлемент, который необходим для нормальной работы
щитовидной железы, гормоны которой обеспечивают множество функций в организме
человека. Именно поэтому уже на этапе планирования беременности женщинам,
проживающим в регионах йододефицита, где существует недостаток йода в окружающей среде, и, как следствие, недостаток йода в рационе, необходим
дополнительный прием йода. Во время беременности потребность в йоде повышается,
так как щитовидная железа матери в этот период синтезирует дополнительное
количество тиреоидных гормонов, которые поступают в организм плода. Щитовидная
железа плода начинает производить собственные тиреоидные гормоны только в конце
первого триместра беременности. До этого времени плод полностью зависит от гормонов щитовидной железы, получаемых от матери. На протяжении второго и третьего триместров дополнительный прием йода необходим для достаточного
синтеза гормонов щитовидной железы уже не только в организме матери, но и
плода.
Тиреоидные гормоны необходимы для нормального роста, правильного развития
головного мозга и физического развития плода
Дополнительный прием йода в период грудного вскармливания необходим для
обеспечения потребностей ребенка. Недостаточное поступление йода в организм
женщины во время беременности и кормления грудью может стать причиной таких
заболеваний у плода и у новорожденного, как зоб (увеличение щитовидной железы)
и гипотиреоз (недостаточная функция щитовидной железы).
Косметика
Нельзя
Категорически запрещены во время беременности, грудного вскармливания и за три месяца до планируемой беременности средства с ретиноидами – они могут оказывать тератогенный и эмбриотоксичный эффект, то есть отрицательно воздействовать на плод и повышать риск врожденных пороков развития. Поэтому средства с ретиноидами назначаются только при отрицательном тесте на беременность и надежной контрацепции.
Нежелательно во время беременности использовать препараты, содержащие кислоты. Это достаточно агрессивные средства, и во время беременности могут вызвать непредсказуемую реакцию: раздражение, нарушение пигментации (осветление некоторых участков или, наоборот, появление темных пятен) и т. п.
Не стоит использовать кремы, содержащие гормоны (обычно это косметика, борющаяся с признаками старения), ведь в организме при беременности и лактации и так происходит мощнейшая гормональная перестройка, не стоит дополнительно нагружать его.
Нужно!
Во время беременности обязательно используйте солнцезащитные средства. Это связано с тем, что нередко гормональная перестройка организма провоцирует развитие гиперпигментации. И солнечные лучи усугубляют эту проблему.
Средства против растяжек. Стрии или растяжки – такое неприятное явление, которое намного проще предупредить, чем потом от него избавиться. Обязательно с самого начала беременности используйте хорошие кремы против растяжек, нанося массирующими движениями их на проблемные зоны: грудь, плечи, живот, бедра, ягодицы. Кстати, нередко стрии появляются уже после родов, во время лактации – ведь грудь кормящей женщины может увеличиваться на несколько размеров по сравнению с обычным состоянием. Поэтому не забывайте о профилактике растяжек на весь период грудного вскармливания.
Йодомарин®
Как уже упоминалось, в России ситуация с йододефицитными состояниями просто
ужасающая. Распространенность зоба среди жителей центральных районов России
(Тамбовская, Воронежская и т.д.) достигает 40%, на юге Архангельской области
(т.е. далеко от Белого моря) – до 80%, в Сибири – до 40−70%!
Отдельной строкой до сих пор стоят области, пострадавшие вследствие аварии
на Чернобыльской АЭС (Брянская, Тамбовская, Тульская и др.). Там, в условиях
недостатка йода, в щитовидной железе интенсивно накапливается радиоактивный
йод. Это приводит к росту онкологических заболеваний, особенно у детей.
Поэтому такое значение приобретает индивидуальная йодопрофилактика: прием
дополнительного количества йода в виде лекарственных препаратов. Еще в 1915
году выдающийся американский исследователь Д.Марин писал: «Предупредить
эндемический зоб легче, чем какое бы то ни было другое заболевание».
Йодомарин – это лекарственный препарат. Это значит, что само
лекарство и его производство прошли тщательную проверку, прежде чем препарат
был «выпущен» на рынок.
Йодомарин выпускается в двух лекарственных формах: таблетки,
содержащие по 100 и по 200 мкг йода. Это позволяет легко подобрать необходимую
индивидуальную дозировку для всех, кому требуется йодопрофилактика: дети,
подростки, взрослые, беременные и кормящие женщины.
Йодомарин может использоваться не только для профилактики
заболеваний щитовидной железы, но и для лечения эндемического зоба.
Йодомарин хорошо переносится
Это важно, т.к. для
профилактики принимать этот препарат необходимо на протяжении длительного
времени.
Йодомарин производится в Германии, что говорит о его высоком качестве.
Применение препарата Йодомарин доступно широкому кругу людей
нашей страны, т.к
стоимость ежедневного приема составляет 2−3 рубля в сутки.
Прием всего одной таблетки по утрам может помочь восстановить полноценную
работу щитовидной железы, избавиться от чувства постоянной усталости,
активизировать умственные процессы и избежать развития массы осложнений,
связанных с дефицитом йода.
Знаете ли вы, что…
«В большинстве регионов Российской Федерации отмечается дефицит йода в почвах, воде и продуктах питания. Это приводит к широкому распространению среди
населения эндемического зоба, обуславливает отставание умственного и физического развития детей, глухонемоту, неврологический кретинизм, нарушения
зрения. Положение усугубилось в результате негативных тенденций в структуре
питания населения, особенно социально незащищенных групп, характеризующихся
резким снижением потребления богатых йодом рыбы и морепродуктов, мяса и молочных продуктов…». (главный санитарный врач РФ Г.Онищенко)
Симптомы дефицита йода
Одним из явных симптомов недостатка йода в организме является увеличение
щитовидной железы (зоб). Механизм этого увеличения достаточно сложен. Дефицит
йода ведет к недостаточному синтезу гормонов щитовидной железы. Из-за этого в гипоталамусе начинает избыточно синтезироваться тиреотропный гормон (ТТГ),
который «заставляет» щитовидную железу расти и производить достаточное
количество гормонов. Одновременно с этим, дефицит йода сам по себе заставляет
клетки щитовидной железы усиленно расти, т.к. йод «сдерживает» факторы роста
клеток. При недостатке йода факторы роста активизируются и заставляют железу
усиленно расти. Однако не только наличием зоба могут проявляться йододефицитные
заболевания.
Дефицит йода также приводит к снижению интеллекта, нарушению состава костной
ткани (остеопорозу), что сопровождается повышенной хрупкостью костей, заметному
снижению иммунитета и частым простудным заболеваниям. Сказывается дефицит йода
и на репродуктивной функции. У женщин нарушение работы щитовидной железы может
приводить к бесплодию, у мужчин – к эректильной дисфункции. В целом человек,
недополучающий йода, может страдать ухудшением памяти и внимания, снижением
умственных способностей. Дефицит йода во время беременности ведет к многочисленным нарушениям у еще неродившегося ребенка: от небольшого снижения
интеллектуальных способностей до кретинизма (слабоумие в сочетании с глухотой,
нарушениями зрения и низкорослостью (карликовость)).
Мама и малыш
Впрочем, нарушение закладки и формирования головного мозга
– далеко не единственное, хоть и самое драматическое,
последствие дефицита йода во время беременности.
Начнем с того, что резкое снижение уровня гормонов щитовидной железы
во время беременности может спровоцировать выкидыш или рождение
мертворожденного ребенка. Организм просто не в состоянии выносить
малыша в условиях нарушения белкового и жирового обмена.
Кроме этого, от дефицита йода может пострадать щитовидная железа самого
ребенка. Она закладывается и начинает функционировать с 3−4−го месяца
внутриутробной жизни и для того, чтобы она синтезировала гормоны,
необходим йод. Если в рационе матери мало йода,
то у новорожденного ребенка отмечается гипотиреоз
– недостаточная выработка гормонов щитовидной железы, сопровождающаяся
запорами, отставанием в психомоторном развитии, снижением интеллекта
и т.д.
Уязвимый период
Йод при беременности нужен всем! Без достаточного уровня йода зачать ребенка
очень сложно. А потом, во время беременности,
от достаточного количества йода в рационе матери зависит
не только ее здоровье, но и здоровье, память,
интеллект, слух и двигательные способности ребенка!
Дело в том, что для правильного формирования головного мозга нужны
гормоны щитовидной железы. Они служат своеобразным «таймером», определяющим
последовательность закладки и развития клеток головного мозга.
В первом триместре, когда головной мозг формируется как орган, щитовидная
железа самого ребенка еще «не работает» и малыш полностью зависит
от гормонов матери. Поэтому во время беременности щитовидная железа
матери работает «в усиленном режиме», производя на 30−40% больше
гормонов. Чтобы обеспечить этот интенсивный синтез, необходимы дополнительные
количества йода.
Невероятно, но факт
Во время беременности при недостатке йода щитовидная железа
у женщины, пытаясь скомпенсировать нехватку гормонов, увеличивается
в размере. Древние египтяне использовали это как своеобразный «тест
на беременность». Молодым женщинам туго завязывали нитку на шее. Если
через какое-то время нитка разрывалась (из-за выросшей щитовидной железы), это
было верным признаком беременности.
Если йода заметно не хватает, и у матери отмечается тяжелый
йододефицит, то головной мозг ребенка закладывается
«с ошибками». В итоге новорожденный ребенок может страдать
от тяжелой умственной недостаточности, глухоты, нарушений психомоторного
развития. Поскольку гормоны участвуют в процессе созревания костной ткани,
у ребенка, кроме патологии головного мозга, может отмечаться
низкорослость.
Если же дефицит йода у матери умеренный, то проблемы
с формированием головного мозга будут не так фатальны, но, все-таки,
будут: небольшое снижение умственных способностей, позднее психомоторное
развитие – все это характерно для детей, матери которых страдали
от недостатка йода во время беременности.
Самое печальное, что проблемы, возникающие у крохи
во время внутриутробного периода из-за недостатка йода в питании
матери, потом никак не корректируются!
Сколько не давай потом ребенку йода, головной мозг не сформируется
заново, и интеллектуальные способности будут потеряны
безвозвратно.
Применение препарата Йодомарин
Препарат принимают после еды, запивая достаточным количеством жидкости. Для детей грудного возраста препарат смешивают с пищей. Профилактический прием препарата необходимо проводить в течение нескольких лет, а нередко — на протяжении всей жизни. Для лечения зоба у новорожденных в большинстве случаев достаточно 2–4 нед, а у детей, подростков и взрослых обычно требуется ≥6–12 мес. Вопрос дозирования и длительности применения препарата Йодомарин 100 решается в индивидуальном порядке.Профилактика дефицита йода и эндемического зоба (в случаях, когда поступление йода в организм составляет менее 150–200 мкг в сутки):
дети грудного возраста и старше: 1/2–1 таблетки Йодомарина 100 (50–100 мкг йода в сутки);
подростки и взрослые: 1–2 таблетка Йодомарина 100 (100–200 мкг йода в сутки);
период беременности и кормления грудью: 2 таблетки Йодомарина 100 (200 мкг йода в сутки).Профилактика рецидивов после операции по поводу эутиреоидного зоба или его медикаментозного лечения
Дети и взрослые: 1–2 таблетки Йодомарина 100 (100–200 мкг йода в сутки). Данные рекомендации имеют общий характер и в каждом случае следует обязательно учитывать суточное количество йода, поступающего в организм с пищей. Рекомендации относительно дозирования действительны также для проведения дальнейшего лечения после окончания терапии эутиреоидного зоба с применением левотироксина.Лечение эутиреоидного зоба:
дети грудного возраста — подростки: 1–2 таблетки Йодомарина 100 (100–200 мкг йода в сутки);
взрослые: 3–5 таблеток Йодомарина 100 (300–500 мкг йода в сутки).
Что пить: витамин С
Про витамин С данных много, но все они противоречивы. Долгое время считалось, что он незаменим при борьбе с гриппом, что он борется с вирусами, восстанавливает клетки, способен побороть рак. Но сегодня крупные метаанализы подвергают все эти заявления сомнению. Многое не доказано, применение в онкологии имеет значение, если речь идет не о витаминках, а о внутривенном введении больших доз препарата, примерно в 100–200 раз превышающих обычные. Пожалуй, единственная отрасль, где эффект витамина C доказан, — это косметология: он улучшает синтез коллагена. А вот в борьбе с гриппом, согласно последним научным данным, сильно эффективнее использовать витамин D. Причем этим его польза не ограничивается.
Как сдавать кровь на гормоны. Расшифровка результатов анализа.
Для анализа на гормоны используется кровь из вены.
В зависимости от клинических признаков, указывающих на определённую патологию, обычно назначается анализ с тестами на конкретные гормоны.
Наиболее полную картину состояния здоровья можно получить, сдав анализ на следующие гормоны.
Гормоны щитовидной железы:
- Т3 (трийодтиронин) свободный – стимулирует кислородный обмен в тканях. Нормальные значения: 2,6 — 5,7 пмоль/л.
- Т4 (тироксин) свободный – стимулирует синтез белков. Нормальные значения: 0,7-1,48 нг/дл.
- Антитела к тиреоглобулину (АТ-ТГ) – важный параметр для выявления ряда аутоиммунных заболеваний. Нормальные значения: 0-4,11 Ед/мл.
- Некоторые другие.
Гормоны гипофиза:
- ТТГ (тиреотропный гормон) – стимулирует выработку гормонов щитовидной железы (Т3 и Т4). Нормальные значения: 0,4-4,0 мЕд/л. Повышенное значение ТТГ, как правило, свидетельствует о пониженной функции щитовидной железы.
- ФСГ (фолликулостимулирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 3,35-21,63 мЕд/мл; II фаза – 1,11-13,99 мЕд/мл; постменопауза – 2,58-150,53 мЕд/мл; девочки до 9 лет 0,2-4,2 мЕд/мл. У мужчин – 1,37-13,58 мЕд/мл.
- ЛГ (лютеинизирующий гормон). Нормальные значения: у женщин – зависит от фазы менструального цикла. I фаза – 2,57-26,53 мЕд/мл; II фаза – 0,67-23,57 мЕд/мл; постменопауза – 11,3-40 мЕд/мл; девочки до 9 лет — 0,03-3,9 мЕд/мл. У мужчин – 1,26-10,05 мЕд/мл.
- Пролактин. Основная функция – стимулирование развитие молочных желез и лактации. Нормальные значения: у женщин (от первой менструации до менопаузы) – 1,2-29,93 нг/мл; у мужчин – 2,58-18,12 нг/мл. Повышенная концентрация пролактина называется гиперпролактинемией. Различают физиологическую и патологическую гиперпролактинемию. Физиологическая гиепрпролактинемия может быть вызвана кормлением грудью, беременностью, сильными физическими нагрузками, стрессом. Повышенная концентрация пролактина у женщин приводит к нарушению менструального цикла, может быть причиной бесплодия. У мужчин гиперпролактинемия ведет к снижению полового влечения и импотенции.
- АКТГ (адренокортикотропный гормон) – стимулирует синтез и секрецию гормонов коры надпочечников. Нормальные значения: 9-52 пг/мл.
- Некоторые другие.
Половые гормоны:
- Тестостерон (мужской половой гормон) – вырабатывается надпочечниками и в половых железах (у мужчин – в яичках, у женщин – в яичниках). Воздействует на развитие половых органов, формирование вторичных половых признаков, рост костей и мышц. Нормальные значения: у мужчин — 4,94-32,01 нмоль/л, у женщин – 0,38-1,97 нмоль/л.
- Эстрогены (женские половые гормоны). Основные эстрогены – прогестерон и эстрадиол – вырабатываются надпочечниками и яичниками. Нормальные значения прогестерона у женщин зависят от фазы менструального цикла: I фаза – 1,0-2,2 нМ/л; II фаза — 23,0-30,0 нМ/л; для постменопаузы – 1,0-1,8 нМ/л. Аналогично для эстрадиола: I фаза — 198-284 пМ/л: II фаза — 439-570 пМ/л; для постменопаузы – 51-133 пМ/л. Повышенные значения эстрогенов могут указывать на опухоли яичников и коры надпочечников, а также цирроз печени. Пониженные – на недостаточное развитие и склероз яичников.
Гормоны надпочечников:
- ДЭА-с (дегидроэпиандростерона сульфат) – необходим для синтеза тестостерона и эстрогенов. Диапазон нормальных значений для концентрации данного гормона: 3591-11907 нмоль/л; у женщин – 810-8991 нмоль/л. Однако это общая картина, при обработке данных анализа надо также учитывать возраст пациента.
- Кортизол – участвует во многих обменных процессах, активно вырабатывается в результате реакции организма на голод или стресс. Нормальные значения: для детей до 16 лет – 3-21 мкг/дл, у взрослого человека — 3,7-19,4 мкг/дл.
- Альдостерон – отвечает за регулирование водно-солевого баланса в организме. Нормальные значения: 35 — 350 пг/мл.
Сколько йода нужно?
Взрослому человеку требуется как минимум 150 мкг йода в сутки по данным ВОЗ . А для беременных норма выше и составляет 200 мкг . Кормящим мамам требуется получать еще больше йода – 200–250 мкг в сутки .
Основными источниками йода для человека являются вода, рыба, морепродукты и йодированная соль. Увы, йодированную соль употребляет всего 30 % населения России, а морская рыба и морепродукты – не самые популярные и частые продукты в рационе среднего жителя нашей страны. 70 % регионов России, включая Приморье, не содержат в почве, воде и местных продуктах достаточного количества йода . Поэтому среднее поступление йода с продуктами питания составляет всего 60–80 мкг йода в сутки . Конечно, этого мало!
Выход напрашивается сам собой: йод следует принимать дополнительно.
Важно знать! Многие беременные настороженно относятся к приему йода. Однако на самом деле йод противопоказано применять только при некоторых формах гипертиреоза
Эти формы встречаются менее, чем у 1 % женщин детородного возраста! Если у вас диагностирован гипертиреоз, обсудите прием йода во время беременности с эндокринологом. У остальных женщин нет оснований отказываться от приема йода.
Как принимать Йодомарин при беременности?
Йодомарин рекомендовано употреблять в течение полугода и во время планирования беременности. Его дозировку определяет врач-эндокринолог.
Доза этого препарата при планировании обычно в сутки составляет 100 мкг. Это значит, что нужно принимать в день по таблетке Йодомарина 100 мкг или по пол таблетки в день Йодомарина 200 мкг. В случае если на этапе планирования беременности препараты йода будущая мама не использовала, необходимо начать принимать их сразу после зачатия, а далее – в течение всей беременности и грудного вскармливания.
Беременным препарат назначается исключительно врачом-эндокринологом. Это связано с тем, что беременным с повышенной чувствительностью к йоду, а также при гиперфункции щитовидной железы Йодомарин противопоказан. Превышение необходимой дозы йода в этом случае может привести, кроме аллергии, к маточному кровотечению и выкидышу.
Суточная доза йода для беременной – 200 мкг, поэтому необходимо ежедневно принимать по таблетке Йодомарина 200. Если будущая мама пьет витаминный комплекс, содержащий йод, в этом случае она должна принимать по таблетке Йодомарина 100 ежедневно.
К слову, Элевит пронаталь, назначаемый врачами практически всем беременным женщинам, йод не содержит, поэтому обязательно необходимо принимать дополнительно по таблетке Йодомарина 200. До какого срока принимать этот препарат при беременности, может сказать только врач, но чаще всего это делают на протяжении всего периода вынашивания ребенка. Таблетку глотают после еды, запивая большим количеством любой жидкости.
Противопоказания и побочные эффекты
Важно знать, что у Йодомарина имеются и противопоказания для приема во время беременности:
- индивидуальная непереносимость йода;
- токсическая аденома щитовидной железы;
- тиреотоксикоз;
- герпетиформный дерматит Дюринга.
Прием Йодомарина с профилактической целью обычно не вызывает никаких побочных эффектов. Но использовать препарат необходимо в правильном количестве во избежание передозировки. Она проявляется следующим образом:

- привкус металла во рту;
- воспаление слизистых и их отек (насморк, конъюнктивит);
- йодная лихорадка и угри;
- слизистые могут окраситься в коричневый цвет;
- рвота, диарея и болевые ощущения в животе;
- обезвоживание организма.
При появлении какого-либо из вышеперечисленных симптомов, требуется обратиться к врачу незамедлительно, прекратив при этом прием препарата.
Помните, если врач назначил вам Йодомарин при планировании беременности и в период вынашивания, нельзя пренебрегать этой рекомендацией. Всего таблетка Йодомарина 200 в день позволит избежать многих проблем со здоровьем.
Инструкция по выбору
Далее собраны аспекты и советы, на которые желательно обращать внимание. Они помогут правильно выбрать и заказать лучшее лекарство омега-3 по доступной цене
Стандарты качества сырья
На упаковке препарата должно присутствовать словосочетание «медицинский рыбий жир», оно свидетельствует о безопасности и эффективности БАДа. Некоторые производители также указывают на ней, что их средство имеет фармацевтическую степень чистоты.
Формы omega-3 и состав
Для производства добавок используется четыре источника жирных кислот:
- Печень трески (Liver oil). В ней накапливается много токсических веществ. Добавки на основе печени трески опасны для здоровья.
- Мясо рыб (Fish Body oil). Содержит большое количество ПНЖК, минимум вредного жира. Используется для изготовления хороших БАДов омега-3.
- Масло криля. Содержит природный антиоксидант астаксантин. Препараты на основе масла криля качественные, но часто имеют высокую стоимость.
- Водоросли – спирулина и вакамэ. Содержат большие концентрации ПНЖК. БАДы на основе их растительных масел назначают вегетарианцам и веганам.
В продаже можно встретить несколько соединений жирных кислот:
- Триглицериды (TG или Triglycerides). Это природная форма омега-3. Она отличается небольшой концентрацией полезных веществ – 30% от общей массы жира.
- Этиловый эфир (EE). Массовая доля ПНЖК в нем достигает 60-70%. Это соединение обладает низкой биодоступностью.
- Реэтерифицированные триглицериды. Высококонцентрированные кислоты омега-3. В них присутствует до 80% ПНЖК.
Основные действующие вещества препаратов в капсулах: докозагексаеновая (ДГК, DHA) и эйкозапентаеновая кислоты (ЭПК, EPA). Суммарное количество этих соединений должно составлять не меньше 500 мг на суточную дозу
Но при выборе омега-3 нужно обращать внимание и на то, сколько каждой ПНЖК содержится в препарате. Добавки с высокой концентрацией ЭПК полезны для нервной и сердечно-сосудистой системы, а лекарственные средства с повышенным содержанием ДГК подходят для детей и беременных женщин
Альфа-линолевая кислота (ALA) – необязательный компонент, поскольку она присутствует во многих продуктах питания и попадает в организм естественным путем. К тому же это вещество практически не превращается в полезные ПНЖК.
Необходимость приема
Жители большинства регионов России употребляют очень мало морепродуктов и страдают от нехватки ПНЖК. Поэтому врачи рекомендуют принимать омегу курсами по нескольку месяцев осенью и зимой, когда организм ослаблен из-за авитаминоза и роста сезонной заболеваемости. Повышенное количество омега-3 по сравнению со стандартной дозой требуется принимать беременным, кормящим женщинам, детям, людям старше 60 лет.
Прием ПНЖК для профилактики не опасен, но при непрерывном употреблении может спровоцировать развитие побочных эффектов. Поэтому перед началом курса приема препаратов рекомендуется сдать комплексный анализ крови на ненасыщенные жирные кислоты и узнать концентрацию ДГК, ЭПК и АЛА в организме.
Подбор объема упаковки
Врачи не советуют покупать дешевые добавки с низкой концентрацией активных веществ. Иначе эти БАДы придется пить не один, а два или три раза в день, что может пагубно отразиться на здоровье печени.
Смотрите видео с советами нутрициолога о том, как правильно выбрать омега-3:
Зачем пить Омега-3 и как ее выбрать?