Формирование и развитие плаценты
Содержание:
Причины и механизм развития
До сих пор отсутствует единая теория происхождения трофобластических злокачественных новообразований. В настоящее время доминирующей является иммунологическая теория, согласно которой основная роль в патогенезе развития хориокарциномы отводится иммунным факторам. По своей сущности зародыш и его оболочки являются чужеродным генетическим материалом, а организм матери запускает защитную иммунную реакцию в ответ на имплантацию плодного яйца в полость матки.
Среди факторов риска выделяют:
- высокий паритет родов — заболеванию более подвержены повторнородящие женщины;
- аборты в анамнезе;
- белковая недостаточность в рационе;
- гормональные сбои, сопровождающиеся нарушением менструального цикла;
- прием оральных контрацептивов;
- вирусные инфекции;
- сопутствующие аутоиммунные и генетические заболевания.
В большинстве случаев хориокарцинома расположена в теле матки, в области прикрепления зародыша. Реже она обнаруживается в месте патологической имплантации при внематочной беременности — в фаллопиевых трубах, яичнике или брюшной полости. Первичное новообразование характеризуется агрессивным ростом и отличается глубоким прорастанием в маточную стенку или в придатки. С прогрессированием заболевания возможна перфорация органа. Клетки опухоли активно продуцируют хорионический гонадотропин (ХГ). Повышение его уровня в моче и крови является одним из диагностических критериев заболевания.
Основной путь метастазирования хориокарциномы — гематогенный. Вместе с током крови злокачественные клетки попадают в различные органы. Чаще всего поражаются легкие, головной мозг, влагалище и печень, реже — почки, надпочечники, желудочно-кишечный тракт.
Функция хориона
Хорион выполняет две основные функции: защищает эмбрион и питает его.
Чтобы защитить эмбрион, хорион производит жидкость, известную как жидкость хориона. Жидкость хориона находится в полости хориона, которая является пространством между хорионом и амнионом. Хорионическая жидкость защищает эмбрион, поглощая шок, возникающий от таких сил, как движение.
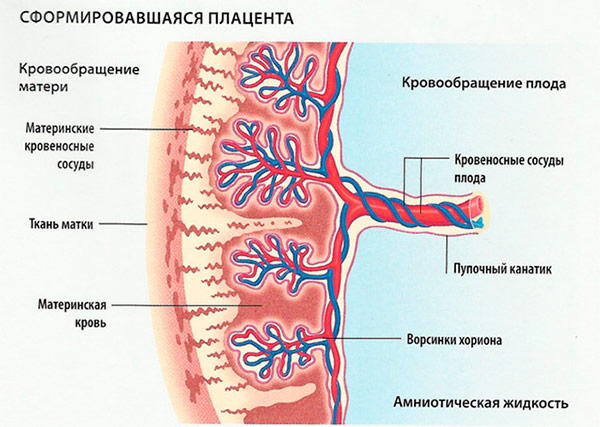
Чтобы вырастить эмбрион, в хорионе вырастают ворсинки хориона, которые являются продолжением хориона, которые проходят через децидуальную матку (эндометрий) и в конечном итоге соединяются с матерью. кровь судов. Изображение ворсин хориона можно увидеть здесь:
На левой стороне этой фигуры вы можете увидеть усиление интерфейса материнского плода. Вверху находятся вены и артерии матери, а внизу – структура, которая соприкасается с пространством interviillius, заполненным материнской кровью. Эта структура представляет собой ворсин хориона, который простирается от хориона, содержит кровеносные сосуды плода и является местом, где питательные вещества и кислород доставляются к плоду, а отходы поступают в организм матери для последующего выведения из организма. Ворсинки хориона обеспечивают максимальный контакт между эмбрионом и матерью благодаря их древовидной форме, обеспечивающей очень большую площадь контакта.
Противопоказания
Для каждой медицинской процедуры есть свои противопоказания. Так, исследование не проводится при:
- угрозе выкидыша. Пусть и с благими намерениями, но биопсия ворсин хориона является опасным вторжением, сопряжённым с забором части плаценты;
- воспалительных процессах, заболеваниях во влагалище, на шейке матки или на коже живота. Основная опасность – перенести воспалительный процесс в матку, что чревато не только выкидышем, но и угрожает здоровью и жизни матери;
- наличии у женщины ВИЧ-инфекции. Противопоказание весьма условное и сопряжено только с риском передать ВИЧ плоду.
Показания к проведению намного превышают вес противопоказаний, и риски оправданы. Главное условие – выбрать клинику и квалифицированного доктора.
Что такое неразвивающаяся беременность
О неразвивающейся беременности говорят, когда эмбрион/плод прекращает свое развитие и погибает в сроке до 28 недель. Частая причина гибели плода — нарушения в кариотипе. В большинстве случаев (93,6%) гибель эмбриона происходит из-за спонтанных мутаций в кариотипе, а 6,4% — по вине структурных перестроек хромосом.
Кариотип — это хромосомный набор, в норме содержащий 46 хромосом, в котором заложены не только информация о внешнем виде человека, но и о том, как человеческий эмбрион должен развиваться с момента зачатия. За некоторым исключением, при наличии хромосомных нарушений эмбрион останавливается в развитии и погибает внутриутробно. Срок, на котором происходит гибель плода, зависит от типа хромосомной патологии.
Хорион представляет собой ворсинчатую оболочку плодного яйца, которая к 16-й неделе беременности трансформируется в плаценту, осуществляющую питание плода. Хромосомный набор хориона соответствует кариотипу плода, поэтому генетическое исследование ворсин хориона может выявить хромосомные нарушения, ставшие причиной неразвивающейся беременности.
Как себя вести после процедуры?
После проведения процедуры БВХ пациентка должна находиться в полном покое. Обычно женщину отпускают домой с настоятельной рекомендацией отдыхать как физически, так и морально.
Работающим мамочкам советуют взять выходной. В течение 1–2 дней категорически запрещается поднимать что-либо тяжёлое, а также вести половую жизнь. Кроме того, пациентка должна следить за своими ощущениями и выделениями из влагалища.
Небольшие спазмы, которые с течением времени становятся слабее — это нормально. Если интенсивность спазмов и болевые ощущения увеличиваются, нужно немедленно обращаться к врачу.
Также поводом для обращения в женскую консультацию являются обильные водянистые или кровянистые выделения из влагалища. Это признаки самопроизвольного прерывания беременности, проще говоря, выкидыша.
Химиотерапия при раке
Для лечения рака разработано большое количество химиотерапевтических препаратов. По оказываемому эффекту их разделяют на цитостатические и цитотоксические препараты. Цитостатики нарушают процессы размножения раковых клеток, что в конечном итоге приводит к их гибели. Цитотоксические препараты направлены на непосредственное уничтожение клеток. Химиотерапия при раке предполагает несколько курсов лечения, которые чередуются с перерывами. Это связано с двумя моментами:
- Раковые клетки имеют жизненный цикл, который состоит из активной фазы и фазы покоя. Химиотерапия действует только на активные клетки.
- Химиотерапия оказывает токсическое действие на организм, поэтому нужно время для его восстановления.
Химиотерапии солидного рака проводится в рамках комбинированного лечения совместно с хирургией или лучевой терапией. Ее преимуществом является системное воздействие на организм, что помогает уничтожить как злокачественные клетки, которые остались в первичном очаге после удаления опухоли, так и метастазы.
Типы плацент:
- По типу питания (2 типа)
- По строению (по глубине врастания хориона эндометрий матки) 4 типа
- По форме сращения хориона с маткой 4 типа
Первый тип питания –хорион поглощает материнские белки, расщепляет их до аминокислот, из которых организм зародыша синтезирует собственные белки
По строению — ХОРИОЭПИТЕЛИАЛЬНАЯ
По форме — ДИФФУЗНАЯ
По строению – ДЕСМОЭПИТЕЛИАЛЬНАЯ
По форме – МНОЖЕСТВЕННАЯ
Второй тип питания –хорион поглощает материнские аминокислоты, синтезирует эмбрионспецифические белки и поставляет их в организм зародыша
По строению – ВАЗОХОРИАЛЬНАЯ
По форме – ПОЯСНАЯ
По строению – ГЕМОХОРИАЛЬНАЯ
По форме – ДИСКОИДАЛЬНАЯ
Толщина хориона по неделям беременности: таблица
Первое ультразвуковое исследование проводится на сроке примерно 12-ти недель. Во время обследования оценивается крепление органа, которое может отличаться и не является патологическим. При этом диагностируется предлежание по задней или передней стенке матки, реже фиксируется низкий хорион, впоследствии часто происходит миграция органа к боковым стенкам.
Дополнительно проводится оценка структуры хориона и толщина. Изначально замеру на УЗИ подлежит наиболее утолщенный участок хориона, который примерно равняется количеству недель вынашивания в миллиметрах. В таблице представлена пределы норм толщины оболочки на ранних сроках беременности:
| Срок беременности, неделя | Толщина хориона (плаценты), миллиметры |
|---|---|
| 7 | 7-14 |
| 8 | 8-15 |
| 9 | 8,5-16,5 |
| 10 | 9,5-17,5 |
| 11 | 10-18,5 |
| 12 | 11-20 |
| 13 | 11,5-21 |
| 14 | 12,5-22 |
| 15 | 13-23 |
| 16 | 14-24 |
Значительное утолщение хориона наблюдается при сахарном диабете или при развитии гемолитическом заболевании, истончение же говорит о плацентарной недостаточности и преждевременном старении, что приводит к самопроизвольному выкидышу.
Выявление и профилактика осложнения беременности
Определение рисков патологий — важнейшая составляющая программы ведения беременности. В ходе обследования врач выявляет у будущей матери факторы, способствующие осложнению, и присваивает каждому из них балл. После этого, по совокупности результатов, он определяет степень риска для женщины и ее ребенка, на основании чего в дальнейшем выстраивается стратегия по сохранению или прерыванию беременности.
Важную роль в процессе определения рисков играет сбор анамнеза у будущей матери. Таким образом выявляются следующие факторы:
- наличие патологий беременности в прошлом — в частности, имевшиеся ранее выкидыши серьезно повышают шансы на самопроизвольный аборт в текущий период вынашивания;
- генетический риск осложнения беременности — наличие у родителей родственников с наследственными заболеваниями также является причиной для более строго наблюдения за состоянием матери и плода;
- перенесенные и имеющиеся общие заболевания — сбор сведений о них от самой пациентки позволяет ускорить обследование, что особенно полезно в случаях, когда требуется экстренная помощь.
Безусловно, помимо сбора данных от самой матери, врач осуществляет комплексное медицинское обследование (скрининг), включающее следующие тесты:
- ультразвуковое исследование;
- генетический ДНК-тест;
- лабораторный анализ мочи и крови (на гормоны, антитела);
- тест на наличие инфекций;
- биопсию хориона, околоплодной жидкости и другие анализы.
Базовый набор обследований включает УЗИ и лабораторные анализы мочи и крови. При высоком риске нарушений назначаются дополнительные, в том числе инвазивные процедуры, такие как биопсия. Однако их применяют только в сложных ситуациях, так как такие методы сами способны привести к осложнениям беременности и патологиям плода.
Патологоанатомические данные
Патологоанатомические данные указывают на важную роль в развитии П. п. воспалительных изменений децидуальной оболочки и разрастания соединительной ткани. Наряду с дистрофическими процессами в матке и плаценте обнаружены также сдвиги компенсаторного характера. Результатом отделения плаценты от стенки матки с разрывом межворсинчатых пространств, в к-рых циркулирует омывающая ворсины хориона материнская кровь, является кровотечение. Отслойка плаценты от стенки матки происходит иногда во время беременности вследствие растяжения нижнего маточного сегмента, входящего постепенно в состав плодовместилища. Развитию отслойки плаценты также способствуют сокращения матки, особенно в родах, когда каждая схватка сопровождается повышением внутриматочного давления, приводящим к выпячиванию плаценты и плодных оболочек в просвет внутреннего маточного зева. Стенки нижнего маточного сегмента и шейки матки в это время смещаются кверху за счет ретракции маточной мускулатуры, еще больше нарушая прикрепление плаценты к стенке матки. Клинически П. п. проявляется гл. обр. маточными кровотечениями (см.), которые обычно начинаются без видимых причин или в связи с физической нагрузкой, нервным перенапряжением. С. И. Павлова отмечала, что значительная часть женщин указывает на предшествовавшее кровотечению половое сношение. Наиболее часто кровотечение начинается в третьем триместре беременности. Чем ниже место прикрепления плаценты, тем раньше появляется кровотечение. У большинства женщин с неполным П. п. кровотечение начинается в родах, с полным — при беременности. Кровотечение может периодически прекращаться при уменьшении интенсивности маточных сокращений и благодаря достаточно выраженным процессам тромбообразования в месте отслойки плаценты. Остановке кровотечения в родах при частичном П. п. способствует излитие околоплодных вод и интенсивное сокращение матки: плацента при схватке опускается, а предлежащая часть плода прижимает отделившуюся часть плаценты к месту отслойки и оказывает т. о. тампонирующее действие. В случаях полного П. п. кровотечение обычно прогрессирует, вследствие чего возможно развитие анемии (см.), а при массивных кровопотерях — геморрагического шока (см.).
Наиболее опасные осложнения связаны с повторным кровотечением, к-рое может усугубить уже развившиеся анемию и шок. Источником такого кровотечения бывают разрывы шейки матки, к-рая разрыхлена и значительно васкуляризирована вследствие близости плаценты. В последовом и раннем послеродовом периодах кровотечения часто возникают также в связи с недостаточной сократительной способностью матки в области плацентарной площадки (см.), нарушением отслойки плаценты от стенки матки в результате патол, изменений и с меньшей толщиной децидуальной оболочки в нижних сегментах матки, вплоть до развития истинного приращения плаценты (см. Гипотонические кровотечения, Роды). П.п. способствует развитию эмболии околоплодными водами, к-рая сопровождается кровотечением в результате снижения коагуляционных свойств крови, острым фибринолизом (см.). Редко бывают случаи воздушной эмболии (см.), заканчивающиеся внезапной смертью женщины. Развитию септических осложнений в послеродовом периоде способствуют близость плацентарной площадки к влагалищу, усиленные процессы тромбообразования в этой области, частые влагалищные исследования и оперативные вмешательства, явления анемии у родильниц. Отслойка части плаценты от стенки матки, потеря крови у плода приводят к его гипоксии (см. Асфиксия плода и новорожденного). Характерным для П. п. является высокое расположение предлежащей головки плода над входом в таз, во многих случаях наблюдается тазовое предлежание или неправильное положение плода. По данным Е. В. Соколова, головное предлежание плода встречается в 66,17% случаев П. п., тазовое — в 8,15%, поперечное положение плода — в 13,82%, косое — в 11,86%.
Плацентарный барьер
Большинство материнских гормонов не проходит через плаценту. Степень проникновения других гормонов, таких как тирозин, является невысоким. Значительную опасность составляют некоторые синтетические прогестины, которые проникают сквозь плаценту очень быстро и могут вызвать маскулинизацию плодов женского пола. Еще более опасным является применение синтетического эстрогена диэтилстильбестрола, который легко проходит сквозь плаценту. Это вещество вызывает рак влагалища и аномалии яичек у индивидов, которые поддавались его действию во время внутриутробного развития.
Хотя плацентарный барьер часто считают защитой от повреждающего действия факторов внешней среды, много вирусов, таких как вирусы краснухи, цитомегаловирус, Коксаки, оспы, ветряной оспы, кори, полиомиелита без труда проходят сквозь плаценту. Попадая внутрь плода, некоторые вирусы вызывают болезни, которые в свою очередь могут привести к гибели клеток и врожденных пороков. К сожалению и большинство лекарств и их метаболитов проникают сквозь плаценту и многие из них вызывают серьезные повреждения у плода.
Диагностика
Важную роль в выявлении заболевания играет правильно и детально собранный акушерско-гинекологический анамнез. После беседы с пациенткой проводится гинекологический осмотр с помощью зеркал, двуручное исследование и забор мазков. Среди методов лабораторно-инструментальной диагностики применяются:
- определение концентрации ХГ и плацентарного лактогена в сыворотке крови;
- трансвагинальное УЗ-исследование и контрастная компьютерная томография органов малого таза;
- МРТ репродуктивной системы и рядом расположенных анатомических структур.
Обязательно проводятся рутинные исследования в виде общих анализов крови, мочи, электрокардиограммы, определения гормонального статуса. Для поиска отдаленных метастазов используются методы визуализации: рентгенография, контрастная компьютерная и магнитно-резонансная томография органов грудной клетки, брюшной полости, головного мозга.
Подготовка
Подготовка к проведению процедуры не занимает много времени и не требует особых усилий. Более того, все необходимые для процедуры анализы будущая мама и так пройдёт при постановке на учёт по беременности.
Для того чтобы пройти хорионбиопсию, при себе нужно иметь:
- удостоверение личности;
- направление от доктора-генетика;
- результаты исследований крови на инфекции, такие как сифилис, ВИЧ, гепатит В и гепатит С (все анализы должны быть проведены не ранее, чем за 3 месяца до процедуры);
- общий анализ крови с лейкоцитарной формулой, сделанный не ранее месяца назад;
- общий анализ мочи;
- микроскопию мазков из влагалища;
- исследования и характеристику крови матери по резус-фактору.
Помимо этого, иногда женщину могут попросить принести все данные, записанные с протокола последнего ультразвукового исследования и др.
Также стоит обратить внимание на парочку нюансов. Первый касается будущих мам
Пациенткам, имеющим отрицательный резус-фактор крови, в обязательном порядке предписывается перед процедурой купить капсулу с антирезусным иммуноглобулином. Ввести его следует не позднее чем в течение 48 часов после проведения манипуляции. В некоторых случаях это делают сразу же в клинике.
ВИЧ-инфицированным женщинам в связи с риском заражения этой инфекцией плода придётся пройти более интенсивную антиретровирусную терапию.
Плацента при доношенной беременности
В конце беременности плацента имеет дискообразную форму, диаметром 15-25 см, толщиной около 3 см, массой 500-600 г. Во время третьего периода родов она отрывается от стенки матки и примерно через 30 мин после рождения ребенка выталкивается из полости матки. Если рассмотреть плаценту после рождения, с материнской стороны можно различить 15-20 слегка выступающих участков — котиледонов, укрытых тонким слоем основной отпадноц оболочки. Борозды между котиледонами образованы децидуальными септами. Значительная часть децидуальной оболочки временно остается в матке и выталкивается с последующей маточным кровотечением.
Плодовая поверхность плаценты покрыта хорионической пластинкой. Многочисленные крупные артерии и вены (хорионические сосуды) сходятся к пупочному канатику. Хорион покрыт амнионом. Прикрепление пупочного канатика является преимущественно эксцентричным, может иметь место краевое и оболочечное прикрепления.
Изменения плаценты в конце беременности обусловлены уменьшением обмена между двумя системами кровообращения и включают:
1) увеличение количества фиброзной ткани в ворсинках;
2) утолщение базальных мембран в капиллярах плода;
3) облитерацию малых капилляров ворсинок;
4) откладывание фибриноида на поверхности ворсинок в зоне соединения и на хорионической пластинке. Усиленное образование фибриноида может вызвать инфаркты лакун и котиледонов плаценты (котиледон приобретает белый цвет).
Клинические корреляции
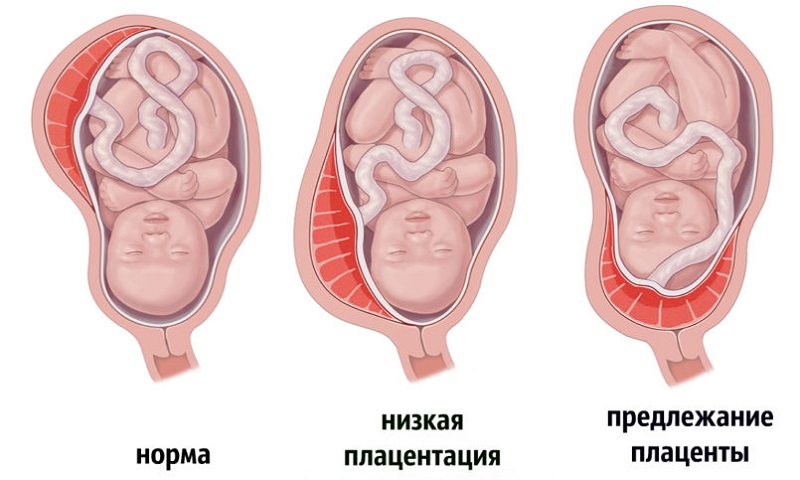
Аномалии плаценты. В норме плацента имплантируется на передней или задней стенке матки. Под предлежанием плаценты понимают ее аномальную имплантацию над внутренним зевом шейки матки:
1) полное предлежание плаценты — плацента полностью перекрывает внутренний зев;
2) частичное предлежание плаценты — плацента частично перекрывает внутренний зев;
3) краевое предлежание плаценты — край плаценты достигает края внутреннего зева;
4) низкое прикрепление плаценты (низкая плацентация) — плацента размещается в нижнем маточном сегменте, но не достигает края внутреннего зева.
Аномалии прикрепления плаценты включают следующие состояния: приросшая плацента — патологическая инвазия плаценты в поверхностный слой миометрия с полным или частичной отсутствием базальной децидуальной оболочки; вросшая плацента — патологическая инвазия плаценты во всю толщу миометрия; проросшая плацента — патологическая инвазия плаценты со сквозным проникновением в миометрий и периметрий, иногда с проникновением в близлежащие структуры.
Приросшая плацента приводит к невозможности отделения плаценты от стенки матки при рождении плода, что может привести к массивному кровотечению, шоку и смерти матери. Другие аномалии плаценты включают более редкие состояния:
1) валоподобная плацента — оболочки удваиваются позади ее края, образуя плотное кольцо вокруг периферии плаценты;
2) плацента в форме покрывала;
3) резервная плацента — дополнительная доля плаценты, которая имплантируется на некотором расстоянии от остальной плаценты;
4) предлежание сосудов пупочного канатика — оболочечное прикрепление пупочного канатика, когда сосуды плода проходят над внутренним зевом.
Как выглядит лишай у человека — симптомы
Симптомы розового лишая
Розовый лишай начинается с появления на коже бляшки ярко-розового цвета, диаметр которой составляет до 5 см. Если посмотреть на фото болезни, станет понятно, что это пятно, шелушащееся в центре. В течение 1-2 недель лишай начинает сильнее шелушиться по периферии, его центр становится как папиросная бумага.
Через неделю с момента появления первого пятна на спине, животе, плечах появляются округлые розовые пятнышки, располагающиеся по линиям натяжения кожи. Они могут сливаться между собой. После выздоровления длительное время на теле могут оставаться участки темного цвета.
Симптомы опоясывающего лишая
К симптомам опоясывающего лишая относятся:
- болезненность пораженного участка кожи и легкое жжение, которое возникает за несколько часов до появления первых высыпаний;
- боль в мышцах, суставах;
- онемение пораженных тканей;
- появление пузырьков разной величины, образование отека в местах их локализации;
- увеличение лимфоузлов.
На фото опоясывающий лишай обычно показан как односторонние высыпания, которые находятся на волосистой части головы, по ходу межреберных нервов, на животе или груди по направлению от позвоночника к грудине. Опоясывающий лишай как будто опоясывает туловище, поэтому его так называют.
Через несколько дней после появления пузырьков жидкость, содержащаяся в них, мутнеет. Они подсыхают, затягиваются корочкой. После отпадения последней на месте лишая остается пигментация. Затем может следовать вторая волна высыпаний. Инкубационный период опоясывающего лишая составляет около 2 недель.
Симптомы отрубевидного (разноцветного) лишая
Разноцветный лишай чаще поражает кожу спины, плеч, шеи, груди, редко — головы, бедер, паха, предплечий, кистей, голеней, заушных складок. Сначала больной замечает у себя розовые пятна небольшого размера, которые постепенно увеличиваются, сливаются, становятся коричневыми и после гибели грибка белеют. При этом возникают:
- зуд;
- жжение;
- шелушение кожи в месте поражения.
Разноцветный лишай может длиться несколько лет.
Симптомы стригущего лишая
К симптомам стригущего лишая, который на фото обычно изображают как залысину на волосистой части головы, относятся:
- зуд в очагах высыпаний;
- овальные и круглые розовые пятна без четких границ, возвышающиеся по периферии валиком (могут быть покрыты корочками, пузырьками).
Высыпания при стригущем лишае часто сливаются, образуя большие очаги. Инкубационный период составляет 5-7 дней.
Симптомы красного плоского лишая
Красный плоский лишай у детей и взрослых проявляет себя:
- зудом;
- поражением кожи в области передней поверхности голени, половых органов; туловища, сгибательных поверхностей предплечий;
- появлением пятен на ногтях, слизистой ротовой полости, ладонях, лице, подошвах.
На фото красный плоский лишай выглядит как бугорки темно-бурого цвета. Если грибок поражает ногтевые пластины, они темнеют и покрываются белыми полосками, по которым вскоре ноготь расщепляется.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Генетическая диагностика нарушений ЦНС в НИАРМЕДИК
В генетических отделениях многопрофильной медицинской сети НИАРМЕДИК проводится эффективное генетическое обследование в рамках подготовки к зачатию и пренатальный скрининг – в разные периоды беременности, которые позволяют с большой точностью выявить пороки в развитии органов и систем плода.
Показаниями для консультации у врача-генетика являются:
- случаи пороков развития и мертворождений у пары или в родовом анамнезе;
- наличие родственников, страдающих дегенеративными заболеваниями ЦНС;
- возраст будущей матери старше 35 лет;
- близкородственная связь пары;
- перенесенные до зачатия или на ранних сроках беременности вирусные инфекции (токсоплазмоза, краснухи, гепатита В и С и др.);
- ненормированное ионизирующее облучение кого-либо из супругов до зачатия.
Центральные и районные генетические отделения и лаборатории сети предоставляют пациентам пройти полный цикл аппаратного обследования и лабораторного молекулярно-генетического исследования.
Подведение итогов
Во время ожидания малыша женщины проходят различные исследования. В том числе и УЗИ. При таком обследовании доктор всегда исследует хорион и отмечает его локализацию. При этом учитывается размер оболочки, наличие отслоек и других проблем.
При предлежании хориона всегда следуйте советам врача. Только в этом случае беременность закончится успешным родоразрешением.
Немного анатомии
Матка является детородным органом в женском организме. Именно в матке зарождается жизнь, идет рост и развитие маленького человека. Этот орган напоминает по форме грушу – более широкая часть располагается сверху, а узкая, переходящая в шейку матки, снизу.
Строение матки довольно простое: наружный слой − серозный, а внутренний, состоящих из переплетений мышечных волокон – слизистый. Благодаря наличию мощного мышечного слоя и хаотичного расположения мышечных волокон, матка способна сильно изменять свои размеры во время беременности.
Анатомически делится на несколько частей: дно, тело и шейка. Условно гинекологи выделяют стенки матки. Это необходимо для установления точки прикрепления плаценты во время беременности, а также служит ориентиром при патологических процессах, развивающихся в органе. Выделяют заднюю, переднюю, боковые стенки и дно.
Передняя стенка матки это та часть, которая обращена к передней стенке живота женщины. В норме дно должно иметь небольшой наклон вперед, а передняя стенка соответственно расположена немного книзу.
Матка – это подвижный орган. Благодаря мощным связкам, которые удерживают её в полости таза, может изменять свое положение. Например, при переполненном мочевом пузыре может отодвигаться назад, а при наполнении кишечника – вперед. При беременности матка постепенно смещается вверх и вперед за счет увеличения массы плода.