Обрезание
Содержание:
Послеоперационные осложнения
В большинстве случаев послеоперационные осложнения можно выявить на ранней стадии в первые несколько месяцев после операции. Однако долгосрочное наблюдение является обязательным, поскольку возможны отсроченные проявления – фистула уретры и рецидивирующее искривление полового члена после всплеска полового созревания.
Послеоперационное наблюдение включает оценку мочеиспускания и остаточной мочи, урофлоуметрию.
Возможные общие осложнения после операции включают целый ряд патологий:
- свищ уретры;
- стеноз меатуса/выходного отверстия уретры;
- стеноз уретры;
- раскрытие головки;
- дивертикул уретры или уретроцеле, которые могут привести к инфекциям и подтеканию мочи;
- косметические проблемы: избыточная остаточная кожа, видимые швы;
- рецидивирующее или стойкое искривление полового члена;
- распыление или неправильное направление струи мочи, раздражающие симптомы при мочеиспускании;
- эректильная дисфункция;
- облитерирующий баланит, приводящий к стриктурам.
Лечение осложнений после операции по поводу гипоспадии проводится после периода заживления в течение 4–6 месяцев, за исключением стеноза уретры или внутреннего канала, которые требуют неотложной помощи.
Лечение гипоспадии.
В процессе хирургического лечения гипоспадии решается несколько основных задач: 1. выпрямление полового члена и придание ему естественного вида 2. формирование уретры из эластичного пластического материала лишенного волосяных луковиц 3. Формирование головки полового члена. 4. Выведение уретры на верхушку головки с формированием наружного отверстия уретры нормального расположения и формы. При тяжелых формах гипоспадии дополнительно проводится 5. устранение транспозиции и расщепления мошонки.
Сложность хирургического лечения гипоспадии заключается как в достижении хорошей проходимости уретры, так и в формировании полового члена, имеющего нормальный внешний вид, а также в предотвращении возможных послеоперационных осложнений.
Диагностика гипоспадии
Гипоспадию следует диагностировать при рождении (за исключением случаев гигантского отверстия мочеиспускательного канала с интактной крайней плотью). При диагностике необходимо указать местные изменения.
• Положение, поверхность и ширину отверстия мочеиспускательного канала.
• Наличие атрезии уретры и разделения губчатого тела.
• Внешний вид кожи, покрывающей крайнюю плоть, и мошонки.
• Размер пениса.
• Изгиб пениса при эрекции. При диагностическом обследовании также оценивают сопутствующие нарушения, в том числе:
• крипторхизм;
• открытый влагалищный отросток или паховую грыжу (в 9–15 % случаев).
Тяжелые гипоспадии с одно- или двусторонним непальпируемым яичком либо с подозрением на патологию половых органов требуют полного генетического и эндокринологического обследования сразу же после рождения (для исключения нарушений половой дифференцировки, особенно врожденной гиперплазии надпочечников). Отделение мочи по каплям и вздутие уретры жидкостью требуют исключения стеноза отверстия мочеиспускательного канала. Распространенность аномалий развития верхних мочевых путей (ВМП) не отличается от выявляемой среди населения, за исключением очень тяжелых форм гипоспадий.
Лечение гипоспадии
Для принятия решения важно разделить функционально необходимые и эстетически оправданные процедуры.
Функциональные показания к операции следующие.
• Проксимально расположенное отверстие мочеиспускательного канала.
• Вентральное отклонение струи мочи.
• Стеноз отверстия мочеиспускательного канала.
• Искривление пениса.
Косметические показания, связанные с психологическими особенностями родителей и в будущем пациента, следующие.
• Патологически расположенное отверстие мочеиспускательного канала.
• Расщепление головки.
• Поворот пениса с патологическим расположением кожного лоскута.
• Вид кожи, покрывающей крайнюю плоть.
• Транспозиция пениса и мошонки.
• Расщепление мошонки.
Поскольку все хирургические процедуры сопровождаются риском развития осложнений, крайне важно провести подробное предоперационное консультирование родителей.
Видео : https://www.pedurology.ru/chto-i-kak-my-lechim/video-detskaya-urologiya/36-gipospadiya-uretroplastika.html
Цели лечения
По возможности исправить изгиб полового члена, сформировать новую уретру адекватного размера, подведение нового отверстия мочеиспускательного канала к кончику головки пениса и достижение в целом хорошего косметического результата. Необходимо применять увеличивающие очки и специальные тонкие синтетические рассасывающиеся шовные материалы (6/0–7/0). При небольших размерах пениса и для повторных операций при гипоспадии в предоперационном периоде целесообразно провести гормональную терапию с помощью местного или парентерального назначения тестостерона, дигидротестостерона, бета-хорионического гонадотропина.
Возраст проведения операции
Обычно оперативное лечение первичных гипоспадий проводят в возрасте 10–24 мес. Однако недавно описана более ранняя реконструкция в возрасте 6 мес. в отдельных случаях.
Искривление полового члена, гипоспадия типа хорды.
Если имеется искривление полового члена, оно обычно поддается коррекции путем обнажения полового члена (от кожных хорд) и иссечения соединительной ткани истинных хорд на вентральной поверхности полового члена. Пластинка уретры содержит соединительную ткань с большим количеством сосудов, и во многих случаях не вызывает искривления. Остаточные хорды (изгиб) вызваны диспропорцией пе- щеристых тел, и при их выявлении пенис необходимо выпрямить, в основном с помощью дорсальной ортопластики (модификация метода дорсальной ортопластики пещеристых тел (операция Несбита)).
Рис. гипоспадия типа хорды ( гипоспадия без гипоспадии )
Сохранение обильно васкуляризованной пластинки уретры
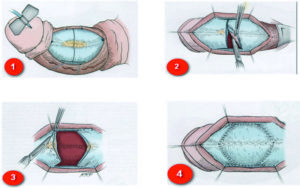
В основе репарации гипоспадии у детей лежит сохранение хорошо кровоснабжаемой пластинки уретры. Ее использование для проведения реконструкции уретры стало основой коррекции гипоспадий. Если пластинка уретры широкая, ее можно свернуть в трубку по методу Thiersch–Duplay. Если пластинка слишком узка, для сворачивания рекомендуется провести разрез по ее средней линии, вызывающий расслабление, а затем проводят реконструкцию по методу Snodgrass-Orkiszewski как при дистальных, так и при проксимальных гипоспадиях (хотя в последнем случае частота развития осложнений выше). При проксимальных гипоспадиях и патологическом состоянии или недостаточной ширине пластинки предпочтительней использовать метод накладки. Для дистальных форм гипоспадий существует ряд других методов (например, метод Mathieu, удлинение уретры и др.
Причины возникновения гипоспадии
Гипоспадия — патологическое состояние уретры, при котором отсутствует задняя стенка ее дистального участка. Наружное отверстие мочевого канала в таком случае располагается на головке, а иногда и на задней поверхности полового члена, на мошонке или в области промежности.
У большинства мужчин при гипоспадии отмечаются различные признаки гермафродитизма, феминизация обусловлена генетически, проявляется она увеличением числа хроматин позитивных клеток. Вместе с тем у мальчиков имеет место несоответствие длины мочеиспускательного канала и пещеристых тел, искривление полового члена. Гипоспадия диагностируется одному из 300-550 новорожденных мальчиков.
У женщин при гипоспадии наружное отверстие мочеиспускательного канала представлено большой, овальной, переходящей в желобок передней стенки влагалища формой; открывается отверстие также во влагалище.
У мужчин и женщин выделяют несколько форм гипоспадии. Различают четыре формы мужской гипоспадии:
- гипоспадия головки полового члена,
- гипоспадия тела полового члена,
- гипоспадия члено-мошонковая,
- гипоспадия промежностная.
Отдельно можно выделить такую форму как «гипоспадия по типу хорды», «врожденно-короткий мочеиспускательный канал», «гипоспадия в виде паруса». Тогда отверстие мочеиспускательного канала открывается на положенном месте, но канал чересчур короткий, а потому половой член значительно искривлен.
Различают также две степени женской гипоспадии:
- I степени — наружное отверстие мочеиспускательного канала локализуется в среднем или нижнем отделе влагалища; мочеиспускание при этом происходит нормально;
- II степени — тотальное расщепление задней стенки мочеиспускательного канала, распространяющееся и на область сфинктера; следствием патологии становится недержание мочи.
Клиническая картина гипоспадии определяется ее формой. К числу общих признаков следует отнести:
- недоразвитость дистальной части уретры,
- дистопию его наружного отверстия,
- у мальчиков — формирование короткого фиброзного тяжа с последующим искривлением полового члена:
- рубцовая ткань может быть расположена непосредственно на поверхности белковой оболочки, ею образуется полость разной ширины или плотный тяж в углублении между пещеристых телами;
- насколько сильно будет искривлен половой член, зависит от плотности рубцовой ткани и длины фиброзной хорды.
Отмечаются и визуальные изменения крайней плоти — она расщеплена и прикрывает головку полового члена. Дистальная часть мочеиспускательного канала отличается тонкостью и узостью. Пещеристое тело либо неразвито, либо его совсем нет на большем или меньшем участке дистальной части уретры.
Тяжелые формы гипоспадии сопровождаются раздвоением, неразвитостью мошонки, атрофией или неопущением яичек, пахово-мошонковой грыжей.
Больные всегда хорошо удерживают мочу, если сфинктер мочевого пузыря не поврежден.
При гипоспадии головки полового члена наружное отверстие мочеиспускательного канала находится на уровне венечной борозды, уздечка отсутствует, а передняя кожица покрывает только заднюю и боковые поверхности головки. Вместе с тем может наблюдаться чрезмерная развитость передней кожицы.
Деформация головки полового члена может быть и незначительной, тогда и риск нарушений копулятивных актов в будущем не значителен, а потребность в хирургическом лечении минимальна.
В случае гипоспадии тела полового члена наружное отверстие мочеиспускательного канала находится посередине висячей части полового члена. Его головка расположена практически у самого основания мочеиспускательного канал, лишь тыльная и боковая ее поверхности охвачены крайней плотью. Струя мочи в таком случае направлена вниз и пачкает одежду. При такой форме гипоспадии выполнение операции должно быть максимально своевременным, чтобы во время эрекции не произошло еще большего искривления полового члена, а половые сношения могли быть нормальными.
При члено-мошонковой гипоспадии половой член искривлен и недоразвит еще в большей степени. Основная проблема заключается в том, что моча выделяется на мошонку. Вместе с тем наблюдается резко изогнутый («скрытый») половой член, нависающий над внешним отверстием мочеиспускательного канала — это и искажает процесс мочеиспускания. Больным для мочеиспускания приходится приседать по женскому типу. Степень искривления полового члена во время эрекции увеличивается при всех формах гипоспадии, и эта не исключение.
При промежностной гипоспадии мошонка расщеплена на две половины, половой член резко гипоплазирован и искривлен, часто скрытый между складками мошонки. Наружное отверстие мочеиспускательного канала редко бывает суженным, обычно представляет собой зияющее отверстие, из которого до головки полового члена следует полоска слизистой оболочки. Головка полового члена резко недоразвита, особенно ее вентральная часть. Передняя кожица расщепленная, прикрывает сверху головку полового члена. У некоторых больных с этой формой гипоспадии достаточно выраженная свободная стволовая часть полового члена, но чаще все-таки наблюдается «скрытый» или резко гипоплазированный рудиментарный половой орган с недоразвитыми пещеристых телами в области не только мочеиспускательного канала, но и полового члена. Аномалия часто сочетается с крипторхизмом. Псевдогермафродитизм неблагоприятно сказывается на психике ребенка.
Хирургия гипоспадии
Хирургическое лечение гипоспадии направлено на достижение нескольких целей. Результаты могут быть следующими:
- Прямой половой член с прорезью и проходным отверстием адекватного диаметра на вершине головки.
- Головка конической формы с измененной конфигурацией.
- Либо обрезанный половой член, либо, если родители выбирают реконструкцию препуциального отдела, полноценную легко втягивающуюся крайнюю плоть.
- Приемлемый косметический результат.
Хирургических вариантов много, но ни одна хирургическая процедура не гарантирует универсального успеха. Как и во всех реконструктивных процедурах, лучший шанс на хороший результат – это первая операция. Следовательно, все операции по поводу гипоспадии, даже если они выглядят безобидно, в дистальных отделах гипоспадии, не должны считаться второстепенными.
Положение отверстия – не единственный фактор, определяющий сложность реконструкции. Дистальная гипоспадия может быть связана с более сложной с технической точки зрения реконструкции из-за небольшого размера головки, низкого качества уретральной пластинки, проксимальной губчатой гипоплазии и возможного вентрального искривления. Следовательно, все операции по поводу гипоспадии должны проводиться компетентным хирургом.
Основные причины, почему половой член становится вялым
Прежде, чем определить, что делать при вялом члене, нужно понять, что вызвало это явление. Условно все причины делятся на психологические и физиологические. Они требуют различного лечения.
Вызвать нарушения эрекции могут следующие факторы:
-
стресс, нервные расстройства, сильные переживания;
-
заболевания половой сферы: ЗППП, нарушения работы простаты, опухоли;
-
хроническая усталость и быстрая утомляемость;
-
психологические проблемы, связанные с отношениями;
-
заболевания сердечно-сосудистой системы;
-
простатит;
-
сахарный диабет;
-
неправильный образ жизни: обилие жирной пищи, злоупотребление алкоголем, никотином, наркомания.
Не стоит забывать и о неочевидных причинах. Например, некоторым мужчинам мешают испытывать эрекцию алкоголь, презервативы (неправильно размера), депрессия и даже ревность.
Симптомы и диагностика
Врачи неоднократно утверждали, что паниковать при однократном ослаблении эрекции не стоит.
Обратиться к специалисту необходимо при появлении следующих тревожных признаков:
-
эрекция отсутствует уже долгое время;
-
нет утренней эрекции;
-
не получается добиться эрекции даже при мастурбации;
-
эрекция наступает, но присутствует преждевременное семяизвержение.
Очень часто симптомы нарастают постепенно. Сначала эрекция присутствует, но дает сбои, а затем ослабляется все сильнее. Определить, что причина психологическая, довольно легко. Как правило, в этом случае проблемы касаются только полового акта. При мастурбации трудностей не возникает, и утренняя эрекция присутствует.
В качестве диагностики врач может назначить УЗИ простаты, анализ крови, мазок из уретры, спермограмму. Также может потребоваться ЭКГ, УЗИ щитовидной железы, если есть подозрения на хронические заболевания, провоцирующие эректильную дисфункцию.
Влияние вариантов зачатия и протекания беременности на развитие гипоспадии
Эпидемиологические исследования выявили повышенную частоту случаев гипоспадии у детей с малым гестационным возрастом и у моноамниотических близнецов. Кроме того, тяжелая гипоспадия связана с материнской гипертензией, олигогидрамнионом (маловодием) и преждевременными родами. Это позволяет предположить, что важным фактором может быть лежащая в основе плацентарная недостаточность, возможно, из-за недостаточного обеспечения плода ХГЧ.
Некоторые исследования выявили пятикратное увеличение риска развития гипоспадии у новорожденных мальчиков, зачатых методом ЭКО/ИКСИ. Хотя эти методы зачатия напрямую связаны с низкой массой тела при рождении и недоношенностью, и оба они, как известно, увеличивают возникновение гипоспадии, по-прежнему существует спор о том, является ли гипоспадия косвенным эффектом этих методик или нет.
Причины
К возникновению гипоспадии приводят следующие факторы: генетические, эндокринные и экологические.
Генетические факторы. Среди монозиготных близнецов частота гипоспадии в 8 раз выше, чем в обычной популяции. Это ситуация может возникать из-за недостаточной выработки плацентой хорионического гонадотропина в критические периоды развития уретры.
Семейное наследование гипоспадии также имеет место. Вероятность рождения ребенка с данной патологией от отца с гипоспадией составляет около 8%. Наследование, вероятнее всего, является полигенным.
Эндокринные факторы. Снижение концентрации андрогенов во время беременности или блокирование их воздействия на ткани может привести к гипоспадии. В 1997 году по сообщениям Aaronson et al. было обнаружено, что 66% мальчиков с дистальной гипоспадией и 40% с проксимальными формами имели дефект в биосинтезе тестостерона.
Мутации в гене, ответственном за выработку фермента 5-альфа редуктазы, который превращает тестостерон в его активный метаболит дигидротестостерон, были связаны с возникновением данной патологии. В докладе, опубликованном в 1999 году Silver et al., было представлено, что почти у 10% мальчиков с изолированной гипоспадией был по крайней мере один затронутый аллель, отвечающий за выработку фермента 5-альфа редуктазы. Несмотря на то, что недостаток андрогенов приводит к возникновению гипоспадии, существуют другие причины, приводящие к нарушению формирования полового члена и уретры.
Некоторыми авторами было отмечено, что в странах с холодным климатом частота рождения детей с гипоспадией выше. Теоретически, это может быть связано с эффектом дневного света и солнца на функцию гипофиза, что в свою очередь влияет на гормональную среду матери и эмбриона. Однако другие авторы не заметили эту связь.
При экстракорпоральном оплодотворении (ЭКО) отмечается пятикратно повышенный риск рождения ребенка с аномалией половых органов по сравнению с контрольной группой. Это связано с воздействие прогестерона, который используется в протоколах ЭКО. Прогестерон является субстратом для 5-альфа редуктазы и действует как конкурентный ингибитор превращения тестостерона в дигидротестостерон. Другим эндокринопатиям или эндокринным аномалиям плода также отводится определенная роль.

Факторы окружающей среды. Во многих исследованиях на животных эстрогены были причиной возникновения данного порока. Химические вещества, обладающие значительной эстрогенной активностью, наблюдаются повсеместно в промышленно развитом обществе. Встречаются в пестицидах, которыми обрабатываются фрукты и овощи, эндогенные растительные эстрогены, попадающие через молоко животных, пластиковые накладки на металлических банках и фармацевтические препараты.
В исследовании Hadziselimovic сообщалось об увеличении концентрации эстрадиола в плацентарных базальных синцитиотрофобластах у мальчиков с неопущенными яичками по сравнению со здоровой популяцией. Неопущение яичек и гипоспадия скорее всего связаны, но не было доказано, что повышение концентрации эстрадиола приводит к гипоспадии.
Комбинированная теория. Растущее количество данных свидетельствует о том, что гипоспадия является полиэтиологичным заболеванием, включающим генетическую предрасположенность и воздействие факторов окружающей среды.
Гипоспадия до и постоперационные фото
На фото представлены внешний вид до и после операции. Внешний вид полового члена после операции не отличим от нормального, и выглядит как после обрезания.
На фото представлены внешний вид до и после операции. Внешний вид полового члена после операции не отличим от нормального и выглядит как после обрезания.
Детский хирург клиники «МедикаМенте» Никитский М.Н. проводит операции при гипоспадии детям и младенцам с 6 месяцев. Оперативное лечение гипоспадии, проведенное в раннем возрасте, помогает предотвратить у ребенка, помимо проблем мочеиспускания, проблемы психологического и сексуального характера в будущем.
Гипоспадия у мальчика, фото
Гипоспадия у мальчика
Гипоспадия у мальчика (как выглядит на фото до операции)
Гипоспадия у мальчика
Искривление полового члена при гипоспадии у мальчика (фото)
Гипоспадия у мальчика
Гипоспадия у мальчика (на фото после операции). Стентирование отверстия уретры
На фото: гипоспадия у ребенка, искривление члена при гипоспадии. Состояние полового члена после операции, стентирование отверстия уретры.
Гипоспадия у ребенка венечной формы
Гипоспадия венечной формы
Гипоспадия венечной формы у детей (фото до операции)
Гипоспадия венечной формы
Состояние полового члена ребенка после операции гипоспадия венечной формы
На фотографии: как выглядит гипоспадия у ребенка венечной формы. Состояние полового члена после операции.
Мама обратилась в клинику Медика Менте с ребенком по поводу диагноза: гипоспадия венечная форма (первое фото до операции). В центральной городской больнице маме в лечении отказали. У ребенка была сопутствующая патология. В наш центр мама обратилась с вопросом о возможности проведения ребенку операции по коррекции данной врожденной патологии. После осмотра анестезиологом принято консилиумное решение о возможности проведения оперативного лечения под наркозом у ребенка с сопутствующей патологией. Для удобства ребенка была выделена отдельная палата. Проведено оперативное лечение. Выполнено иссечение рубцовых тканей вдоль уретры полового члена и выполнена одномоментная коррекция уретры по методике Snodgrass и гланулопластика. Мальчику был установлен катетер на 7 суток (второе фото — вид полового члена после операции). На 7-е сутки катетер извлечен. После спонтанного самостоятельного мочеиспускания ребенок покинул стационар. Повторный осмотр, калибровка уретры были на 30 и 60-е сутки. Через 6 месяцев у мальчика патологии не выявлено.
Венечная гипоспадия у ребенка 6 лет (фото)
Венечная гипоспадия у ребенка
На фото венечная гипоспадия у ребенка до операции
Венечная гипоспадия у ребенка
Искривление полового члена при гипоспадии у мальчика 6 лет
Венечная гипоспадия у ребенка
После операции гипоспадии, уретральный катетер
На фото: венечная гипоспадия у ребенка 6 лет, искривление полового члена. Состояние полового члена после операции, установка уретрального катетера.
Обратились родители из города Ростов-на-Дону. С их слов по месту жительства ребенка госпитализировали в больницу одного (без родителей). Срок госпитализации должен был составить 14 дней. В хирургическое отделение «Медика Менте» ребенок был госпитализирован сразу после плановой сдачи анализов. В стационаре проведено обследование: УЗИ органов мошонки, почек и мочевого пузыря; выполнена цистография. После обследования, на следующий день, мальчик взят в операционную. Под общим наркозом выполнена серьезная пластическая операция: выпрямление полового члена, иссечение рубцовых тканей параллельно уретре, надстройка уретры до типичного места на головке полового члена. Ребенок в послеоперационном периоде провел 7 суток на уретральном катетере. Получал необходимую антибактериальную и седативную терапию. Послеоперационный период протекал без осложнений. Мальчику удален катетер на 7-е сутки. На 8-е сутки семья покинула стационар. В итоге, родители были с малышом постоянно и провели на 6 дней меньше в стационаре.
Что происходит во время эмбрионального периода
Первая, гормонально независимая стадия развития половых органов состоит в формировании уретральной пластинки по средней линии полового бугорка. Это происходит в течение 5-8 недель беременности.
На втором этапе, между 11 и 16 неделями беременности, половой бугорок удлиняется под влиянием фетальных тестикулярных андрогенов (андрогенов яичек плода). Пластинка уретры удлиняется в бороздку по направлению к кончику фаллоса. Слияние лабиоскротальных складок по средней линии образует мошонку, а слияние уретральных складок, прилегающих к уретральной пластине, приводит к образованию уретры полового члена. В конце концов, головка полового члена и крайняя плоть смыкаются по средней линии.
Почему развивается гипоспадия члена?
Причины развития гипоспадии члена продолжают изучаться. Чаще всего патологию связывают с эндокринными нарушениями в организме матери. Существует мнение, что к аномалии приводят интоксикация и внутриутробная инфекция, прогрессирующая в период формирования половых органов ребенка (примерно 14 неделя развития плода).
Большую роль в образовании гипоспадии играют патологии беременности: угроза выкидыша, гормональный дисбаланс и другие. По данным статистики, аномалия встречается у 1 из 300 новорожденных мальчиков. Сегодня этиология заболевания активно изучается для сокращения числа подобных случаев.
Белый налёт на члене после секса
Обычно это остатки женской генитальной смазки. Выделения — подходящее питание для бактерий, поэтому после полового акта обязательно обмывать мужские органы и вытирать насухо.
Несоблюдение гигиены провоцирует присоединение инфекции и начало болезней:
- баланит — воспаление кожи;
- баланопостит — поражение головки и внутренней части крайней плоти;
- фимоз — состояние, когда из-за отёка тканей трудно или невозможно обнажить головку полового органа;
- уретрит — проникновение инфекции в мочевыводящий канал, вызывающее рези при мочеиспускании.
Лечение зависит от причины появления налёта и назначается после проведения анализов мазков, ПЦР, посева на чувствительность к лекарствам.
Симптомы гипоспадии
Клиническая картина гипоспадии зависит от локализации наружного отверстия уретры и от степени его сужения. Чем проксимальнее расположен меатус и чем меньше его диаметр, тем специфичнее симптоматика.
Легкая форма гипоспадии (головчатая гипоспадия) не вызывает резкого расстройства мочеиспускания, поэтому такие пациенты не нуждаются в реконструктивной операции. В случае небольшого диаметра наружного отверстия ребенок будет жаловаться на затрудненное и медленное мочеиспускание тонкой струей.
Венечная гипоспадия может частично искривлять мужской половой орган, при этом наблюдается затрудненное мочеиспускание. Струя мочи направлена в сторону ног, поэтому ребенок должен подобрать «удобное» положение пениса при опорожнении мочевого пузыря, чтобы это предупредить.
При стволовой гипоспадии половой член резко деформирован. Для того, чтобы сходить в туалет, ребенку нужно сильно приподнимать пенис или справлять малую нужду сидя на горшке. Суженная уретра создает существенные препятствия для свободного мочевыделения. Ребенку довольно сложно помочится по двум причинам: во-первых, ему нужно приложить усилия, чтобы моча прошла через сужение в уретре, а во-вторых, он ощущает психологический дискомфорт из-за потребности занимать сидячее положение.
При мошоночной и промежностной гипоспадии у ребенка внешние половые органы видоизмененные. Половой член критично маленький, деформированный, а мошонка – раздвоенная. Если при стволовой гипоспадии, при определенных усилиях, можно мочиться стоя, то в этом случае мочеиспускание происходит исключительно сидя. Выделение мочи значительно затруднено.
Гипоспадия часто сочетается с другими аномалиями развития с их характерными симптомами. Поскольку врожденная патология мочеполовой системы у детей спровоцирована гормональными расстройствами, то у мальчиков с гипоспадией часто отсутствуют вторичные половые признаки, а вместо этого присутствуют симптомы феминизации (гинекомастия, отложение подкожной жировой клетчатки по женскому типу и др.).
Роль предоперационной андрогенной терапии
Предоперационная андрогенная стимуляция тестостероном и производными – дигидротестостероном (ДГТ) и хорионическим гонадотропином человека (ХГЧ), назначается для предоперационной подготовки головки полового члена. Цель – обеспечить лучшую тубуляризацию уретральной пластинки и снизить частоту расщепления головки.
В настоящее время руководящих принципов, рекомендующих использование андрогенов, или определенной схемы лечения для таких больных, нет. Есть опасения по поводу негативного воздействия тестостерона на заживление ран и увеличение риска кровотечения во время операции.
Обзор рекомендаций по предоперационной терапии показывает значительную неоднородность с точки зрения применяемого препарата, дозировки и оценки результатов или исходов гипоспадии. Несмотря на отсутствие доказательств того, что добавление тестостерона улучшает исходы, эта практика достаточно широко используется, о ней (по разным источникам) сообщают до 78% практикующих урологов.
Терапию необходимо прекратить за 1-2 месяца до операции, чтобы избежать побочных эффектов во время или после нее.
Методы лечения гипоспадии
Гипоспадия относится к врожденным аномалиям развития, поэтому медикаментозное лечение в этом случае неуместно. Для ликвидации данного порока используются хирургические методики. Операции на органах мочеполовой системы относятся к реконструктивной и пластической хирургии. Целью оперативного вмешательства является не только воссоздание нормального анатомического строения внешних половых органов и восстановление их основной функции, но и коррекция эстетического дефекта.
Какие проблемы решает операция?
- Создание уретры нормальных размеров. Для ее реконструкции используются собственные ткани ребенка, которые обеспечат физиологический рост органа.
- Транспозиция меатуса. Одна из основных задач хирурга – восстановление процесса нормального мочеиспускания. Для этого наружное отверстие уретры переносят на верхушку головки полового члена, что обеспечивает физиологическое для мужского пола мочевыделение.
- Выравнивание полового члена путем коррекции деформации кавернозных тел.
- Эстетическая составляющая хирургического лечения и коррекция внешних дефектов органов.
Эффективность от оперативного лечения зависит от сроков его проведения. Оптимальный возраст ребенка для хирургического лечения гипоспадии – до двух лет. Чем позднее проведена операция, тем сложнее восстановить анатомическое строение уретры и полового члена. Кроме того, дети после трех лет начинают осознавать некоторые различия между мальчиком и девочкой, поэтому наличие врожденного порока в будущем может стать психологической травмой для ребенка.
На сегодняшний день существует около нескольких сотен оперативных техник устранения гипоспадии. Но каждый случай данного заболевания особенный и требует индивидуального подхода. Для передней гипоспадии (головчатой, венечной и стволовой) одномоментная операция может решить сразу все проблемы. Мошоночная и промежностная гипоспадия – это задние варианты порока, для которых используются технологически сложные многоэтапные операции.
Медикаментозное лечение при гипоспадии направлено на профилактику бактериальной инфекции в послеоперационный период, при необходимости – на ликвидацию болевого синдрома. В отдельных случаях эндокринологом назначается индивидуальная программа гормональной коррекции.