Видео-ээг-мониторинг ребенка
Содержание:
Введение в ЭЭГ
- Электроэнцефалография (ЭЭГ): описание метода
- Электрокортикография
- История электроэнцефалографии
-
Устройство электроэнцефалографа
- Электроды
- Усилитель
- Регистрация ЭЭГ
- Калибровка ЭЭГ
-
Отведения электродов
- Расположение электродов на голове
- Система 10-20
- Биполярное отведение
- Монополярное отведение
- Монтаж электродов
- ЭЭГ обследование (порядок выполнения)
- Протокол проведения ЭЭГ исследования
- Подготовка пациента к ЭЭГ обследованию
- Показания для проведения ЭЭГ
-
Функциональные пробы ЭЭГ
- Реакция активации (проба с открыванием и закрыванием глаз)
-
Ритмическая фотостимуляция
Реакция усвоения ритма
- Гипервентиляция
- Депривация сна
-
Артефакты
- Распознавание и удаление артефактов на ЭЭГ
- ЭКГ артефакт на ЭЭГ
- Вазограмма на ЭЭГ
- Кожно-гальванический артефакт на ЭЭГ
- Окулограмма на ЭЭГ
- Миограмма на ЭЭГ
- Нормальная ЭЭГ
-
Функциональная активность мозга
- ЭЭГ сна
- Полисомнография
- ЭЭГ при наркозе
- Коматозные состояния
- Возрастные изменения ЭЭГ
- Расшифровка ЭЭГ
- Заключение ЭЭГ
- Классификация ЭЭГ
- Диффузные изменения ЭЭГ
- Дисфункция срединных структур головного мозга по ЭЭГ
- Локализация очага поражения по ЭЭГ
-
Эпилептология
-
Эпилепсия
- Изменения ЭЭГ при эпилепсии
- Типы эпилептических припадков
- Диагностика эпилепсии по ЭЭГ
- Компьютерная диагностика эпилепсии по ЭЭГ
- Обмороки (синкопе) на ЭЭГ
- Психогенных припадки на ЭЭГ
- Классификация эпилепсии и эпилептических синдромов
- Парциальная эпилепсия
- Идиопатическая эпилепсия
- Идиопатическая затылочная эпилепсия детского возраста (тип Гасто)
- Первичная эпилепсия чтения
- Симптоматическая эпилепсия
- Синдром Кожевникова
- Эпилепсия Кожевникова
- Синдромы, характеризующиеся специфическим способом вызывания
- Гаптогенные припадки
- Фотогенные припадки
- Аудиогенные эпилепсии
- Стартл-припадки
- Синдромы по типу приступов
- Височно-долевые эпилепсии
- Лобно-долевые эпилепсии
- Теменно-долевые эпилепсии
- Затылочно-долевые эпилепсии
- Генерализованная эпилепсия
- Идиопатическая эпилепсия
- Доброкачественные судороги новорожденных, семейные и спорадические
- Доброкачественная миоклоническая эпилепсия в младенчестве
- Эпилепсия с пикнолептическими абсансами (пикнолепсия, эпилепсия с абсансами) детского возраста и юношеская эпилепсия с абсансами
- Юношеская миоклоническая эпилепсия
- Эпилепсия с генерализованными тонико-клоническими припадками
- Эпилепсии со специфическим способом вызывания
- Криптогенная эпилепсия
- Эпилепсия с инфантильными спазмами (Синдром Веста)
- Синдром Леннокса-Гасто
- Эпилепсия с миоклонико-астатическими припадками
- Эпилепсия с миоклоническими абсансами
- Симптоматическая эпилепсия
- Ранняя миоклоническая энцефалопатия
- Ранняя эпилептическая энцефалопатия с паттерном «вспышка-подавление» в ЭЭГ
- Идиопатическая эпилепсия
- Неопределенная эпилепсия
- Генерализованные и парциальные приступы
- Припадки новорожденных
- Тяжелая миоклоническая эпилепсия младенчества
- Эпилепсия с непрерывными комплексами спайк-волна в медленноволновом сне
- Синдром Ландау-Клеффнера
- Генерализованные и парциальные приступы
- Специальные синдромы
- Идиопатическая эпилепсия
-
Эпилепсия
-
Диагностика заболеваний по ЭЭГ
- ЭЭГ при опухолях мозга
- ЭЭГ при сосудистых заболеваниях
- ЭЭГ при ЧМТ
- ЭЭГ при энцефалите, менингите, арахноидите
- ЭЭГ при шизофрении, аутизме и психических заболеваниях
-
- Методы компьютерного анализа ЭЭГ
- Методы распознавания образов ЭЭГ
- Спектральная мощность ЭЭГ
- Картирование мозга
Проведение процедуры
Процедура проводится в кабинете для проведения исследования. Врач, проводящий исследование, подключает датчики электроэнцефалографа к усилителю и голове пациента. На голове электроды прикрепляются с помощью специальной шапочки с встроенными датчиками активности головного мозга. Пациент находится в положении полулежа или сидя на медицинской кушетке.
В начале исследования врач может попросить пациента несколько раз моргнуть, чтобы определить характер технических погрешностей при исследовании. При проведении энцефалографии в состоянии покоя пациента просят не шевелиться во время исследования. По окончании этого этапа энцефалографии проводят энцефалографию с нагрузочными пробами (исследование, позволяющие выявить реакцию головного мозга на раздражитель). Нагрузочные пробы бывают следующих видов:
- Фотостимуляция. Проба проводится с использованием специального прибора — стробоскопического источника света. Световая вспышка с частотой 20 раз в секунду позволяет зафиксировать реакции головного мозга у пациентов, предрасположенных к миоклоническим судорогам и эпилепсии.
- Гипервентиляция. В ходе исследования пациента просят делать глубокие вдохи в течение 3-4 минут, а затем фиксируют реакцию головного мозга на гипервентиляцию. Исследование информативно у пациентов, предрасположенных к возникновению генерализованных судорог и абсансу (форма эпилептического припадка).
При обследовании пациентов с эпилепсией, больных, страдающих нарушением сна, врач назначит электроэнцефалографию сна. ЭЭГ-мониторинг сна позволяет установить причину заболевания и дифференцировать эпилептическую и неэпилептическую активность мозга. Неврологи отмечают, что электроэнцефалография сна в некоторых случаях более информативна, чем электроэнцефалография при бодрствовании. При ЭЭГ-мониторинге сна одновременно снимается электроэнцефалограмма и фиксируется двигательная активность пациента на видео. По времени исследование может занять от 6 часов до суток.
По завершении электроэнцефалографии специалист оценивает результат и выдает заключение, в котором описаны основные ритмы и их соответствие норме, реакции головного мозга на функциональные пробы. При наличии эпиактивности мозга в заключение указывается ее локализация и распространенность очага.
Электроэнцефалография не вызывает болезненных ощущений и является абсолютно безопасным исследованием.
Расшифровка электроэнцефалограммы
При расшифровке показателей ЭЭГ врач учитывает множество факторов: возраст пациента, общее состояние здоровья, возможные показания к проведению исследования, наличие сопутствующих заболеваний.
При расшифровке электроэнцефалографии обращается внимание на показатели альфа-ритма, бета-ритма, дельта и тета-ритмов. Какая норма этих показателей у взрослого человека и какова возможная причина отклонения от нормы на электроэнцефалограмме рассмотрим ниже
Показатель альфа-ритма. Для мозга здорового взрослого человека норма показателя определяется в в диапазоне 8–13 Гц, а амплитуда показателя не должна выходить 100 мкВ. К патологии, определяемой при расшифровке энцефалограммы, относятся:
- амплитуда альфа-ритма менее 25 мкВ и свыше 100 мкв;
- превышение разницы показателей альфа-ритма между полушариями мозга до 35%;
- частотный разброс на энцефалограмме;
- на энцефалограмме фиксируется постоянный альфа-ритм в лобной доле;
- отклонение показателя волновой синусоидальности;
- отсутствие альфа-ритма на электроэнцефалограмме.
Если на энцефалограмме зафиксированы эти патологии, врач может диагностировать возможную асимметрию полушарий головного мозга, которая может развиваться вследствие ОНМК, травмы или развития опухоли. Высокая частота альфа-ритма характерна для черепно-мозговой травмы. Полное отсутствие альфа-ритма – важный диагностический признак слабоумия.
В норме бета-ритм определяется на энцефалограмме с амплитудой 3-5 мкВ в лобных долях обоих полушарий мозга. Амплитуда должна быть симметричной. Высокая амплитуда, зафиксированная на энцефалограмме, характерна для сотрясения мозга. Для энцефалита –воспаления вещества головного мозга- характерно появление коротких веретен на энцефалограмме, причем повышение этих показателей напрямую связано с тяжестью воспалительного процесса.
Если электроэнцефалограмма фиксирует повышение амплитуды на постоянной основе дельта- и тета-ритмов свыше 45 мкВ, врач может диагностировать функциональные расстройства деятельности головного мозга – невроз, неврастению, психоастению. Для тяжелых патологий центральной нервной системы характерно увеличение этих показателей во всех мозговых отделах.
Одним из диагностических признаков развития новообразования в мозге является высокая амплитуда дельта-ритма, а завышенные показатели дельта- и тета-ритмов свидетельствуют о нарушении кровообращения мозга.
В зависимости от того, что показывает электроэнцефалограмма, могут быть назначены дополнительные методы исследования и лечение.
Проведение процедуры
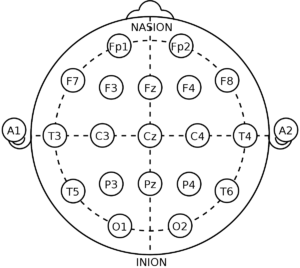 Размещение электродов по системе 10-20
Размещение электродов по системе 10-20
Nasion — переносица; inion — затылочный бугор; отрезок A1-A2 — линия между наружными слуховыми проходами
Проводится ЭЭГ следующим образом:
- Пациенту придают удобное (лежачие или сидячее) положение
- С пациентом или его родителями (иными родственниками и представителями) проводится инструктаж о ходе дальнейшего исследования
- Фиксируется общее состояние пациента перед началом исследования, возраст, положение головы и век
- На волосистую часть головы наносится проводящий гель и накладываются электроды
- Проводится фиксация показателей
- С волосистой части головы пациента снимаются электроды, удаляется проводящий гель
- Фиксируется состояние пациента после окончания исследования, составляется заключение
Электроды при этом могут быть либо отдельными, либо представлять из себя приспособление в виде шапочки. Для получения более чистого и достоверного сигнала применяется проводящий гель. У детей раннего возраста исключается применение игольчатых электродов. При наложении одиночных электродов пользуются международной системой 10-20.
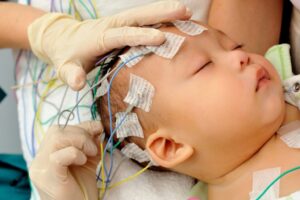 Ребенок раннего возраста во время процесса наложения электродов на волосистую часть головы
Ребенок раннего возраста во время процесса наложения электродов на волосистую часть головы
Количество электродов может варьировать (от 19 до 256) от возраста и цели исследования. Для проведения ЭЭГ у новорожденных пользуются меньшим количеством электродов, увеличение их количества допускается в диагностических или исследовательских целях.
Запись обязательно должна включать периоды с открытыми и закрытыми (в т.ч. прикрытыми искусственно) глазами, при проведении ЭЭГ в состоянии сна – обе фазы сна. Особенно ценными клиническими данными обладает ЭЭГ естественного сна с обязательной фиксацией этапа пробуждения.
При проведении исследования возможно присутствие каких-либо предметов, помогающих ребенку находиться в состоянии полного психологического комфорта. При этом велика роль и медперсонала, участвующего в проведении ЭЭГ.
Длительность варьирует в зависимости от цели исследования и составляет от 20 минут до 10-12 часов, при этом время записи для новорожденных часто увеличивается (необходимость записи циклов сон-бодрствование). Особенно ценными клиническими данными обладает ЭЭГ естественного сна с обязательной фиксацией этапа пробуждения. Может проводиться рутинно с двумя функциональными пробами (свет, гипервентиляция), длительно (проводится в состоянии сна), или же с депривацией (лишением) сна (пациенту намеренно не дают спать).
Рутинный метод – проводится в течение 15-30 минут, в состоянии бодрствования, включает функциональные пробы (напр. реакция на свет, гипервентиляция).
ЭЭГ дневного сна – назначается при подозрении на судорожную активность, проводится в течение 1-1,5 часов, в состоянии спокойного дневного сна.
ЭЭГ с депривацией сна – проводится в течение нескольких часов, при этом пациенту мешают спать в ходе исследования, а иногда и за некоторое время до.
ЭЭГ ночного сна (около 9 часов) – проводится при подозрениях на патологии центральной нервной системы (ЦНС). Включает три этапа – кратковременная запись перед сном, ночной мониторинг, запись этапа пробуждения.
➥ Более подробно: ЭЭГ сна
Суточное ЭЭГ – проводится на дому, по типу холтеровского мониторирования. При этом проводится полиграфия вплоть до видеомониторинга. Наиболее часто дополнительно отслеживаются такие показатели как ЧСС и ЧДД, возможна фиксация мышечных движений, движений глаз.
Исключается воздействие резких световых или шумовых раздражителей при проведении мониторинга, однако, допускается использование триггеров в диагностических целях (в т.ч. в функциональных пробах при рутинном методе). Стимуляция всегда выполняется ближе к концу записи. Следует учитывать, что ритмическая фотостимуляция не рекомендуется для новорожденных за неимением клинического значения. Отсутствие реакции на раздражители обязательно документируется в заключении.
Результат фиксируется в аналоговом, либо цифровом виде.
При каких заболеваниях и симптомах необходима регистрация вызванных потенциалов?
Выше уже говорилось, что это исследование нервной системы назначают крайне редко при всей его информативности. Ниже краткий список заболеваний и состояний при которых может быть рекомендована регистрация вызванных потенциалов.
Регистрация зрительных вызванных потенциалов
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: Амбулаторно
Подробнее
Зрительные вызванные потенциалы (ЗВП)
- снижение зрения, слепота
- рассеянный склероз
- сахарный диабет 1 и 2 типа
- ретробульбарный неврит
- невропатия зрительного нерва
- опухоли головного мозга и сосудистые мальформации со сдавлением зрительного нерва или зрительного тракта
- повышение внутриглазного давления
- снижение зрения или слепота неясной этиологии
- травмы и сосудистые заболевания головного мозга
- энцефалит, энцефаломиелит
- и другие заболевания
Регистрация акустических стволовых вызванных потенциалов (АСВП)
- Стоимость: 3 000 руб.
- Продолжительность: 30 — 60 минут
- Госпитализация: амбулаторно или до 2-ух часов в стационаре
Подробнее
Акустические стволовые (слуховые) вызванные потенциалы (АСПВ)
- нарушение слуха (для проведения дифференциальной диагностики между периферическим и центральным поражением)
- нарушение речи у детей
- рассеянный склероз
- энцефалит, энцефаломиелит и их последствия
- травмы и сосудистые заболевания головного мозга и их последствия
- опухоли головного мозга
- и ряд других заболеваний
У детей регистрация АСВП может проводится, а иногда и единственно возможна, во время наркоза.
Регистрация соматосенсорных вызванных потенциалов
- Стоимость: 8 500 руб.
- Продолжительность: 20 — 50 минут
- Госпитализация: Амбулаторно
Подробнее
Соматосенсорные вызванные потенциалы (ССВП)
- нарушение чувствительности в конечностях (онемение, болезненные ощущения)
- слабость в руках и/или ногах
- нарушение потенции
- нарушение мочеиспускания
- рассеянный склероз
- энцефаломиелит, миелит и их последствия
- плекоспатии, полинейропатии
- нарушения потенции и мочеиспускания
- хронические болевые синдромы
- травмы и сосудистые заболевания спинного мозга, головного мозга и их последствия
Регистрация ССВП часто дополняется проведением игольчатой и стимуляционной электронейромиографии (ЭНМГ).
Когнитивные вызванные потенциалы (P300, MNN)
- снижение памяти
- деменция
- болезнь Альцгеймера
- болезнь Паркинсона
В отличие от предыдущих методов, исследование не может быть проведено у больных, с которыми не возможен адекватный контакт и которые не могу выполнять инструкции исследователя.
Тригеминальные вызванные потенциалы, R III ноцицептивный рефлекс, экстероцептивная супрессия жевательных мышц
- острые и хронические болевые синдромы различного происхождения
- хронические различного происхождения
- невропатия тройничного нерва, тригеминальная невралгия
Вестибулярные миогенные вызванные потенциалы (ВМВП)
- нарушения равновесия и головокружения различной этиологии
- болезнь Меньера
- сосудистые и воспалительные поражения центральной нервной системы, вестибулярного аппарата
- нарушения слуха различной этиологии
- опухоли головного мозга
Регистрация вестибулярных миогенных вызванных потенциалов часто дополняется проведение регистрации АСВП (акустических стволовых вызванных потенциалов).
Кожные симпатические вызванные потенциалы, вегетативные вызванные потенциалы (КСВП)
- полинейропатии различной этиологии
- 1 и 2 типа
- дисфункция вегетативной нервной системы («вегето-сосудистая дистония»)
- хронические болевые синдромы
Как видно, список совсем не маленький. Несомненно, само подозрение на перечисленные заболевания или возникновение указанных симптомов требует самого серьезного внимания со стороны заболевшего и непременного посещения врача. Да и сам результат регистрации вызванных потенциалов требует отдельной трактовки лечащим врачом в совокупности с клинической картиной
Важно помнить, что любое обследование, так же, как и любая терапия (пусть и кажущиеся безобидными обезболивающие, например) должны быть к месту, чтобы не стать бесполезной тратой времени и денег. Собственно говоря, именно в этом и состоит работа грамотного врача
В следующей части мы поговорим о другом относительно редком методе исследования нервной системы — о игольчатой и стимуляционной электронейромиографии (ЭНМГ).
Как проводится исследование
В зависимости от показаний, который оценил Ваш лечащий врач невролог-эпилептолог, определяются необходимая продолжительность исследования, функциональное состояние пациента во время проведения ЭЭГ (пассивное бодрствование, активное бодрствование, дневной сон, ночной сон) и объем функциональных (нагрузочных или провоцирующих) диагностических проб.
Пациента размещают в затемненной комнате на специальном функциональном кресле или кровати (диване), рядом с которым на штативе расположена электродная установка (аналогово-цифровой преобразователь – АЦП).
На голову пациента одевается специальная электродная шапочка, которая может быть в виде шлема из тонкой ткани либо в виде сетки из мягких резиновых жгутов, под которые врач-нейрофизиолог в определенном порядке вручную располагает электроды. В последнем случае к каждому электроду присоединяют по одному изолированному проводу, подключенному к АЦП, преобразовывающему аналоговые сигналы (колебание сопротивления под электродами) в цифровые и передающему их по кабелю к компьютерному электроэнцефалографу. Подключение происходит через усилитель, поскольку биотоки головного мозга настолько малы, что иначе зарегистрировать их было бы просто невозможно. Именно из-за слабости токов, протекающих в электродах и проводах, методика ЭЭГ является совершенно безопасной и безболезненной для пациента.
Электроды перед наложением смачивают физиологическим раствором хлорида натрия или гелем на водной основе, содержащим хлорид натрия (такие электродные гели абсолютно безвредны для организма пациента, легко смываются водой или стираются одноразовыми тканевыми салфетками). Использование физиологического раствора хлорида натрия или электродного геля необходимо для того, чтобы между электродами и кожей головы не было воздушной прослойки, затрудняющей регистрацию биоэлектрической активности головного мозга.
Участки кожи головы, куда предполагается накладывать электроды, протирают 40-45% спиртовым раствором (чтобы растворить кожный жир, затрудняющий проведение слабых электрических импульсов головного мозга). Накожные электроды при обследовании детей старше 10 лет накладываются по международной системе «10%-20%», а при обследовании детей по системе Юнга.
На уши пациента с помощью мягких клипс устанавливают ушные (неактивные) электроды, которые также смачивают в физиологическом растворе или электродным гелем на водной основе.
Исследование ЭЭГ в амбулаторно-поликлинических условиях обычно проводится в положении обследуемого полулёжа или лёжа (для максимального расслабления пациента и уменьшения артефактов мышечного напряжения) в состоянии пассивного бодрствования (при минимизации внешних звуковых и световых раздражителей). Пациента просят постараться расслабиться и закрыть глаза.
При проведении длительного амбулаторного мониторинга ЭЭГ или видео-ЭЭГ-мониторинга в условиях специализированных противоэпилептических центрах исследуется активность головного мозга в различных состояниях – активном и пассивном бодрствовании, а также во время дневного или ночного сна.
В последние годы также с успехом используются современные информационные (компьютерные) технологии, например, с расположением записывающего устройства на теле пациента с помощью специальных эластичных ремешков, не стесняющих дыхание и движения обследуемого. Последний метод удобен при проведении длительного (дневного, ночного, суточного) амбулаторного мониторинга ЭЭГ, особенно у детей, в домашних условиях.
ЭЭГ – безопасный для здоровья и безболезненный метод исследования, который можно проводить в любом возрасте (от периода новорожденности до глубокой старости).
Кому показана процедура
Исследование актуально при клинически-сложных разновидностях приступов, а также случаев, когда стандартная электроэнцефалография не дает точных достоверных результатов. У ЭЭГ сна ребенку есть несколько показаний:
- эпилептический приступ, возникший впервые;
- ночные судороги;
- контроль эффективности назначенного лечения;
- необходимость исключить эпилепсию при диагностике неэпилептических заболеваний (судорожных состояний, не связанных с эпиактивностью, иных причин головокружений, головных болей, стереотипных движений, рвоты, нарушений сна и пр.);
- в виде записи ЭЭГ и обязательной регистрации приступов.
Специалисты могут направить на ЭЭГ сна ребенка любого возраста. Процедура актуальна для грудничков, которые не могут предъявить жалоб на головные боли. К показаниям также относят беспокойство, нарушения сна, короткие замирания взора, задержку развития.
Видеомониторинг ЭЭГ позволяет распознать характер приступов, скорректировать схему терапии.
Описание процедуры
Необходимо отметить безопасность описываемой процедуры для детей. На детскую голову надевается особенная шапочка с приделанными датчиками. Чтобы устранить воздушную подушку, расположенную между кожным покровом головы и вышеописанной шапкой, датчики обязательно протираются с помощью физраствора или же геля. Сами препараты тоже являются безопасными для детского здоровья, так как без труда смываются посредством воды или мокрых салфеток.
ЭЭГ проводится, когда ребенок абсолютно спокоен – зачастую для этого необходимо состояние сна.
Должна быть определенная подготовка к проведению исследовательской процедуры. В частности, речь идет о чистой голове, сытости ребенка, отсутствия причин для тревоги и беспокойства.
При проведении процедуры недавно рожденному малышу, перед ее началом необходимо покормить ребенка. Когда возраст ребенка старше, с ним проводится предварительная беседа, в которой:
- Разъясняются запланированные манипуляции и их цель;
- Ставится акцент на том, что обследование безболезненно;
- Ребенку разъясняется, почему ЭЭГ является интересной процедурой.
Неплохо бы взять в медицинский центр любимую игрушку малыша и это его развлечет.
Невропатологобычно просит ребенка какое-то время дышать глубоко, открывать и закрывать глаза, сжимать кулачок и так далее. Родителям же необходимо в это время смотреть, чтобы детская голова не наклонялась вниз, поскольку это сделает результаты обследования неточными (из-за артефактов). Длительность исследования составляет 20 минут.
Показания к проведению ЭЭГ
Существуют определенные показания, при которых детям назначается ЭЭГ:
- Плохой сон;
- Наличие судорог;
- Присутствие головных болей утром и вечером;
- Помутнения сознания;
- Начало эпилептических припадков;
- Сильное раздражение и постоянная плаксивость;
- Психоэмоциональные отклонения.
Нередко детей проверяют на ЭЭГ, если они где-нибудь упали и ударились сильно головой. Обследование покажет, функционирует ли детский мозг должным образом.
Уже на следующие сутки результаты исследования можно забрать. При этом врач вклеивает копию сделанного заключения в амбулаторную книжку. Конечно же, врач детально разъяснит, о чем свидетельствуют результаты ЭЭГ, так как самостоятельно разобраться во всех медицинских терминах без должной квалификации нереально. Кстати, после обследования не стоит выбрасывать полученные результаты, поскольку они могут пригодиться впоследствии для составления полной картины заболевания. К тому же во время последующего обследования можно будет видеть динамику мозговых отклонений.
Если имеются какие-нибудь вопросы по ЭЭГ детям, смело задавайте их нашим специалистам и получите детальные и все объясняющие ответы.
Полезная информация по теме:
- ЭЭГ головного мозга
- ЭЭГ
- ЭЭГ ночной мониторинг
- ЭЭГ на дому
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Назад в раздел
Когда детям назначают ЭЭГ?
ЭЭГ не относится к числу обязательных процедур и назначается только при наличии показаний:
- Судороги и припадки у ребенка (для выяснения причин)
- Эпилепсия (для подтверждения диагноза и оценки эффективности выбранной терапии)
- Нарушения мозгового кровообращения, опухоли и другие новообразования
- Задержка эмоционального, психомоторного и речевого развития ребенка (для оценки «зрелости» мозга)
- В некоторых случаях – травмы головы
Если на осмотре невролог не отметил у вашего ребенка отклонений, скорее всего, ЭЭГ вам не понадобится. А вот если присутствуют какие-то из перечисленных выше факторов, или необычное поведение ребенка (например, приступы истерического плача с «закатыванием глаз», дрожание подбородка, рук), ЭЭГ поможет доктору уточнить диагноз.