Розеола у малышей: причины инфекции и лечение
Содержание:
Диагностика
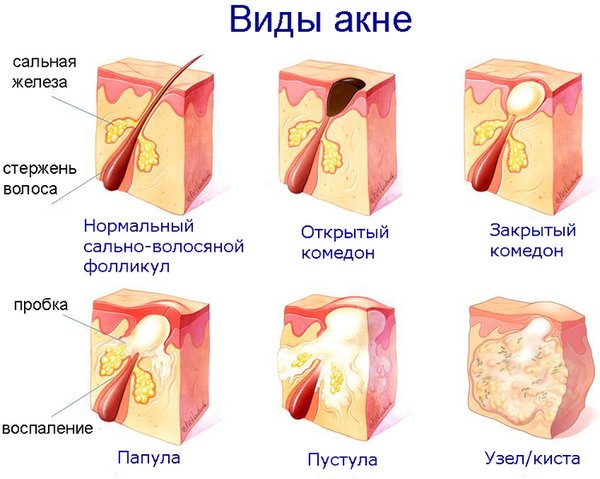
Для розацеа характерна типичная локализация: симптомы заболевания проявляются на лбу, носу, подбородке и щеках. В некоторых случаях также может быть повреждена кожа груди, шеи и волосистой части головы.
Заболевание характеризуется рядом симптомов:
- покраснением кожи;
- стойкой эритемой;
- в некоторых случаях папулами и пустулами;
- лимфедемой;
- телеангиэктазиями;
- утолщением кожных покровов.
Стойкая эритема
Обычно эритема сохраняется не менее 3 месяцев и не повреждает кожу в периорбитальной области. У больных розацеа может наблюдаться покраснение кожи, покалывание. Иногда наблюдаются локальный или диффузный отек, утолщение, сухость кожи, поражение глаз.
Таким образом, это заболевание характеризуется множеством неприятных симптомов, значительно ухудшающих внешность.
Согласно рекомендациям, опубликованным немецкими учеными в 2013 г., формы заболевания классифицируются по степени тяжести.
- Первичная форма называется розовым диатезом. Для него характерны преходящие эпизоды гиперемии кожи лица. Их провоцируют различные эндогенные и экзогенные факторы. Наиболее частыми экзогенными факторами являются химические раздражители (косметика, мыло), воздействие тепла и холода, ультрафиолетовые лучи. К эндогенным факторам относятся острая пища, алкоголь, горячие напитки и психологический стресс.
- Розацеа I степени характеризуется стойкой эритемой и телеангиэктазией. Большинство пациентов испытывают жжение, покалывание, зуд, сухость и шелушение пораженных участков кожи.
- Розацеа II степени, также называемая папулопустулезной розацеа, характеризуется стойкой эритемой центральной части лица с отдельными или группами симметрично расположенных красных папул и пустул. Это нарушение может длиться неделями. Также характерны для этой формы заболевания чешуйчатые папулы и лимфедема, которые могут поражать все лицо. Редко болезнь поражает шею, грудь, кожу головы. Эта форма заболевания напоминает сыпь от прыщей.
- Степень III, или гиперпластическая розацеа, характеризуется гиперплазией соединительной ткани и сальных желез. Для этой формы заболевания характерны узелки на коже или диффузное утолщение на коже носа, подбородка, лба, ушей, век. Гиперпластическая розацеа чаще всего встречается у мужчин.
Клинических симптомов для диагностики розацеа достаточно. В редких случаях проводится биопсия поврежденной кожи. Гистология патологии варьируется в зависимости от формы заболевания. Для всех типов характерны:
- расширенные кровеносные и лимфатические сосуды;
- поверхностная периваскулярная и перифоликулярная лимфогистиоцитарная инфильтрация;
- умеренный отек;
- утолщение эластических волокон.
Лечение вирусной экзантемы
Несмотря на то, что возбудитель, вызывающий детскую розеолу, не является высококонтагиозным, дети с симптомами заболевания должны быть изолированы от остального коллектива. Поэтому требуется отказаться посещения детских садов, школ и каких-либо общественных мероприятий до исчезновения симптомов.
В комнате ребенка должна ежедневно проводиться влажная уборка, а также регулярные проветривания. В период лихорадки детям необходимо обильное теплое питье (для этой цели подойдут зеленый чай, домашние компоты или морсы) и витаминизированное питание.
В большинстве случаев лечение носит только симптоматический характер. Детям назначаются жаропонижающие и антигистаминные средства. В 2019 году доктора из Ташкентского педиатрического медицинского института опубликовали работу, целью которой стала оценка эффективности применения противовирусного препарата и пробиотика в лечении вирусной экзантемы у детей. Специалисты выяснили, что такая терапия снижает сроки лечения (явления интоксикации проходят на вторые сутки, а высыпания исчезают на седьмой день).
Специфических мер профилактики (то есть вакцин) против вируса не разработано. Основные мероприятия по предупреждению распространения инфекции сводятся только к изоляции заболевшего малыша. Как только симптомы болезни исчезают (это происходит в среднем через 7-10 дней), ребенка допускают обратно в коллектив.
Пройдите тестТест: ты и твое здоровье
Пройди тест и узнай, насколько ценно для тебя твое здоровье.
Использованы фотоматериалы Shutterstock
Симптомы аденовирусной инфекции
Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Заболевание, как правило, начинается с появлением признаков интоксикации.
Для аденовирусной инфекции типичен комплекс катаральных явлений (проявления ринофарингита – ринита
и фарингита
одновременно): насморк, заложенность носа, першение в горле. Иногда поражаются нёбные миндалины (наблюдаются симптомы ангины), в таких случаях ставится диагноз ринофаринготонзиллит.
Инфекция может спускаться вниз по дыхательным путям, вызывая бронхит и даже пневмонию. Также возможны осложнения в виде отита
(воспаления среднего уха) и гайморита
(воспаления слизистой оболочки гайморовой пазухи).
Практически во всех случаях поражения аденовирусом наблюдается воспаление слизистой глаз в той или иной степени. Сочетание симптомов респираторного заболевания и конъюнктивита
образуют типичную картину аденовирусной инфекции. При ярком свете симптомы усиливаются.
Существует кишечный вариант протекания заболевания. В этом случае аденовирус поражает слизистую кишечника.
Головная боль
Головная боль – типичный признак интоксикации. Головная боль может наблюдаться при различных инфекционных заболеваниях.
Боль в мышцах
Боль в мышцах или суставах — еще один признак интоксикации. Это состояние может описана как ломота во всём теле. Обычно данный симптом предшествует подъему температуры.
Озноб
Больного знобит – это начало повышения температуры
Потеря аппетита
Организм затрачивает много сил на борьбу с инфекцией. Пищеварительные процессы при этом замедляются, аппетит пропадает.
Слабость
Интоксикация организма часто проявляется в виде слабости. Если более ребенок – а в случае с аденовирусной инфекцией обычно так и есть, он становится плаксивым и вялым.
Повышение температуры
Подъем температуры начинается несколько позднее появления признаков интоксикации. В большинстве случаев температура остается субфебрильной (до 38°C), но иногда может достигать и 39°C.
Резь в глазах
Воспаление слизистой глаз — типичный симптом аденовирусной инфекции. Обычно оно проявляется как жжение (зуд) в глазах.
Слезятся глаза
Глаза слезятся и могут гноиться.
Боль в животе
Кишечный вариант протекания аденовирусной инфекции обычно проявляется болью в животе.
Расстройство стула
Расстройство стула — еще один симптом кишечного варианта аденовирусной инфекции.
От чего зависит размер груди
Какое медицинское название у женской груди? Молочные железы. Это такая специфическая железистая ткань, которая есть только у женщин.
Значит ли это, что размер женской груди зависит от размера молочных желез? Не совсем. Количество железистой ткани только отчасти определяет, какие у твоего бюстгальтера чашечки – А или D. Разбираемся.
-
Молочные железы
Молочные железы состоят из долек (альвеол), от каждой из которых к соску ведет проток. Долька напоминает по форме виноградную гроздь. Как правило, их в одной груди 15-20.
Молочные железы формируются под воздействием женских половых гормонов. Первую скрипку тут играют эстрогены, а подыгрывают им прогестероны, пролактины (вырабатывается во время вынашивания ребенка), соматотропины (в момент полового созревания).
Степень развитости молочных желез может быть очень разной. Тем женщинам, у которых гормоны постарались выработать столько железистой ткани, чтобы она составила основу груди, повезло. Независимо от колебаний массы тела их бюст будет сохранять объем. Но таких леди не так уж и много.
-
Жировая ткань
Молочная железа покрыта жировым слоем, и от его толщины во многом и зависит пышность форм. Жир – практически главный фактор объема груди. У большинства женщин бюст состоит преимущественно из жировой ткани, и при сбросе веса он заметно «сдувается».
Ты же не собираешься бежать после этой информации к холодильнику? Лишние килограммы вредны не только здоровью и фигуре в целом, но и внешнему виду груди. Она ведь вырастет за счет жировой, а не железистой ткани и из-за этого перестанет быть упругой, «стечёт» вниз, потеряет форму.
-
Связки Купера
Слышала о таких? Каждая женщина, интересующаяся вопросом размера и формы своей груди, рано или поздно о них узнает.
Это связки, которые, переплетаясь, пронизывают всю женскую грудь, соединяют ее спереди с кожей, а сзади – с фасциальным футляром грудных мышц. Такой соединительно-тканный каркас, который поддерживает мягкие ткани груди и задает ей форму. Он ослабевает из-за возрастной потери упругости тканей, а также из-за растяжения после родов или резких колебаний массы тела. Грудь провисает и визуально уменьшается.
-
Грудные мышцы
Вообще-то, основная задача грудных мышц – сгибать и вращать плечо, но также они служат основанием для женской груди и в определенном смысле поддерживают ее. Если мускулы развиты, они приподнимают грудь и визуально слегка увеличивают. Но, в основном, влияют на ее обхват, а не на размер чашечек.
-
Кровообращение и лимфатическая система
Хорошо развитая система кровообращения груди и лимфоотток (в области молочных желёз много лимфатических узлов) способствует полноценному питанию тканей, что сказывается на ее форме и размере.
-
Осанка
У сутулых женщин грудь кажется меньше, потому что западает внутрь вдавленной грудной клетки. Распрямим спину – грудь выдвинется вперед, визуально приподнимется.
Причины высыпаний
Причин, на самом деле, может быть большое количество. К примеру, иногда высыпания возникают вследствие механического воздействия, когда используется тесная или неудобная обувь. В результате, ноги краснеют и натираются. Иногда высыпание появляется после депиляции.
Может появиться сыпь после того, как укусит насекомое. В результате, человек чувствует зуд и начинает сильно расчесывать ранку. Таким образом, может занестись какая-нибудь инфекция. Когда кусают клещи, вполне может появиться геморрагическое высыпание.
Еще одной нередкой причиной может быть грибок. Например, микоз обозначает высыпание на стопах из-за паразитических грибков. Начало подобной болезни связано с возникновением водянистой сыпи и некоторых трещин, возникающих среди пальцев ног. Потом кожные частицы начинают шелушиться и возникают даже гнойные язвочки там, где сначала были пузырьки.
Если речь идет о чесотке, сыпь сопровождается сильным зудом. Так бывает из-за того, что чесоточный клещ передвигается под кожным покровом. Когда имеется лишай, тоже могут появляться пузырьки.
Когда сыпь вызывается аллергическими реакциями, нередко это связано с применением косметических средств или же определенных моющих препаратов, оказывающих аллергенное действие. Реакции могут быть вызваны шерстью, например. Зуд возникает из-за пылевых клещей и постельных клопов. Часто встречается пищевая аллергия, вызванная цитрусами, шоколадом, молочными продуктами и так далее.
Наконец, не следует забывать о крапивнице, как возможной причине появлении высыпаний. В таком случае сыпь может возникать и затем появляться. Впоследствии высыпания становятся волдырями – практически такими же, какие могут возникать, если человек обжигается крапивой.
Врачи немалое внимание уделяют наследственным причинам возникновения сыпи. Это может быть экзема, к примеру
При ней обычно возникают пузырьки, внутри которых содержится жидкость. Потом они начинают лопаться и заменять сухими корочками.
Во время сахарного диабета может быть кожный зуд вместе с сыпью на ногах. Если восстановить и стабилизировать нормальные показатели сахара в крови, высыпания, как правило, исчезают.
Часто встречающиеся симптомы и манипуляции в дерматологии:
- Высыпания на коже
- Вызов дерматолога на дом
- Зуд в уретре
- Кожный зуд
- Кожная сыпь
- Профилактика случайных половых связей
- Новообразования кожи
- Пиодермия
- Розовый лишай
- Стрептодермия
- Чесотка
- Шелушение кожи
- Грибковые инфекции
- Кожная инфекция
- Гной на коже
- Пузыри на коже
- Папилломы на крайней плоти
- Венерические болезни
- Строение кожи
Вопросы-ответы
Можно ли пользоваться косметикой при розацеа?
Когда нет серьезных обострений, уход за кожей при розацеа возможен с помощью разных косметических средств, но только для чувствительной кожи. Декоративная косметика тоже допускается – просто выбирайте качественные марки, не превышайте сроки годности и правильно все храните.
Диета при розацеа: в чем она заключается?
Врачи не рекомендуют при розацеа есть острое, пряное, соленое, копченое и консервацию. Стоит отказаться и от алкоголя, газированных цветных напитков, всей пищи, потенциально способной вызывать аллергию. Крепкий чай и кофе нежелательны.
Можно ли вылечить розацеа полностью?
Это заболевание является хроническим, поэтому лечение сводится не к его устранению, а к тому, чтобы добиться устойчивой ремиссии и избежать осложнений. Во многом результат зависит от настойчивости пациента и от добросовестного выполнения всех рекомендаций врачей.
БЦЖ и SARS-CoV-2
Группа ученых из Нью-Йорка обнаружила связь между вакцинацией БЦЖ и низкой смертностью от COVID-19. Позже их поддержали эпидемиологи из Университета Техаса, опиравшиеся на статистику 178 стран. Они утверждают, что количество инфицированных на душу населения в странах, где БЦЖ-вакцинация является обязательной, примерно в 10 раз меньше, а число жертв – в 20 раз меньше.
Вакцина БЦЖ была разработана в 1921 году, и до сих пор она считается эффективным средством профилактики туберкулеза. Интересно, что задолго до появления коронавируса датские ученые Петер Ааби и Кристина Стабелл Бенн заявили: БЦЖ дает защиту от многих инфекций, способствуя укреплению иммунитета в целом. Они считают, что люди после вакцинации БЦЖ становятся на 30% более стойкими ко всем вирусам, бактериям и грибкам. Однако это утверждение пока еще только гипотеза, не имеющая достаточной доказательной базы. В любом случае БЦЖ делать нужно – в первую очередь для того, чтобы организм ребенка научился бороться с туберкулезной палочкой.
Вакцин против коронавирусов пока нет. Единственными эффективными методами профилактики являются следующие:
-
ограничение социальных контактов;
-
личная гигиена (частое мытье рук, использование санитайзеров).
Родителям следует сделать все возможное, чтобы ребенок не заболел, даже с учетом того, что COVID-19 у большинства малышей протекает легко. Ведь вирус до конца не изучен, неизвестно, какие последствия он может оставить после себя.
Можно сделать справочно на серой подложке
Ваша помощь ребёнку при розеоле
Обильно поите малыша для уменьшения симптомов интоксикации. Сбивайте высокую температуру тела при помощи детских жаропонижающих средств на основе парацетамола или ибупрофена.
Чего делать нельзя: использовать антибиотики, противоаллергические и противовирусные препараты, смазывать сыпинки антисептиками.
Не пытайтесь самостоятельно лечить ребёнка, а при любом недуге всегда своевременно обращайтесь к врачу
Важно, чтобы доктор собрал воедино проявления болезни и результаты анализов — будь то розеола или банальная простуда. От этого зависит правильная диагностика и своевременное лечение
Только опыт и знания грамотного врача помогут разобраться в каждом конкретном случае заболевания.
врач-ординатор детского отделения
фото: http://globallookpress.com/
Осложнения
Осложнения, обычно, появляются в конце болезни на 2-3 неделе с начала болезни. В этот период болезни организм ребенка становится очень чувствительным к различным микробам. Поэтому сейчас после выписки из больницы ребенка своевременно изолируют от других болеющих скарлатиной детей, чтобы избежать осложнений.
Осложнения скарлатины протекают различно, в зависимости от возраста и состояния здоровья до заболевания скарлатиной и, наконец, от ухода и окружающих условий во время болезни.
Осложнениями скарлатины могут быть:
- повторная ангина;
- воспаление шейных лимфатических узлов;
- отит;
- реже — воспаление почек и болезнь сердца.
Последние бывают преимущественно у детей школьного возраста. Иногда может наблюдаться рецидив болезни – повторная картина со всеми типичными признаками болезни
Повторная ангина как осложнение скарлатины встречается чаще, чем другие осложнения. Она проявляется следующими признаками.
- На 2—3-й неделе от начала заболевания скарлатиной у ребенка вновь повышается температура, иногда при неизмененном самочувствии.
- У некоторых больных одновременно с ангиной появляются увеличение и болезненность шейных лимфатических узлов, возникает второе по частоте осложнение — шейный лимфаденит.
- Иногда лимфатические узлы могут нагнаиваться — образуется гнойник, который приходится лечить хирургическим способом.
Воспаление среднего уха (отит) чаще бывает у маленьких детей (до 3-летнего возраста!), особенно у детей с хроническим насморком, аденоидами. Воспаление почек начинается с появления небольшой отечности век по утрам. Если ребенку не оказать врачебной помощи, отек распространится на лицо, ноги и все тело. Моча становится мутной, цвета мясных помоев.
У некоторых детей, перенесших скарлатину, выздоровление затягивается, отмечаются слабость, быстрая утомляемость, держится повышенная температура (в пределах 37—37,5). В одних случаях такое состояние бывает обусловлено вяло протекающим воспалительным процессом в носоглотке, а в других может иметь место острый ревматизм, характеризующийся тяжелыми поражениями сердца.
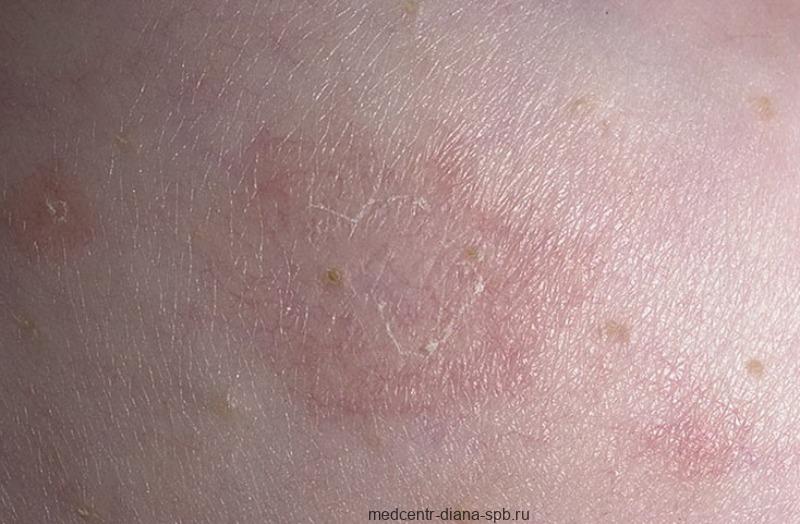
Названий много – лицо одно. Симптомы розового лишая
Первое описание болезни как «кольчатой розеолы» датируется 1798 годом. Уч. Роберт Уильям определил заболевание как пятна неправильной формы, состоящие из небольших тонких чешуек, никогда не сливающихся в струпья и не сопровождающихся покраснением или признаками воспаления.
Другие названия этого заболевания: эритема annulatum, tonsurans maculosus, Herba, roseola squamosa (Nicolas, Chapard), розовый лишайник (Wilson), отрубевидный лишай (Horand), pseudoexanthemata nitoexanthemata, розеола furfuracea herpetiformis (Беренд) – в основном определяли морфологические особенности и изменчивость отдельных пятен.
 Розовый лишай
Розовый лишай
Только в 1860 году французский врач Камиль Мельхиор Жибер дал название, просуществовавшее почти 150 лет. Он писал: «Есть только одна вещь, которую можно описать под названием розового лишая, и характерными чертами этой патологии являются: маленькие, разветвленные пятна, очень слабо окрашенные, размером не больше ногтя, многочисленные и плотно прилегающие … болезнь обычно длится до 6 недель или 2 месяцев … у молодых людей … “. Pityriasis означает «отруби» или «тонкая шелуха», а rosea переводится как «розовый».
Симптомы розовой перхоти действительно довольно характерны. Сначала на коже появляется геральдическое поражение (так называемая материнская пластина), чаще всего на туловище. Обычно это несколько сантиметров эритемы красного или темно-розового цвета, покрытой чешуей внутри.
Через несколько дней (а иногда и недель) высеваются гораздо более мелкие кожные поражения аналогичной морфологии. Высыпания возникают симметрично, в основном на туловище и шее. Изменений слизистой оболочки нет. Обычно кожные поражения не вызывают зуда.
Возможны вариации сыпи:
- уртикарная форма РЛ – вместо бляшек появляются волдыри;
- везикулезная форма РП – высыпания в виде мелких пузырьков с прозрачной либо мутной жидкостями;
- папулезная форма РЛ – выступающие бесполостные образования.
Симптомы болезни или «Неуловимая» детская розеола
Первой внезапно повышается температура тела до 39-40°С и держится на высоких цифрах почти всё время. Трудно поддаётся снижению лекарственными препаратами. Из-за лихорадки ребёнок вялый и сонливый, отказывается от еды, капризничает.
Ожидаемые «спутники» простуды или ОРВИ так и не появляются: нет ни насморка, ни кашля, ни красного горла, ни поноса, ни каких либо болей.
Иногда увеличиваются лимфатические узлы и/или на нёбе появляются мелкоточечные высыпания.
Спустя три-пять дней температура тела самостоятельно нормализуется. Малыш чувствует себя хорошо, активный, играет, неплохо кушает.
Сразу или через 10-20 часов на коже ребёнка появляется сыпь. Ожидается ухудшение общего самочувствия, но малыш по-прежнему активный и чувствует себя хорошо.
Первые «украшения» располагаются на коже лица, груди и спины, затем единичные сыпушки без определённой этапности распространяются на руки и ноги.
Сама сыпь розово-красного цвета в виде небольших пятен или возвышающихся над уровнем кожи уплотнений. Диаметр высыпаний — 2-3 мм. Не вызывают зуда, между собой редко сливаются, при надавливании бледнеют.
Самостоятельно сыпь исчезает через несколько часов или дней. Обычно следов не остается, но иногда кожа немного шелушиться.

Лечение
Поскольку по поводу этого заболевания всегда много вопросов, лечение розацеа сильно отличается и часто носит экспериментальный характер. Это означает, что некоторые программы со временем отбрасываются по причине их неэффективности – и врач вместе с пациентом ищет оптимальное решение.
Лечение подразумевает комплексный подход и обычно включает такие составляющие:
- мази и кремы на основе ихтиола, нафталанской нефти, болтушек и борной кислоты. Применяются и гели на основе азелаиновой кислоты и других полезных компонентов;
- гормональные препараты наружного действия. Такие средства используются только короткими курсами, а перед их назначением врач должен убедиться, что это необходимо;
- антибиотики тетрациклиновой группы;
- антигистаминные средства;
- витаминные комплексы. Особенно активно применяют витамины, необходимые для укрепления сосудов при наличии сосудистых сеточек и звездочек;
- физиотерапевтическое лечение. Сюда относятся электрокоагуляцию, криотерапию, лазерную терапию, специальные варианты массажа. Все подбирается индивидуально;
- хирургическое лечение для иссечения абсцессов и фистул;
- лекарственные травы, растения. Только после консультации врача пациент может использовать некоторые отвары и настои, например, на основе череды, ромашки, календулы, клюквы. Народные средства всегда дополняют лечение розацеи, но не являются его основой.
Вместе с лечением важно учитывать и профилактические меры.
Как записаться к инфекционисту
Если вам необходимо записаться на прием к детскому врачу инфекционисту АО «Медицина» (клиника академика Ройтберга) в ЦАО, вы можете это сделать на нашем сайте. Сделать заявку можно и по телефону+7 (495)995-00-33 (круглосуточно).
Статьи
20 Окт 2020
Анорексия у подростков
В современном обществе
анорексия стала одной из глобальных проблем среди подростков, особенно
среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей
2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детей
Воспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы лечения
Глаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Диагностика Красного плоского лишая:
Постановка диагноза при наличии у больного простой формы красного плоского лишая, как уже говорилось, не представляет для врача-дерматолога никаких сложностей, так как характер течения заболевания и появляющихся на коже при этом элементов достаточно типичны. В большинстве случаев красный плоский лишай приходится различать с сифилитическими высыпаниями. В этих случаях сложности практически также никогда не возникают.
Ориентировочными признаками при постановке диагноза красного плоского лишая являются следующие: характерная окраска очагов поражения на коже, их неправильные очертания, небольшое вдавление в центральной части узелков и бляшек, симптом Уикхема, отсутствие кровоизлияний на пораженной коже. Эти признаки позволяют с большей точностью уже при одном осмотре больного отличить рассматриваемую патологию от таких заболеваний, как сифилис и псориаз. Несколько сложнее бывает поставить правильный диагноз больному в тех случаях, когда высыпания расположены не на коже, а на слизистых оболочках, так как их внешний вид при этом несколько иной.
Часто красный плоский лишай слизистых оболочек имеет сходство с такими заболеваниями, как лейкоплакия, красная волчанка, сифилис и др.
Дополнительные лабораторные методики исследования при красном плоском лишае играют роль только в отношении исключения другой патологии. Специфических именно для данной патологии изменений в анализах крови и мочи не обнаруживается. Могут быть лишь пониженное содержание антител или воспалительные изменения в тех случаях, когда заболевание развилось на фоне дефицита иммунитета или какой-либо инфекционной патологии.
В некоторых случаях врачу при постановке диагноза может помочь подробный расспрос больного, в ходе которого выявляются предрасполагающие факторы, характер начала и течения заболевания, наличие патологии с похожими проявлениями у родственников (роль наследственности).
Пиодермия вегетирующая
Пиодермия вегетирующая (сии.: язвенно-вeгетирующая пиодермия) характеризуется наличием изъяявленных очагов, покрытых вялыми грануляциями, вегетациями, располагающиихся на кистях, голенях и в области складок кожи; шанкриформная пиодермия проявляется обычно одиночной язвой небольших размеров с уплотнением в основании, что придает ей сходство с сифилитическим шанкром, тем более что наиболее частая локализация ее — половые органы и полость рта, нередко при этом увеличиваются регионарные лимфатические узлы.
Характерными признаками вегетирующей пиодермии являются псевдоэпителиоматозная гиперплазия эпидермиса, а также микроабсцессы в дерме и внутри эпидермиса. Микроабсцессы содержат большое число нейтрофильных гранулоцитов, среди которых находятся плазмоциты, лимфоциты и эозинофильные гранулоциты. Клетки инфильтрата проникают в эпидермис и затем на его поверхность, образуя корки. Некоторые сосочки дермы свободны от инфильтрата, но эпидермальные выросты удлинены. Дифференцируют заболевание от вегетирующей пузырчатки, бластомикоза, веррукозного туберкулеза, бромодермы.
Гистогенез
При различных формах пиодермии виявляют нарушения функции нейтрофильных гранулоцитов, характеризующиеся снижением хемотаксиса, фагоцитарной активности, несовершенным фагоцитозом, образованием полимембранных фагосом, а также L-трансформации возбудителей, дефекты Т-системы иммунитета при некотором повышении активности В-лимфоцитов.
Ослаблению иммунной реактивности, увеличению патогенности штаммов микроорганизмов на коже могут способствовать переохлаждение, частые простудные заболевания, нерациональное питание с недостаточным количеством белков, витаминов и избытком углеводов, эндогенные болезни, особенно сахарный диабет, и др. Нельзя не учитывать неблагоприятного воздействия нерациональной чрезмерной антибиотикотерапии, в результате чего могут меняться биологические свойства пиококков, включая образования L-форм. а также штаммов с повышенной резистентностью к антибиотикам.
Диагностика розеолы у детей
Сложно поставить правильный диагноз болезни. Детская розеола встречается часто, но распознать ее нелегко. Характер сыпи при вирусе схож с высыпаниями при аллергической реакции или кори и краснухе. Диагностика розеолы у детей усложняется еще и тем, что до появления сыпи ребенку даются лекарства, способные спровоцировать аллергию. Рекомендация врача будет вполне понятной – использовать противоаллергические препараты. Интересен тот факт, что они действительно устранят сыпь и, по сути, это становится дополнительным доказательством.
Розеола у ребенка может характеризоваться следующими дополнительными признаками:
- розеолезная сыпь появляется на четвертый день после начала лихорадки;
- сыпь не зудит, не причиняет боль;
- высыпания сначала покрывают тело, а потом шею, лицо.
Розеола у детей – симптомы и лечение которой рассматриваются в статье, не определяется по анализам, однако специалист может назначить лабораторные исследования после выздоровления. Анализ крови должен содержать антитела к болезни. Наблюдается повышение лимфоцитов, а число лейкоцитов, наоборот, уменьшается почти на три тысячи единиц. Анализ мочи должен показать, не дала ли болезнь осложнения.