Выделения из влагалища
Содержание:
Методы определения
Есть и другие способы, по которым можно в домашних условиях самостоятельно определить день овуляции. Они основаны на физических и химических изменениях в организме или математическом расчете.
Календарный метод
Самый простой, но наименее точный способ, учитывающий периодичность менструального цикла. Поскольку известно, что овуляция происходит в середине менструального цикла, нужно просто проследить, как долго он у вас длиться. Расчет ведется от первого дня менструации до ее повторного появления. Затем полученное число делят на два и получают день цикла, в который должен произойти выход яйцеклетки. Так, при 28-дневном цикле днем наиболее благоприятным для зачатия будет 14-й от начала месячных. Метод не обладает высокой точностью, особенно когда цикл нестабильный.
Измерение базальной температуры
Ее измеряют ежедневно, не вставая с постели, в прямой кишке или ротовой полости. Из полученных данных составляют график. Повышение базальной температуры происходит из-за воздействия прогестерона на центр терморегуляции в головном мозге. Обычно в день овуляции она снижается на 0,4–0,6 градуса, затем повышается и остается такой до наступления месячных. Поэтому нужно в течение нескольких месяцев записывать температуру, чтобы точнее определить, в какой день цикла наступит овуляция. Метод более точный, чем календарный, но не подходит для тех, у кого месячные наступают нерегулярно.
Тесты на овуляцию
Их действие основано на определении лютеинизирующего гормона в моче. Небольшое количество лютеинизирующего гормона всегда содержится в крови и поступает в мочу. Его выброс в большом количестве вызывает разрыв фолликула. Поэтому, если женщина будет использовать тесты регулярно, можно довольно точно определить этот момент. Начинать проверку следует, отсчитав 17 дней от дня предстоящей менструации. При нерегулярных месячных в расчет берут данные самого короткого цикла. Тестирование проводят 2 раза в день, утром и вечером, желательно в одно и то же время. Тесты достаточно точно показывают уровень лютеинизирующего гормона, если использовать их строго соблюдая инструкцию, поэтому эту методику используют и в медицинских учреждениях.
Ультразвуковая диагностика
В гинекологических и репродуктивных клиниках при планировании беременности, диагностике и лечении бесплодия, основным методом, позволяющим определить время овуляции, является ультразвуковая диагностика. УЗИ обычно проводят трансвлагалищным способом. При этом можно наиболее хорошо рассмотреть яичники и созревающие в них фолликулы.
Это абсолютно безопасное и информативное исследование, не требующее особой подготовки. Хотя для улучшения визуализации врачи советуют в течение 2—3 дней до него ограничить употребление в пищу газообразующих продуктов.
При диагностике бесплодия, обычно используют фолликулометрию. Это метод наблюдения за развитием фолликулов (фолликулогенез). При определении дня овуляции первое исследование проводят на 7 день с начала цикла. Затем его повторяют каждые 2–3 дня.
На УЗИ фолликул считают созревшим при достижении величины 20–23 мм. Это указывает, что разрыв фолликула может произойти со дня на день. При УЗ-сканировании также можно обнаружить признаки произошедшей овуляции.
К ним относятся:
- Отсутствие доминантного фолликула, который наблюдался до этого на предыдущих исследованиях.
- Появление свободной жидкости в брюшной полости.
Выявление признаков произошедшей менструации бывает необходимо для подтверждения того, что менструальный цикл овуляторный
Это имеет прогностически важное значение для установления причин бесплодия. Один из недостатков этой методики – это необходимость посещать клинику для проведения обследования
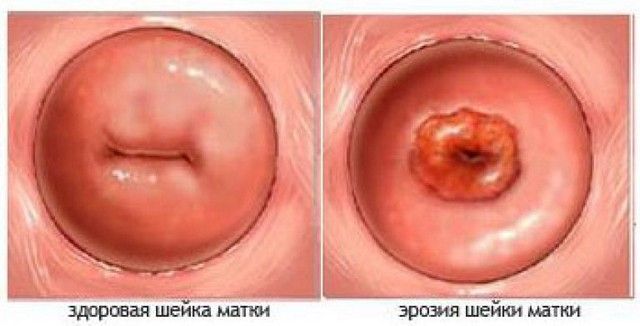
Опытный врач гинеколог-репродуктолог может определить овуляторные дни также во время гинекологического осмотра, по изменениям, происходящим с шейкой матки. В норме после окончания месячных она плотная на ощупь, цервикальный канал сужен. В предовуляторные дни, когда организм готовится к возможному зачатию, содержимое цервикального канала разжижается и выходит в виде слизистой пробки. Сама шейка под действием растущего уровня прогестерона становиться мягче. Наблюдается так называемый эффект зрачка.
Эти методы применяются при лечении бесплодия, стимуляции овуляции медикаментозными средствами.
Как лютеинизирующий гормон поможет определить овуляцию в домашних условиях?
Концентрация лютеинизирующего гормона значительно возрастает незадолго до овуляции и потом так же резко падает. На этом признаке базируется принцип действия специальных тест-полосок, которые можно купить в большинстве аптек и во многих супермаркетах. Тест на овуляцию очень похож на тест на беременность и имеет такой же механизм действия: надо намочить полоску мочой и подождать результата.
Измерение уровня лютеинизирующего гормона с помощью тест-полосок на овуляцию. Пример, продолжительность цикла и день овуляции могут отличаться.
При поиске симптомов овуляции у женщин с помощью тестов необходимо внимательно следовать инструкции и придерживаться следующих правил:
-
В отличие от теста на беременность, тест на овуляцию показывает более точные результаты в дневные часы. В это время концентрация лютеинизирующего гормона в моче возрастает.
-
Если «разбавить» мочу, тест может не выявить симптомы предстоящей овуляции, хотя на самом деле они уже есть. Поэтому женщине рекомендуется пить минимальное количество жидкости с момента пробуждения до проведения теста и вообще воздержаться от питья и содержащей много жидкости пищи (фрукты, овощи и т.д.) за 3 часа до теста.
-
Тестирование нужно начинать за несколько дней до планируемой овуляции, чтобы понять динамику и не пропустить нужные признаки. Сначала вы увидите, что заветная вторая полоска лишь немного побледнела, а при одном из следующих измерений она станет четкой и яркой. Измерения можно прекращать — это верные симптомы того, что овуляция случится в течение 24–48 часов.
Межменструальные кровотечения: когда есть повод для беспокойства
Слабые кровянистые выделения после месячных, которые происходят во время овуляции и быстро прекращаются, как правило, не должны вызывать беспокойства. Однако в этом случае гинеколога все-таки следует посетить, чтобы удостовериться в отсутствии серьезных заболеваний.
Если кровянистые выделения в середине цикла усиливаются, сопровождаются болью или не проходят через 2-3 дня, нужно без промедления обращаться за медицинской помощью. Специалист сможет определить, почему возникло межменструальное кровотечение, и назначит соответствующее лечение.
Если кровотечение становится сильным, а состояние женщины ухудшается, следует немедленно вызывать скорую помощь. Эти симптомы говорят о наличии серьезных проблем, многие из которых требуют неотложного хирургического вмешательства.
Диагностика эндометрита
Существуют несколько методов, которые позволяют нам заподозрить и диагностировать хронический эндометрит.
1. Ультразвуковое исследование
УЗИ проводится в первую и вторую фазу менструального цикла. Основными признаками эндометрита являются следующие:
- утолщение базального слоя эндометрия и появление в нем участковфиброза, склероза и кальцинатов);
- неравномерность и ассиметрия передней и задней стенок эндометрия;
- расширение полости матки, спустя несколько дней после менструации;
- истончение эндометрия и несоответствие толщины эндометрия фазе менструального цикла (чаще всего признак атрофического эндометрита).
На основании только УЗИ поставить диагноз хронического эндометрита нельзя, однако заподозрить его и направить на дополнительные исследования можно.
2. Пайпель-биопсия эндометрия
Метод исследования, основанный на взятии части эндометрия для дальнейшего гистологического исследования. Пайпель-биопсия проводится специальной одноразовым инструментом – пайпелем (Pipelle de Cornier) – тонкой пластиковой трубочкой, на конце которой находится отверстие. Метод хорош тем, что не требует наркоза. Проводится в первую фазу менструального цикла на 7-10 день.
Очень частой ошибкой при проведении диагностики по поводу хронического эндометрита является назначение гистероскопии или пайпель-биопсии во вторую фазу менструального цикла (на 20-24 день). Во второй фазе менструального цикла лимфоциты могут появляться в эндометрии. Их наличие может быть расценено как воспалительный процесс, хотя на самом деле его не будет!
3. Гистероскопия
Также как и УЗИ позволяет заподозрить хронический эндометрит. Гистероскопия проводится в первую фазу менструального цикла – на 7-10 день. Начинать гистероскопию лучше с офисной. Отличается она от обычной тем, что производится очень тонким (3-4 мм в диаметре) гистероскопом. И поэтому не требует зондирования и расширения цервикального канала. Гистероскопическая картина в этом случае является более достоверной.
Признаки хронического эндометрита:
- гиперемия (покраснение) слизистой оболочки матки, обычно не по всей поверхности, а на отдельных участках;
- неравномерность эндометрия;
- наличие повышенной кровоточивости слизистой;
- могут обнаруживаться очень мелкие железисто-фиброзные полипы (особенно часто встречающиеся в области трубных углов).
Даже если при проведении гистероскопии признаков эндометрита не обнаружено, все равно необходимо взять биопсию эндометрия (т.е. «отщипнуть» кусочек эндометрия) и отправить на гистологическое исследование. Около 30% эндометритов имеют идеальную гистероскопическую картину.
4. Гистологическое исследование
Диагноз хронического эндометрита – диагноз гистологический. Только заключение патологоанатома может подтвердить или опровергнуть его.
В настоящее время существуют несколько морфологических критериев хронического эндометрита:
- инфильтрация лимфоцитами и/или плазмоцитами стромального слоя эндометрия;
- склероз спиральных артерий эндометрия (артерий, питающих эндометрий);
- очаговая гипертрофия базального слоя эндометрия;
- фиброз или склероз стромального слоя эндометрия (наличие склероза говорит о давности и «запущенности» процесса).
5. Иммуногистохимическое исследование
Одним из современных методов диагностики хронического эндометрита является иммуногистохимический метод исследования эндометрия. Суть метода заключается в определении экспрессии рецепторов к прогестерону и эстрадиолу и уточнения субпопуляционного состава эндометрия: определение клеток CD56+, CD16+ NK-клеток, В-клеток (CD20+), HLA-DR+ лимфоцитов. В норме эти клетки в незначительном количестве могут находиться в эндометрии. Однако их повышение выше нормативных значений говорит об активности хронического эндометрита.
Почему на УЗИ не виден эмбрион?
Рассмотреть даже нормально развивающийся плод сразу после зачатия невозможно – он слишком небольшой, чтобы ультразвуковой сканер смог различить его на фоне окружающих тканей и органов. Поэтому стандартно первое УЗИ для подтверждения беременности делается на 6-7 неделе после зачатия. До этого момента о том, что женщина будет матерью, можно судить только по уровню хорионического гонадропина человека, который начинает выделяться хорионом (плодной оболочкой эмбриона) на 6-7 день после зачатия. В норме при успешном развитии беременности концентрация ХГЧ в организме растет вместе с развитием плода.
Чтобы понять механизм анэмбрионии, необходимо разобраться со строением самого эмбриона и его ранним развитием. Оно происходит в несколько этапов:
- Зигота – по сути, это оплодотворенная яйцеклетка, образующаяся в момент зачатия;
- Морула – следующая стадия, характеризующаяся делением зиготы на несколько однотипных клеток;
- Бластула – зародыш, в котором клетки уже разделены на внутреннюю клеточную массу (эмбриобласт) и наружный слой (трофобласт);
Именно на стадии бластулы образуется будущее тело эмбриона и окружающие его защитные оболочки. Когда зародыш покидает фаллопиеву трубу и опускается в маточную полость, выделяемые наружными клетками ферменты частично растворяют эндометрий, и происходит его имплантация. Далее эмбрион и околоплодные оболочки развиваются параллельно, постепенно образуя сформировавшийся плод и плаценту.
При анэмбрионии этот процесс нарушается – внешняя оболочка (плодное яйцо) продолжает расти, выделяя ХГЧ, в то время как эмбрион либо не формируется вообще, либо его развитие прекращается на ранней стадии. Из-за этого некоторое время анализы дают ложный результат, показывая нормальную беременность. Лишь через некоторое время хорион прекращает выделять ХГЧ, уровень которого постепенно начинает снижаться.
Причины остановки роста эмбриона, приводящие к пустому плодному яйцу, изучены не полностью. Сегодня к ним относят:
- Генетические аномалии. В большинстве случаев к анэмбрионии приводят патологические хромосомные мутации, либо изначально свойственные родителям, либо появляющиеся вследствие неудачной рекомбинации генов в их организме. Также возможны генетические нарушения в самом эмбрионе, возникающие на ранних стадиях его развития.
- Инфекции. Среди них наиболее опасны для эмбриогенеза болезни, входящие в комплекс TORCH – краснуха, герпес, цитомегаловирус, токсоплазмоз, сифилис, гепатиты В и С и т. д. Инфекционные возбудители могут поражать материнский организм, нарушая его репродуктивную функцию (например, вызывая хронический эндометрит), или сам эмбрион, приводя к сбоям в его развитии.
- Внешние факторы. В первую очередь это относится к ионизирующему излучению (радиации) и токсичным химическим веществам (ядам, некоторым лекарствам). Они вызывают функциональные расстройства репродуктивной системы матери или генетические мутации в эмбрионе, останавливая его нормальное развитие.
- Эндокринные нарушения. Расстройства желез внутренней секреции женщины также может привести к анэмбрионии. Особенно вероятно появление плодного яйца без эмбриона при дефиците или нарушении обмена прогестерона – полового гормона, играющего важную роль в децидуализации (морфологическом изменении) эндометрия в точке имплантации зародыша.
- Иммунные нарушения. Довольно часто причиной неправильного развития эмбриона является его повреждение защитной системой материнского организма. Это может происходить опосредованно – например, когда зародыш попадает под «перекрестный огонь» иммунных клеток, атакующих инфекцию. Иногда эмбрион сам расценивается иммунитетом женщины как чужеродный объект, ведь его генетический код наполовину состоят из генома другого человека (отца).
Анэмбриония может вызываться как одним из этих факторов, так и их комплексным воздействием. Предугадать развитие этой патологии невозможно – она наблюдается даже у абсолютно здоровых женщин, уже имевших опыт успешной беременности.
Данную аномалию следует отделять от замершей беременности. При анэмбрионии зародыш не формируется вообще, а во втором случае его развитие прекращается на ранней стадии. При этом по внешним проявлениям и на УЗИ эти патологии могут выглядеть одинаково.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Наиболее частые патологии. Почему еще болит левый яичник
- Воспаление (оофорит) – в большинстве случаев яичниковая ткань воспаляется вместе с прилегающей маточной трубой. Очень часто этот процесс переходит на яйцеводы и яичниковую ткань со стороны половых путей и матки. Наиболее распространенные причины воспаления – различные инфекции. Процесс зачастую развивается после родов и абортов, когда микробы получают возможность пройти вверх по репродуктивной системе. Однако встречается и нисходящее поражение, при котором болезнетворные микроорганизмы попадают в яичники с током крови из почек и даже удалённых органов, например носоглотки.
- Функциональные кисты вызваны нарушением овуляции и образуются из фолликула, в котором растет яйцеклетка, или оставшейся от него структуры – желтого тела. Это заболевание, при котором болит левый яичник, не опасно, в большинстве случаев проходит в течение 3-4 месяцев.
- Врожденные кисты (дермоидные) – новообразования, имеющие плотную капсулу. Они, как правило, не исчезают сами, но в большинстве случаев и не вызывают проблем. Если левый яичник болит, кисту нужно удалить.
- Параовариальные кисты возникают в связке между маткой и яичником. Часто рассасываются самостоятельно, но могут вызывать боли. В этом случае проводится операция.
- Апоплексия – разрыв, чаще всего вызываемый варикозом, склерозированием сосудов, воспалительными процессами и кистами. Такая ситуация почти всегда возникает во время овуляции или во второй половине цикла. У женщины болит левый яичник, но потом боль распространяется на весь низ живота. Ухудшается общее самочувствие и возникает внутреннее кровотечение, опасное для жизни.
- Внематочная беременность – опасное состояние, при котором эмбрион в основном из-за спаечных процессов в маточных трубах приживается в яичниковой ткани или в трубном пространстве. Без лечения внематочная беременность приводит к тяжелейшим осложнениям, сопровождающимся опасным кровотечением. Поэтому при отсутствии менструации и боли в животе с левой стороны желательно сразу обратиться к врачу.
Экстренная помощь при мигрени
Как снять приступ самостоятельно?
При появлении симптомов-предшественников рекомендован сладкий чай: повышение уровня сахара в крови может предотвратить приступ. Также эффективен точечный самомассаж затылка и шеи – повторяющиеся надавливания подушками пальцев на область затылочного бугра и сонных артерий.
Техника может отсрочить приступ на 1-2 часа – например, пока подействует назначенная врачом таблетка. Самочувствие улучшают:
- приложенный к шее горчичник;
- седативные фитопрепараты и травяные чаи;
- горячий душ;
- грелка, приложенная к стопам, или теплая ножная ванна.
Во время приступа рекомендуют находиться в затемненной комнате, недоступной для резких запахов и звуков, и постараться заснуть. Полноценный 2-3-часовой сон нередко помогает избавиться от мигрени.
10 ДПП пятидневок – тест
Наверняка оценить эффективность ЭКО можно только через 2 недели после подсадки бластоцисты. Начиная с 7-го дня после процедуры, внешняя оболочка зародыша (хорион) начинает продуцировать специфический гормон. Тест на ХГЧ следует проводить спустя 14 дней после экстракорпорального оплодотворения.
Следует учитывать, что о наступлении беременности свидетельствует показатель ХГЧ свыше 29 мМЕ/л. Стандартные тест-полоски могут обладать как высокой, так и низкой чувствительностью. Некоторые из них указывают на беременность уже при 10 мМЕ/л, а другие – только при 150 мМЕ/л и выше.
Когда происходит овуляция?
Продолжительность менструального цикла варьируется у разных женщин и изменяется от цикла к циклу, но, как правило, составляет от 23 до 35 дней. Овуляция обычно происходит за 12–16 дней до начала следующей менструации. Множество женщин считают, что овуляция происходит на 14-й день, но это всего лишь средний показатель. В действительности у большинства женщин овуляция наступает в другой день менструального цикла, и этот день также будет изменяться от цикла к циклу. На самом деле 46 % менструальных циклов колеблются в пределах семи и более дней.
Некоторые женщины утверждают, что спазм во время овуляции, но многие не ощущают вообще ничего, и у них отсутствуют другие физические признаки овуляции. Чтобы забеременеть, необходимо иметь половой контакт в фертильные дни. Если вы хотите узнать, когда у вас наиболее фертильные дни, вам необходимо изучить свой организм и свой менструальный цикл.
Профессор Билл Леджер, врач-репродуктолог
Все люди разные, и женщины не могут исходить из средних показателей в попытке понять собственную фертильность. Определение наступления овуляции — это один из самых простых шагов, которые женщина может предпринять для понимания своей фертильности, а тесты на овуляцию — это самый простой способ, позволяющий точно предсказать, когда произойдет овуляция. Обычные тесты на ЛГ заблаговременно определяют овуляцию за один-два дня до ее наступления. Компания Clearblue также разработала более инновационные продукты, которые предоставляют женщинам еще больше информации.
Я не уверена, что у меня овуляция происходит каждый месяц. В чем может быть причина?
Профессор Майкл Томас
У некоторых женщин овуляция не происходит каждый месяц, и на это есть множество причин. Если ваш цикл обычно длится более 35 дней, возможно, у вас не происходит систематическая овуляция либо ее нет совсем. Большинство женщин, которые не имеют овуляции и не беременны, могут иметь синдром поликистозных яичников (СПКЯ). СПКЯ — это врожденное заболевание, которое приводит к отсутствию регулярной и постоянной овуляции (выхода яйцеклетки) у женщин. Такие женщины могут иметь угревую сыпь во взрослом возрасте и повышенный рост волос над верхней губой или под подбородком. Во время узи может наблюдаться большое количество кист в яичниках, которые остаются небольшого размера. Другими причинами отсутствия овуляции может быть снижение активности щитовидной железы (гипотиреоз), повышенная выработка пролактина (гиперпролактинемия) и приближение менопаузы (перименопауза). Если вы ощущаете, что у вас не происходит систематическая овуляция, обратитесь к своему врачу.
Диагностика ановуляторного цикла
Измерение базальной температуры. Женщина измеряет температуру в прямой кишке каждое утро, не вставая с постели, и составляет график, на котором отмечаются температурные показатели.
При нормальном трехфазном менструальном цикле температура в первой его половине держится на уровне 36.6–36.7 градусов, затем постепенно снижается и во время овуляции падает до 36.0–36.2 градусов. После выхода яйцеклетки базальная температура опять поднимается, достигая на 24-25 день цикла примерно 37.0 градусов, а затем опять снижается. Перед критическими днями она держится на уровне 36.5–36.6 градусов.
При отсутствии овуляции цифры базальной температуры более ровные и стабильные. Температура практически не падает ниже 36.4 и не повышается выше 36.8. Небольшие колебания не имеют выраженных фаз, как при нормальном графике.
Этот метод диагностики не подходит женщинам, страдающим воспалительными процессами малого таза, поскольку они будут искажать температурные данные.
Тест на овуляцию, напоминающий применяемый при беременности. Тестирование основано на определении лютеинизирующего гормона (ЛГ), вызывающего овуляторный процесс. Однако для положительного результата полоски на нём должны быть равными по яркости, либо вторая проявившаяся полоса должна быть ярче. При выраженных гормональных сбоях, сопровождающихся нарушением выработки ЛГ, вторая полоска во время менструального цикла может не проявиться совсем или быть очень бледной.
Тестирование и измерение базальной температуры только фиксируют отсутствие овуляции. Чтобы выявить ее причину, потребуется более сложное обследование, которое можно пройти только в клинике.
Для постановки диагноза проводится гинекологическое обследование, во время которого определяется состояние матки и других репродуктивных органов:
- При ановуляторном цикле, сопровождающемся увеличением концентрации женских гормонов – эстрогенов, матка плотная, увеличенная, с приоткрытой шейкой.
- При недостатке эстрогенов матка небольшая, конической формы, с длинной узкой шейкой.
- При наличии воспалительных процессов, опухолей и кист яичников определяются увеличенные органы с уплотнёнными участками.
Для уточнения диагноза назначаются:
- Анализы на гормоны – ЛГ, ФСГ, пролактин, эстрадиол. Такие обследования проводятся несколько раз за месяц, чтобы выяснить колебание гормонального фона, вызвавшее отсутствие овуляции.
- Биохимия крови, выявляющая нарушения работы внутренних органов.
- УЗИ малого таза, позволяющее обнаружить воспалительные процессы, кисты и опухоли репродуктивной сферы.
- УЗИ брюшной полости, назначаемое при подозрении на патологии внутренних органов.
- Фолликулометрия – контроль роста и развития фолликулов, проводимый с помощью УЗИ. Для этого женщине назначают несколько ультразвуковых диагностических процедур. Отсутствие ростовой динамики фолликулов или торможение овуляции указывают на ановуляторный цикл.
- Диагностическое выскабливание гипертрофированного эндометрия. В полученных образцах обнаруживается выраженное изменение слизистой. Процедура оказывает лечебный эффект. Во время нее снимается разросшийся слизистый слой, что прекращает затяжные кровотечения, возникающие при таком нарушении. На месте снятого наружного функционального слоя эндометрия проявляется новый, чистый, лишенный патологических очагов.
- Ультразвуковое обследование щитовидной железы и надпочечников, в которых могут быть выявлены опухоли, узлы или другие патологические участки, влияющие на выработку гормонов.
Что такое спринцевание
Во время спринцевания при помощи специальной резиновой груши с наконечником или кружки Эсмарха во влагалище вводится раствор лекарств или отвар трав. Вода, под напором поступая во влагалище, вымывает вагинальные выделения, микроорганизмы, результаты их жизнедеятельности, эякулянт.
Собираясь делать спринцевание не забывайте, что влагалище обладает способностью к самоочищению и вместе с естественными выделениями организм выводит бактерии, отмершие клетки слизистой оболочки, погибшие или болезнетворные организмы.
Кроме того, не всегда неприятные ощущения во влагалище связаны исключительно с гинекологическими проблемами. Чтобы исключить иные патологии, пройдите комплексное обследование в крупном многопрофильном лечебном центре.
Порядок действий при спринцевании
Перед тем, как приступить к процедуре учтите следующие нюансы:
- подготовьте лекарственный раствор или отвар комнатной температуры. Жидкость не должна быть ни горячей, так как слизистая оболочка влагалища очень чувствительна, ни прохладной — иначе процедура вызовет дискомфорт;
- сверьтесь со схемой спринцеваний. При лечении вагинитов врач назначит не более пяти дней процедур, то есть до момента, когда неприятные симптомы будут купированы. Максимальная продолжительность процедур — десять дней;
- первые три дня спринцевания нужно проводить дважды в день, утром и перед сном. Затем врач, вероятнее всего, порекомендует перейти на однократное проведение процедуры, на ночь;
- длительность манипуляции не должна превышать 15 минут;
- чтобы не усугубить ситуацию, перед применением кружки Эсмарха пластиковый наконечник следует промыть или прокипятить. Перед каждой манипуляцией наконечник также промывайте и прочищайте. Помните, предназначенные для спринцевания сосуды нельзя использовать для проведения клизм.
Подготавливая раствор для спринцевания, точно соблюдайте рекомендованные дозы. Если даже немного превысить содержание таких химических веществ, как сода или борная кислота — велика вероятность вызвать ожог слизистой оболочки влагалища или сделать влагалище стерильным, что послужит причиной развития кольпита.
Отвар лекарственных трав лучше готовить непосредственно перед процедурой и тщательно процеживать.
Помните, что спринцевание следует проводить медленно. Наконечник клизмы смажьте стерильным вазелином и введите во влагалище, не допуская резких движений и возникновения болезненных ощущений.
Лучше спринцеваться, лежа в ванной или сидя на унитазе. При этом резиновый баллон кружки Эсмарха должен висеть на высоте как минимум метра над уровнем пола. Поступающая во влагалище жидкость должна свободно выливаться, обеспечивая очищение стенок влагалища.
Противопоказания к спринцеванию
Категорически нельзя спринцеваться, если:
- у вас возник зуд, жжение, мажущие и обладающие неприятным запахом выделения;
- при обострении гинекологических заболеваний;
- во время менструаций. В этом случае раствор легко попадает в матку, что может способствовать возникновению воспалений;
- при беременности. Это может вызвать выкидыш;
- в послеродовом периоде в течении 1.5 месяцев. В это время шейка матки еще приоткрыта;
- на протяжении двух недель после выскабливания матки.
Не забывайте, что перед посещением гинеколога тоже не следует проводить спринцевание, так вы сохраните особенности микрофлоры и состояния влагалища, что сделает обследование точным и объективным. Получить направление на обследование вы можете здесь.
Какие антибиотики существуют и принцип их действия
Антибиотики назначают при развитии бактериальных инфекций, которые плохо поддаются лечению. Принцип их действия — борьба с бактериями-возбудителями. Антибиотики лишают микроорганизмы возможности размножаться, либо полностью уничтожают их.
Если неизвестно, какая именно бактерия вызывает воспаление, применяют антибиотики широкого спектра — они уничтожают как плохие, так и хорошие бактерии.
Группы антибиотиков
Большинство антибиотиков можно разделить на шесть групп:
| Антибиотик | Применение |
|---|---|
| Пенициллины (пенициллин, амоксициллин) | Инфекции, в том числе кожные, грудные и инфекции мочевыводящих. путей |
| Цефалоспорины (цефалексин) | Широкий спектр инфекций, а также сепсиса и менингита. |
| Аминогликозиды (гентамицин, тобрамицин) | Серьезные инфекционные заболевания как сепсис. Используются в основном в медицинских учреждениях, так как могут вызывать серьезные побочные. реакции |
| Тетрациклины (тетрациклин, доксициклин) | Акне и розацеа. |
| Макролиды (эритромицин, кларитромицин) | Инфекции легких и грудной клетки, устойчивые к пенициллину штаммы бактерий, аллергия на пенициллин. |
| Фторхинолоны (ципрофлоксацин, левофлоксацин) | Инфекции дыхательных путей и мочевыводящих путей. Больше не используются регулярно из-за риска серьезных побочных реакций. |
В заключение
Малоинтенсивная боль в нижней части живота после ЭКО – физиологическая норма, с которыми сталкивается подавляющее большинство женщин, проходящих эту процедуру. Боль в таких случаях является естественной реакцией женского организма на изменения, вызываемые стимуляций яичников, извлечением яйцеклеток, подсадкой и имплантацией эмбрионов. Как правило, она проходит самостоятельно при соблюдении пациенткой врачебных рекомендаций и ограничений. Если живот разболелся слишком сильно, назначается прием слабых обезболивающих препаратов на растительной основе, нестероидных противовоспалительных средств, уменьшающих воспалительные процессы при заживлении микротравм матки и яичников.
Интенсивный болевой синдром, не проходящий самостоятельно и сопровождаемый другими симптомами (кровотечением, спазмами и т. д.) – повод обратиться за врачебной помощью. В зависимости от конкретных причин, которыми вызвана боль, врач подбирает соответствующее лечение, руководствуясь принципами сохранения жизни и здоровья матери и ее малыша.