Болезнь гиршпрунга
Содержание:
Этиология заболевания (причины)
До конца причина развития патологии еще не изучена. Предполагается, что развитие аганглиоза дистальной части прямого кишечника связано с нарушением распределения нейробластов в период онтогенеза. А также неполное их развитие или недостаточная пролиферация (деление).
Еще одной причиной этого заболевания является наследственный фактор, и его передача происходит на генетическом уровне. Причем аганглиоз имеет доминантный характер. Наиболее подвержены ему младенцы мужского пола. Соотношение межполового распространения болезни Гиршпрунга колеблется в пределах 4 : 1, то есть на пять случаев диагностирования припадает четыре мальчика и всего одна девочка.
Одной из самых распространенных форм данного заболевания является ректосигмоидная ( 70%), которая проявляется отсутствием ганглий в прямой и сигмовидной кишке; субтотальная форма – отсутствие нервных ганглий во всей левой половине толстого кишечника.
В последнее время медицина сильно продвинулась в изучении этиологии данного заболевания. Но, тем не менее, все попытки генетики выделить участок гена, отвечающего за развитие аганглиоза, пока не увенчались успехом. Прослеживается некоторая взаимосвязь с болезнью Дауна, которая часто диагностируется у младенцев одновременно с аганглиозом.
Кроме наследственной предрасположенности и нарушения в период эмбрионального развития предположительно одной из причин развития заболевания рассматриваются мутации. Косвенным образом их появление связывают с патогенным влиянием факторов внешней среды, действию которых подвергается плод во время внутриутробного периоде. К ним можно отнести чрезмерное ультрафиолетовое излучение или механическое воздействие.
Как и любой врожденный порок , болезнь Гиршпрунга имеет предрасполагающие факторы. К ним можно отнести действие на организм матери токсинов различных патогенных вирусов и инфекционных агентов. А также последующую, в качестве метода лечения, антибиотикотерапию, прием других лекарственных препаратов, негативно действующих на формирование плода.
Лечение и прогноз
Носит радикальный характер и основано на удалении хирургическим путем аганглиозного участка кишечника и дальнейшего соединения его здоровых частей.
Методы консервативного лечения заболевания Гиршпрунга (диета, клизмы) применяются лишь на подготовительном и послеоперационном этапах. А также в отдельных случаях, когда сегмент поражения имеет малую длину. Таким пациентам прописывается пожизненное применение клизм и диет для ослабления влияния застойных процессов.
Оптимальным для проведения хирургической операции считается возраст 1.5-2 года. До этого времени применяемое лечение носит сдерживающий консервативный характер.
В более 90% прогноз после проведения хирургического лечения положительный. Процент смертности в наше время минимизирован.
Определение болезни. Причины заболевания
Мегаколон — это расширение толстого кишечника, не связанное с механической обструкцией (закупоркой) . По данным разных авторов, мегаколон составляет до 10-15 % всех аномалий развития толстой кишки .
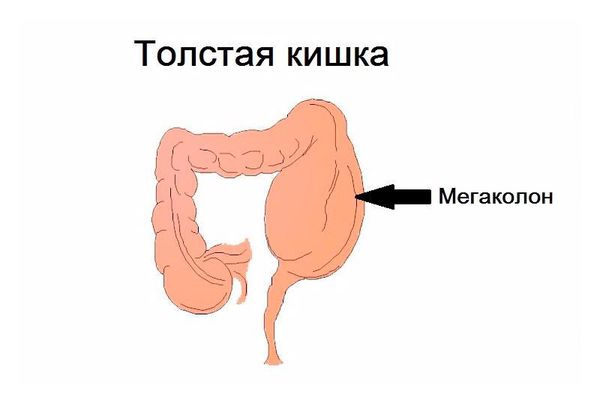
Диаметр отделов толстого кишечника в норме различен. Большинство исследователей придерживаются следующего мнения: диаметр слепой кишки в норме должен быть не более 12 см, восходящей ободочной кишки — не более 8 см, ректосигмоидного отдела — не более 6,5 см. Поперечная ободочная кишка обычно не превышает 6 см в диаметре . Мегаколон диагностируют в случае превышения этих показателей.
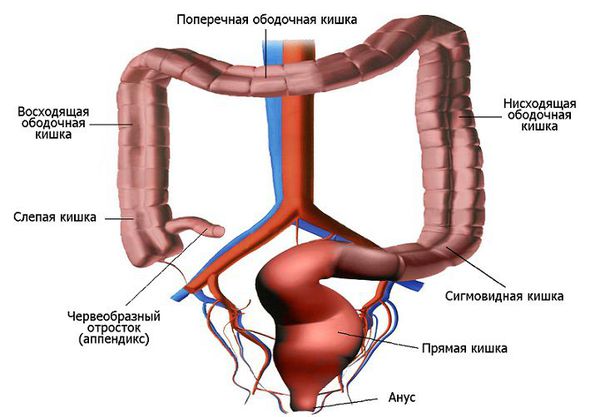
Выделяют врождённый, приобретённый и идиопатический мегаколон. Врождённый чаще всего является следствием врождённой патологии нервной системы пищеварительного тракта — болезни Гиршпрунга. Это заболевание характеризуется отсутствием вегетативных нервных сплетений Мейснера и Ауэрбаха, которые находятся в стенке кишечника и регулируют его тонус и секреторную функцию .
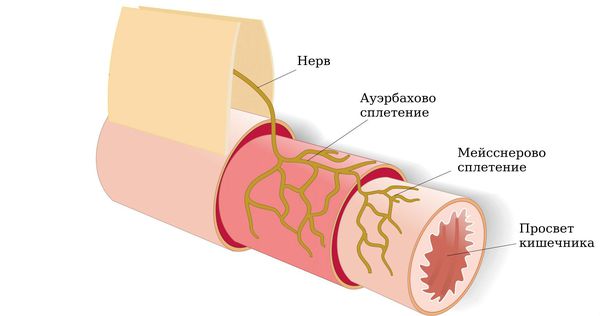
Болезнь Гиршпрунга (врождённый аганглиоз) возникает вследствие единичной генной мутации . Предполагаемая частота встречаемости болезни Гиршпрунга составляет 1 на 5000 новорождённых. В большинстве случаев это заболевание имеет наследственный характер, достигая 3,6 % у сиблингов (детей одних родителей) . Врождённый мегаколон как проявление болезни Гиршпрунга у лиц мужского пола встречается в 4 раза чаще .
Врождённый мегаколон также характерен для следующих заболеваний:
- Синдром Ваарденбурга — Шаха. Это наследственное заболевание, которое характеризуется комплексом аномалий и пороков развития: широкая переносица, пигментные аномалии кожи, волос и радужной оболочки, тугоухость.
- Мультиформная эндокринная неоплазия — группа наследственных заболеваний, при которых выявляются множественные опухолевые или гиперпластические поражения эндокринных желёз (увеличение массы органа):
- тип 2А — в патологический процесс вовлекаются щитовидная железа и надпочечники;
- тип 2В — в патологический процесс вовлекаются щитовидная железа, паращитовидные железы, надпочечники и слизистые оболочки.
- Некоторые висцеральные миопатии — недоразвитие мышечной ткани в стенке желудочно-кишечного тракта.
Приобретённый мегаколон. Частота возникновения приобретённого мегаколона не зависит от пола и расы пациентов. Причинами могут быть:
- травматические повреждения спинного мозга ;
- повреждения солнечного сплетения медикаментозной или вирусной природы;
- неврологические заболевания: болезнь Паркинсона, миотоническая дистрофия, диабетическая или паранеопластическая нейропатия;
- системные заболевания: амилоидоз, склеродермия, полимиозит, системная красная волчанка;
- метаболические заболевания: гипотиреоз, гипокалиемия, феохромоцитома.
- не выявленная своевременно атрезия ануса (отсутствие заднепроходного отверстия) у новорождённых может привести к развитию приобретённого мегаколона;
- болезнь Шагаса (американский трипаносомоз) — тропическое паразитарное заболевание, которое часто приводит к повреждению нервной системы пищеварительного тракта . При хроническом течении кроме расширения толстой кишки патология может вызвать увеличение желудочков сердца и расширение пищевода.
В большинстве случаев приобретённый мегаколон является следствием болезни Шагаса. Её возбудителем является простейший паразит Trypanosoma cruzi (T. cruzi) . По оценкам Всемирной организации здравоохранения, во всем мире инфицировано от 6 до 7 миллионов человек, преимущественно в Латинской Америке . В течение последних десятилетий болезнь Шагаса всё чаще обнаруживают в Соединенных Штатах Америки, Канаде, многих европейских странах и некоторых странах Западной части Тихого океана. Болезнь Шагаса представляет потенциальную угрозу для жизни .
Мегаколон может быть также идиопатическим, то есть возникнуть по неустановленной причине .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Клиника и диагностика болезни Гиршпрунга
К основным клиническим проявлениям заболевания относятся стабильные запоры, тошнота и рвота от переизбытка масс в кишечнике, «лягушачий живот». Возникают боли и вздутие живота, скопление газов.
Более поздние признаки болезни проявляются в деформации грудной клетки, анемии, гипотрофии, образовании каловых камней и соответствующей интоксикацией.
В связи с тем, что аганглиозный участок толстой кишки выполняет функцию стеноза, выше него образуется увеличение кишки с накоплением каловых масс. Поэтому при обследовании пациента пальпацией обычно обнаруживаются их скопления. Причем, чем больше в протяженности пораженный участок, тем ярче выражены симптомы заболевания. Отсутствие иннервации на всей протяженности толстой кишки определяется как тотальная форма болезни Гиршпрунга. При этом возможна патология и части тонкой кишки.
У младенцев симптомы болезни выражаются задержкой выделения в первые двое суток от рождения мекония – первичного кала, состоящего из продуктов переработки кишечника во время внутриутробного периода. В некоторых случаях первые симптомы болезни Гиршпрунга могут появиться только после отнятия от груди или вначале прикорма.
Симптомы болезни Гиршпрунга похожи на признаки кишечной непроходимости, и при неверно установленном диагнозе может разиться воспаление толстой и тонкой кишки — энтероколит, приводящий к тяжелой диарее. Такие случаи не часты, но все же, встречаются в медицинской практике.
Наиболее тяжелой считается тотальная форма болезни Гиршпрунга.
Для диагностики болезни Гиршпрунга проводятся исследование кишечника с использованием контрастных веществ во время рентгенографии и биопсии толстой кишки. Обычно этих обследований довольно для определения места расположения патологии и степени развития болезни.
В сомнительных или тяжелых случаях для диагностики болезни Гиршпрунга проводится аноректальная манометрия и ультразвуковое обследование.
Признаки болезни Крона
Симптомы болезни Крона определяются местом локализации поражения, тяжестью заболевания, его продолжительностью и наличием рецидивов. Симптомы болезни Крона делятся на три группы:
- Кишечные.
- Общие.
- Внекишечные.
Кишечные признаки болезни Крона:
- Диарея более 6 раз в сутки. При тяжелом течении заболевания диарея может мешать нормальной жизни и даже полноценному сну.
- Боли. Их локализация будет зависеть от пораженного отдела ЖКТ. В ряде случаев абоминальная боль напоминает картину острого аппендицита.
- Потеря аппетита.
- Снижение веса.
- Кровотечения. Они возникают при изъязвлении стенки пищеварительной трубки. При поражении верхних отделов органов ЖКТ, кровотечения могут носить скрытый характер и обнаруживаться при проведении теста на скрытую кровь в кале. При поражении терминальных отделов толстой кишки, в кале обнаруживаются прожилки крови или темные сгустки. При хроническом тяжелом течении заболевания, такие кровотечения могут вызвать развитие среднетяжелой и тяжелой анемии.
Общие симптомы болезни Крона:
- Повышенная утомляемость.
- Слабость.
- Бледность кожных покровов (при развитии анемии).
- Периодические повышения температуры.
Внекишечные проявления болезни Крона:
- Образование свищей. При длительном течении воспалительного процесса в кишечной стенке, он может привести к образованию свищевых ходов, открывающихся в брюшную полость, влагалище, мочевой пузырь, перианальную область. Это чревато развитием серьезных инфекционных осложнений вплоть до перитонита и сепсиса.
- Артриты.
- Поражение глаз — эписклериты, увеиты.
- Поражение кожи — эритемы, пиодермии, гнойничковые поражения.
- Заболевания печени.
Профилактика и прогноз
Болезнь Гиршпрунга у взрослых и детей носит врожденный характер, поэтому специфических профилактических мероприятий не существует.
Среди неспецифических мер предупреждения появления патологии можно выделить:
- ведение активного и здорового образа жизни;
- правильное и сбалансированное питание, обязательно обогащенное клетчаткой;
- прием внутрь не менее 2 литров жидкости в сутки;
- избегание физического и эмоционального перенапряжения;
- удержание массы тела в пределах нормы;
- регулярное прохождение полного профилактического осмотра в медицинском учреждении.
Симптомы и лечение диктуют исход патологии. Ранняя диагностика и своевременное лечение дают возможность достичь благоприятного прогноза, избежать развития осложнений и улучшить качество жизни пациентов.
Даже малейшее нарушение терапевтических и профилактических рекомендаций может привести к возникновению негативных последствий, которые могут представлять угрозу для жизни. Чем раньше будет выявлено заболевание, тем благоприятнее в итоге прогноз.
Диагностика болезни Гиршпрунга в «Хадассе»
Инновационные методы исследований, применяемые специалистами МЦ «Хадасса», позволяют не только установить диагноз болезни Гиршпрунга, но и с абсолютной точностью определить локализацию и протяженность патологически изменённого участка толстого кишечника. Для этого в клинике используются такие диагностические процедуры, как:
- рентгенография и рентгеноскопия с применением контрастного вещества;
- колоноскопия;
- аноректальная манометрия (исследование функциональности сфинктеров прямой кишки);
- биопсия стенки кишечника и гистологический анализ полученных тканей.
Все манипуляции, в процессе которых у ребёнка могут возникнуть болезненные ощущения, в госпитале «Хадасса» проводятся с применением местной анестезии либо медикаментозного сна.
Лечение болезни Гиршпрунга в Израиле
Полностью излечить болезнь Гиршпрунга можно только с помощью хирургической операции, в ходе которой удаляется аганглиозный участок кишечника. В отделении детской хирургии университетской клиники «Хадасса» для лечения детей с данным заболеванием применяются как различные виды открытых вмешательств, так и новейшие малоинвазивные оперативные методики. В выборе метода предстоящей операции участвуют высококвалифицированные хирурги, проктологи, анестезиологи и другие специалисты клиники. При этом обязательно учитывается мнение родителей больного.
На сегодняшний день большинство хирургических вмешательств для устранения болезни Гиршпрунга в МЦ «Хадасса» выполняются по наиболее прогрессивному малотравматичному методу (трансанальным доступом) и не требуют вскрытия брюшной полости. В ходе операции слизистый эпителий прямой кишки отделяется, при этом сфинктеры не повреждаются и в дальнейшем полностью сохраняют свои функции. После этого толстый кишечник выводится наружу вплоть до здорового участка, расположенного выше аганглиозного сегмента. Пораженный заболеванием отрезок иссекается, и здоровый участок кишечника соединяется с анальной областью. В процессе вмешательства может применяться оптоволоконная эндоскопическая лапароскопия.
В отличие от классических открытых операций по лечению болезни Гиршпрунга, которые нередко проводятся в два этапа и могут потребовать наложения колостомы, трансанальные хирургические вмешательства имеют несомненные преимущества, в числе которых:
- значительное сокращение сроков послеоперационной реабилитации;
- скорейшее возобновление энтерального питания (ребенок может принимать пищу уже на следующий день);
- риск повреждения кишечника и тазовых органов сведен к минимуму;
- отсутствие послеоперационных рубцов передней стенки живота и спаечного процесса брюшной полости;
- скорейшее восстановление функций кишечника.
Каждый ребёнок, проходящий лечение болезни Гиршпрунга в отделении детской хирургии госпиталя «Хадасса», получает высококвалифицированную медицинскую помощь, профессиональный уход и постоянное наблюдение, максимально комфортные условия пребывания, заботу и внимание со стороны всего персонала больницы. Заполните контактную форму, и мы подробно расскажем вам о лечении болезни Гиршпрунга в клинике «Хадасса»
Заполните контактную форму, и мы подробно расскажем вам о лечении болезни Гиршпрунга в клинике «Хадасса».
Прогноз
Сообщения о отдаленных результатах после окончательного лечения болезни Гиршпрунга противоречивы. Некоторые исследователи сообщают о высокой степени удовлетворенности, в то время как другие сообщают о значительной частоте запоров и недержания. В целом, более 90% пациентов с заболеванием сообщают о удовлетворительных результатах; однако многие пациенты испытывают нарушения функции кишечника в течение нескольких лет, прежде чем установится нормальное воздержание. Приблизительно 1% пациентов с расстройством имеют изнурительное недержание, требующее постоянной колостомы.
Тотальный аганглионоз толстой кишки связан с худшим прогнозом: у 33% пациентов наблюдается постоянное недержание, а 14% требуется постоянная илеостомия. Пациенты со связанными хромосомными аномалиями и синдромами также имеют плохой прогноз.
Болезнь Гиршпрунга ограничена ректосигмоидальной областью примерно в 75% случаев. Приблизительно у 60% детей с заболеванием есть сопутствующее патологии, от легких до тяжелых. Офтальмологические проблемы затрагивают 43% детей, 20% имеют врожденные аномалии мочеполовой системы, 5% имеют врожденные пороки сердца, 5% имеют нарушения слуха и 2% имеют аномалии центральной нервной системы.
Какое обследование необходимо при подозрении на болезнь Крона?
Заболевание помогают выявить следующие исследования и анализы:
- Эндоскопические методики: ректороманоскопия (осмотр прямой и сигмовидной кишки), колоноскопия (осмотр ободочной кишки). Врач вводит через задний проход пациента специальное эндоскопическое оборудование с видеокамерой и проводит осмотр слизистой оболочки кишки. Эти исследования отличаются высокой информативностью, при этом они не требуют общего наркоза, не нужно делать разрез, на организм во время процедуры не действуют никакие излучения. Колоноскопию широко применяют для скрининга и ранней диагностики различных заболеваний кишечника, в том числе злокачественных новообразований.
- Рентгеноконтрастные исследования кишечника. При подозрении на поражение толстого кишечника проводят ирригографию. Пациенту вводят при помощи клизмы рентгеноконтрастный раствор, а затем делают рентгеновские снимки — на них хорошо видны контуры заполненной контрастом кишки.
- Биопсия. Во время эндоскопических исследований врач может взять фрагмент «подозрительного» участка слизистой оболочки кишечника при помощи специальных инструментов и отправить его в лабораторию.
- Общий анализ крови. Выявляется анемия, воспалительные изменения.
- Биохимический анализ крови позволяет выявить снижение содержания белков, жиров, глюкозы, кальция.
- Анализы кала: микроскопия, бактериологическое, химическое исследование.
- Компьютерная томография (КТ) и позитронно-эмиссионная томография (ПЭТ).
Причины
Болезнь Гиршпрунга, возникающая как изолированное расстройство, связана с мутациями в нескольких различных генах. Приблизительно у 50% пострадавших людей имеется одна из таких генетических аномалий. Эти генетические изменения приводят к тому, что люди становятся восприимчивыми или предрасположенными к развитию заболевания. Человек, генетически предрасположенный к расстройству, несет в себе ген (или гены) заболевания, но он может быть экспрессирован только в том случае, если он спровоцирован или “активирован” при определенных обстоятельствах, например, в связи с определенными факторами окружающей среды (многофакторное наследование).
Наследование этих генных изменений может быть доминантным или рецессивным в зависимости от вовлеченного гена, но, вероятно, необходимо наличие множества аномальных генов для возникновения расстройства. Аномальные гены, связанные с заболеванием, могут провоцировать разные симптомы у членов одной семьи. Если у родителей есть больной ребенок, вероятность того, что у них появится еще один ребенок с расстройством, возрастает.
Гены, связанные с заболеванием, находятся в двух основных группах, называемых генами RET и EDNRB. Когда расстройство затрагивает короткий сегмент толстой кишки, основным вовлеченным геном является ген RET, расположенный на хромосоме 10q11.2.
Когда заболевание возникает наряду с другими аномалиями, причиной часто является аномалия хромосомы или генетический синдром. Люди с синдромом Дауна подвержены большему риску развития болезни Гиршпрунга, чем люди в общей популяции. Генетические синдромы, которые могут быть связаны с аганглиозом, включают:
- синдром Вильсона-Микити;
- синдром Ваарденбурга;
- синдром Барде-Бидля;
- синдром гипоплазии развития хрящевой ткани и волосяного покрова;
- синдром врожденной центральной гиповентиляции;
- синдром Фринса;
- синдромы множественной эндокринной неоплазии 2 типа;
- синдром Смита-Лемли-Опица;
- синдром L1;
- синдром Питта-Хопкинса.
Признаки и симптомы болезни Гиршпрунга возникают из-за неспособности определенных нервных клеток, называемых ганглиями, развиваться в части толстой кишки младенца. Расстройство иногда называют нейрокристопатией, что означает, что расстройство является результатом аномалий в клетках и тканях, возникающих в нервном гребне. Нервный гребень — это временная группа клеток, находящихся в развивающемся эмбрионе. Нервный гребень дает различные типы клеток организму. При болезни Гиршпрунга ганглии не развиваются должным образом из нервного гребня. Так как ганглии отсутствуют в кишечнике, стул не может пройти через кишечник и выйти из тела через перистальтику.
Длина кишечника больного может варьироваться. Примерно у 80% пострадавших детей поражается толстая кишка, обычно называемая ободочной и прямой кишкой. Прямая кишка является последней частью толстой кишки и соединяет анус с сигмовидной кишкой. Говорят, что младенцы с отсутствием ганглиозных клеток в прямой кишке и сигмовидной толстой кишке имеют «коротко-сегментную» болезнь Гиршпрунга. В то время как приблизительно 12% детей имеют отсутствие ганглиозных клеток в большей части толстой кишки, и их заболевание называют «длинно-сегментным», и примерно у 7% отсутствует ганглиозные клетки во всей толстой кишке и, возможно, в части тонкой кишки, они называются тотальным кишечным аганглиозом.
Как лечится
Единственный способ лечения болезни Гиршпрунга — удаление участка кишечника, в котором отсутствуют нервные ганглии. При небольшом пораженном участке возможно одномоментное его удаление с наложением кишечного анастомоза. При декомпенсации хирургическое лечение разделяется на этапы: накладывается колостома, чем разгружается вышележащий отдел кишки, удаляется аганглионарный отдел, а через некоторое время проводится реконструктивная операция. Количество накладываемых стом в настоящее время заметно меньше: в большинстве случаев выполняют одномоментную операцию.
Реконструктивных операций,эффективных и проверенных временем на сегодня три: операция Свенсона, операция Дюамеля и операция Соаве. Из современных — операция Де ла Торре-Мондрагона.
В 1945 году Орвар Свенсон (Orvar Swenson) с помощью прибора для изучения перистальтики изучил сокращения кишечника у больного ребенка, введя аппарат через кишечную стому. Разочаровавшись в радикальных операциях, не приводящих к улучшению, хирурги сороковых годов делали то же, что описывалось за столетия до этого в индийских аюрведах: накладывали колостому, т.е. выводили толстый кишечник на переднюю брюшную стенку. Это приводило к явному улучшению, но болезнь возобновлялась после закрытия стомы. Свенсон принял решение фактически вывести стому, но через анус, через естественное отверстие. В дальнейшем эта манипуляция будет известна как операция Свенсона.
Проведение ректальной биопсии непосредственно на операционном столе — тоже заслуга Свенсона (не смотря на то, что из-за этой процедуры он поругался со своим руководством и был уволен: шеф посчитал её слишком рискованной). Этой манипуляцией определялся уровень кишечника, на котором бы определялись нервные клетки в кишечной стенке. Это в последующем стало обязательной манипуляцией.
Операция Свенсона. Была предложена Орваром Свенсоном (Orvar Swenson) в 1948 году. С нее то и началась хирургия болезни Гиршпрунга. Первым этапом производилось удаление расширенной и измененной части толстого кишечника, затем мобилизовалась прямая и сигмовидная кишка.
R.Hiatt в 1951 году усовершенствовал ее, предложив не удалять пораженную кишку, а выводить ее через прямую кишку с последующей резекцией.
Ю.Ф. Исаков в 1963 году предложил выполнить мобилизацию прямой кишки в передне-заднем направлении косо, чтобы избежать травм семенных пузырьков и семявыносящих протоков. Так что «фирменный» штрих к операции Свенсона добавил Исаков.
В операции два этапа:
— Проводится мобилизация сигмовидной и прямой кишки
— Мобилизованный (подвижный) участок выводится через прямую кишку и накладывается анастомоз.Операция Дюамеля. Описана французским хирургом Бернардом Дюамелем в 1968 году. Была направлена на то, чтобы минимизировать возможные осложнения, возникающие при операции по Свенсону. При этой операции сохранялся пораженный передний отдел прямой кишки
Это позволяло снизить риск повреждения нервов и венозной системы малого таза, а также (что не менее важно), снизить риск повреждения простаты у мальчиков и влагалища у девочек. Суть операции сводилась к следующему: после удаления поражённого участка нормальная ободочная кишка помещается позади культи прямой кишки (между прямой кишкой и крестцом)
При этом оставалась нетронутой передняя часть прямой кишки. Формировался анастомоз, нижний край которого был практически на зубчатой линии. Вверху формировалась складка, которая пережималась зажимами. Длительное раздавливание приводило к срастанию стенок и отторжению перегородки. Этот этап операции всегда был довольно сложным, тем более, что нахождение зажимов в прямой кишке в течение нескольких дней переносилась детьми очень тяжело (сейчас накладывают скобки). Операция чаще применяется при тотальных формах болезни Гиршпрунга, т.к. сохраняется всасывающая способность прямой кишки.Операция Соаве. Автор описал методику этой операции в 1962 году. Пораженный отдел прямой кишки полностью не удаляется. Проводится отслоение слизистого и фиброзно измененного (и самого прочного) подслизистого слоя. Затем опускается нормальная кишка. Анастомоз формируется самостоятельно.
Несомненный плюс — практически полное отсутствие анастомоза. Но технически очень сложна. Эту операцию очень любят детские хирурги.
Операция Де ла Торре-Мондрагона. Была предложена в 1998 году. Авторами была описана методика низведения толстой кишки через прямую кишку, избегая разрез на передней брюшной стенке. Проводится разрез до мышечного слоя несколько выше зубчатой линии. Через сформированный мышечный рукав производится низведение пораженной части прямой и сигмовидной кишки.
Метки: Гиршпрунга, запор
Близкие по симптомам расстройства
Симптомы следующих расстройств могут быть схожими с симптомами болезни Гиршпрунга. Сравнения могут быть полезны для дифференциальной диагностики:
Хроническая кишечная псевдообструкция (ХКП) — это редкое, потенциально инвалидизирующее желудочно-кишечное расстройство, характеризующееся аномалиями, влияющими на непроизвольные, скоординированные мышечные сокращения (процесс, называемый перистальтикой) желудочно-кишечного тракта (ЖКТ). Перистальтика продвигает пищу и другие вещества через пищеварительную систему под контролем нервов, клеток кардиостимулятора и гормонов. ХКП обычно возникает в результате нарушений, влияющих на мышцы или нервы, которые участвуют в перистальтике. Следовательно, перистальтика меняется и перестает эффективно работать. Симптомы ХКП напоминают симптомы, вызванные механической обструкцией тонкой кишки. Механическая обструкция относится к чему-либо (например, к опухоли, рубцовой ткани и т.д.), физически блокирующим прохождение пищи и другого материала через желудочно-кишечный тракт. У людей с ХКП такая физическая обструкция отсутствует, отсюда и термин псевдообструкция. Общие симптомы включают тошноту, рвоту, боль в животе, вздутие живота и запор. В конечном счете, нормальные потребности в питании не могут быть удовлетворены, что приводит к непреднамеренной потере веса и истощению. ХКП может потенциально вызвать серьезные, даже опасные для жизни осложнения.
В период новорожденности у некоторых других состояний могут быть признаки или симптомы, подобные тем, которые наблюдаются при болезни Гиршпрунга. Эти состояния включают сужение (атрезию) толстой кишки, вызывающее кишечную блокаду; временное состояние, называемое синдромом мекониевой пробки; мекониевая кишечная непроходимость — состояние, часто встречающееся при муковисцидозе, при котором меконий в кишечнике ребенка необычно толстый и липкий, вызывая закупорку кишечника; атрезия подвздошной кишки. Иногда некротический энтероколит может вызывать симптомы, похожие на аганглиоз.