«какое им дело до того, сколько я набрала?». почему врачи ругают беременных за набор веса
Содержание:
Употребляйте здоровые напитки
Напитки также способствуют набору лишних килограмм. Поэтому к их употреблению нужно подойти серьезно. Из рациона следует исключить напитки с большим количеством сахара, газированные. Это нужно учитывать, если ищите информацию о том, как не набрать лишний вес при беременности.
По поводу того, сколько же воды следует употреблять, существуют разные мнения. Особенно если у беременной имеются отеки. При этом, некоторые врачи советуют в сутки употреблять около литра воды. Но также существует мнение, что недостаточное количество жидкости и вызывает отеки
Особое внимание следует уделить качеству воды, так как это тоже важно для здоровья
Будущей маме следует включать в свое меню:
- Узвары.
- Травяной чай.
- Морсы.
- Компоты.
- Зеленый чай.
- Свежевыжатый разбавленный сок.
Перечисленные напитки помогают уменьшить чувство голода, а, значит, и не переесть.
Исключите вредные продукты
Очень важно придерживаться правильного питания при беременности, чтобы не набрать лишний вес. Делать это нужно уже в начале беременности
Ведь именно в первом триместре происходит закладка всех органов ребенка. Для начала, следует исключить вредные продукты из меню:
- Жирные сорта мяса.
- Сладости, конфеты.
- Жареные блюда.
- Острая пища.
- Фаст-фуд.
- Газировка.
- Кофе.
Если уж очень хочется съесть что-нибудь из перечисленного выше, то не следует себя изводить. Но пусть это будет исключением из правил. И съесть можно совсем чуть-чуть.
Правильное питание при беременности, подразумевает, что в меню обязательно должны входить:
- Индейка, курица, кролик.
- Красная, морская рыба.
- Ржаной и грубого помола хлеб.
- Сухофрукты.
- Молочные продукты (с небольшой жирностью).
- Оливковое масло (отличный вариант для заправки салатов).
- Травяные чаи.
- Свежевыжатые разбавленные соки (цитрусовые в небольших количествах).
- Овощи, фрукты.
Все это поможет понять, как питаться при беременности, чтобы не набрать лишний вес, чувствовать себя замечательно и наслаждаться беременностью.
Вес и размер одежды
Если вы не сидите на жесткой диете, то от упражнений уходят жировая прослойка и лишняя вода и растет мышечная ткань. Именно в этом и кроется тайна цифры на весах.
Многие считают, что, если они не занимаются чисто силовыми тренировками, мышцы у них не растут. Между тем, если вы вели сидячий образ жизни, ваши мышцы фактически атрофированы. Когда вы начинаете их нагружать пусть даже ходьбой или йогой, они восстанавливают генетически заложенную форму и объемы.
Физиологически мышцы у мужчин должны составлять около 40% тела, у женщин около 30%. Это у обычных здоровых людей, а не у «качков»! У тех еще больше.
А теперь внимание: мышечная ткань примерно на 30% тяжелее жировой. Поэтому и получается: жировая прослойка снижается, а цифра на весах не уменьшается
Берем сантиметр и измеряем объемы талии, бедер, каждого бедра по отдельности в широкой части и так далее. Если делать обмер раз в неделю, будет четко видно, как меняется наше тело. Если же и цифра на весах стоит, и сантиметры не уменьшаются, значит, что-то не то с программой тренировок либо питанием.
Почему женщина набирает вес во время беременности
С наступлением беременности масса тела начинает увеличиваться. Это связано с перестройкой гормонального фона и ростом плода. Все изменения заложены самой природой. Их цель – защита плода от неблагоприятных факторов окружающей среды. В связи с этим в организме увеличивается запас жиров. Жировая ткань выполняет ряд функций. Она является своеобразным амортизатором для плода, запасным источником питательных веществ и энергии, а также подготавливает молочные железы к лактации. Увеличение отложений жировой ткани происходит в первом и втором триместре, а ее мобилизация – в третьем.
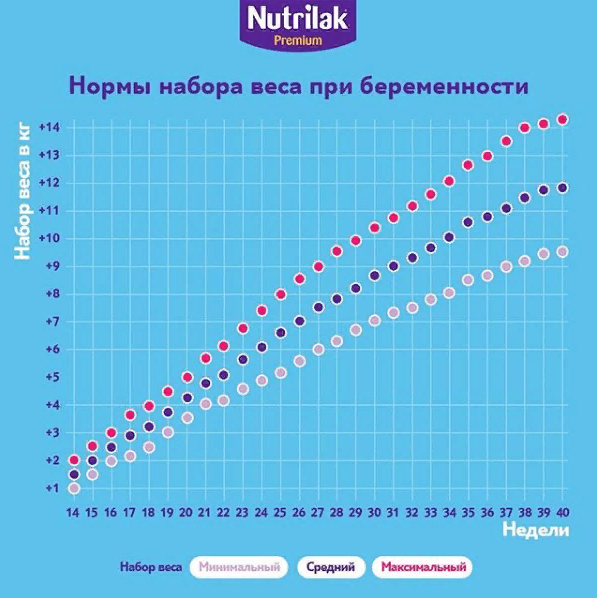
За счет чего происходит набор веса во время беременности? Его можно распределить следующим образом:
- вес плода – около 3,5 кг;
- плацента – около 1 кг;
- увеличение объема внеклеточной жидкости – около 1,5 л;
- матка – около 1 кг;
- молочные железы – около 0,5 кг;
- увеличение объема крови – около 1,5 л;
- накопление запасов жировой ткани и белков – около 2–3 кг;
- околоплодные воды – около 1 л.
Получается около 13–15 кг. Однако не стоит пугаться этой цифры. Сразу после родов она уменьшается примерно на 10 кг, остальные килограммы потом уходят постепенно сами. Но врачи советуют не избавляться от них немедленно и специально, терять вес стоит не более 1 кг в месяц.
Совет 4 – попробуйте лекарственные растения и продукты, полезные при синдроме поликистозных яичников
- Корица. Антиоксиданты, содержащиеся в корице, обладают противовоспалительным действием. Эта специя также повышает чувствительность к инсулину, снижает уровень сахара в крови и регулирует менструальный цикл.
- Куркума. Активный ингредиент, содержащийся в куркуме (куркумин) используется в качестве противовоспалительного средства и для снижения резистентности к инсулину.
- Цинк. Цинк – микроэлемент, оказывающий положительное влияние на репродуктивную систему. Цинк укрепляет иммунитет, препятствует выпадению волос. Источники цинка, разрешенные и рекомендуемые при СПКЯ – морепродукты, орехи, нежирное красное мясо.
- Масло примулы вечерней. Масло вечерней примулы используется для лечения нерегулярных менструаций, облегчения периодических болей, нормализации уровня холестерина и борьбы со стрессом.
- Масло печени трески. Печень трески содержит витамины D и A, а также большое количество омега-3 жирных кислот, которые помогают нормализовать вес и избавиться от жировых отложений вокруг талии.
- Берберин. Берберин это трава, используемая в китайской медицине для лечения инсулинорезистентности. Берберин может ускорить обмен веществ и сбалансировать эндокринные реакции организма.
- Адаптогенные травы. Когда организм не может регулировать нормальный метаболизм инсулина, он может накапливаться и вызывать повышение уровня мужских половых гормонов, называемых андрогенами. Адаптогенные травы помогают организму сбалансировать половые гормоны. Некоторые из них ослабляют другие симптомы СПКЯ, такие как нерегулярные месячные. Будьте очень осторожны и поговорите со своим гинекологом, прежде чем принимать какие-либо травяные добавки, так как их применение не одобрено традиционной медициной.
- Клубни маки перуанской. Мака перуанская (Lepidium meyenii) используется для повышения фертильности и либидо. Участвует в регуляции гормонов и снижении уровня кортизола, что может помочь в лечении депрессии при поликистозе.
- Ашваганда. Ашваганду также называют «индийский женьшень». Растение оказывает противовоспалительное действие, устраняет перевозбуждение нервной системы.Не принимайте ашваганду бесконтрольно и длительно, она вызывает привыкание.
- Базилик священный. Базилик священный, также называемый туласи, семейство Яснотковые, устраняет метаболические нарушения, понижает уровень сахара и холестерина крови, обладает обезболивающим действием, препятствует увеличению веса, используется в аюрведической медицине.
- Корень лакрицы. Корень солодки содержит соединение под названием глицирризин, которое обладает несколькими уникальными свойствами, Глицирризин помогает метаболизировать сахар и балансировать гормоны, обладает естественными противовоспалительными свойствами.
- Родиола розовая. Родиола традиционно применяется в Восточной Европе и Азии и долгое время остается популярным растительным средством благодаря своей способности помогать организму справляться со стрессом, улучшать настроение, повышать умственную активность, уменьшать усталость и повышать выносливость. Снижает высокий уровень инсулина за счет уменьшения выброса кортизола, обладает противоопухолевым действием и устраняет болезненные ощущения во время менструации.
Чем опасна молочница при беременности: последствия кандидоза
Несмотря на то, что кандидоз во время беременности в большинстве случаев не приносит вреда плоду, лечить болезнь все-таки нужно. Это необходимо делать хотя бы потому, что из-за сухости и зуда во влагалище качество жизни женщины существенно снижается: будущая мама становится раздражительной и нервной, а в некоторых случаях неприятные ощущения способны быть настолько интенсивными, что она не может нормально спать. Подобный стресс приводит к увеличению концентрации адреналина и кортизола в крови будущей мамы. Рост уровня этих гормонов может стать причиной спазма кровеносных сосудов, способного привести к кислородному голоданию плода. К счастью, такое неочевидное последствие случается редко.
Возникновение молочницы на ранних сроках беременности чревато не только снижением качества жизни женщины, но и тем, что именно в течение первого триместра происходит закладка большинства органов и систем эмбриона.
Поэтому стресс и постоянное чувство дискомфорта могут стать причиной нарушений формирования органов плода.
Крайне редко встречаются случаи, когда слизистая пробка, закрывающая шейку матки и препятствующая проникновению в ее полость патогенных микроорганизмов, в первые дни беременности оказывается не до конца сформирована. Это значит, что нельзя исключать возможность проникновения в полость матки возбудителей недуга. Однако такие случаи встречаются очень редко и являются, скорее, исключением.
Что касается развития кандидоза на более поздних сроках беременности, то в таком случае нужно учитывать возможность появления следующих проблем:
- Воспаление стенок влагалища приводит к тому, что они теряют эластичность. При прохождении ребенка по родовым путям возникает вероятность их разрывов.
- Из-за нарушения баланса вагинальной микрофлоры у будущей матери могут развиться другие инфекционные заболевания.
- Молочница способна привести к прогрессированию развития эрозии шейки матки. В свою очередь, шейка матки с эрозией (если речь идет именно о ней, а не об эктопии) хуже растягивается – это может стать причиной ее разрывов.
-
В случае естественного родоразрешения ребенок может заразиться молочницей при прохождении через влагалище. Если это произошло, болезнь обычно локализуется во рту или на кожных покровах новорожденного.
Мнение эксперта
Инфицирование младенца кандидозом во время его прохождения по родовым путям может быть особенно опасно для недоношенных детей. Дело в том, что у таких малышей недостаточно развита иммунная система, поэтому даже относительно безобидная инфекция может протекать весьма тяжело.
Врач акушер-гинеколог высшей категории
Оксана Анатольевна Гартлеб - Крайне редко заболевание способно повлиять на плацентарный кровоток, инфицировать околоплодные оболочки и привести к преждевременным родам. К счастью, такое случается нечасто и в основном является результатом присоединения дополнительных инфекций.
Молочница при беременности и ее лечение
Причины выкидыша
Точную причину выкидыша установить удается не всегда, однако существует множество факторов, способных повлиять на течение беременности. Выкидыш в первом триместре беременности (с 1 по 12 неделю) обычно происходит вследствие нарушений развития плода, генетических дефектов. Выкидыши на раннем сроке составляют примерно 75% всех случаев.
Выкидыш на раннем сроке
Потеря беременности на раннем сроке может быть случайной, однако есть несколько факторов, повышающих вероятность выкидыша. Здесь имеет значение возраст матери:
- у женщин моложе 30 лет риск составляет 10%;
- у женщин 35–39 лет риск составляет 20%;
- у женщин старше 45 лет риск составляет более 50%.
Прочие факторы риска:
- ожирение;
- курение во время беременности;
- употребление наркотиков во время беременности;
- употребление больше 200 мг кофеина в день (в чашке чая содержится около 75 мг кофеина, в чашке растворимого кофе — около 100 мг);
- употребление более двух единиц алкоголя в неделю: единица алкоголя равняется 250 мл пива средней крепости, маленькому бокалу вина или 25 мл крепкого спиртного напитка.
Одной из непосредственных причин выкидыша на раннем сроке может быть хромосомная аномалия. Хромосомы — это плотно упакованные молекулы ДНК, содержащие генетическую информацию обо всех аспектах роста, развития и внешности будущего ребенка, вплоть до его цвета глаз. Иногда, по неизвестным причинам, во время зачатия происходит сбой, и у эмбриона образуется неправильный набор хромосом. Это значит, что плод не сможет нормально развиваться, и происходит выкидыш. По некоторым оценкам, около 60% всех выкидышей происходят по причине хромосомных аномалий.
Другой возможной причиной является патология плаценты.Плацента — это ткань, соединяющая кровеносную систему матери и плода. Если при формировании плаценты произошел какой-либо сбой, это может привести к выкидышу.
Выкидыш во втором триместре
Риск выкидыша во втором триместре повышается при некоторых хронических заболеваниях, таких как:
- сахарный диабет (декомпенсированный);
- крайне высокое кровяное давление;
- волчанка (заболевание, при котором иммунитет атакует здоровые ткани);
- почечная недостаточность;
- гиперактивность щитовидной железы;
- гипофункция щитовидной железы;
- глютеновая болезнь (непереносимость глютена).
Следующие инфекционные заболевания также повышают риск выкидыша:
- краснуха;
- цитомегаловирусная инфекция;
- токсоплазмоз;
- бактериальный вагиноз;
- ВИЧ;
- хламидиоз;
- гонорея;
- сифилис;
- малярия.
Вероятность выкидыша повышается при приеме следующих лекарственных средств:
- мизопростол (принимается для лечения язвы желудка)
- ретиноиды (аналоги витамина А, применяются для лечения экземы и акне);
- метотрексат (принимается для лечения ревматоидного артрита);
- нестероидные противовоспалительные препараты (применяются для облегчения боли и воспаления).
Перед приемом лекарства удостоверьтесь, что оно подходит для беременных.
Особенности строения матки и опухоли. Неправильное строение матки и новообразования в матке (например, доброкачественные новообразования, т. н. миомы) также могут привести к выкидышу во втором триместре.
Слабость шейки матки. У некоторых женщин мышцы шейки матки ослаблены. Это называется истмико-цервикальной недостаточностью (ИЦН), которая, как правило, возникает в результате травмы после операции в данной области. Это может привести к преждевременному раскрытию шейки матки, вызывая выкидыш.
Поликистоз яичников (ПКЯ). При поликистозе яичники женщины увеличены, что может вызвать гормональный дисбаланс в организме и прерывание беременности. Поликистоз считается основной причиной бесплодия. Результаты исследований также позволяют предположить, что это заболевание повышает риск выкидыша у женщин, способных к зачатию. Тем не менее точная взаимосвязь между ними не установлена.
Заблуждения по поводу выкидыша
Если нет других отягчающих причин, то есть женщина здорова и беременность развивается нормально, следующие факторы не повышают риск выкидыша:
- психологическое состояние беременной женщины, например, стресс или депрессия;
- шок или сильный испуг;
- физическая активность (уровень допустимой физической нагрузки необходимо обсудить с врачом);
- поднятие тяжести или напряжение;
- работа во время беременности;
- секс во время беременности.
Проблема 6. Перепады настроения
Существуют различные виды гормональных противозачаточных таблеток.
- Монофазные препараты. Поставляют одинаковое количество гормонов в течение месяца.
- Двухфазные и трехфазные препараты. Содержат различное количество гормонов, меняющееся в течение месячного цикла. Многофазные противозачаточные имитируют естественное течение менструации.
Настроение и психическое состояние женщины более уравновешено, когда она принимает монофазные противозачаточные таблетки (по сравнению с трехфазными). Это связано со стабильным гормональным уровнем. После отмены гормонов, организм начнет работать по трехфазной системе, повышая и снижая гормональный уровень. Это может негативно повлиять на настроение.
Чем грозит низкое плацентарное расположение?
Данная патология считается опасной для жизни и здоровья как ребенка, так и его матери. К наибольшим рискам относятся:
- Выкидыш или преждевременные роды. Вероятность такого исхода обусловлена тем, что при плацентарной недостаточности матка испытывает более высокие нагрузки, чем при нормальной беременности. Любое физическое напряжение и даже психический стресс могут вызвать интенсивные маточные сокращения, изгоняющие плод наружу. Притом вероятность этого сохраняется на протяжении всего срока беременности.
- Предлежание плода. Если плацента сформировалась низко на раннем сроке беременности, то риск неправильного расположения плода повышается на 50%. Развиваясь в животе матери, будущий ребенок стремится занять такую позицию, чтобы его голова как можно меньше соприкасалась с чем-либо – включая «детское место». Поперечное или тазовое предлежание плода делает невозможными естественные роды и является патологическим состоянием, угрожающим и ему самому, и его матери.
- Гипоксия плода. При нижнем предлежании плаценты ухудшается кровоснабжение эмбриона питательными веществами и кислородом. Хроническая и острая гипоксия вызывает необратимые изменения в головном мозге ребенка, задержку его внутриутробного развития, а во время родов способна привести к его смерти.
- Маточные кровотечения. Это осложнение грозит женщине с плацентарной недостаточностью на всем протяжении беременности. Особенно этот риск велик на поздних сроках, когда плод становится достаточно крупным и сильнее давит на стенки матки, повышая вероятность отслойки плаценты от эндометрия. Несильные, но регулярные кровотечения провоцируют развитие у матери анемии, которая, в свою очередь, является одной из причин хронической эмбриональной гипоксии. При сильном отслоении плаценты возможно развитие обширного кровоизлияния с геморрагическим шоком, фатальным и для женщины, и для ее ребенка.
Все указанные осложнения делают предлежание плаценты опасной патологией. Поэтому при ее обнаружении женщина попадает в группу риска. В зависимости от вида патологии врачи разрабатывают специальную стратегию лечения, которая позволит сохранить жизнь как самой матери, так и ее ребенку.
Сделайте первый шагзапишитесь на прием к врачу!
Записаться на прием к врачу
Как проявляется дефицит магния во время беременности
Заподозрить дефицит магния у беременной не так и просто, так как нет ни одного четкого симптома, который бы подтвердил этот факт достоверно. В принципе, у среднестатистической женщины в нашей стране, в рационе которой присутствуют хотя бы периодически молоко и кисломолочные продукты, различные бобовые, злаковые, зеленые овощи и некоторые фрукты, острой нехватки этого микроэлемента не бывает. В основном в клинической практике может встречаться легкий дефицит, и то у дам, которые практикуют сыроедение, исключительное фрукторианство или придерживаются каких-либо других экстремальных видов питания.
Его можно заподозрить по следующим признакам:
Как остановить похудение и набрать потерянные килограммы?
Для того чтобы понять, нарушен ли нутритивный статус пациента, и нужна ли его коррекция, применяют шкалу оценки риска недостаточности питания:
| Баллы | Нарушение нутритивного статуса | Тяжесть болезни |
| Нутритивный статус не нарушен. | Обычные потребности в питании. | |
| 1 |
|
|
| 2 |
|
|
| 3 |
|
|
Нужно оценить каждую ячейку в двух последних столбцах и сложить общее количество баллов. Если пациенту больше 70 лет, добавляют еще один балл. Если получилась сумма 3 или больше, требуется нутритивная терапия.
Тактика лечения зависит от тяжести истощения. Пре-кахексия — обратимое состояние. Врачи стремятся остановить снижение массы и вернуть прежний вес. Кахексия и рефрактерная кахексия необратимы. Остановить похудание нельзя, его можно лишь замедлить.
Основа нутритивной терапии — питание. Оно должно быть правильно сбалансировано, обеспечивать организм всеми необходимыми веществами и калориями в достаточных количествах. В Европейской клинике работает собственный ресторан. Здесь онкологические больные получают пищу, которая соответствует возможностям и потребностям их организма, с учетом их вкусовых предпочтений.
Если больной не может есть самостоятельно, наши врачи проводят кормление через зонд питательными смесями, парентеральное (внутривенное) питание. Если самостоятельный прием пищи невозможен в течение длительного времени, хирурги создают гастростому — отверстие для кормления, которое соединяет желудок с кожей.
Важно проводить эффективную противоопухолевую терапию. По мере того как заболевание прекращает прогрессировать, и опухолевые очаги уменьшаются, больной все лучше себя чувствует, у него улучшается аппетит, многие начинают снова набирать вес
Борьба с болью, воспалением слизистых оболочек, нарушением проходимости органов пищеварительного тракта и другими симптомами, — всё это также помогает улучшить питание и способствует восстановлению массы.
Кортикостероиды — препараты гормонов коры надпочечников — помогают повысить аппетит и немного увеличить вес. Метоклопрамид применяют при быстром насыщении. В настоящее время ученые продолжают поиски лекарств, которые помогли бы справиться с проблемой снижения массы тела у онкологических больных.
Что можно сделать самостоятельно?
Следуйте рекомендациям врача.
- Ешьте больше. Спросите у доктора, сколько пищи вам нужно ежедневно.
- Ведите дневник, записывайте, сколько вы съедаете.
- Если вы стали испытывать отвращение к определенным продуктам, спросите диетолога, как можно изменить рацион.
- Ознакомьтесь с побочными эффектами химиотерапии, которые могут влиять на аппетит, и узнайте, как с ними справиться, на этой странице.
Врачи в Европейской клинике уделяют большое внимание контролю и коррекции нутритивного статуса пациентов. Это помогает повысить эффективность лечения, улучшить прогноз и обеспечить для больного полноценную жизнь без страданий
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Проконсультируйтесь у врача

В самом начале беременности женщина регистрируется в женской консультации. И врач ведет беременность до самых родов. Будущая мама систематически приходит на консультацию к своему доктору. Помимо осмотра, сдачи необходимых анализов, направления на осмотр к другим врачам по тем или иным показаниям, ведется контроль набранных килограмм. За всю беременность, желательно, чтобы набранный вес не превышал 12 кг.
Показатели разнятся в зависимости от триместра. Если необходима коррекция, то доктор дает рекомендации. Женщине подробно рассказывается, что есть при беременности, чтобы не набрать лишний вес. При наличии значительного увеличения, которое уже сложно откорректировать, беременную направляют к диетологу. Специалист поможет откорректировать питание при беременности.
Если отклонения от нормы небольшие, то, как правило, доктор назначает для корректировки разгрузочные дни. Также часто предлагается посещать группы специальной лечебной гимнастики для беременных (это полезно и для общего состояния). И, выполнение рекомендаций, поможет женщине держать вес в норме, значительно уменьшит риски возникновения различного рода осложнений.