Инфекционный мононуклеоз
Содержание:
Метод исследования
Забор материала для анализа на лимфоциты осуществляется из вены при помощи обычного шприца либо специальной вакуумной системы. Традиционная техника взятия анализа при помощи обычного шприца на данный момент устарела и может приводить к следующим сложностям:
- Свертывание крови в игле.
- Разрушение части клеток крови.
- Длительное время проведения манипуляции.
- Контакт крови с окружающей средой
- Сложность с соблюдением правильного соотношения крови и реагентов.Кроме того, традиционная техника не исключает контакта медперсонала с биоматериалом пациента, что может представлять опасность для здоровья. Поэтому во многих клиниках для забора крови применяют современные вакуумные контейнеры.
Кровь в него поступает за счет вакуума в пробирке, все параметры вакутейнера подбираются на этапе производства с целью сократить время для забора крови и обеспечить правильное соотношение количества реагента и крови.
Преимущества вакуумных систем:
- Стандартизированный процесс забора крови, занимающий минимальное время.
- Полностью исключен контакт медперсонала с кровью пациента.
- Простая маркировка и идентификация проб, что исключает путаницу с пробирками.
- Почти безболезненное проведение процедуры.
Взять кровь для общего анализа можно из пальца, но в настоящий момент эта процедура используется значительно реже.
Какие симптомы есть у инфекционного мононуклеоза
К сожалению, типичные клинические проявления инфекционного мононуклеоза встречаются редко. В настоящее время преобладает скрытое течение болезни.
Инкубационный период — от 5 до 1,5 мес.
- К типичному течению относится — высокая длительная фебрильная лихорадка(от нескольких дней до 1 мес.), выраженная слабость, боль в горле, выраженная заложенность носа (за счет отека аденоидной ткани), увеличение лимфоузлов, боли в животе (за счет увеличения печени и селезенки), иногда желтуха. При фарингоскопии отмечается гиперемия, отек миндалин, чаще всего на миндалинах определяются налеты.
- При атипичном течении болезни может наблюдаться резко возникшая заложенность носа и/или длительная субфебрильная лихорадка.
Так же инфекционный мононуклеоз часто имеет маску обычного респираторно-вирусного заболевания.
Иногда появляется экзантема (сыпь) пятнисто-папулёзного характера. Она не имеет определённой локализации, не сопровождается зудом и быстро исчезает без лечения, не оставляя изменений на коже.
Спустя 2-3 недели наступает период выздоровления, самочувствие улучшается, исчезают симптомы ангины, часто сохраняется длительная субфебрильная лихорадка, лимфоаденопатия (увеличение лимфоузлов, селезенки и печени) (до 6 мес).
Заболевание может протекать длительно, со сменой периодов обострений и ремиссий, из-за чего его общая продолжительность может затягиваться до 1,5 лет.
Как ещё диагностируют инфекционный мононуклеоз?
При внедрении болезнетворного агента в лимфоцит, он начинает производить множество неспецифичных антител, синтезируя всё, что умеет, в том числе ревматоидный фактор и холодовой иммуноглобулин. Эти продукты, называемые гетерофильные антитела Пауля-Буннеля тоже участвуют в диагностике, полностью исчезнут они через полгода или раньше.
При повышении их уровня до 1: 224 инфекционный мононуклеоз у половины пациентов подтверждается в первые две недели болезни, к концу месяца они выявляются почти у всех. Если при первом обследовании их не нашли, то исследование повторяют через неделю.
Специалисты «Медицина 24/7» проведут обследование, в кратчайший срок выявят основную причину патологии и поставят правильный диагноз.
Особенности вируса
Цитомегаловирус человека – это ДНК-содержащий вирус из семейства герпесвирусов. Прочие представители этого семейства являются возбудителями герпеса, ветряной оспы, мононуклеоза и других заболеваний. ЦМВ развивается в клетках соединительной ткани и зачастую распространяется во всем организме. Репликация вирусных частиц происходит в лейкоцитах: патоген проникает в клетку, вводит собственную генетическую информацию в ядро и запускает сборку необходимых белковых компонентов. После репликации вирионы покидают пораженную клетку и атакуют другие лейкоциты, воздействуя на внешние рецепторы.
Механизм передач вируса не изучен досконально, однако специалистам известно, что ЦМВ может присутствовать практически во всех биологических жидкостях, включая слюну, сперму, мочу и кровь. Предполагается, что инфекция чаще всего передается через поцелуи и половые контакты. Из-за умеренной контагиозности для заражения необходим тесный контакт с носителем вируса.
Во внешней середе вирус быстро теряет вирулентные свойства, поэтому бытовой путь передачи инфекции не так распространен. ЦМВ легко инактивируется этанолом и воздействием высокой температуры. После проникновения в организм вирус не уничтожается иммунной системой, однако лимфоциты способны выделять иммуноглобулины, сохраняющиеся у человека в течение жизни.
Анализ крови на антитела к цитомегаловирусу
Чтобы выяснить, насколько давно пациент был инфицирован ЦМВ и продолжает ли инфекция распространяться на текущий момент (активна ли она), доктора назначают анализ на цитомегаловирус. Цель анализа крови — обнаружение антител.
Антитела IgM. IgM – это антитела, производимые иммунной системой уже спустя 4-7 недель после заражения человека ЦМВ инфекцией. Положительный титр IgM может наблюдаться в крови 4-12 месяцев, затем эти антитела исчезают.
Антитела IgG. IgG – антитела, вырабатываемые иммунной системой спустя несколько недель после инфицирования ЦМВ. Они не исчезают со временем, а сохраняются в крови на протяжении всей жизни пациента.
Авидность антител. Термин «авидность» обозначает прочность связи антител с микробом, против которого они направлены. Человеческая иммунная система устроена так, что в начале заражения ею производятся антитела с низкой авидностью, а затем, спустя несколько месяцев после столкновения с микробом – антитела с высокой авидностью. Именно показатель авидности позволяет установить срок давности заражения ЦМВ.
Подготовка к анализу крови на цитомегаловирус
В рамках подготовки к анализу на ЦМВ необходимо придерживаться правил, приведенных ниже. Правильная подготовка даст возможность получить точные результаты.
- Кровь на ЦМВ сдается натощак, от приема пищи желательно отказаться за 6-8 часов до анализа. При этом разрешается пить воду в любом количестве, однако нельзя употреблять напитки с содержанием сахара (сладкий чай, компот).
- Если пациентка беременна и проверяется на ЦМВ показатели, за сутки до анализа ей нужно уменьшить прием сладостей.
- За день до анализа на ЦМВ следует отказаться от жареной, жирной пищи, так как несоблюдение диеты может исказить результаты и их расшифровку.
- На результаты анализа на ЦМВ может повлиять менструальный цикл пациентки, поэтому желательно проконсультироваться о времени его проведения в соответствии с фазой цикла с гинекологом.
- Если больной принимает медицинские препараты, об этом также следует уведомить доктора. Возможно, придется на определенное время отказаться от препарата или перенести сдачу анализов.
- Стрессовые состояния и физические нагрузки также могут сказаться на результатах анализа на ЦМВ. Это должны учитывать пациенты, профессиональная деятельность которых подразумевает тяжелый физический труд. Стресс также является показанием к переносу анализа.
- Перед забором материала (крови, мочи) обязательно следует побыть минут 15-20 в статическом состоянии.
- Сдача анализа также откладывается на несколько дней, если пациент только что прошел медицинскую процедуру, связанную с физиотерапией или биопсией.
- За сутки до сдачи анализа на ЦМВ обязательно нужно отказаться от приема спиртных напитков. С момента курения должно пройти не менее часа перед сдачей биологического материала.
Подготовка к анализу мочи
- Если материалом для анализа служит моча, нужно исключить за сутки из рациона овощи и фрукты, способные сказаться на цвете мочи, отказаться от диуретиков.
- Перед сбором мочи требуется качественная гигиеническая обработка половых органов. Пациенткам женского пола не следует сдавать на анализ мочу в период менструации.
- Желательно, чтобы емкость, предназначенная для сбора мочи, была взята в лаборатории, в которой материал будет исследоваться. Если же планируется пользование подручными средствами, емкость и крышку нужно тщательно вымыть, не применяя химические средства – хлорку, мыло и прочее.
Соблюдая эти несложные рекомендации, можно рассчитывать на правильные результаты анализа на цитомегаловирус.
Как проводятся и что показывают тесты?
Мононуклеары в общем анализе крови и вирусную инфекцию, которая спровоцировала их появление, помогут определить следующие диагностические мероприятия:
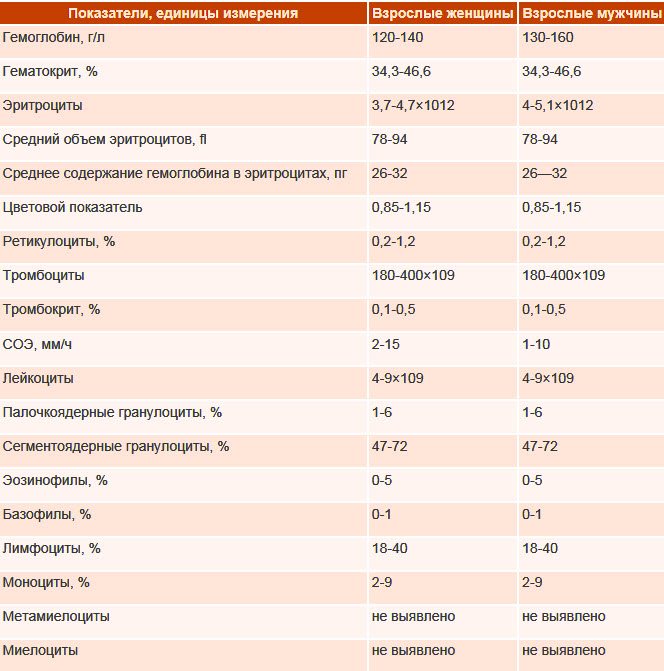
| Название | Описание |
| Общий анализ крови | Результаты теста показывают умеренный лейкоцитоз. Лейкоцитарная формула содержит широкоплазменные лимфоциты (атипичные мононуклеары). |
| Общий анализ мочи | Результаты лабораторных тестов помогут установить полную картину воспалительного процесса, на фоне которого повысился уровень мононуклеаров. |
| Биохимический анализ | Повышается уровень альдолазы и щелочной фосфатазы. О желтухе свидетельствует повышение билирубина. |
| Иммуноферментный анализ | Специалисты определяют специфические антитела. Результаты позволяют выявить вирус Эпштейн-Барра и установить степень развития заболевания. |
| Иммунохемилюминисцентный анализ | Обследование помогает подтвердить присутствие антител lgG. Полученные сомнительные результаты требуют повторного тестирования через 5 дней. |
| Полимеразная цепная реакция | Максимально информативный метод диагностики, который покажет точные результаты даже при минимальном количестве патогенных клеток. ПЦР также помогает установить ДНК возбудителя заболевания и составить максимально эффективную схему терапии. |
| Моноспот-тест | Диагностический метод, который позволяет выявить острый инфекционный мононуклеоз в первые 2-3 месяца после инфицирования организма человека. В ходе исследования используются химические реагенты |
При необходимости пациенту назначается консультация других профильных специалистов (эндокринолога, нефролога, инфекциониста, иммунолога, гастроэнтеролога).
Подготовка к анализу крови, мочи
Процедура забора биологического материала требует соблюдения минимальных правил для получения максимально точных результатов:
- В день обследования пациенту не рекомендуется употреблять пищу.
- Перед анализом необходимо полностью исключить физические нагрузки.
- За сутки до забора крови рекомендуется воздержаться от употребления спиртных напитков, жирной и жареной пищи.
- За неделю до сдачи исследуемого материала необходимо остановить прием лекарственных препаратов.
- Утром перед обследованием не рекомендуется чистить зубы, достаточно сполоснуть ротовую полость.
- Перед началом забора мочи необходимо провести гигиенические процедуры.
Непосредственно перед анализом крови пациентам следует 15-20 минут хорошо отдохнуть и расслабиться.
Лечение инфекционного мононуклеоза у взрослых
Больных инфекционным мононуклеозом лечат амбулаторно, госпитализируют только при тяжелом варианте и высокой вероятности развития осложнений.
Поскольку специфических препаратов, убивающих вирус Эпштейна-Барр, не существует, симптоматическая терапия решает несколько задач:
- Уменьшение клинических проявлений.
- Профилактика осложнений.
- Предупреждение рецидива и перехода в хроническую форму.
Выбор терапевтической стратегии зависит от клинических проявлений, интенсивности симптоматики, тяжести заболевания и осложнений. При тяжелом течении применяют ацикловир, а антибиотики подключают к терапии при угрозе бактериальной суперинфекции или формировании осложнений.
Кроме лекарственных средств используется физиотерапия, она же включается в реабилитацию, которую начинают в разгар инфекции.
Комплексная терапия позволяет не только улучшить качество жизни, но и сократить время восстановления, при этом необходима абсолютная адекватность нагрузок адаптационным и резервным возможностям пациента.
Это осуществимо только при дифференцированном подходе и участии нескольких специалистов, что реализуется командой клиники инфекционных заболеваний «Медицина 24/7». Если заболели Вы или Ваш близкий, обратитесь в нашу клинику по телефону +7 (495) 230-00-01.
Причины персистенции ВЭБ
- При нормальном иммунном ответе, в элиминации герпетической инфекции, основную роль играют преимущественно не гуморальные, а клеточные механизмы, связанные с действием специфических цитотоксических лимфоцитов (CTL), Т-эффекторов и клеток системы мононуклеарных фагоцитов — СМФ (макрофагов).
- Герпесвирусы и внутриклеточные патогены выработали механизмы, позволяющие манипулировать апоптозом, блокируя его. При этом вирусы нарушают экспонирование клетками МНС (HLA) системы вирусных антигенов, находящихся на клеточной мембране. Тем самым предотвращается убийство Т-киллерами инфицированных клеток путем апоптоза.
- После попадания EBV в эпителий слизистой ротоглотки и верхних дыхательных путей происходит заражение В-лимфоцитов, инфицирует Т-лимфоциты, естественные киллеры, макрофаги, нейтрофилы, эндотелий сосудов. В клетках «мишенях» вирус встраивается в геном, вызывая хромосомные нарушения и иммунную модуляцию ИКК, скрываясь от цитотоксических реакций .
Вирус Эпштейна-Барра продуцирует белки, подавляющие цитотоксичность!
Персистирующая ЭБВИ формируется у детей с отягощенным преморбидным фоном. Длительная репликация ВЭБ и индукция вторичного иммунодефицита приводят к:
- частым эпизодам ОРЗ,
- хроническим формам заболеваний различных систем и органов,
- онкологическим и аутоиммунным заболеваниям.
При этом полное выздоровление отмечается только у 21% детей раннего возраста, а для 48% характерна хронизация процесса. Выявлены условия формирования и факторы прогноза рецидивирующего течения инфекционного мононуклеоза у детей.
Как лечить инфекционный мононуклеоз
Больных лёгкими и средне-тяжёлыми формами инфекционного мононуклеоза можно лечить на дому. Необходимость постельного режима определяется выраженностью интоксикации. В случаях заболевания с проявлениями гепатита рекомендуют диету (стол №5). Специфическая терапия не разработана. Проводят противовирусное лечение, дезинтоксикационную терапию, десенсибилизирующее, симптоматическое и общеукрепляющее лечение, полоскания ротоглотки растворами антисептиков. Антибиотики при отсутствии бактериальных осложнений не назначают. При наличие бактериальных осложнений антибактериальные препараты пенициллинового ряда строго противопоказаны (вызывают сыпь). При гипертоксическом течении заболевания, а также при угрозе асфиксии, обусловленной отёком глотки и выраженным увеличением миндалин, назначают короткий курс лечения глюкокортикостероидами (преднизолон внутрь в суточной дозе 1-1,5 мг/кг в течение 3-4 дней).
Когда появляются вироциты?
У здорового человека атипичные мононуклеары полностью отсутствуют, и если они обнаруживаются при проведении общего анализа крови, то следует обязательно измерить их количество. Оно определяется путем процентного сопоставления выявленных вироцитов к общей численности лейкоцитов. В медицинской практике установлены общепринятые границы, благодаря которым удается подтвердить или опровергнуть наличие вирусной инфекции.
Основные характеристики моноцитов
При содержании атипичных мононуклеаров меньше 10% можно утверждать, что в организме идет развитие вирусного заболевания, протекающего в острой форме. Безусловно, кроме расшифровки анализа потребуется консультация врача и тщательный осмотр пациента, что поможет выявить все присутствующие проявления заболевания.
В отдельных случаях у здоровых людей отмечается незначительное повышение данных клеток. Поэтому, если указано в бланке атипичные мононуклеары 1% и не будет сопутствующей симптоматики, то лечение не потребуется.
Единственное, что может порекомендовать врач, – это повторить анализ через определенное время в целях профилактики. Тогда как информация в протоколе исследования мононуклеары 5% уже не должна остаться без внимания, и пациенту в обязательно порядке придется пройти дополнительную диагностику.
В норме уровень вироцитов в крови у взрослого, а также у ребенка не должен превышать 1%, и его повышение отмечается при внедрении вирусной инфекции.
Поэтому показатель мононуклеары 2% будет сигналом о возможном заболевании. Небольшой рост вироцитов также наблюдается при новообразованиях, аутоиммунных процессах и после вакцинации у детей.
Вироциты обнаруживаются с первых дней попадания инфекции. На 8-12 сутки их численность начинает расти и достигает отметки 10%. Это свидетельствует о критической стадии развития патологии и характеризует ее течение как тяжелое. Такой уровень описываемых клеток удерживается на протяжении 2-3 недель.
Повторно концентрация вироцитов уточняется при помощи общего анализа через неделю. Это выполняется для того, чтобы отследить динамику протекания заболевания и оценить адекватность назначенной терапии. При этом следует отметить, что показатель атипичных мононуклеаров может быть достаточно высоким даже на протяжении полутора месяцев.
Симптомы инфекционного мононуклеоза
Первые симптомы мононуклеоза проявляются примерно через 1-2 месяца после заражения вирусом Эпштейна — Барр. Основные из них:
- высокая температура (жар);
- боль в горле — как правило, гораздо сильнее, чем при простуде или гриппе;
- увеличение лимфоузлов в шее и, возможно, в других местах, например, под мышками;
- быстрая утомляемость, слабость.
Инфекционный мононуклеоз также может вызывать следующие симптомы:
- общее недомогание;
- мышечная боль;
- повышенное потоотделение;
- отсутствие аппетита;
- боль в области глаз;
- опухание небных миндалин (гланд) и аденоидов (небольших узелков в глубине носа), что может затруднять дыхание;
- покраснение горла;
- небольшие красно-пурпурные пятнышки на небе;
- сыпь на коже;
- припухлость под глазами;
- болезненность или вздутие живота;
- пожелтение кожи и белков глаз (желтуха).
Что провоцирует / Причины Инфекционного мононуклеоза:
Возбудитель инфекционного мононуклеоза- ДНК-геномный вирус рода Lymphocryptovirus подсемейства Gammaherpesvirinae семейства Herpesviridae. Вирус способен реплицироваться, в том числе в В-лимфоцитах; в отличие от других вирусов герпеса он не вызывает гибели клеток, а напротив, активирует их пролиферацию. Вирионы включают специфические антигены: капсидный (VCA), ядерный (EBNA), ранний (ЕА) и мембранный (МА) антигены. Каждый из них образуется в определённой последовательности и индуцирует синтез соответствующих антител. В крови больных инфекционным мононуклеозом сначала появляются антитела к капсидному антигену, позднее вырабатываются антитела к ЕА и МА. Возбудитель малоустойчив во внешней среде и быстро гибнет при высыхании, под действием высокой температуры и дезинфектантов.
Инфекционный мононуклеоз — только одна из форм инфекции вирусом Эпстайна-Барр, который также вызывает лимфому Бёркитта и носоглоточную карциному. Его роль в патогенезе ряда других патологических состояний недостаточно изучена.
Резервуар и источник инфекции — человек с манифестной или стёртой формой болезни, а также носитель возбудителя. Инфицированные лица выделяют вирус с последних дней инкубации и на протяжении 6-18 мес после первичной инфекции. В смывах из ротоглотки у 15-25% серопозитивных здоровых людей также обнаруживают вирус. Эпидемический процесс поддерживают лица, ранее перенёсшие инфекцию и на протяжении долгого времени выделяющие возбудитель со слюной.
Механизм передачи — аэрозольный, путь передачи — воздушно-капельный. Очень часто вирус выделяется со слюной, поэтому возможно заражение контактным путём (при поцелуях, половым путём, через руки, игрушки и предметы обихода). Возможна передача инфекции при переливаниях крови, а также во время родов.
Естественная восприимчивость людей высокая, однако, преобладают лёгкие и стёртые формы болезни. О наличии врождённого пассивного иммунитета может свидетельствовать крайне низкая заболеваемость детей первого года жизни. Иммунодефицитные состояния способствуют генерализации инфекции.
Основные эпидемиологические признаки. Заболевание распространено повсеместно; в основном регистрируют спорадические случаи, иногда — небольшие вспышки. Полиморфность клинической картины, довольно частые сложности диагностики болезни дают основания полагать, что уровень официально регистрируемой заболеваемости в Украине не отражает истинной широты распространения инфекции. Наиболее часто заболевают подростки, у девочек максимальную заболеваемость регистрируют в 14-16 лет, у мальчиков — в 16-18 лет. Поэтому иногда инфекционный мононуклеоз также называют болезнью «студентов». Лица старше 40 лет болеют редко, но у ВИЧ-инфицированных реактивация латентной инфекции возможна в любом возрасте. При заражении в раннем детском возрасте первичная инфекция протекает в виде респираторного заболевания, в более старших возрастах — бессимптомно. К 30-35 годам у большинства людей в крови выявляют антитела к вирусу инфекционного мононуклеоза, поэтому клинически выраженные формы редко встречают среди взрослых. Заболевания регистрируют на протяжении всего года, несколько реже — в летние месяцы. Заражению способствуют скученность, пользование общим бельём, посудой, тесные бытовые контакты.
Какие осложнения бывают при инфекционном мононуклеозе?
Самое частое – это присоединение бактериальной флоры, когда, к примеру, вирусное поражение глоточных миндалин перетекает в бактериальную гнойно-некротическую ангину.
Осложнения со стороны органов достаточно редки, это может быть поражение нервной системы в виде менингита. Как правило, это возможно у пожилых и ослабленных пациентов в первую неделю болезни. Неврологические проявления могут быть единственным симптомом заболевания, в большинстве случаев бесследно проходят.
В очень редких случаях возможно развитие гемолитической анемии, критическое снижение числа лейкоцитов – нейтропения, тромбоцитопения, вероятно, за счёт поражения вирусом костного мозга.
Инфекционисты клиники «Медицина 24/7» при комплексном обследовании выявляют факторы риска и объективные причины, которые могут привести к развитию неблагоприятных осложнений, что позволяет начать профилактические мероприятия.
Когда нужно сдавать клинический анализ крови?
Все мы с детства привыкли минимум раз в год проходить диспансеризацию, и знаем, что во время этой процедуры нужно сдать общий (клинический) анализ крови и общий анализ мочи. Таким образом, если за прошедший год в нашем организме наметился какой-то непорядок, то, сдавая раз в году клинический анализ крови и общий анализ мочи, мы можем при помощи своего лечащего врача вовремя установить те или иные нарушения в организме и устранить их на самой ранней стадии, обойдясь, так сказать, «малой кровью». Вообще, диспансеризация проводится именно для того, чтобы выявить не болезнь, а функциональное нарушение в органах и тканях организма, которое при своевременно принятых профилактических мерах не должно перейти в хроническое заболевание. Это первое.
Второе – если Вы уже заболели, то у вас есть два варианта: первый – лечится самому народными средствами, второй – обратиться к доктору. У доктора есть тоже два варианта: первый – лечить вас, «как есть», проведя предварительно только физикальный, то есть общий осмотр (пальпацию, перкуссию, аускультацию), на основании которого он установит предварительный диагноз, и уже может назначать лечение. И второй вариант у доктора – все-таки отправить пациента хотя-бы на первый, скрининговый этап лабораторных исследований, под которыми в первую очередь и подразумеваются клинический анализ крови и общий анализ мочи. Так должен поступить грамотный доктор для того, чтобы к моменту вашего прихода на контрольный осмотр у него уже были бы на руках результаты первичной лабораторной диагностики, а вместе с ними – и понимание, насколько далеко зашла ваша болезнь. А от этого уже будет зависеть и тактика вашего дальнейшего лечения.
Что происходит во время инфекционного мононуклеоза?
Проникновение вируса в верхние отделы дыхательных путей приводит к поражению эпителия и лимфоидной ткани рото- и носоглотки. Отмечают отёк слизистой оболочки, увеличение миндалин и регионарных лимфатических узлов. Вирус распространяется по всему организму, происходит гиперплазия(увеличение) лимфоидной и ретикулярной тканей, в связи с чем в периферической крови появляются атипичные клетки (мононуклеары). Развиваются лимфаденопатия (увеличение миндалин, аденоидов, печени, селезенки, лимфатических узлов). Иммунные клетки(Т-лимфоциты) уничтожают вирусные клетки.
Однако вирус остаётся в организме и может персистировать в нём в течение всей последующей жизни, обусловливая хроническое течение заболевания с реактивацией инфекции при снижении иммунитета.
Выраженность иммунологических реакций при инфекционном мононуклеозе позволяет считать его болезнью иммунной системы, поэтому его относят к группе заболеваний СПИД-ассоциированного комплекса.






