Абсцесс зуба: причины, симптомы и лечение
Содержание:
- Диагностика абсцесса простаты – консультация уролога
- Лечение
- Что такое абсцесс и причины его возникновения
- Диагностика абсцесса легкого
- Симптомы и диагностика абсцесса
- Что такое фурункул
- Симптомы фурункула
- Патологическая анатомия
- Лечение абсцесса зуба в «СМ-Стоматология»
- Симптомы Абсцесса в области лица:
- Гнойный абсцесс мягких тканей
- Урогениталъный туберкулез
- Симптоматика
- Абсцесс и флегмона: схожесть и различия
- Что способствует появлению гнойного абсцесса
Диагностика абсцесса простаты – консультация уролога
Уролог выясняет симптомы, беспокоящие пациента и проводит осмотр. От консультации врача (уролога, андролога) зависит очень много, поскольку по результатам сбора анамнеза и осмотра, исходя из предполагаемого диагноза, назначается необходимое обследование.
Общие симптомы абсцесса простаты аналогичны аденоме и включают:
- дизурию;
- частые позывы к мочеиспусканию, частоту;
- ощущение неполного мочеиспускания;
- надлобковую или промежностную боль и тенезмы – жгучие боли в области прямой кишки.
Иногда у больных наблюдается терминальная гематурия или явный отток гноя из уретры.
Задержка мочи возникает у трети пациентов, когда абсцесс достаточно велик, чтобы вызвать обструкцию оттока. Однако очаговые симптомы могут отсутствовать. До одной трети пациентов будут иметь только системные симптомы:
- лихорадка неизвестного происхождения;
- недомогание;
- явный сепсис.
Однако более 96% пациентов проявляют более одного симптома. Очень редко больные не имеют никаких симптомов и абсцесс случайно обнаруживается при трансректальном УЗИ, проведенном по другим показаниям.
Прием у уролога
Примерно у четверти пациентов абсцессы возникают в результате гематогенного распространения, поэтому могут проявляться признаки и симптомы, относящиеся к другим инфекционным очагам, включая:
- фурункулы, ссадины;
- бронхит;
- отит;
- аппендицит;
- дивертикулит;
- периректальные или периренальные абсцессы.
Пациенты с системными инфекциями, такими как туберкулез, кандидоз или мелиоидоз, могут иметь боль в промежности или дизурию как лишь одну из множества жалоб.
При физикальном обследовании >95% пациентов жалуются на болезненность простаты при пальцевом ректальном исследовании. При этом обследовании может присутствовать ряд других состояний, таких как:
- киста предстательной железы;
- гранулема;
- киста мюллерова протока;
- киста семенных пузырьков;
- кистозные новообразования простаты.
Открытые выделения из уретры при абсцессе простаты редки, а при негонорейных инфекциях обычно возникают в результате спонтанного разрыва уретры.
АП также может развиться в результате инфекции мочевыводящих путей газообразующими организмами. Им особенно подвержены пациенты с плохо контролируемым сахарным диабетом. Про первую серию случаев эмфизематозного абсцесса простаты было рассказано в публикациях в 1983 году.
Хотя они составляют лишь небольшую часть всех случаев абсцесса простаты, эта подгруппа болезни связана с быстрым прогрессированием, поздней диагностикой и высокими показателями смертности (25%).
Представления эмфизематозного абсцесса простаты включают инфекции мочевыводящих путей с дизурией, частыми и неотложными, сопровождающимися лихорадкой, острой задержкой мочи, болью в промежности, тенезмами и дискомфортом в области таза. Воздух в стенке мочевого пузыря можно визуализировать на рентгеновском снимке органов малого таза, что подчеркивает полезность радиологического исследования в этой подгруппе.
Учитывая широкий спектр неспецифических имеющихся симптомов, абсцесс простаты часто ошибочно принимают за аденому или синдром урогенитальной хронической тазовой боли (UCPPS). При распространенности UCPPS около 10% среди мужского населения, вялотекущий абсцесс можно легко пропустить. Если состояние пациента, особенно с известным иммунодефицитом, ухудшается или не улучшается при лечении антибиотиками, рекомендуется перейти к окончательному обследованию. Визуализация остается лучшим методом диагностики для предотвращения ненужных задержек в лечении.
Лечение
Рис. 4. Схематическое изображение пункции натечника: а — неправильный прокол (слева) с образованием прямого канала (справа), через который при наполнении полости натечника гной может вытекать наружу; б — правильный прокол — сбоку, косо (слева), со смещением кожи, благодаря которому образуется клапанный ход (справа), стрелкой показано направление движения пальца, оттягивающего кожу; e — при плоских натечниках (слева) один край гнойника сдавливают рукой (справа) и пунктируют сбоку.
В период применения исключительно консервативной терапии костно-суставного туберкулеза борьба с Н. осуществлялась с помощью паллиативных средств. Т. П. Краснобаев (1947) и др. считали, что ведущая роль в лечении Н. принадлежит пункциям, к-рые выполняли по определенной методике (рис. 4) с последующим промыванием полости различными антисептическими средствами. Эта леч. тактика оказалась мало состоятельной даже в последующем, когда открылись широкие возможности применения специфических противотуберкулезных препаратов. Расчет на ликвидацию Н. без удаления основного очага в кости не оправдался, как и расчет на его спонтанное излечение. Кардинальное решение проблемы лечения Н. стало возможным только с развитием радикальной хирургии костно-суставного туберкулеза.
Большинство современных авторов рекомендует применять при Н. оперативное лечение с ликвидацией туберкулезного очага в кости — абсцессэктомию и абсцессотомию, к-рые проводят на фоне антибактериальной и общеукрепляющей терапии. Полное удаление Н. вместе с капсулой (абсцессэктомия) выполнимо не при всех его локализациях. Операция, как правило, не представляет трудностей на конечностях, но при спондилите, в частности поясничном, вследствие обширности вмешательства нельзя исключить опасности повреждения соседних органов. При нек-рых же локализациях Н. эта операция технически просто неосуществима. Абсцессотомия (удаление содержимого Н. и его пиогенной оболочки) — более щадящее вмешательство, она обеспечивает не худшие результаты и является менее опасной. В 1953 г. П. Г. Корнев впервые применил абсцессотомию по типу предложенной им ранее (1948) укорачивающей фистулотомии с одновременным кюрета-жем туберкулезных очагов в телах позвонков. Оперативные вмешательства такого рода оказались более эффективными, чем пункции Н.
Что такое абсцесс и причины его возникновения
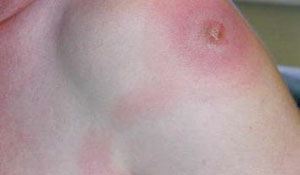 Абсцесс представляет собой болезненный гнойник, окруженный воспаленной тканью. Нередко его можно легко прощупать. Такое образование может появиться на любом участке тела, но чаще всего поражаются:
Абсцесс представляет собой болезненный гнойник, окруженный воспаленной тканью. Нередко его можно легко прощупать. Такое образование может появиться на любом участке тела, но чаще всего поражаются:
- подмышечные впадины;
- зона вокруг ануса и влагалища (абсцесс бартолиновых желез);
- ткани вокруг зуба;
- кожа в паховой области;
- волосяные фолликулы.
В течение своего развития абсцессы наполняются некротическими массами и могут самостоятельно вскрыться. Однако лучше всего при таком заболевании обратиться к врачу, который вскроет гнойный очаг и очистит (дренирует) его.
Причины абсцессов:
- как самостоятельное заболевание чаще всего возникают абсцессы кожи и мягких тканей, вызванные закупоркой отверстий сальных и потовых желез, образованием кист и размножением там болезнетворных микроорганизмов;
- гнойный абсцесс мягких тканей может быть осложнением повреждения кожи;
- постинъекционный абсцесс развивается при введении лекарственного препарата нестерильным шприцем, в тяжелых случаях возможно распространение гнойного процесса – флегмона;
- такой процесс нередко осложняет течение любых инфекционных заболеваний бактериальной природы, например, паратонзиллярный абсцесс развивается как осложнение ангины;
- абсцессы брюшной полости могут развиться при переносе микробов по кровеносным сосудам;
- в некоторых случаях причиной заболевания служат не бактерии, а простейшие микроорганизмы, например, амебный абсцесс печени;
- патология может возникнуть первично вследствие попадания в ткани большого количества возбудителей с высокой вирулентностью (повреждающей способностью), так может формироваться абсцесс легких.
 Признаки абсцесса чаще возникают у людей с ослабленным иммунитетом. Факторы риска развития патологии:
Признаки абсцесса чаще возникают у людей с ослабленным иммунитетом. Факторы риска развития патологии:
- длительное лечение глюкокортикоидами и препаратами для химиотерапии;
- сахарный диабет, злокачественные опухоли;
- болезни крови и кроветворения – серповидно-клеточная анемия, лейкоз, ВИЧ-инфекция;
- болезнь Крона, язвенный колит;
- тяжелые травмы или ожоги;
- алкоголизм, наркомания.
Другие факторы риска – пребывание в загрязненной среде, контакт с пылью, углеводородами, недостаточная гигиена кожи, атеросклероз периферических артерий или тяжелая варикозная болезнь.
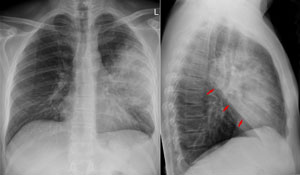
Диагностика абсцесса легкого
- Общий анализ крови. Лейкоцитоз может быть выраженным, при этом лейкоцитарная формула сдвинута влево, имеется токсичная зернистость нейтрофилов, повышена скорость оседания эритроцитов (СОЭ). Во 2-й фазе заболевания показатели заметно улучшаются. В том случае, когда процесс переходит в хроническую форму, уровень СОЭ еще более увеличивается, и держится на одном уровне, но остается относительно стабильным, имеет место анемия.
- Анализ мочи. Наблюдаются цилиндрурия, микрогематурия и альбуминурия. Чем тяжелее протекает абсцесс, тем сильнее выражены изменения в моче.
- Биохимические показатели крови. Концентрация сиаловых кислот, серомукоида, α2- и γ-глобулинов увеличивается. Снижение уровня альбуминов свидетельствует о переходе абсцесса в хроническую форму.
- Общий анализ мокроты. Проводят на выявление наличия эластических волокон (признак распада легочной паренхимы), атипичных клеток (признак опухолей), на присутствие микобактерий туберкулеза, гематоидина и жирных кислот.
- Бактериологический посев мокроты. Направлен на выявление возбудителя заболевания и определение его чувствительности к противомикробным препаратам.
- Рентгенография легких. Обладает наибольшей информативностью для постановки диагноза, а также позволяет дифференцировать абсцесс легкого и другие заболевания бронхолегочной системы.
- КТ или МРТ легких. Проводят в сложных для диагностики случаях.
- ЭКГ, спирография, пикфлоуметрия, бронхоскопия. Проводятся для подтверждения или исключения осложнений абсцесса легкого.
- Пункция плевральной полости. Проводится при возникновении в качестве осложнения экссудативного плеврита.
Симптомы и диагностика абсцесса
Симптомы абсцесса различаются в зависимости от его расположения. При поражении кожи и мягких тканей отмечается:
- покраснение кожи;
- отечность и болезненность;
- прощупывание мягкого объемного образования под кожей.
 Абсцессы внутренних органов сопровождаются соответствующей симптоматикой: кашлем, болью в горле, в правом подреберье, в пояснице, спине, головной болью, нарушением функции пораженных органов. Инфекция вызывает признаки интоксикации – высокую температуру, головную боль, слабость, тошноту. Иногда течение абсцессов не сопровождается выраженными симптомами, они приобретают хроническое течение, и в этих случаях диагностика болезни затруднена.
Абсцессы внутренних органов сопровождаются соответствующей симптоматикой: кашлем, болью в горле, в правом подреберье, в пояснице, спине, головной болью, нарушением функции пораженных органов. Инфекция вызывает признаки интоксикации – высокую температуру, головную боль, слабость, тошноту. Иногда течение абсцессов не сопровождается выраженными симптомами, они приобретают хроническое течение, и в этих случаях диагностика болезни затруднена.
Осложнения абсцесса связаны с попаданием микроорганизмов из его полости в кровеносные сосуды. При этом они разносятся по всему организму, вызывая сепсис («заражение крови»). Такое состояние опасно для жизни
Поэтому очень важно вовремя выявить и устранить гнойный очаг
Диагностика абсцесса осуществляется при внешнем осмотре. Для обнаружения гнойников во внутренних органах используются УЗ-исследование, КТ, МРТ, рентгенография. В анализах крови выявляются признаки воспаления, но они не дают информации о локализации патологии.
Что такое фурункул
Фурункул – это гнойное воспаление волосяного мешочка.
Непосредственная причина развития патологического процесса – стафилококк – условно-патогенный микроорганизм, который в норме присутствует на поверхности кожи, но при определенных условиях проникает в ее слои, вызывая воспаление.
Факторами, способствующими развитию фурункула, являются:
- микротравмы кожи;
- нарушения правил личной гигиены;
- недостаток витаминов в организме;
- сахарный диабет;
- нарушения со стороны эндокринной системы;
- заболевания желудочно-кишечного тракта;
- хронические дерматологические заболевания;
- снижение защитных сил организма.
Фурункул в паху и на половых губах может возникать не только из-за нарушения гигиены и прочих вышеупомянутых факторов, но и вследствие ношения нижнего белья из синтетических тканей или неправильно подобранного размера (в результате постоянного натирания кожи).
Фурункул в подмышечной впадине чаще возникает у представительниц прекрасного пола после частых эпиляций и депиляций в этой области. Развитию воспаления способствует использование антиперспирантов. Воспаление под мышкой у мужчин чаще всего обусловлено повышенным потоотделением и пренебрежением личной гигиеной.
Процесс развития воспаления выглядит следующим образом: сначала на коже появляется конусовидный узелок, вокруг которого наблюдается покраснение и небольшой отек, через 1-2 дня на верхушке узелка образуется стержень – гнойное беловато-серое образование.
В этот момент категорически запрещается самостоятельное вскрытие или удаление фурункула – выделяющийся гной способствует распространению возбудителя на соседние ткани, кроме того, инфекция через открытый очаг проникает вглубь, что может привести к более тяжелым последствиям, вплоть до заражения крови.
Заключительным этапом развития является прорыв фурункула и истечение гноя на поверхность кожи. На месте прорыва образуется язва, которая со временем заживает.
Типичными местами развития фурункула являются: кожа шеи, лица, паховой области. Появление нескольких фурункулов в разных местах называется фурункулез.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
Образование фурункула
На первой стадии вокруг устья волосяного фолликула возникает инфильтрат – отечный участок с выраженным покраснением и уплотнением кожи. Инфильтрат постепенно увеличивается и может достигать в диаметре от 1 до 3 см. Кожа вокруг инфильтрата натягивается и становится тоже болезненной, иногда ощущается покалывание. В народе в этом случае говорят «чирей назревает».
Гнойно-некротическая стадия
Следующая стадия называется гнойно-некротической. В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
Прорыв фурункула и заживление
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Патологическая анатомия
Абсцесс всегда возникает либо в уже погибших тканях, в которых нарастают микробно-химические процессы аутолиза (например, при травме), либо в живых тканях, подвергающихся сильному микробному воздействию (например, при инфекциях). По характеру течения Абсцесс может быть острым и хроническим.
В начальном периоде формирования Абсцесс инфильтрируется воспалительным экссудатом и лейкоцитами ограниченный участок ткани. Постепенно под влиянием ферментов лейкоцитов ткань подвергается расплавлению, и образуется полость, заполненная гнойным экссудатом. Форма полости может быть как простой округлой, так и сложной, с многочисленными карманами.
Рис. 1. Острый абсцесс. Участок ткани, инфильтрированный гнойным экссудатом. Скопление лейкоцитов по периферии абсцесса (1).
Рис. 2. Хронический абсцесс легкого. Стенка полости образована пиогенной мембраной, состоящей на двух слоев: 1 — внутренний слой (грануляции и обрывки некротизированной ткани); 2 — наружный слой (зрелая соединительная ткань).
Стенки Абсцесса в ранней стадии его формирования покрыты гнойно-фибринозными наложениями и обрывками некротизированных тканей. В дальнейшем по периферии Абсцесса развивается зона демаркационного воспаления, составляющий ее инфильтрат служит основой для формирования пиогенной мембраны, образующей стенку полости (рис. 1). Пиогенная мембрана представляет собой богатый сосудами слой грануляционной ткани. Постепенно в той ее части, которая обращена в сторону окружающих Абсцесс тканей, происходит созревание грануляций. Таким образом, если Абсцесс приобретает хроническое течение, в пиогенной мембране образуются два слоя: внутренний, обращенный в полость и состоящий из грануляций, и наружный, образованный зрелой соединительной тканью (рис. 2).
В различных органах Абсцессы обладают некоторыми особенностями, отражающими своеобразие строения и функции этих органов. Так, при Абсцессе печени в его содержимом имеется примесь желчи; возникают участки эпителизации пиогенной мембраны.
АБСЦЕСС, как правило, заканчивается спонтанным опорожнением и выходом гноя на поверхность тела, в полые органы или в полости тела. Прорыв Абсцесса на поверхность тела или в полый орган при условии хорошего дренирования гнойной полости и отсутствии рубцовой капсулы нередко ведет к ликвидации полости Абсцесса путем рубцевания. Сравнительно редко Абсцесс подвергается инкапсуляции. При этом гной сгущается, выпадают кристаллы холестерина, вокруг Абсцесса образуется толстая рубцовая капсула, содержащая ксантомные клетки. Иногда АБСЦЕССЫ, возникающие вокруг животных паразитов, подвергаются петрификации.
Если сообщение Абсцесса с поверхностью тела недостаточно или имеются другие причины, препятствующие спадению стенок полости Абсцесса, то после его опорожнения формируется свищ (см.) — узкий канал, выстланный грануляционной тканью или эпителием, который соединяет полость А. с поверхностью тела или с просветом полого органа. Свищ часто возникает в тех случаях, когда в полости Абсцесса содержатся инородные тела или секвестры.
При некоторых заболеваниях вследствие особенностей гноя он может активно расплавлять окружающие ткани, распространяться по межтканевым щелям и скапливаться в местах, отдаленных от первичной локализации АБСЦЕССА, например так называемые холодные Абсцессы (натечники), характерные для туберкулеза, которые также могут опорожняться через свищевые ходы.
Лечение абсцесса зуба в «СМ-Стоматология»
Воспалительный процесс в тканях зуба сам собой не пройдет, а лечение в домашних условиях крайне неэффективно и может привести только к распространению инфекции. Поэтому настоятельно рекомендуем при первых же симптомах воспаления зуба обратиться в ближайшую клинику «СМ-Стоматология». Высокая квалификация врачей, новейшие стоматологические методы и оборудование, безопасные виды анестезии позволяют полностью решить проблему гнойного воспаления зуба в кратчайшие сроки.
В «СМ-Стоматология» успешно лечат все виды абсцессов:
- десневого — с воспалением десны;
- периодонтального — с очагом между зубом и десной;
- периапикального — затрагивающего пульпу.
Программа лечения зависит от объема распространения инфекции, характера и причины заболевания. Чаще всего она состоит из чистки зубных каналов и пульпы от гноя, противобактериальной терапии и пломбировки зуба. Если же произошло инфицирование мягких тканей ротовой полости, может понадобиться вмешательство хирурга, который устранит источник инфекции, сохранив при этом зуб. Чтобы лечение прошло для вас безболезненно и комфортно, врачи «СМ-Стоматология» используют местную или комбинированную анестезию с импортными препаратами.
После лечебных манипуляций вы получите детальные рекомендации по уходу за зубом для эффективного заживления. Уже через сутки наступит значительное облегчение.
Также наши специалисты проведут диагностику и устранят стоматологические заболевания, ставшие причиной абсцесса. При необходимости вы сможете воспользоваться консультацией врачей смежных специальностей.
Если абсцесс развивается стремительно, обратитесь в «СМ-Стоматология» в любое удобное время. Мы работаем ежедневно с 9:00 до 21:30, а в выходные до 21:00. Чтобы записаться на прием, заполните заявку на сайте или позвоните: +7 (495) 777-48-06.
Симптомы Абсцесса в области лица:
Сформировавшийся абсцесс представляет выбухающий, куполообразный, ярко гиперемированный участок. Кожа над ним истончена.
Пальпация резко болезненна, легко выявляется флюктуация. Общее состояние нарушается незначительно. Более тяжело протекают абсцессы, расположенные в глубине тканей — в подвисочном пространстве, а также окологлоточные, паратонзилярные и т. д. Эти абсцессы протекают с выраженными общими явлениями интоксикации, нарушения функций (глотания, дыхания, открывания полости рта и т.д.). Они представляют значительную угрозу здоровью и даже жизни ребенка. В этих случаях отмечают бледность и сухость кожных покровов, повышение температуры тела до 38 °С и выше. Дети предъявляют жалобы на слабость, недомогание. Первыми симптомами заболевания бывают боли в очаге воспаления, затем появляется отек и повышается температура.
В очаге воспаления формируется инфильтрат, в области которого кожа или слизистая оболочка гиперемированы, напряжены. В центре инфильтрата определяется флюктуация. Границы измененных тканей четко очерчены. Нередко кожа или слизистая оболочка в области абсцесса выбухает над поверхностью.
Для правильного прогноза и своевременной последующей терапии необходимо дифференцировать абсцесс от фурункула, абсцедирующего лимфаденита и нагноившейся атеромы или врожденной кисты.
Гнойный абсцесс мягких тканей
Абсцесс мягких тканей – гнойное воспаление, располагающееся в мышечной или жировой ткани, отграниченное пиогенной мембраной (капсулой).
Наиболее частой причиной возникновения гнойных абсцессов мягких тканей является стафилококк, который проникает через повреждения кожи, образующиеся в результате травм, ожогов, отморожений и т.д.
Рассмотрим наиболее распространенные локализации:
- Абсцессы кожи лица и шеи;
- Абсцесс ягодицы.
Абсцессы кожных покровов лица и тела
Абсцессы в области лица и шеи диагностируются довольно часто. Возникают они в результате повреждения кожных покровов этой области с дальнейшим проникновением инфекции и нагноением, либо как осложнение других заболеваний, чаще всего одонтогенной природы (из области зубов).
Протекают абсцессы лица и шеи с особенно яркой клинической картиной, благодаря сложной анатомии этих частей тела − наличию большого количества кровеносных и лимфатических сосудов, лимфатических узлов и обильной иннервации. Поэтому гнойники в области лица и шеи характеризуются выраженным болевым синдромом, отечностью, нарушению функции жевания, открывания рта, наличием асимметрии лица, воспалением регионарных лимфоузлов.
Развиваться абсцессы на лице могут в области щек, околоушных и подглазничных областях, в подбородочной и околочелюстной области и т. д. Опасны развитием тромбозов вен лица, менингитов, энцефалитов, сепсиса.
Абсцесс ягодицы
Развитию абсцесса ягодицы способствуют анатомические особенности этой области, а именно: наличие хорошо выраженного жирового слоя, который является благоприятным местом для жизнедеятельности гноеродных микроорганизмов.
Гнойное воспаление в мягких тканях ягодиц возникает в результате травматического воздействия, после перенесенных инфекционных заболеваний кожи этой области, отдельным видом является абсцесс после укола.
Посттравматический
Посттравматический абсцесс развивается вторично после повреждения мягких тканей с последующим присоединением инфекции. Протекает, как и любой другой абсцесс, но ему предшествуют раны, ссадины или укусы животных с нарушением целостности кожных покровов ягодиц.
Постинъекционный абсцесс (абсцесс после укола)
Самым распространенным, среди абсцессов ягодиц, является абсцесс после укола, или постинъекционный абсцесс. Развивается он вскоре после инъекции в ягодичную мышцу и характеризуется сначала уплотнением, болью, а затем формируется гнойник, окруженный капсулой. Появляется характерный для абсцессов симптом флуктуации.
Причины развития постинъекционного абсцесса:
Введение лекарственного вещества по ошибке.
При введении в мышцу ягодицы лекарства, которые должны вводиться другим способом – внутривенно или подкожно. Лекарственное средство не рассасывается, образуя сначала асептический (без присутствия микробов) инфильтрат, затем присоединяется бактериальная флора, образуется абсцесс ягодицы.
Грубое нарушение техники выполнения инъекции.
Абсцесс после укола может развиться при пренебрежении правилами выполнения инъекции. Например, использование коротких игл при проведении внутримышечных инъекций или введение иглы только на одну треть. Тогда лекарства не достигают мышечной ткани, и замедляется всасывание.
Выполнение большого количества уколов в одно и то же место также может стать причиной постинъекционного абсцесса.
Именно по этой причине рекомендуется чередовать место уколов − правую и левую ягодицы или отступать достаточное расстояние от предыдущей инъекции.
Попадание иглы в сосуд с последующим воспалением образовавшейся гематомы.
Постинъекционный абсцесс может быть сформирован специально, например, после введения в мышцу бензина, скипидара, слюны. Это делается намеренно с целью создания искусственной болезни, что позволяет уклониться от закона или, например, воинской службы.
Постинъекционный абсцесс, симптомы:
- Появление боли в месте укола, усиливающейся при пальпации;
- Покраснение и припухлость, кожа в этом месте становится горячей;
- Образование инфильтрата, а затем и полости, заполненной гноем (симптом флуктуации);
- Прорыв гнойника наружу или внутрь с образованием свищевого хода.
Абсцесс при инфекционных поражениях ягодичной области
Абсцесс ягодичной области может быть результатом осложнившегося инфекционного заболевания. Чаще всего это фурункулез, излюбленной локализацией которого является область ягодиц.
Могут развиваться абсцессы ягодиц и при пролежнях в этой области у ослабленных больных.
Урогениталъный туберкулез
Туберкулез мочеполовой системы составляет 37% всех форм внелегочного туберкулеза. В 80% сочетается с другими формами туберкулеза, чаще легких. У мужчин в половине случаев одновременно поражаются и мочевые, и половые органы, у женщин такое сочетание отмечается только в, 5-12% случаев.
Наиболее часто поражаются почки мужчины 30-55 лет болеют несколько чаще, чем женщины. Различают следующие формы: туберкулез почечной паренхимы, туберкулезный папиллит, кавернозный туберкулез, фиброзно-кавернозный туберкулез почки, почечные казеомы или туберкуломы, туберкулезный пионефроз.
Клиническая симптоматика скудная, часто единственным проявлением является обнаружение в моче микобактерий. Только у некоторых больных отмечается общее недомогание; субфебрильная температура, ноющие боли в спине. Косвенным признаком служит беспричинное повышение АД, усиление боли в поясничной области после простудных заболеваний, наличие в анамнезе туберкулеза! Ультразвуковое исследование, экскреторная урография позволяют довольно рано, до развития фиброза и гидронефроза, выявить изменения паренхимы и полости почек. Но эта же картина отмечается и при другой почечной патологии. Подтвердить диагноз туберкулеза мочевой системы позволяет только многократное исследование мочи на микобактерии, взятой в стерильных условиях. Во всех случаях обязательна консультация уролога, идеально — фтизиоуролога, так как часто имеется сочетание туберкулеза почек с патологией других отделов мочевыводящей системы и половых органов.
При туберкулезе мужских половых органов в первую очередь поражается простата, в дальнейшем придаток яичка, яичко, семенные пузырьки и семявыносящий проток. При пальпации: простата плотная, бугристая, Отмечаются участки западения и размягчения. В последующем простата сморщивается, становится плоской, бороздка сглажена, пальпируются отдельные кальцинаты. Все эти изменения в виде деструкции или кальцинаты определяются при УЗИ простаты. При исследовании мочевого пузыря на остаточную мочу, выявляется дизурия. В анализах сока простаты казеоз и микобактрии туберкулёза, но необходимо многократное исследование.
Лечение обычное противотуберкулезное, фтизиоурологом, заканчивается, как правило, импотенцией и бесплодием.
Симптоматика
Форма заболевания напрямую влияет на симптоматику панариция, при этом имеется ряд схожих признаков. Начальная стадия – слабый отек и легкие болезненные ощущения.
Все последующие стадии – усиление и увеличение болевого синдрома, отечности, покраснений, жжения. При этом болевые ощущения характеризуются как распирающие и дергающие, сильные по интенсивности.
Отличительным признаком любой формы патологии является наличие гнойного очага, в процессе формирования которого пациент ощущает симптомы интоксикации – слабость, повышенную утомляемость, высокую температуру, головные боли. При этом глубокие формы болезни имеют более ярко выраженные признаки интоксикации.
Характерные особенности различных видов панариция:
- кожный или панариций ногтя и области ногтевой фаланги – покраснение, отслоение кожи в месте покраснения, образование пузыря с мутной жидкостью, нерезкие усиливающиеся боли, пульсация, стволовой лимфангит или наличие красной полосы от кисти до предплечья в местах расположения лимфаузлов;
- околоногтевой или паронихия появляется как панариций на пальце после неудачного маникюра и обработки ногтя, а также при тяжелом физическом труде – небольшой отек, покраснение, быстрое заполнение всего ногтя и образование гнойника, боли на месте очага;
- подногтевой панариций или осложнение околоногтевого, самостоятельно появляется панариций на большом пальце в результате колотых ран или заноз – сильные боли, быстрое формирование гнойника, сильный отек, общее недомогание и высокая температура;
- подкожный панариций при заражении глубоких колотых ран – покраснение и местная боль через несколько часов становится интенсивной, отек – большим, нагноение сопровождается ознобом и высокой температурой;
- костный панариций при заражении открытого перелома костей или при распространении инфекции от подкожного вида панариция – разрушение кости при сильных болях, колбообразный вид пораженной конечности, гладкая и блестящая кожа, озноб и лихорадка;
- суставной развивается при заражении через открытые переломы или является осложнением от сухожильного, подкожного и костного вида – боль при движении сустава и легкий отек переходят в невозможность движения сустава за счет болей и отечности, в итоге образуется свищ;
- сухожильный панариций на пальце ноги или гнойный тендовагинит – равномерный отек, внешне согнутый палец, интенсивное нарастание боли при движениях, отсутствие аппетита, слабость, высокая температура, бред и спутанное сознание. Наиболее опасный вид патологии за счет скорости распространения гноя в соседние ткани.
У вас появились симптомы панариция?
Точно диагностировать заболевание может только врач.
Не откладывайте консультацию — позвоните по телефону
+7 (495) 775-73-60
Абсцесс и флегмона: схожесть и различия

В практической деятельности хирургам и стоматологам нередко приходится сталкиваться с такими гнойно-воспалительными процессами, как абсцесс и флегмона. Трудности возникают на этапе дифференциальной диагностики, когда следует отличить один процесс от другого, чтобы определиться с тактикой лечения.
Абсцесс и флегмону объединяет то, что они оба являются гнойно-воспалительными заболеваниями мягких тканей, часто протекающих как осложнения инфекционно-воспалительных заболеваний внутренних органов, зубочелюстной системы, длительно существующих хронических очагов воспаления.
В отличие от флегмоны, абсцесс имеет капсулу, которая отделяет очаг воспаления от близлежащих здоровых тканей. Флегмона же – это разлитое гнойное воспаление мягких тканей, не имеющее четких границ. Но на ранних стадиях развития абсцесса, когда капсула еще не сформирована, а только намечается инфильтрационный вал, абсцесс и флегмона практически неразличимы
В таких случаях врач берет во внимание площадь, охваченную воспалением. Чем больше сантиметров ткани вовлечены в воспалительный процесс, тем больше вероятность, что это флегмона.
Но и уже сформировавшийся абсцесс может превратиться в флегмону. Такое происходит при больших размерах образования, когда гнойного содержимого внутри становится много, стенки капсулы растягиваются и, не выдержав давления жидкости, разрываются. Воспалительный экссудат изливается в окружающие мягкие ткани, вызывая воспалительную реакцию.
Что способствует появлению гнойного абсцесса
Процесс гниения не возникает просто так. Часто способствуют такому процессу смешанность микрофлоры, где могут преобладать стафилококки и стрептококки. Возбудителем могут выступить также анаэробы, кишечная палочка, различные грибки и многие другие возбудители. В результате их жизнедеятельности возникает нарыв, которому характерно атипичное течение. Воспалительный процесс может отличаться своей глубиной и площадью поражения. Это зависит от локализации гнойного места. В зависимости от того, какой вид инфекционного возбудителя стал причиной гнойного абсцесса, будут зависеть характеристики гнойной массы – цвет и консистенция.
Проявления гнойников типичны:
- повышается температура тела;
- появляется общая слабость, плохое самочувствие;
- часто теряется аппетит;
- увеличивается показатель СОЭ в крови.
Исходя из того, где расположен гнойник, различают разные типы абсцессов, каждому из которых характерны индивидуальные симптомы. Определить тип гнойного абсцесса вам поможет хирург в нашей клинике.