Прививка от столбняка
Содержание:
Столбняк: лечение
Отсутствие надлежащего лечения не только осложняет течение столбняка, но и повышает вероятность возникновения осложнений, а также – как итог – летального исхода. Поэтому при появлении характерных симптомов необходимо обратиться в медицинское учреждение за лечением незамедлительно.
Экстренная профилактика столбняка
В 2019 году ученые из Оренбургского государственного медицинского университета представили результаты работы, свидетельствующей о том, что показания к экстренной вакцинации от столбняка наиболее часто (в 65% случаев) наблюдаются у мужчин (в 76% случаев это лица трудоспособного возраста).
Экстренная профилактика столбняка включает два обязательных компонента:
- Обработка раны для того, чтобы исключить дальнейшее заражение.
- Экстренная иммунопрофилактика.
Иммунопрофилактику необходимо провести как можно раньше, не позднее трех недель после получения ранения. Однако введение вакцины для экстренной профилактики столбняка не требуется детям и подросткам, у которых есть подтверждение о сделанных противостолбнячных прививках, а также взрослым, которые проходили такую вакцинацию не позднее 5 лет назад. Вакцину не потребуется вводить и в том случае, когда проба крови на столбнячный антитоксин соответствует норме защитного титра.
В случаях, не входящих во все вышеперечисленные, потребуется проведение экстренной профилактики столбняка, которая осуществляется путем введения пациенту АС-анатоксина (если это требуется, вместо данного препарата используется АДС-М, в котором содержится меньшее количество антигенов). Если специфика раны делает это возможным, рекомендовано обколоть ее раствором АС путем инъекций под кожу.
Лечение столбняка в стационаре
При определении столбняка лечение должно проводиться в отделении интенсивной терапии. Поскольку у многих больных судороги могут быть спровоцированы любым, даже малейшим раздражителем, для них устанавливается максимально щадящий режим с исключением различных раздражителей (специальный бокс). Вынужденное положение тела определяет необходимость периодически проводить профилактику образования пролежней.
Для того, чтобы устранить столбнячный токсин, вводится противостолбнячная сыворотка, при этом дозировка подбирается индивидуально на основании состояния пациента и результатов анализов. Повреждение кожи, ставшее входными воротами для инфекции, обрабатывается специальными препаратами, при этом чаще всего требуется вскрытие раны.
Сколько времени действует прививка от столбняка у взрослых?
 После прохождения прививочного курса в детстве или получения трех доз столбнячного анатоксина во взрослом возрасте, человек становится защищенным более чем на 10 лет.
После прохождения прививочного курса в детстве или получения трех доз столбнячного анатоксина во взрослом возрасте, человек становится защищенным более чем на 10 лет.
Но со временем действие прививки ослабевает. Поэтому ВОЗ рекомендует проводить ревакцинацию мужчин и женщин каждые 10 лет.
Если человека последний раз прививали в 16 лет, а в 25 его укусила дворовая собака, то профилактику проводят экстренно: спустя 9 лет после введенной вакцины от столбняка, уже имеется риск заражения.
Максимальная концентрация антител в организме наблюдается в течение первых пяти лет после иммунизации. Далее их количество уменьшается и человек становится подверженным заражению бактериями Clostridium tetani.
Способ введения и схема вакцинации
Противостолбнячная вакцина изготавливается в готовом для вакцинации виде и предполагает подкожное введение препарата. Выделяют три стадии полноценной схемы вакцинации против столбняка с применением анатоксина, утвержденной национальным календарем:
- Первичное введение – подкожная инъекция при отсутствии противопоказаний в два этапа – через 30-40 дней после первого укола.
- Ревакцинация – через 6-12 месяцев после первичного введения.
- Поддерживающие процедуры – каждые 10 лет, для формирования стойкого иммунитета.
В редких случаях допускается проведение вакцинации в один этап, без выполнения ревакцинации, что практикуется для прививания пожилых пациентов, не имеющих прямого доступа к медицинским услугам.
Многопрофильные центры здоровья предлагают пациентам любой возрастной группы вакцинацию против столбняка с применением анатоксина столбнячного российского производства. Богатый опыт и знания медицинского персонала специалистов клиник гарантируют безопасность и эффективность процедуры планового и экстренного прививания.
Внимание!
Для простоты восприятия информации, данная инструкция по применению препарата «Прививка от столбняка» переведена и изложена в особой форме на основании официальной инструкции по медицинскому применению препарата. Перед применением ознакомьтесь с аннотацией, прилагающейся непосредственно к медицинскому препарату.
Описание предоставлено с ознакомительной целью и не является руководством к самолечению. Необходимость применения данного препарата, назначение схемы лечения, способов и дозы применения препарата определяется исключительно Лечащим врачом. Самолечение опасно для Вашего здоровья.
Обзор
Столбняк — это тяжелая, но редкая бактериальная инфекция. Обычно столбняк развивается при загрязнении раны.
Без лечения столбняк часто заканчивается смертью. Однако благодаря прививкам от столбняка и развитию медицины случаи летального исхода при этом заболевании в настоящее время редки.
Возбудитель столбняка — бактерия под названием столбнячная палочка, которая обитает в кишечнике животных, в том числе крупного рогатого скота и иногда — человека. Бактерия образует споры — покоящиеся формы микроба, которые крайне устойчивы к действию факторов внешней среды. Споры вместе с испражнениями попадают в почву, где могут сохраняться годами. Особенно широко распространены споры столбнячной палочки в почве жарких стран.
При попадании в глубокие раны с частичками земли или другими загрязнениями, бактерии начинают размножаться и выделять сильнейший яд, который действует на нервную систему и вызывает судороги
В этом случае очень важно провести экстренную профилактику столбняка и, при необходимости, как можно скорее начать лечение
В каких случаях нужно сделать прививку обязательно
 Регулярность вакцинации от столбняка позволяет поддерживать крепость иммунитета против этой болезни.
Регулярность вакцинации от столбняка позволяет поддерживать крепость иммунитета против этой болезни.
Делают прививку детям и взрослым.
Но особенно профилактика важна для малышей: неразвитый иммунитет, высокая вероятность травматизма, частый контакт с пылью и песком ставят ребенка под угрозу.
Обязательно нужно вводить сыворотку от столбняка в таких случаях:
- укус животного;
- получение травмы с нарушением целостности слизистых оболочек или кожных покровов;
- ожог;
- проведение операции во внебольничных условиях.
Желательно сделать прививку максимально быстро: в течение первых пяти часов после травмирования.
Что будет, если не сделать
Если не сделать вакцинацию против столбняка, у человека повышается риск развития этого заболевания.
По данным органов статистики, большинство случаев заражения бактериями Clostridium tetani приходится на лиц, которые игнорировали иммунизацию.
Возбудитель не передается от одного человека к другому.
Бактерии проникают через споры, начинают выделять токсины, которые провоцируют спазмирование мышц шеи, нижней челюсти.
Характерные симптомы столбняка:
- сложность совершения глотательного движения;
- спазм в зоне живота;
- онемение шеи;
- тризм мышц шеи, нижней челюсти.
Иногда наблюдается гипертермия, тахикардия, гипертония. Столбняк способен давать такие осложнения:
- пневмония;
- эмболия;
- переломы;
- судороги;
- ларингоспазм.
Опасность столбняка в том, что для борьбы с ним медицина пока не имеет действенных препаратов. В педиатрии были случаи, когда из-за судорог у ребенка происходил перелом костей. При таком течении патологии смерть может наступить спустя 3-4 часа от начала непроизвольного сокращения мышц.
У детей заражение в 95% случаев заканчивается летально. Смертность среди взрослых составляет 16-80%. У непривитых людей развиваются тяжелые осложнения. Риск заражения бактериями Clostridium tetani возрастает после природных катаклизмов.
Куда делают прививку от столбняка
Сама вакцина – белесоватая или желтоватая жидкость в стеклянной ампуле. Инъекция, а это всего 0,5 мл, совсем маленьким детям делается в наружно-боковую поверхность бедра, так как там относительно больше мышечной массы, но меньше жировой, что уменьшает выраженность воспалительной реакции в месте введения. Более старшим детям и взрослым людям прививку ставят в ягодичную мышцу либо в мышцу плеча.
Перед введением вакцины от столбняка медсестра тщательно встряхнет ампулу для полного смешивания взвеси и покажет на ней название и срок годности. После сделанной прививки необходимо 30 минут оставаться под наблюдением врача, так как в очень редких случаях возможно возникновение молниеносных аллергических реакций. Именно на этот случай в любом прививочном кабинете всегда имеется специальный так называемый “противошоковый” чемоданчик с лекарствами на экстренный случай.
Прививка от столбняка вызывает аутизм?
В то время как люди выражают озабоченность по поводу потенциальных серьезных побочных эффектов от вакцин, это беспокойство может частично исходить от дезинформации. Исследования показывают, что вакцины не приводят к аутизму.
Медицинские исследователи постоянно следят за вакцинами, и любые доказательства того, что прививки связаны с тяжелой инвалидностью или другими проблемами со здоровьем, приведут к тому, что будут предприняты быстрые меры безопасности.
Существует несколько различных типов прививок от столбняка. Эти вакцины могут быть следующими:
Tdap — вакцина предотвращает столбняк, дифтерию и коклюш.
Вакцина DTaP — это форма, которую врачи часто используют у очень маленьких детей. Она предотвращает столбняк, дифтерию и коклюш.
Вакцины TD и DT предотвращают столбняк и дифтерию.
Можно ли прививаться людям, которые ухаживают за онкологическими больными?
Можно, но есть один нюанс. Вакцинированный человек защищен, но неизвестно, может ли он передать вирус окружающим. Если вы сделали прививку и перестали соблюдать рекомендации по защите от COVID-19, часто бываете в людных местах – для вашего непривитого больного родственника это может быть опасно. Так что придется по-прежнему носить маску, мыть с мылом руки и соблюдать социальное дистанцирование.
Врачи «Евроонко» постоянно держат руку на пульсе. У нас вы всегда можете получить актуальную информацию о рисках, связанных с COVID-19, для онкологических больных, мерах профилактики, вакцинации. В нашей клинике по-прежнему принимаются все необходимые меры для защиты пациентов и персонала от инфекции. Помните: пандемия – не повод прекращать, откладывать лечение рака.
Запись на консультацию круглосуточно
+7 (495) 151-14-53+7 (861) 238-70-54+7 (812) 604-77-928 800 100 14 98
Список литературы:
- https://www.cancer.org/
- https://www.cancer.org/
- https://www.fredhutch.org/
- https://www.cdc.gov/
- https://www.asco.org/
- https://www.asco.org/
- https://www.esmo.org/
- https://rg.ru/
- https://rg.ru/
- https://ria.ru/
В каком возрасте делают прививку АДСм
Из-за «ослабленного», в сравнении с АКДС, состава прививка АДСм переносится детьми и взрослыми значительно легче. Поэтому ее назначают детям, у которых ранее проявлялись выраженные общие реакции на вакцину АКДС. Судороги, повышение температуры тела до 40 градусов, развитие шока или пронзительный многочасовой плач — все это признаки острой реакции, которые не являются противопоказанием для ревакцинации. Использование вакцины АДСм детям позволяет снизить риск осложнений после прививки, при этом сформировать достаточный иммунитет к грозным инфекциям.
Во взрослом возрасте альтернатив препарату нет. Он используется как для первичной вакцинации, если ранее прививки от дифтерии и столбняка сделаны не были, так и для повторной, которую рекомендовано проводить через каждые 10 лет.
Показания к применению
Вакцинация АДС-М проводится в следующих случаях:
- Плановая ревакцинация против дифтерии и столбняка пациентов старше 16 лет с последующей плановой ревакцинацией АДС-М с минимальным интервалом 10 лет от предыдущей прививки АДС-М. Интервал дальнейших вакцинаций зависит от эпидемической обстановки и коллективного уровня иммунизации общества.
- Плановая иммунизация против дифтерии и столбняка детей в возрасте от 7 лет, которые не получили прививки по возрасту, и взрослых, которые ранее не были привиты или не имеют данных о вакцинации. В этом случае необходимо проводить прививки АДС-М троекратно. Дальнейшая ревакцинация детей 15-18 лет осуществляется с минимальным интервалом в 3 года после последней из трех прививок.
- Для профилактики дифтерии у контактных лиц в возрасте от 7 лет в очагах инфекции: непривитые пациенты должны получить первичный комплекс вакцинации АДС-М (вакцинация и первая ревакцинация), а пациенты, подлежащих ревакцинации АДС-М в текущем году, должны получить очередную дозу вакцины. Для вакцинации в очагах дифтерии контактных лиц, иммунизированных в соответствии с Календарем, если после последней прививки против дифтерии прошло не менее года, применять дополнительную дозу АД или АД-М-анатоксина в зависимости от возраста.
- Для экстренной иммунопрофилактики столбняка, если необходима плановая ревакцинация против дифтерии препаратом АДС-М.
Противопоказания
Абсолютными противопоказаниями являются:
- анафилактический шок или токсическая эритема при предыдущем вакцинировании, аллергическая реакция на компоненты анатоксина;
- аллергические заболевания системного характера (экзема, бронхиальная астма, рецидивирующий ангионевротический отек);
- прогрессирующие органические заболевания нервной системы, эпилепсия, эпилептический синдром с судорогами чаще 2 раза в месяц;
- врожденный иммунодефицит и иммунодефицитные состояния, вызванные тяжелыми длительными заболеваниями (туберкулез, менингит, вирусные гепатиты);
- злокачественные заболевания крови.
Относительные противопоказания означают, что применение вакцины рекомендуется отложить на определенное время:
- острые инфекционные заболевания — не ранее 2-4 недель после выздоровления;
- обострение хронических заболеваний — по достижении полной или частичной ремиссии;
- беременность — как минимум до родов.
Пациентам с пониженным содержанием тромбоцитов в крови (тромбоцитопения) или нарушением свертывания крови обычно проводят подкожное введение препарата.
Важно! Препарат нельзя вводить внутривенно или внутрикожно. При применении препарата все возможные побочные реакции отмечены редко ( менее 0,01%)
Могут наблюдаться:
При применении препарата все возможные побочные реакции отмечены редко ( менее 0,01%). Могут наблюдаться:
- повышение температуры до 39°С;
- аллергические реакции;
- головные боли;
- нарушение сна;
- понижение давления;
- нарушения пищеварения.
О всех возникших побочных проявлениях вакцинации необходимо сообщать врачу.
Особенности вакцинации онкологических больных
Если говорить об уже существующих вакцинах, то некоторые из них вполне можно вводить онкологическим больным
Но важно учитывать некоторые нюансы:
- Состав вакцины. Например, людям с онкологическими заболеваниями можно прививаться против гриппа, но только препаратами, в которых нет живого вируса. В противном случае из-за ослабленного иммунитета может развиться инфекция. По той же причине, в частности, не рекомендуется прививаться вакциной против кори, краснухи и паротита.
- Характер онкологического заболевания.
- Программа лечения. Не рекомендуется делать прививки непосредственно во время курса химиотерапии, лучевой терапии.
- Состояние иммунной системы. У многих онкологических больных она сильно ослаблена из-за рака, побочных эффектов лечения, сильного истощения. В таких случаях не получится сформировать надежный иммунитет, а живые вакцины только создадут риск развития инфекции.
Почему онкологическим больным всё же важно прививаться против некоторых инфекций? Рассмотрим на примере гриппа и COVID-19. У людей с онкозаболеваниями повышен риск заражения и тяжелого течения инфекции, фатального исхода
Американский онколог и эксперт в области общественного здравоохранения Гэри Лайман отмечает: «Я бы отнес онкологических больных к приоритетной категории . Мы боремся с пандемией, при которой для больных раком риск смерти в три, четыре или пять раз выше, чем для других. Речь о соотношении риска и пользы. Риск заражения COVID-19 для этих пациентов исключительно высок».
Где сделать прививку от коронавируса
Вакцинация населения против коронавируса в Москве началась 5 декабря.
Привиться можно, записавшись на вакцинацию онлайн или по телефону, а затем придя в прививочный кабинет к назначенному времени (рис. 2). Сейчас в городе открыто более 100 прививочных пунктов во взрослых поликлиниках.
Какой вакциной прививают?
В поликлиниках сегодня доступна вакцина «Гам-КОВИД-Вак» («Спутник V»). Препарат создали ученые Национального исследовательского центра эпидемиологии и микробиологии имени Н. Ф. Гамалеи Минздрава России. Это векторная вакцина, полученная биотехнологическим методом на базе аденовируса двух серотипов (сперва человек получает один компонент вакцины, затем через 3 недели — второй). Рекомбинантные вирусные частицы в составе вакцины содержат гены коронавируса, производящие иммуногенные белки. Поствакцинальный эффект гораздо выше после получения второй дозы препарата, сероконверсия наблюдается практически в 100% случаев.
Осуществить запись на вакцинацию в Москве можно на сайтах и emias.info, через мобильные приложения «Госуслуги Москвы», «Моя Москва» и «ЕМИАС. ИНФО» либо по телефону. В поликлиниках работают информационные киоски, где проводят запись в прививочный кабинет. Записаться можно на две недели вперед.
Список поликлиник
Прививочные кабинеты в 100 московских поликлиниках работают ежедневно с 08:00 до 20:00. Список поликлиник можно найти на официальном мэра Москвы.
Важно! Желающие сделать прививку от ковида должны входить в категорию тех, кому на данный момент доступна бесплатная вакцинация. Прикрепление к московской поликлинике необязательно
Но в этом случае запись делается (в зависимости от округа проживания).
Реакция на прививку
У вакцины против столбняка низкая реактогенность, поэтому прививка переносится легко. В некоторых случаях может наблюдаться кратковременное изменение обычного состояния ребенка, которое проходит самостоятельно. При введении прививок АКСД реакция наблюдается в 30% случаев, поскольку она содержит более реактогенные компоненты.
Возможные реакции:
- образование шишки – при попадании вакцины в жировую прослойку из-за наличия в ней гидроксида алюминия образуется запас в месте введения, который формирует шишку и долго рассасывается (до 1-2 месяцев);
- покраснение вокруг места укола;
- болезненность места укола, может возникнуть при неправильном введении вакцины (проходит через 2-3 дня, можно принимать противовоспалительные средства);
- припухлость – проходит после полного рассасывания компонента;
- температура – при нормальном течении может держаться не больше 3 суток;
- общие реакции – подъем температуры, вялость, сонливость, раздражительность.
Если температура держится более 3 дней, необходимо обратиться к врачу.
Почему заболевание такое опасное
Столбняк, особенно у детей считается заболеванием, часто стающие причиной летального исхода. Поэтому прививка против столбняка считается обязательной у детей и взрослых. Но чем же так опасно это заболевание:
- Заболевание поражает нервную систему и вызывает судороги, сильные спазмы мускул. Человек ощущает оцепенение и сжатие всех мышц, вследствие чего не может справиться с такими симптомами и умирает;
- Даже при наличии анализов, лекарственных препаратов, исследований, врачи не смогли полностью устранить заболевание. Смертность достигает 95% у детей и почти 80% у взрослых.
Столбняк очень сложно поддается лечению и единственным реальным методом защиты от нее есть именно вакцинация.
Когда именно делают прививку от столбняка
Вакцинацию делают даже те, кто не делают прививок. Но как часто люди делают себе и детям прививку от столбняка, и с какого примерно возраста стоит начинать вакцинацию? Об этом лучше спросить своего лечащего врача.
Обычно прививать начинают с трех месяцев от рождения, в возрасте 16 лет человек уже имеет полный курс инъекций от болезни. Вакцинация обычно проходит в комплексе с прививками от коклюша и дифтерии. После 17 лет человек должен делать прививание от столбняка каждые 10 лет. Иммунная система будет защищать на протяжении 10 лет.
Ранее врачи делали ограничение для прививок, а именно возраст был до 66 лет. Сейчас такого ограничения нет. Это все связано с тем, что продолжительность жизни увеличилась, а заболевание за последние годы значительно распространилось и встречается чаще.
Почему важно вакцинировать детей?
Вакцинация нужна, чтобы защитить ребенка от опасных заболеваний, которые могут стать причиной тяжелых осложнений, инвалидности или даже смерти. Так, полиомиелит грозит параличом, корь — энцефалитом, пневмококковая инфекция — пневмонией и менингитом. Многие родители, принимая решение о вакцинации, опасаются поствакцинальных осложнений, но они встречаются гораздо реже тяжелых последствий заболеваний, от которых прививают малышей. Не говоря уже о медикаментозной нагрузке на печень, почки и другие внутренние органы в процессе лечения от вакциноуправляемых инфекций.
Эффективных средств лечения некоторых инфекций и вовсе не существует. В отношении других болезней существующее лечение может оказаться неэффективным (возбудители с каждым годом все активнее вырабатывают устойчивость к антибиотикам), и ребенок может пострадать. Выполнение обязательных прививок – самая надежная профилактика подобных трагедий.
Младенца первых месяцев жизни защищают от инфекций антитела мамы, полученные через плаценту и с молоком при грудном вскармливании, но этой защиты недостаточно и со временем она ослабевает. Проведение вакцинации детей помогает уберечь их от опасных заболеваний. Даже если малыш растет в благополучной среде, риск заражения опасными инфекциями сохраняется. Полностью контролировать все его контакты, исключить нахождение с другими людьми в помещениях и передачу возбудителей не удастся.
Важно! В России вакцины от основных заболеваний бесплатны. Детям они вводятся по определенному графику – национальному календарю вакцинации
Полный курс вакцинопрофилактики позволяет сформировать иммунитет от двенадцати наиболее опасных инфекционных заболеваний. Вакцинацию детей проводят под обязательным врачебным контролем с учетом ряда условий: состояния здоровья, противопоказаний, наличия аллергии. Это позволяет исключить риск осложнений и сформировать устойчивый иммунитет.
Отказываться от прививок не стоит еще и потому, что это влечет за собой ряд ограничений:
- в случае угрозы эпидемии школы и детские сады могут отказать в посещении непривитым детям. Если карантины вводятся последовательно по разным поводам, а инкубационные периоды заболеваний продолжительны, срок изоляции может составить до нескольких месяцев. Нарушение карантина для малыша, который не прошел вакцинацию, опасно повышенным риском заражения;
- ребенок, не получивший вакцину против полиомиелита, должен быть отделен от детей, привитых оральной полиовакциной, на 60 дней (живой вакцинный вирус полиомиелита может передаваться от ребенка к ребенку и крайне редко способен вызывать симптомы болезни, если ребенок не получил до этого инактивированную вакцину);
- ребенку без обязательных прививок может быть запрещен въезд в некоторые страны.
Последствия отказа от вакцинации могут аукнуться и во взрослом возрасте. При приеме на работу, связанную с риском заражения, или в организации, которые контролируют здоровье сотрудников, соискатель не пройдет медкомиссию.
Дополнительный аргумент в пользу вакцинации — формирование коллективного иммунитета. Если не менее 80-95% населения привито, инфекция не может распространяться, а значит, риск заболеть снижается для каждого, включая тех, кто не может пройти вакцинацию из-за противопоказаний (рис. 2).
Рисунок 2. Как формируется коллективный иммунитет. А — вакцинированных людей нет, и инфекция поражает почти всех. В — Вакцинированных людей мало, заболевают почти все непривитые. С — вакцинированных людей много, инфекция плохо распространяется. Источник
Причины столбняка
Так как возбудитель столбняка, столбнячная палочка, является анаэробной бактерией, то ее развитие начинается с момента попадания в организм человека через раны. В зависимости от причин заражения, выделяют следующие варианты столбняка:
- Посттравматический столбняк, который возникает, когда столбнячная палочка попадает в организм через повреждение кожи. Это может быть порез, ссадина, ожог, обморожение или что-то еще.
- Послеоперационный столбняк, имеющий место при нарушениях условий стерильности после хирургического вмешательства в организм. Это особенно актуально при операциях на толстой кишке. Отдельно выделяют постабортальный столбняк, который возникает в период после прерывания беременности.
- Пупочный столбняк, или столбняк новорожденных, появляющийся при проникновении возбудителя болезни через пупочную ранку грудного ребенка.
Все ли раны опасны?
Если это мелкая рана, порез или царапина, вовремя, правильно обработанная и не загрязненная землей, в отношении столбняка она наименее опасна. Совсем другое дело, если рана нанесена ржавыми, тупыми или загрязненными землей предметами, она обширная, либо это укус животного. Возбудители данной болезни широко представлены во внешней среде, они активно живут в бескислородных условиях, и могут проникать в рану с частицами пыли, земли, грязной воды. При отсутствии иммунитета к столбняку такие повреждения тканей могут стать источником инфекции.
Поэтому экстренная профилактика проводится в случае, если:
- Рана загрязнена землей, занозами, частицами металла.
- Имеются размозженные, нежизнеспособные ткани.
- Пациент обратился позднее 6-12 часов с момента получения травмы.
Важность противостолбнячной прививки
Отличительной чертой столбняка является то, что не сама бактерия нарушает работу центральной нервной системы, а токсин, который она вырабатывает.
Вторая отличительная черта – развитие заболевания проходит практически бессимптомно, что не позволяет вовремя приступить к медикаментозному лечению.
И третья – очень короткий инкубационный период и стремительное развитие болезни, способное убить человека в течение двух недель.
Вовремя не проведенная иммунизация организма может привести к печальным последствиям.
Для детей и подростков прививка от столбняка – это обязательная плановая процедура, согласно графику вакцинации.
Взрослый же человек с 18 лет самостоятельно определяет для себя необходимость иммунизации организма.
За последние пять лет в России не зафиксировано ни одного случая инфицирования ребенка. Тогда как взрослые все еще сталкиваются с этой страшной болезнью и более трети случаев имеет летальный исход.
Как называются противостолбнячные вакцины?
Для вакцинации против столбняка применяются отечественные и импортные препараты. Существуют однокомпонентные средства, содержащие лишь анатоксин бактерии Clostridium tetani, и поливалентные, которые защищают сразу от нескольких возбудителей разных инфекционно-вирусных патологий.
Чаще всего комбинированные вакцины позволяют сформировать специфический иммунитет против столбняка, дифтерии, полиомиелита, коклюша и гепатита В.
На территории России зарегистрированы и используются такие противостолбнячные прививки:
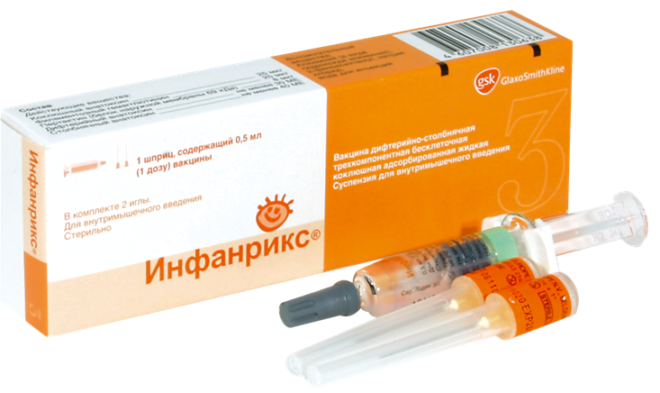
- Инфанрикс (Бельгия). Это поливалентная вакцина. Она содержит дифтерийный, столбнячный, бесклеточный коклюшный компоненты;
- Инфанрикс Гекса (Бельгия). Как и Инфанрикс защищает от дифтерии, столбняка и коклюша. Но также способствует и выработке иммунитета против гемофильной инфекции, гепатита В и полиомиелита;
- Инфанрикс Пента (Бельгия). Дополнительно защищает от полиомиелита и гепатита В. Содержит инактивированные вирусы, которые выступают возбудителями этих патологий;
- Тританрикс НВ (Бельгия). Содержит анатоксины возбудителей опасных инфекционно-вирусных болезней. Способствует формированию специфического иммунитета против столбняка, дифтерии, коклюша и гепатита В. Для жителей регионов с плохой эпидемиологической ситуацией по гепатиту В, Тританрикс НВ имеет преимущество перед трехкомпонентными прививками, поскольку заменяет две инъекции;
- АКДС (Россия). Содержит анатоксины столбняка и дифтерии, коклюшный компонент. Подходит для вакцинации детей с трехмесячного возраста. Именно этот препарат применяется для иммунизации малышей в большинстве городских больниц и местных поликлиник;
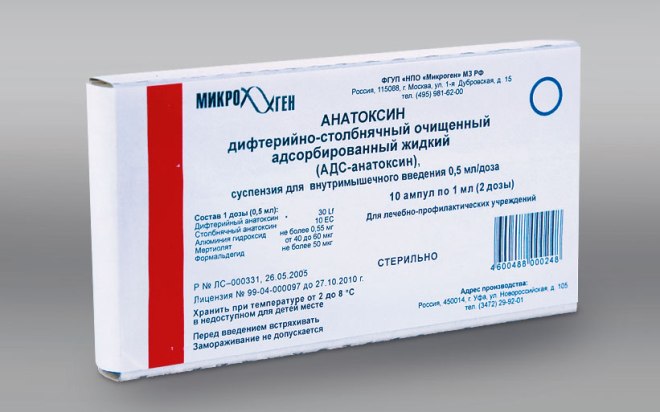
- АДС (Россия). Имеет аналогичный состав АКДС, за исключением отсутствия коклюшного компонента. Применяется в отношении тех лиц, у которых АКДС вызывает побочные реакции. Подходит для вакцинации детей до шестилетнего возраста, которые переболели коклюшем и не были ранее привиты от столбняка;
- АДС-М (Россия). По составляющим элементам это полный аналог АДС. Единственным отличием является то, что концентрация анатоксинов в АДС-М в два раза меньше, чем в АДС. Такую вакцину используют для иммунизации недоношенных детей, ослабленных лиц с наличием хронических заболеваний. АДС-М подходит для ревакцинации взрослых без ограничения возраста и детей с 6 лет, которые ранее не были привиты против столбняка;
- АС (Россия). Содержит исключительно столбнячный анатоксин. Используется в тех случаях, когда АКДС, АДС и АДС-М переносятся плохо. Также этот препарат подходит для экстренной профилактики заражения бактериями Clostridium tetani;
- АКДС-Геп В (Россия). Применяется для иммунизации против дифтерии, столбняка, коклюша и гепатита В;
- Бубо-М (Россия). Защищает от столбняка, дифтерии и вирусного гепатита В. Подходит для вакцинации детей старше шести лет, подростков и взрослых;
- Бубо-Кок (Россия). Содержит цельноклеточные возбудители коклюша, анатоксины дифтерии, столбняка и ослабленный вирус гепатита В. Параллельно защищает от гепатита типа D, который обычно развивается на фоне заражения гепатитом В. Препарат разрешен к применению с трех месяцев;
- Пентаксим (Франция). Это комбинированная вакцина. Применяется для защиты от коклюша, столбняка, дифтерии, полиомиелита и болезней, которые вызывает гемофильная инфекция. Используется для плановой иммунизации детей с трехмесячного возраста;
- Тетракок (Франция). Защищает от полиомиелита, столбняка, дифтерии и коклюша. В составе препарата отсутствуют живые вирусы и бактерии. Подходит для вакцинации с трех месяцев;
- Тетраксим (Франция). Поливалентная прививка. Содержит бесклеточный коклюшный компонент, анатоксины столбняка и дифтерии, инактивированный вирус полиомиелита. Подходит для иммунизации трехмесячных детей.